Identificar precozmente y analizar las características de pacientes que precisan ingreso por bronquiolitis moderada o grave que cumplen criterios urinarios de SIADH.
Pacientes y métodosEstudio prospectivo observacional, realizado entre octubre de 2012-marzo de 2013 en urgencias pediátricas. Se incluyen menores de 12 meses con bronquiolitis moderada o grave que requieren ingreso. Se consideran criterios urinarios de SIADH: sodio urinario≥40mmol/l, osmolaridad urinaria>500 mOsm/kg y densidad urinaria>1.020g/l. Se recogen variables epidemiológicas y clínicas y se comparan 2 grupos definidos por cumplir o no criterios urinarios de SIADH.
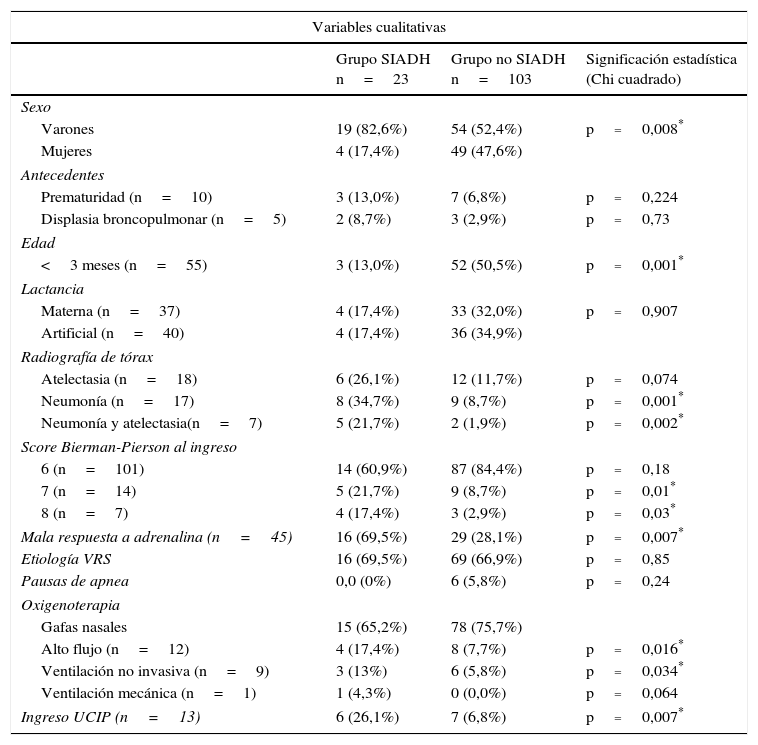
ResultadosSe incluyen 126 pacientes con bronquiolitis moderada, 23 (18,6%) cumplen criterios urinarios de SIADH, ninguno grave ni menor de un mes. Los pacientes con criterios urinarios de SIADH tienen mayor incidencia de neumonía y/o atelectasia en la radiografía de tórax (21,7% vs. 1,9%; p=0,002), peor respuesta al tratamiento con adrenalina (69,5% vs. 28,1%; p=0,016), mayor asistencia respiratoria: oxigenoterapia de alto flujo (17,4% vs. 7,7%; p=0,016) y ventilación mecánica no invasiva (13% vs. 5,8%; p=0,034). Requieren más días oxigenoterapia (p=0,02) y tratamiento broncodilatador (p=0,04) y mayor ingreso en cuidados intensivos pediátricos (26,1% vs. 6,8%; p=0,007).
ConclusionesLos pacientes mayores de 1 mes con bronquiolitis moderada y con criterios urinarios de SIADH tienen peor evolución respiratoria, mayor necesidad de soporte respiratorio, ingreso en UCIP y más alteraciones radiográficas. Por ello recomendamos realizar determinaciones de orina a estos pacientes para detectar precozmente el desarrollo de SIADH y cuidar el manejo hidroelectrolítico, previniendo el desarrollo de complicaciones potencialmente graves.
To identify clinical characteristics that may lead to the early recognition of patients admitted to the hospital for moderate-to-severe bronchiolitis with urine results associated with the syndrome of inappropriate antidiuretic hormone secretion (SIADH).
Patients and methodsA prospective observational study was conducted, spanning the bronchiolitis epidemic season (October 2012-March 2013), including all children who were admitted to the hospital with a diagnosis of moderate-to-severe bronchiolitis. The following criteria were used to establish a diagnosis of SIADH: urine sodium level of 40mmol/L or greater, urine osmolarity above 500 mosm/Kg, and urine density of 1020g/L or greater. Demographic characteristics, ventilation mode and clinical outcome were also analyzed. A comparison was made between those patients that met urine SIADH criteria and those who did not.
ResultsA total of 126 children were included, and 23 (18.6%) of them had urine SIADH criteria. Patients in this group had a higher incidence of pneumonia and/or atelectasis on chest X-Ray (21.7% vs. 1.9%, P=.002), worse response to bronchodilator treatment with nebulized adrenaline (69,5% vs. 28,1%, P=.016), more need for respiratory assistance (high flow oxygen therapy (17.4% vs. 7.7%, p=.016), or non-invasive mechanical ventilation (13% vs. 5.8%, P=.034), and more admissions to the PICU (26.1% vs. 6.8%, P=.007).
ConclusionsPatients older than one month with acute moderate bronchiolitis and urine SIADH criteria have worse clinical courses and more need for non-invasive mechanical ventilation, PICU admission, and have a higher incidence of pneumonia on chest X-ray. For that reason, it is recommended to collect a urine sample from these patients to allow an early diagnosis of SIADH, and thus early treatment of fluid and electrolyte abnormalities.
La bronquiolitis es una enfermedad de etiología vírica, que se caracteriza por la obstrucción de la vía aérea de pequeño y mediano calibre. El diagnóstico se realiza mediante criterios clínicos1. Se define como el primer episodio de dificultad respiratoria con sibilancias en el lactante menor de 12 meses dentro del contexto de infección de vías aéreas superiores en época epidémica2.
La incidencia de la enfermedad es variable en diferentes países y en función de la época del año, alcanzando cifras de hasta el 35,7% en época epidémica en España, con una frecuencia de ingreso hospitalario entre el 1 y 3,5% de los casos. Estos porcentajes aumentan en pacientes que presentan factores de riesgo3–5.
El desequilibrio en la homeostasis de líquidos y electrolitos constituye una dificultad añadida en el manejo de los niños con bronquiolitis; además no siempre es detectada de forma precoz, y en ocasiones su diagnóstico se retrasa hasta la aparición de complicaciones graves propias de la hiponatremia, los síntomas neurológicos, con manifestaciones como convulsiones o pausas de apnea5–8.
El síndrome de secreción inadecuada de hormona antidiurética (SIADH) se define por la liberación mantenida de ADH en ausencia de sus estímulos habituales (hiperosmolalidad, hipotensión e hipovolemia)6.
Existen estudios que han analizado los niveles de ADH plasmáticos en niños durante procesos respiratorios, encontrando una elevación de los mismos tanto en bronquiolitis como en neumonía, neumotórax y crisis asmática7–9.
La teoría que se postula en el contexto de la bronquiolitis es que debido a la hiperinsuflación pulmonar y a la hipoxia se identifica una falsa depleción de volumen por los osmorreceptores intratorácicos que activan la secreción de la ADH a nivel central. La ADH actúa a nivel del túbulo colector renal, donde mediante la incorporación de acuoporinas en la pared del túbulo estimula la reabsorción de agua, formando por lo tanto una orina muy concentrada, con alta densidad y altas concentraciones de sodio. Estos primeros cambios fisiopatológicos, tienen como consecuencia última una disminución de la osmolalidad plasmática e hiponatremia dilucional7–9. La hiponatremia no es definitoria de forma aislada, ya que existen estudios en los que no hay diferencias en las concentraciones plasmáticas de sodio entre los grupos con ADH elevada y ADH normal8.
Por tanto, el análisis de parámetros urinarios cuya muestra es recogida de manera no invasiva, puede ser de utilidad para seleccionar aquellos pacientes que puedan estar desarrollando un SIADH.
La mayoría de los pacientes ingresados por bronquiolitis no precisan la canalización de una vía venosa, salvo aquellos graves o con rechazo de la alimentación, en los cuales a veces tampoco se extrae analítica con osmolaridad y natremia. Por ello nos planteamos la detección de SIADH evitando métodos invasivos innecesarios en el manejo del paciente.
El objetivo de este estudio es identificar de forma precoz, sin utilizar técnicas invasivas, los pacientes que cumplen criterios urinarios de SIADH, así como analizar sus características, entre todos los niños ingresados desde urgencias por bronquiolitis moderada o grave, ya que potencialmente podrían desarrollar SIADH, permitiendo de esta manera optimizar su manejo durante el ingreso hospitalario.
Material y métodosSe trata de un estudio prospectivo unicéntrico, observacional, analítico, desarrollado durante una temporada epidémica de bronquiolitis, desde el mes de octubre de 2012 hasta el mes de marzo de 2013, en la sección de urgencias pediátricas de un hospital terciario de Madrid.
Los pacientes incluidos en el estudio son niños menores de 12 meses diagnosticados por el médico responsable en la sección de urgencias de bronquiolitis (definido como el primer episodio de rinorrea, tos, trabajo respiratorio con tiraje y aleteo, sibilancias y/o hipoxia) moderada o grave y que requieren ingreso hospitalario, indicado por el mismo médico, para soporte terapéutico2,10.
Se excluyen del estudio aquellos pacientes que por su enfermedad de base o tratamiento crónico pudieran dar resultados confusos en el análisis urinario, como aquellos que presentan insuficiencia suprarrenal, nefropatía, insuficiencia cardiaca, hipotiroidismo, encefalopatía y aquellos en tratamiento con diuréticos.
También son excluidos del estudio los pacientes que presentan signos de deshidratación, considerando como tales aquellos con escala de Gorelick mayor de 111.
La valoración de la gravedad de la bronquiolitis se realiza por el profesional que atiende al niño, mediante la escala de Bierman-Pierson12.
Se define como bronquiolitis moderada en el presente estudio aquella que presentan los pacientes, que tras maniobras de desobstrucción de la vía aérea superior con suero salino fisiológico para eliminar secreciones alcanza una puntuación en la escala de Bierman-Pierson entre 6 y 10, y grave cuando su puntuación es mayor de 10 (tabla 1).
Escala de Bierman-Pierson
| Puntuación | FR en<6 meses | FR en>6 meses | Cianosis | Uso músculos accesorios | Sibilancias/subcrepitantes |
|---|---|---|---|---|---|
| 0 | <40 | <30 | Ausente | No | Ausentes |
| 1 | 40-54 | 30-44 | Al llorar | Tiraje subcostal | Espiratorias |
| 2 | 55-70 | 45-60 | En reposo | +Tiraje supraesternal | Inspiratorias y espiratorias |
| 3 | >70 | >60 | Generalizada | +Aleteo nasal | Estridor o ausencia de murmullo vesicular |
FR: frecuencia respiratoria (medida en respiraciones por minuto).
Bronquiolitis leve: 1-5 puntos, bronquiolitis moderada: 6-10 puntos, bronquiolitis grave: más de 10 puntos.
Fuente: Gorelick et al.11.
Previamente al ingreso se realiza a todos los pacientes un test rápido de detección de virus respiratorio sincitial (VRS) mediante inmunocromatografía de secreciones nasofaríngeas (Monolabtest®) obtenidas mediante lavado y aspiración nasal, según el protocolo habitual de ingreso de pacientes con bronquiolitis en época epidémica.
El manejo de los pacientes durante su estancia en urgencias y su ingreso en la planta de hospitalización se realiza según el protocolo y la vía clínica elaborados por el hospital para el manejo de bronquiolitis, mediante aerosolterapia con salbutamol o adrenalina, oxigenoterapia y/o soporte respiratorio si es necesario.
Una vez que el médico responsable decide el ingreso de un paciente, en el caso de que presente en ese momento una puntuación en la escala de Bierman-Pierson mayor o igual a 6 se ofrece a los padres o tutores participar en el estudio, firmando el correspondiente consentimiento informado. Inmediatamente después se coloca al paciente una bolsa colectora de orina, que permite recoger una muestra mediante un método no invasivo para el paciente.
Se solicita en todos los pacientes que cumplen los criterios de inclusión un estudio de orina que incluye sodio (mmol/l), osmolaridad (mmol/l) y densidad. Consideraremos criterios urinarios de SIADH la existencia de las alteraciones descritas en la literatura: sodio urinario (Nau) mayor o igual de 40mmol/l, osmolaridad urinaria (Osmu) mayor de 500mOsm/kg y densidad urinaria mayor de 1.020g/l13,14.
Se analizan datos epidemiológicos y demográficos tales como: sexo, antecedentes personales de riesgo para bronquiolitis grave (enfermedad pulmonar crónica, cardiopatía congénita y prematuridad), edad (menores de 1 y 3 meses)3–5, agente causal de la bronquiolitis, tipo de lactancia (artificial o materna) en los menores de 6 meses, tiempo de evolución en horas de la dificultad respiratoria a su llegada a urgencias, saturación transcutánea de oxígeno, gravedad según la escala de Bierman-Pierson a su llegada a urgencias y al ingreso, hallazgos en la radiografía de tórax (únicamente si se realiza a criterio del clínico), respuesta y días de tratamiento broncodilatador (se define la mejoría con tratamiento broncodilatador como disminución de la puntuación de Bierman-Pierson, en al menos 2 puntos, en los 30min siguientes a su administración) y necesidad de oxigenoterapia (máximo soporte respiratorio requerido) y duración de la misma.
Se comparan 2 grupos de pacientes, un primer grupo que cumple los criterios urinarios referidos y un segundo que no presenta dichas alteraciones.
Para el análisis de las variables cuantitativas se emplea el test de Mann Whitney, mientras que para las cualitativas el test de Chi cuadrado de Pearson, considerándose estadísticamente significativos aquellos con p<0,05 en ambos casos.
El estudio ha sido aprobado por el comité de ética e investigación clínica del hospital (CEIC).
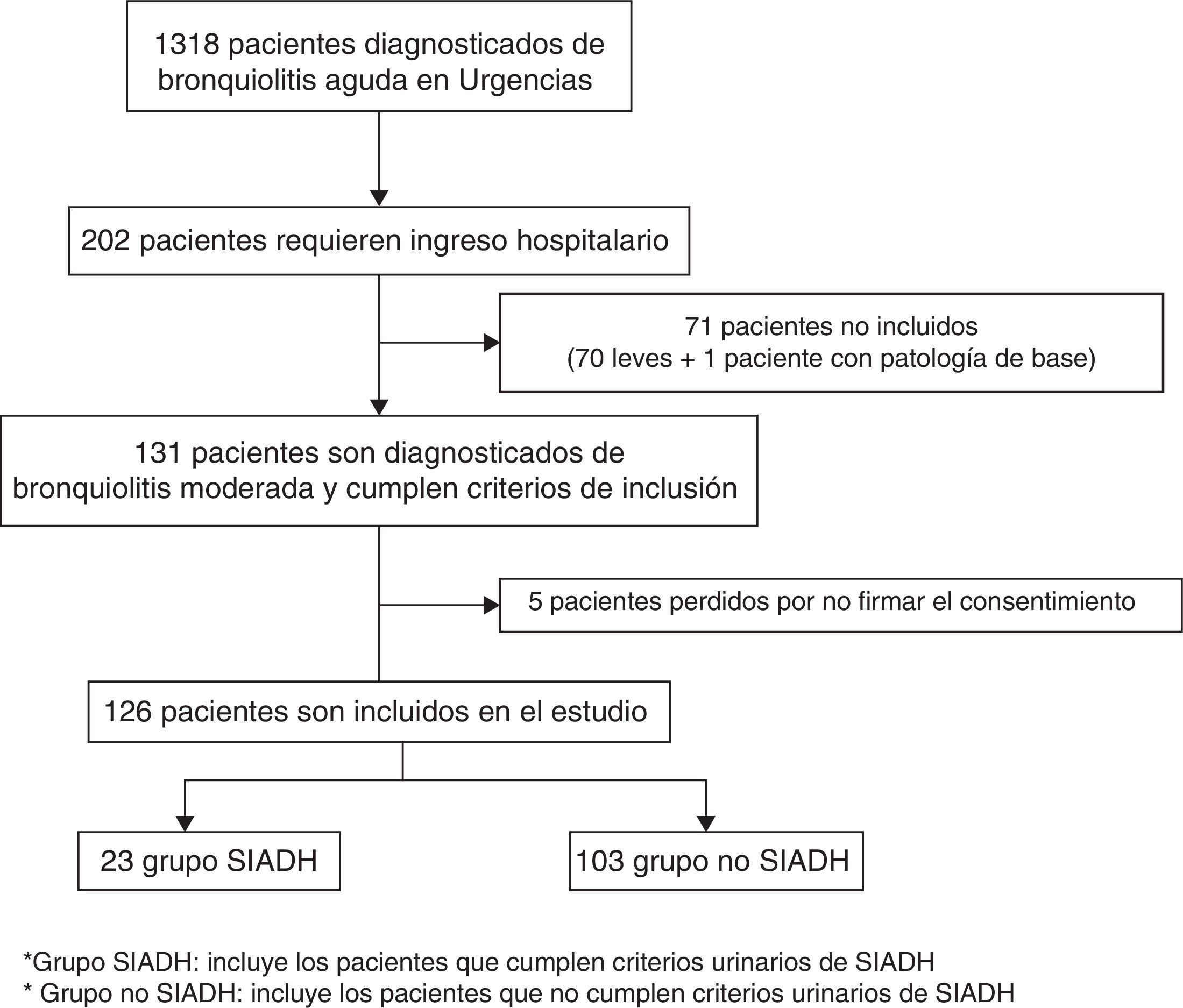
ResultadosDurante la época epidémica de bronquiolitis se atendieron en la sección de urgencias pediátricas 1.318 niños diagnosticados de bronquiolitis, de los cuales 202 ingresaron en planta de hospitalización. De ellos 131 fueron moderadas según la escala de Bierman-Pierson. En 5 casos no se obtuvo consentimiento informado. Se incluyen en el estudio 126 pacientes, de los cuales 23 (18,6%) cumplen criterios urinarios de SIADH. No se incluyó en el estudio ningún paciente con bronquiolitis grave, debido a que ningún paciente presentaba en el momento del ingreso características de bronquiolitis grave (fig. 1).
La mediana de edad de los casos que cumplen criterios urinarios de SIADH es de 240 días (p25-p75: 180-330), siendo mayor (p<0,001) que la de aquellos que no presentan criterios (mediana 70, p25-75: 45-150). No se encontró ningún paciente menor de 1 mes de vida con criterios urinarios de SIADH dentro de los 12 incluidos en el estudio.
Los resultados de las variables cualitativas y cuantitativas se recogen en la tabla 2. Se analizó la alimentación en los 77 lactantes menores de 6 meses, pero no encontramos diferencias entre la lactancia materna y la artificial.
Comparación de las características clínico-epidemiológicas de los pacientes con bronquiolitis moderada según la presencia de criterios urinarios de SIADH
| Variables cualitativas | |||
|---|---|---|---|
| Grupo SIADH n=23 | Grupo no SIADH n=103 | Significación estadística (Chi cuadrado) | |
| Sexo | |||
| Varones | 19 (82,6%) | 54 (52,4%) | p=0,008* |
| Mujeres | 4 (17,4%) | 49 (47,6%) | |
| Antecedentes | |||
| Prematuridad (n=10) | 3 (13,0%) | 7 (6,8%) | p=0,224 |
| Displasia broncopulmonar (n=5) | 2 (8,7%) | 3 (2,9%) | p=0,73 |
| Edad | |||
| <3 meses (n=55) | 3 (13,0%) | 52 (50,5%) | p=0,001* |
| Lactancia | |||
| Materna (n=37) | 4 (17,4%) | 33 (32,0%) | p=0,907 |
| Artificial (n=40) | 4 (17,4%) | 36 (34,9%) | |
| Radiografía de tórax | |||
| Atelectasia (n=18) | 6 (26,1%) | 12 (11,7%) | p=0,074 |
| Neumonía (n=17) | 8 (34,7%) | 9 (8,7%) | p=0,001* |
| Neumonía y atelectasia(n=7) | 5 (21,7%) | 2 (1,9%) | p=0,002* |
| Score Bierman-Pierson al ingreso | |||
| 6 (n=101) | 14 (60,9%) | 87 (84,4%) | p=0,18 |
| 7 (n=14) | 5 (21,7%) | 9 (8,7%) | p=0,01* |
| 8 (n=7) | 4 (17,4%) | 3 (2,9%) | p=0,03* |
| Mala respuesta a adrenalina (n=45) | 16 (69,5%) | 29 (28,1%) | p=0,007* |
| Etiología VRS | 16 (69,5%) | 69 (66,9%) | p=0,85 |
| Pausas de apnea | 0,0 (0%) | 6 (5,8%) | p=0,24 |
| Oxigenoterapia | |||
| Gafas nasales | 15 (65,2%) | 78 (75,7%) | |
| Alto flujo (n=12) | 4 (17,4%) | 8 (7,7%) | p=0,016* |
| Ventilación no invasiva (n=9) | 3 (13%) | 6 (5,8%) | p=0,034* |
| Ventilación mecánica (n=1) | 1 (4,3%) | 0 (0,0%) | p=0,064 |
| Ingreso UCIP (n=13) | 6 (26,1%) | 7 (6,8%) | p=0,007* |
| Variables cuantitativas | |||
|---|---|---|---|
| Grupo SIADH n=23 Mediana (RIQ) | Grupo no SIADH N=103 Mediana (RIQ) | Significación estadística (Mann Whitney) | |
| Horas de evolución de dificultad respiratoria | 48 (24-84) | 24 (24-72) | p=0,20 |
| Días de oxigenoterapia | 6 (4-9) | 4 (3-7) | p=0,02* |
| Días de tratamiento broncodilatador | 6,5 (5-11) | 6 (4-8) | p=0,04* |
| Días de ingreso | 6 (5-11) | 4 (4-8) | p=0,06 |
| Saturación de oxígeno (%) | 96 (92-97) | 93 (90-96) | p=0,93 |
Grupo no SIADH: incluye pacientes que no cumplen criterios urinarios de secreción inadecuada de hormona antidiurética; Grupo SIADH: incluye pacientes que cumplen criterios urinarios de secreción inadecuada de hormona antidiurética; RIQ: rango intercuartílico.
Se realizó radiografía de tórax en 33 pacientes, de los cuales 13 no mostraban complicaciones, 17 presentaban neumonía (10 de ellos asociada a atelectasia) y 3 presentaban atelectasia sin componente alveolar. El diagnóstico de los casos de neumonía se realizó en 4 pacientes en el servicio de urgencias y 13 se diagnosticaron durante su ingreso hospitalario.
DiscusiónEn la literatura encontramos descrito el hallazgo de SIADH en pacientes afectos de bronquiolitis graves, principalmente causadas por VRS, con una asociación de hasta el 33%5,10,15–18. Este, sin embargo, es el primer estudio en el que se valoran y se emplean como método de cribado los criterios urinarios.
Respecto a nuestros resultados hemos encontrado relación entre una mayor gravedad, peor evolución y mayores complicaciones de las bronquiolitis con los pacientes que cumplen criterios urinarios de SIADH, como un mayor número de días de oxigenoterapia y de tratamiento broncodilatador, mayor necesidad de soporte respiratorio (oxigenoterapia de alto flujo y ventilación mecánica no invasiva), peor respuesta al tratamiento broncodilatador y mayor necesidad de ingreso en UCIP. En nuestra serie solo un paciente requirió ventilación mecánica, por lo no se pueden extrapolar conclusiones al respecto. Esto es congruente con publicaciones previas en las que se relaciona un cuadro más sintomático con aumento de la presión parcial de CO2, hipoxemia e hiperinsuflación pulmonar con un mayor estímulo para la secreción de ADH5,8,19,20.
Nuestro estudio refleja que los pacientes con hallazgos de neumonía, asociada o no a atelectasia, presentan una mayor incidencia de criterios urinarios de SIADH (54%), encontrándose a su vez una peor evolución clínica. Estos datos también son congruentes con los reportados en estudios previos, en los que se encuentra SIADH con o sin hiponatremia hasta en un 45% de las neumonías8,21.
Entre las variables cualitativas analizadas se muestra una diferencia respecto a la edad de los pacientes entre el grupo que cumple criterios urinarios de ADH y el que no los cumple. Encontramos un mayor porcentaje de varones en el grupo con criterios urinarios de SIADH, aunque globalmente en nuestra muestra también existe un mayor número de varones que de mujeres. El hecho de no haber encontrado ningún paciente con criterios urinarios menor 1 mes de edad, independientemente del resto de factores analizados, puede ser debido a la inmadurez del túbulo renal del neonato que impide la concentración adecuada de la orina22. Por lo tanto, no hemos podido realizar un análisis comparativo, y consideramos que en este grupo etario la realización de las determinaciones urinarias en pacientes con bronquiolitis puede ser de menor utilidad.
Las limitaciones principales que posee nuestro estudio derivan del hecho de ser unicéntrico y durante solo un periodo epidémico, así como de no haber determinado niveles plasmáticos de ADH. La realización de la radiografía de tórax se realizó en diferentes momentos de la evolución, por lo que el desarrollo precoz o tardío de las alteraciones radiográficas podría haber influido en la presencia de criterios urinarios al ingreso. Así mismo, no se encontró en el período de estudio ninguna bronquiolitis grave, por lo que no ha sido posible analizar y contrastar estos datos respecto a las formas moderadas y con lo descrito de las formas graves en la literatura.
A tenor de los resultados obtenidos y los datos descritos en estudios previos, podemos concluir que en los pacientes con bronquiolitis moderada mayores de un mes, con puntuación en la escala de Bierman-Pierson mayor a 6, especialmente aquellos con hallazgos radiográficos de neumonía, así como en los que precisan oxigenoterapia de alto flujo o necesidad de ingreso en UCIP, se recomienda realizar determinaciones en orina en urgencias para detectar de forma precoz aquellos que cumplan criterios urinarios de SIADH, para cuidar el manejo hidroelectrolítico, previniendo así el desarrollo de complicaciones potencialmente graves.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.