El microorganismo Actinotignum schaalii (A. schaalii) (antes denominado Actinobaculum schaalii) es un bacilo grampositivo, anaerobio facultativo, descrito por primera vez en 1997. El género Actinotignum contiene otras 2especies: Actinotignum urinale y Actinotignum sanguinis. A. schaalii es la especie más frecuentemente relacionada con infecciones humanas1, sobre todo del tracto urinario (ITU), con 172 casos descritos hasta octubre del 2016, 6 de ellos en pacientes pediátricos (de 0 a 15 años). Aunque la mayoría de los casos publicados hasta la fecha de infecciones causadas por A. schaalii son en pacientes adultos, parece haber en la población pediátrica otro grupo susceptible. Presentamos el primer aislamiento de A. schaalii en un paciente pediátrico con balanopostitis, atendido en el Servicio de Urgencias Externas Pediátricas del Hospital Universitario San Cecilio de Granada.
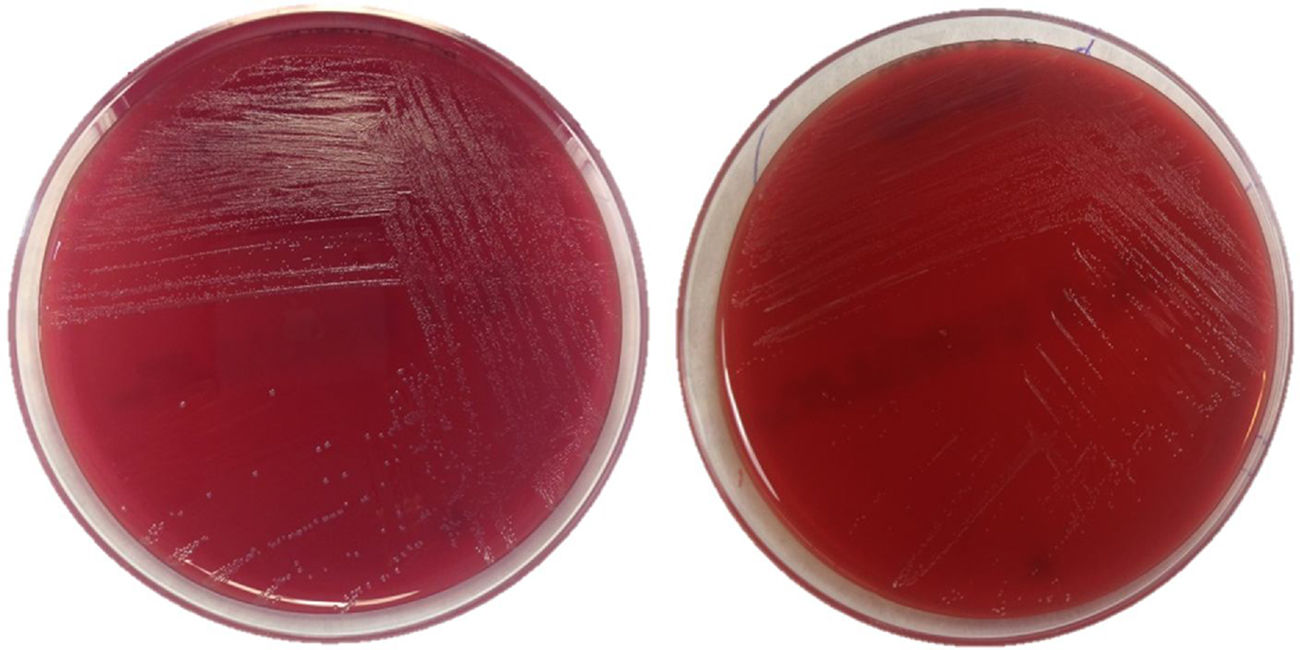
Varón de 7 años de edad que acudió a urgencias por inflamación peneana apreciable desde el mismo día. No presentó en ese momento sintomatología miccional ni otras manifestaciones sistémicas. Como antecedentes personales destacables, el paciente había pasado el fin de semana en la playa. Además, tenía fimosis y adherencias balanoprepuciales tratadas con corticoide tópico a los 5 años de edad. Estaba correctamente vacunado y sin otros antecedentes personales o familiares de interés. En la exploración física se apreció una inflamación y eritema a nivel de glande, prepucio y cuerpo del pene, con dolor a la retracción prepucial y aparición a la manipulación de abundante exudado purulento amarillento-verdoso, siendo el resto de la exploración compatible con la normalidad. Se recogió una muestra de exudado para análisis microbiológico y se realizó lavado con suero salino fisiológico, con posterior aplicación de crema de bacitracina, neomicina y polimixina B. El paciente fue dado de alta con el diagnóstico de balanitis y tratamiento de lavados con suero salino fisiológico y mupirocina en crema. A los 3 días acudió a su centro de salud para revisión, objetivándose una franca mejoría clínica, indicándose continuar con el mismo tratamiento hasta cumplir 7 días. El estudio microbiológico del exudado balanoprepucial mostró negatividad de la PCR para Chlamydia trachomatis, Neisseria gonorrhoeae, Mycoplasma spp. y Ureaplasma spp. En el cultivo crecieron en el medio de agar sangre/CO2, a las 48h de incubación, unas colonias muy pequeñas (< 1mm) (fig. 1) que correspondían con un bacilo grampositivo, ligeramente curvado, con rasgos de las corinebacterias, de crecimiento lento, no hemolíticas, y citocromo-oxidasa y catalasa negativa. Se identificó mediante la espectrometría de masas MALDI-TOF como A. schaalii (escore 2,4). El antibiograma mostró las siguientes concentraciones mínimas inhibitorias (mg/l): sensible a vancomicina (0,25), ampicilina (0,016), amoxicilina/ácido clavulánico (0,016) y cefotaxima (0,016), y resistente a clindamicina (> 256).
A. schaalii es una bacteria cuyo hábitat natural no es del todo conocido, aunque puede formar parte de la microbiota del tracto genitourinario1. Se sospecha que es causa infradiagnosticada de infecciones genitourinarias, en parte por la dificultad técnica de su aislamiento, al crecer escasamente en cultivos en medio ambiente y precisar en ocasiones técnicas de estudio moleculares2. Generalmente, se asocia esta bacteria a ITU, en adultos de edad avanzada, con enfermedad nefrourinaria de base, habiéndose descrito también endocarditis, osteomielitis e infecciones de tejidos blandos1. Se ha relacionado la humedad producida en la zona genital por el uso de pañales en niños y por problemas de incontinencia en personas mayores como factores favorecedores de la colonización por esta bacteria, con una mayor prevalencia de ITU3.
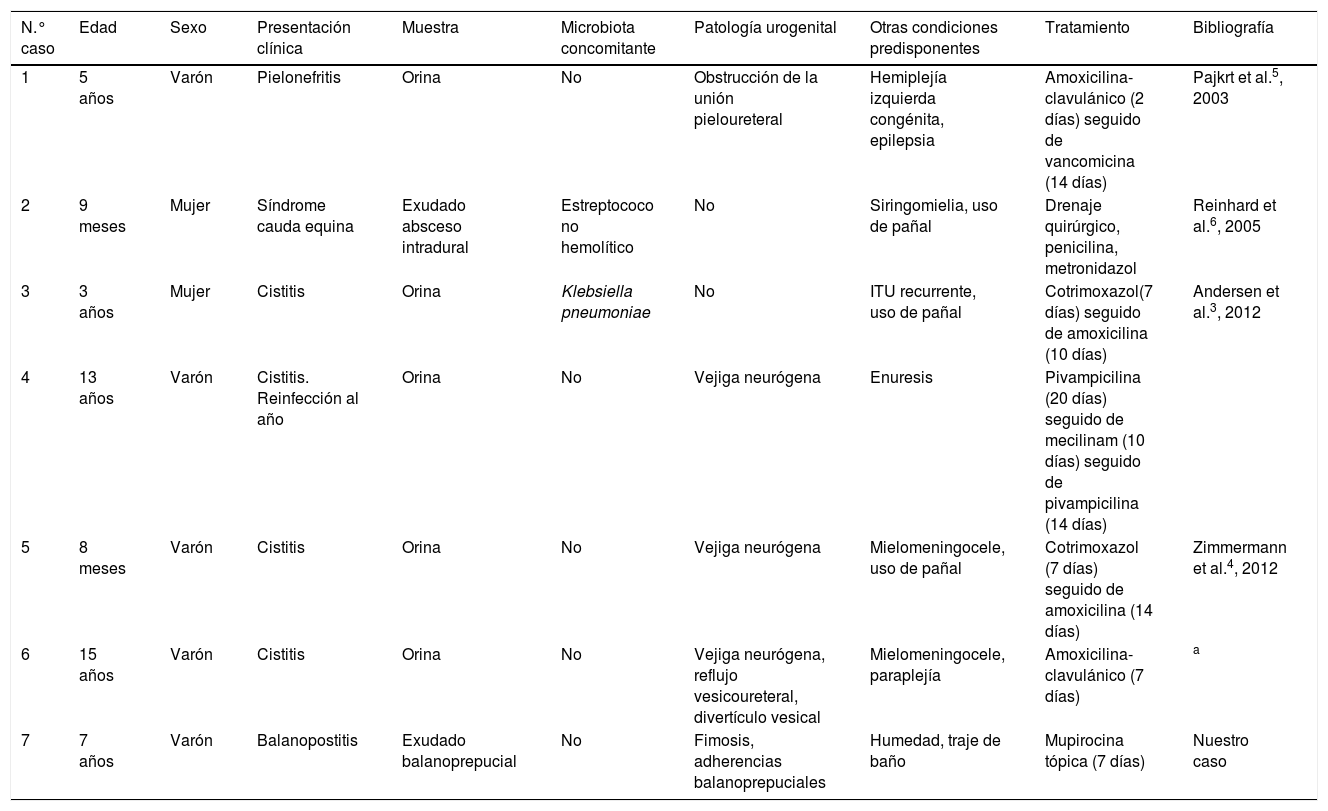
Hasta la fecha, se han descrito 7 infecciones por esta bacteria en pacientes pediátricos (tabla 1)3-6, siendo 5de ellas ITU, un absceso intradural y el último el caso que mostramos. Cinco de los casos tenían antecedente de enfermedad urogenital y 4 de los casos presentaban factores predisponentes como uso de pañal, enuresis o, en nuestro caso, humedad por uso continuado de traje de baño. A. schaalii debe ser considerado como un uropatógeno emergente a tener en cuenta en pediatría, especialmente e niños menores de 4 años con enfermedad nefrourinaria, que usen pañal, tengan enuresis u otras condiciones que provoquen humedad en zona genital, y concretamente ante sospecha de infección de orina y negatividad de cultivos habituales3,4. Debe tenerse en cuenta también este microorganismo como posible causante de infecciones balanoprepuciales. Conviene recordar que esta bacteria es habitualmente resistente a fluoroquinolonas y cotrimoxazol, siendo este último utilizado para tratamiento y profilaxis de ITU en pediatría. Actualmente, se recomienda para el tratamiento de las infecciones producidas por A. schaalii, o su sospecha, amoxicilina o cefalosporinas6. Con respecto a las infecciones balanoprepuciales, podría ser suficiente el tratamiento tópico con mupirocina, aunque son necesarios más estudios para determinar el pronóstico, las complicaciones y el tratamiento adecuado.
Infecciones por Actinotignum schaalii en pacientes pediátricos
| N.° caso | Edad | Sexo | Presentación clínica | Muestra | Microbiota concomitante | Patología urogenital | Otras condiciones predisponentes | Tratamiento | Bibliografía |
|---|---|---|---|---|---|---|---|---|---|
| 1 | 5 años | Varón | Pielonefritis | Orina | No | Obstrucción de la unión pieloureteral | Hemiplejía izquierda congénita, epilepsia | Amoxicilina-clavulánico (2 días) seguido de vancomicina (14 días) | Pajkrt et al.5, 2003 |
| 2 | 9 meses | Mujer | Síndrome cauda equina | Exudado absceso intradural | Estreptococo no hemolítico | No | Siringomielia, uso de pañal | Drenaje quirúrgico, penicilina, metronidazol | Reinhard et al.6, 2005 |
| 3 | 3 años | Mujer | Cistitis | Orina | Klebsiella pneumoniae | No | ITU recurrente, uso de pañal | Cotrimoxazol(7 días) seguido de amoxicilina (10 días) | Andersen et al.3, 2012 |
| 4 | 13 años | Varón | Cistitis. Reinfección al año | Orina | No | Vejiga neurógena | Enuresis | Pivampicilina (20 días) seguido de mecilinam (10 días) seguido de pivampicilina (14 días) | |
| 5 | 8 meses | Varón | Cistitis | Orina | No | Vejiga neurógena | Mielomeningocele, uso de pañal | Cotrimoxazol (7 días) seguido de amoxicilina (14 días) | Zimmermann et al.4, 2012 |
| 6 | 15 años | Varón | Cistitis | Orina | No | Vejiga neurógena, reflujo vesicoureteral, divertículo vesical | Mielomeningocele, paraplejía | Amoxicilina-clavulánico (7 días) | a |
| 7 | 7 años | Varón | Balanopostitis | Exudado balanoprepucial | No | Fimosis, adherencias balanoprepuciales | Humedad, traje de baño | Mupirocina tópica (7 días) | Nuestro caso |