Las intoxicaciones por droga ilegal son muy infrecuentes en los servicios de urgencias pediátricos (SUP), constituyendo alrededor del 1,5% de las intoxicaciones totales1. Habitualmente suceden en los pacientes de mayor edad que entran en contacto con la droga con fin lúdico, siendo el cannabis la sustancia registrada en un mayor número de casos2.
Sin embargo, en raras ocasiones, los SUP reciben niños pequeños que han contactado con una droga ilegal. Normalmente son intoxicaciones no intencionadas, acorde con el afán exploratorio habitual en este grupo de niños.
A pesar de que está descrito que el consumo de sustancias psicoactivas en la sociedad se traduce en un posible contacto de los menores con las mismas, existen pocos estudios publicados a este respecto3. Probablemente se contacte con los servicios sanitarios en aquellos casos en los que el menor muestre síntomas significativos4, si bien, el número de intoxicaciones pueda ser superior a la registrada ya que, en ocasiones, los síntomas pueden ser mínimos y/o transitorios en el tiempo.
En este trabajo se analiza la prevalencia de este tipo de intoxicaciones en los SUP, así como sus características y el manejo que se realiza en estos servicios, en base a un registro prospectivo de intoxicaciones realizado desde el Observatorio Toxicológico de la Sociedad Española de Urgencias de Pediatría entre octubre de 2008 y junio de 2015. El estudio fue aprobado por el Comité de Ética e Investigación Clínica del País Vasco. Los hospitales incluidos se muestran en el anexo 1.
El protocolo de recogida de datos de cada paciente incluyó: edad y sexo; sustancia tóxica; lugar de intoxicación; adicciones familiares; posibilidad de contacto con sustancia; si ha existido valoración y/o tratamiento prehospitalario; circunstancias de traslado al SUP; síntomas y signos; exploraciones complementarias y/o tratamientos en el SUP; destino y evolución del paciente.
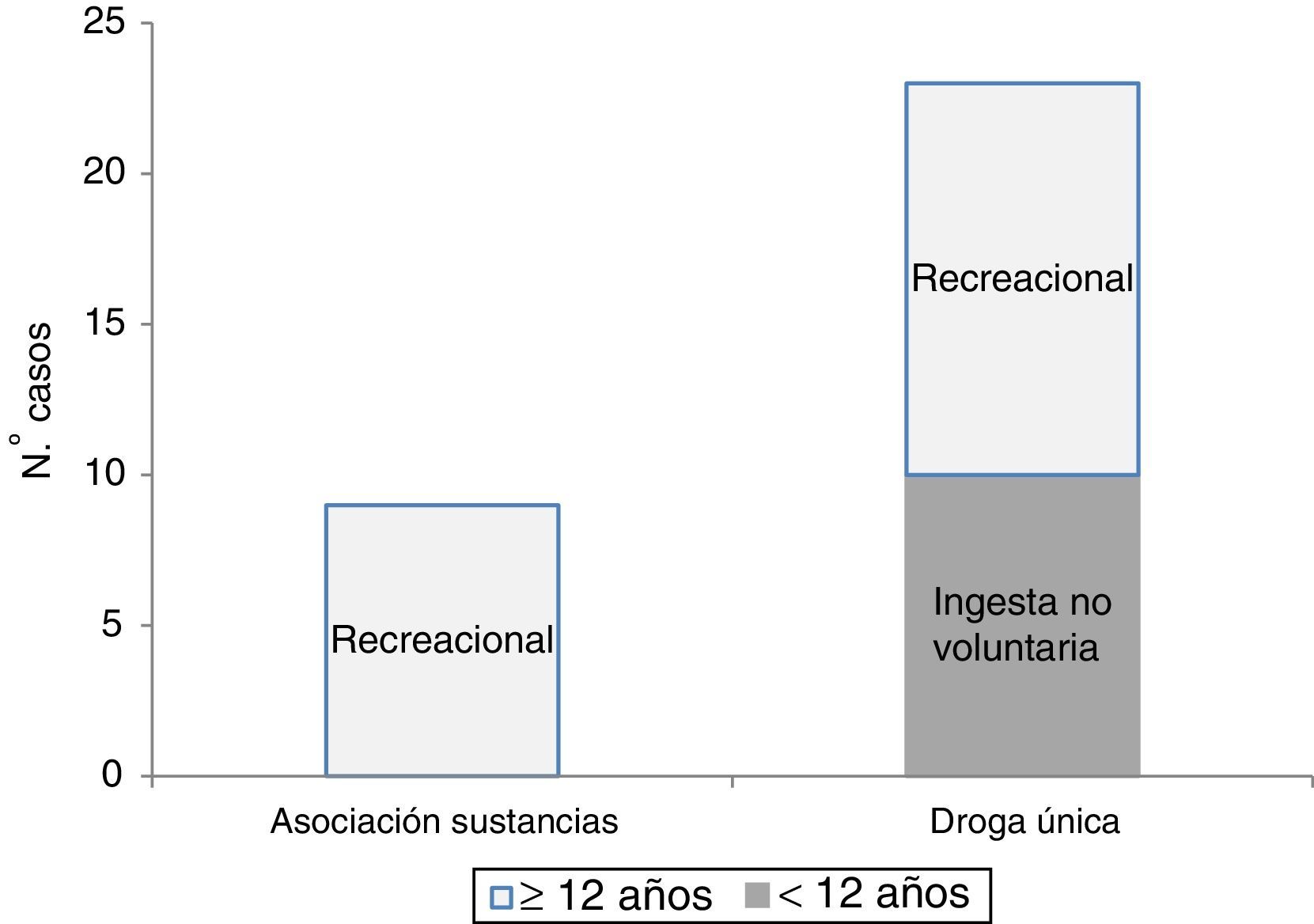
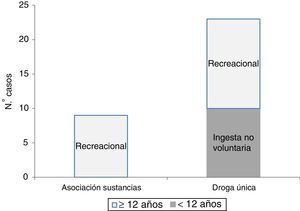
En el periodo de estudio se registraron 413.461 episodios en los SUP incluidos, de los que 1.139 correspondieron a intoxicaciones (0,27%). De ellas, 32 casos (2,8%) se debieron a intoxicaciones por droga ilegal, 23 intoxicaciones por una sola sustancia y 9 asociaciones de sustancias. De las intoxicaciones por única sustancia, 10 (43,5%) fueron en menores de 3 años tras contactos no voluntarios.
La distribución de las intoxicaciones por droga ilegal en función del mecanismo de intoxicación y edad del paciente puede verse en la figura 1. Existe un vacío de casos entre los 3 y los 11 años, probablemente acorde con la disminución global de intoxicaciones con mecanismo no intencional de este grupo de edad y no alcanzar la franja de edad en la que con mayor frecuencia se observan las intoxicaciones con fin recreacional.
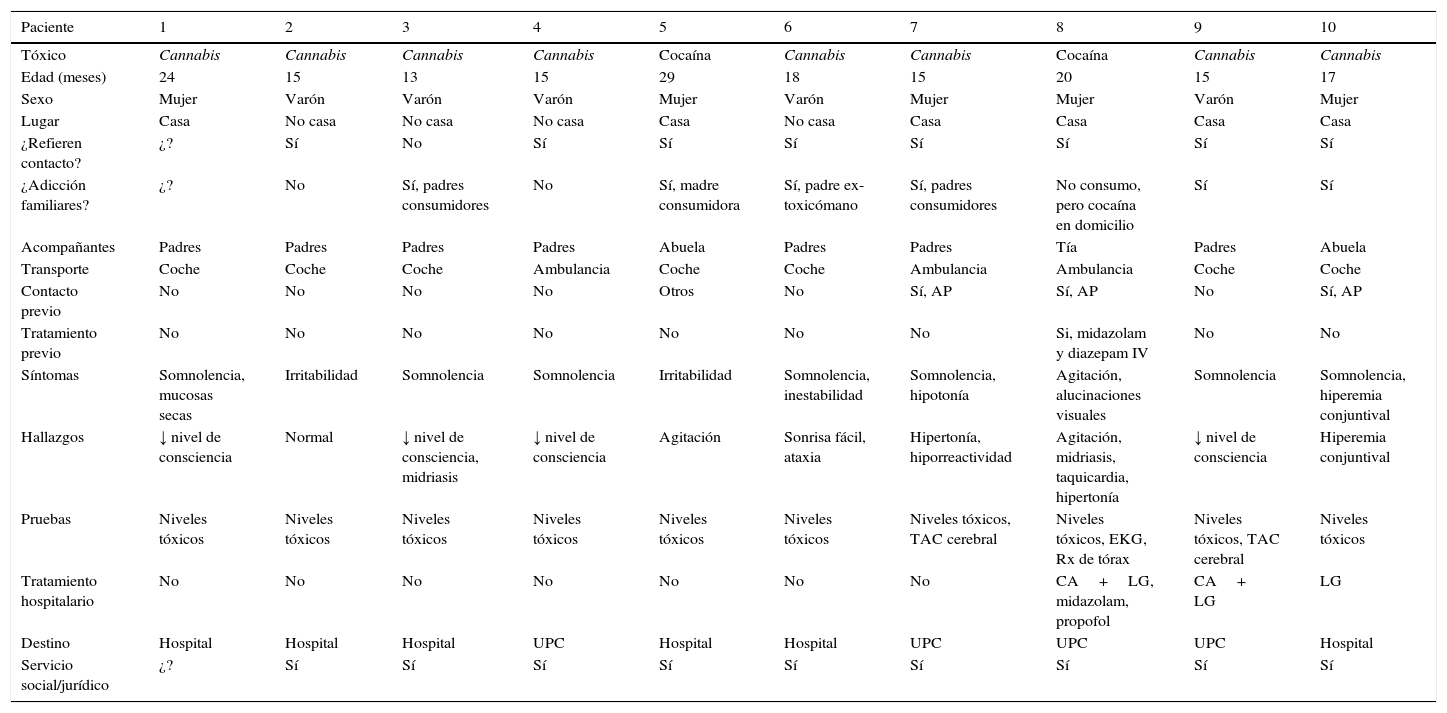
Las características de las intoxicaciones no intencionadas se muestras en la tabla 1. Las 10 intoxicaciones no voluntarias en menores fueron por cannabis y cocaína, y los síntomas relevantes, las alteraciones del sistema nervioso central, acorde a lo reflejado en la literatura4. En este tipo de intoxicaciones, existen publicaciones que reflejan una omisión del dato de contacto con la sustancia por los acompañantes5. Sin embargo, en nuestra serie, un porcentaje significativo lo aportaron, lo cual facilita el manejo de la situación clínica del menor y evita la realización de pruebas innecesarias. En 3 casos sí se practicaron exploraciones complementarias diferentes a la detección de la sustancia tóxica, por la severidad del cuadro clínico y/o en la búsqueda de posibles complicaciones. El manejo en los SUP, básicamente consistió en medidas de soporte y/o descontaminación gastrointestinal, acorde con las guías de actuación6. Se hospitalizó a todos los casos y, aunque la evolución final global fue favorable, el 40% ingresaron inicialmente en unidades destinadas a pacientes críticos. Además, excepto en un caso en el que se desconoce el dato, en el resto se contactó con los servicios sociales y/o jurídicos del entorno.
Características y manejo de los pacientes con intoxicación no intencionada por droga ilegal
| Paciente | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 |
|---|---|---|---|---|---|---|---|---|---|---|
| Tóxico | Cannabis | Cannabis | Cannabis | Cannabis | Cocaína | Cannabis | Cannabis | Cocaína | Cannabis | Cannabis |
| Edad (meses) | 24 | 15 | 13 | 15 | 29 | 18 | 15 | 20 | 15 | 17 |
| Sexo | Mujer | Varón | Varón | Varón | Mujer | Varón | Mujer | Mujer | Varón | Mujer |
| Lugar | Casa | No casa | No casa | No casa | Casa | No casa | Casa | Casa | Casa | Casa |
| ¿Refieren contacto? | ¿? | Sí | No | Sí | Sí | Sí | Sí | Sí | Sí | Sí |
| ¿Adicción familiares? | ¿? | No | Sí, padres consumidores | No | Sí, madre consumidora | Sí, padre ex-toxicómano | Sí, padres consumidores | No consumo, pero cocaína en domicilio | Sí | Sí |
| Acompañantes | Padres | Padres | Padres | Padres | Abuela | Padres | Padres | Tía | Padres | Abuela |
| Transporte | Coche | Coche | Coche | Ambulancia | Coche | Coche | Ambulancia | Ambulancia | Coche | Coche |
| Contacto previo | No | No | No | No | Otros | No | Sí, AP | Sí, AP | No | Sí, AP |
| Tratamiento previo | No | No | No | No | No | No | No | Si, midazolam y diazepam IV | No | No |
| Síntomas | Somnolencia, mucosas secas | Irritabilidad | Somnolencia | Somnolencia | Irritabilidad | Somnolencia, inestabilidad | Somnolencia, hipotonía | Agitación, alucinaciones visuales | Somnolencia | Somnolencia, hiperemia conjuntival |
| Hallazgos | ↓ nivel de consciencia | Normal | ↓ nivel de consciencia, midriasis | ↓ nivel de consciencia | Agitación | Sonrisa fácil, ataxia | Hipertonía, hiporreactividad | Agitación, midriasis, taquicardia, hipertonía | ↓ nivel de consciencia | Hiperemia conjuntival |
| Pruebas | Niveles tóxicos | Niveles tóxicos | Niveles tóxicos | Niveles tóxicos | Niveles tóxicos | Niveles tóxicos | Niveles tóxicos, TAC cerebral | Niveles tóxicos, EKG, Rx de tórax | Niveles tóxicos, TAC cerebral | Niveles tóxicos |
| Tratamiento hospitalario | No | No | No | No | No | No | No | CA+LG, midazolam, propofol | CA+ LG | LG |
| Destino | Hospital | Hospital | Hospital | UPC | Hospital | Hospital | UPC | UPC | UPC | Hospital |
| Servicio social/jurídico | ¿? | Sí | Sí | Sí | Sí | Sí | Sí | Sí | Sí | Sí |
AP: atención primaria; CA: carbón activado; EKG: electrocardiograma; LG: lavado gástrico; Rx: radiografía; TAC: tomografía axilar computarizada; UPC: unidad paciente crítico.
En base a esta serie, cerca de la mitad de las intoxicaciones por droga ilegal como única sustancia detectada en los SUP españoles sucede en niños de corta edad, principalmente por cannabis. Aunque habitualmente la evolución clínica es favorable, con frecuencia a su llegada a los SUP están inestables y, en ocasiones, precisan tratamientos y continuidad de cuidados en unidades de pacientes críticos.
Agradecimientos al Grupo de Trabajo de Intoxicaciones de la Sociedad Española de Urgencias de Pediatría (Anexo 1).
H. Alto Deba: Agustín Rodríguez; H. del Tajo, Aranjuez: Carlos García-Vao; H.U. Arnau de Vilanova, Lleida: Neus Pociello; H.U. Basurto: Javier Humayor; H. Cabueñes: Ramón Fernández; H. Regional de Málaga: Silvia Oliva Rodríguez-Pastor; Complejo Hospitalario de Jaén: Tomás del Campo; C. Asistencial Universitario de Léon: Ana Gloria Andrés; Corporación Sanitaria Parc Taulí, Sabadell: Mireia Pérez; H.U. Cruces: Santiago Mintegi, Paula Santiago, Nerea Bilbao; H.U. Doce de Octubre: Sofía Mesa; H.U. Donostia: José Angel Muñoz Bernal; H.U. Dr. Peset. Valencia: J. Rafael Bretón Martínez; H.U. Fuenlabrada: Rocío Rodríguez; H. Francesc de Borja de Gandía: Carlos Miguel Angelats; Fundació Sant Hospital de la Seu d’Urgell: Pablo Javier Ercoli; H. Universitario Fundación Alcorcón: Alberto Barasoain; H. General Universitario de Alicante: Olga Gómez Pérez; H.U. Gregorio Marañón: Paula Vázquez; H. Infanta Cristina, Parla, Madrid: Begoña de Miguel; H. Infanta Elena, Valdemoro: Carmen Gómez; H. de Terrassa: Judit Barrena; H. Laredo: Ana Jorda; H.U. Lucus Augusti: Sandra Yáñez; H. Mendaro: Laura Herrero; H.U. Mutua Terrassa: Elena May Llanas; H.U. Niño Jesús: Juan Carlos Molina; H. Materno-Infantil de Las Palmas de Gran Canaria: Lily Mangione; H. Materno-Infantil de Badajoz: Paz Hurtado; H. Ntra. Sra. de Sonsoles, Ávila: Helvia Benito; H. Montepríncipe, H. Sanchinarro, H. Torrelodones, Madrid: Silvina Natalini; H. Príncipe de Asturias, Alcalá de Henares: M. Ángeles García Herrero; H.U. Puerta de Hierro-Majadahonda: Consuelo Benito Caldés; H. Rey Juan Carlos: Pablo Bello Gutiérrez; H.U. San Agustín: Juan Cózar Olmo; H.U. Río Hortega, Valladolid: Roberto Velasco; H. Sant Joan de Déu, Xarxa Hospitalaria i Universitaria de Manresa, Fundació Althaia: Eva Botifoll García; H.U. Sant Joan de Déu: Lidia Martínez Sánchez; H. San Pedro: Laura Martínez; H. Miguel Servet: Carmen Campos Calleja; H.U. Son Espases, Palma de Mallorca: Victoria López Corominas; H. Son Llàtzer: Carmen Vidal Palacios; H.U. Central de Asturias, Oviedo: Julián Rodríguez; H. Universitario de Salamanca: Javier López Ávila; H.U. Virgen de la Arrixaca: Carlos Pérez; H. Virgen de la Salud, Toledo: Esther Crespo Rupérez; Complejo Hospitalario de Navarra: Miriam Palacios; H. Zumarraga: Amalia Pérez; H. Quirón, Bizkaia: Itziar Iturralde; H. Clínico U. Lozano Blesa: Gonzalo González García; H.U. Puerta del Mar, Cádiz: Arturo Hernández; H. Clínico U. de Valladolid: Elena Urbaneja Rodríguez; Complejo Asistencial de Segovia: H. General: Rebeca Garrote; H.U. y Politécnico La Fe de Valencia: Rafael Señer; Hospital de Mataró: Joaquim Martorell Aymerich; H.U. Marqués de Valdecilla: José Lorenzo Guerra; H. Sierrallana: José Lorenzo Guerra; H. Gernika-Lumo: Alicia Gutiérrez y Complexo Hospitalario Universitario de A Coruña: Alicia Herrera.