Introducción
Como ya se ha comentado en otros documentos, a pesar de que, a diferencia de la edad adulta, en la infancia es habitual la realización de estudios microbiológicos ante la sospecha de infecciones del tracto urinario (ITU), el tratamiento inicial de las ITU es frecuentemente empírico, según etiología más probable y su perfil teórico de sensibilidad a antimicrobianos, por lo que se debe ajustar en función del resultado de los estudios microbiológicos.
Por lo tanto, la sensibilidad de los principales uropatógenos en España va a condicionar la elección de tratamiento empírico. En este documento revisamos el perfil etiológico observado en distintas series de pacientes pediátricos con ITU, así como la sensibilidad que los uropatógenos aislados en esas series han presentado a los principales antimicrobianos.
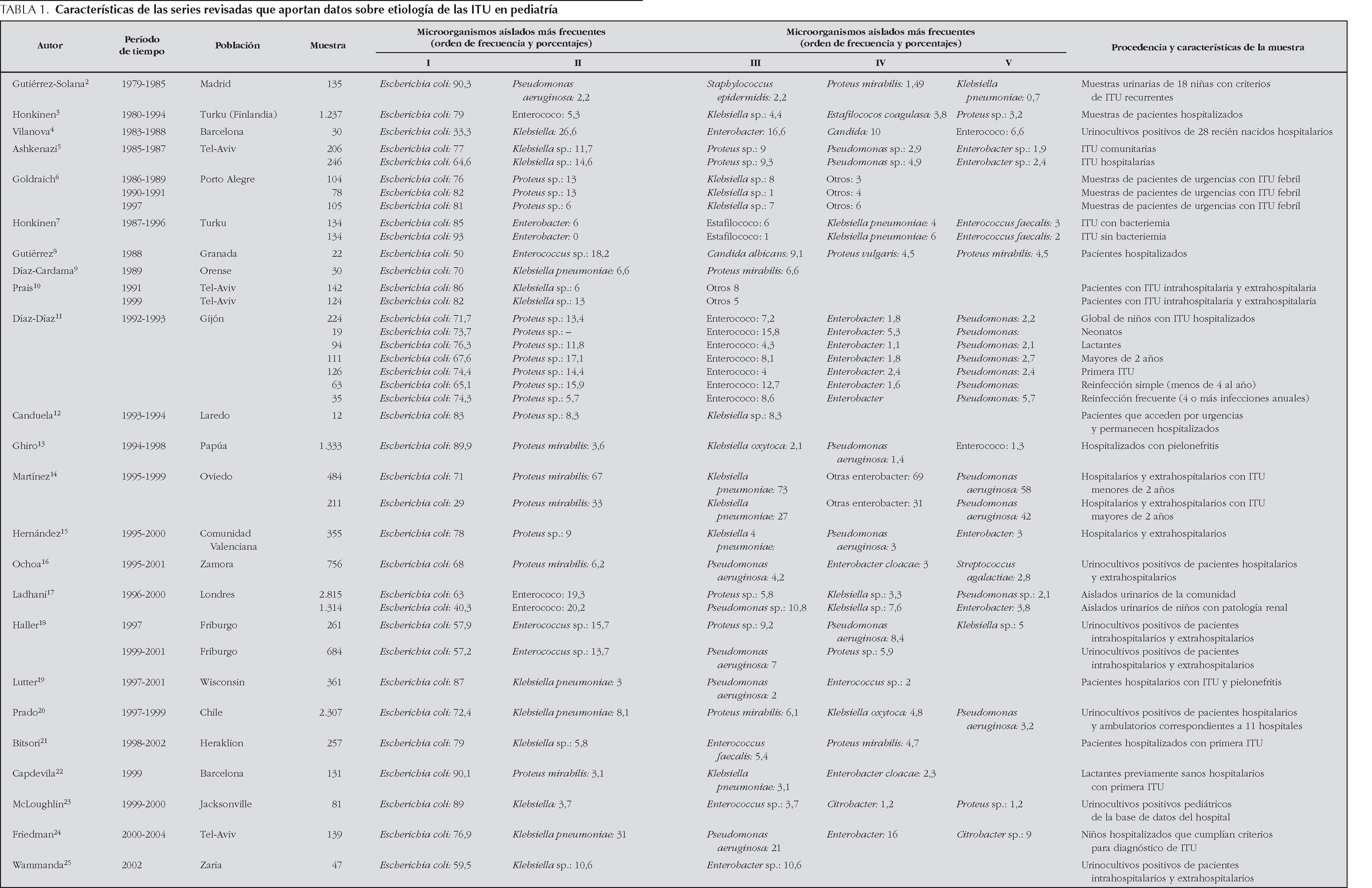
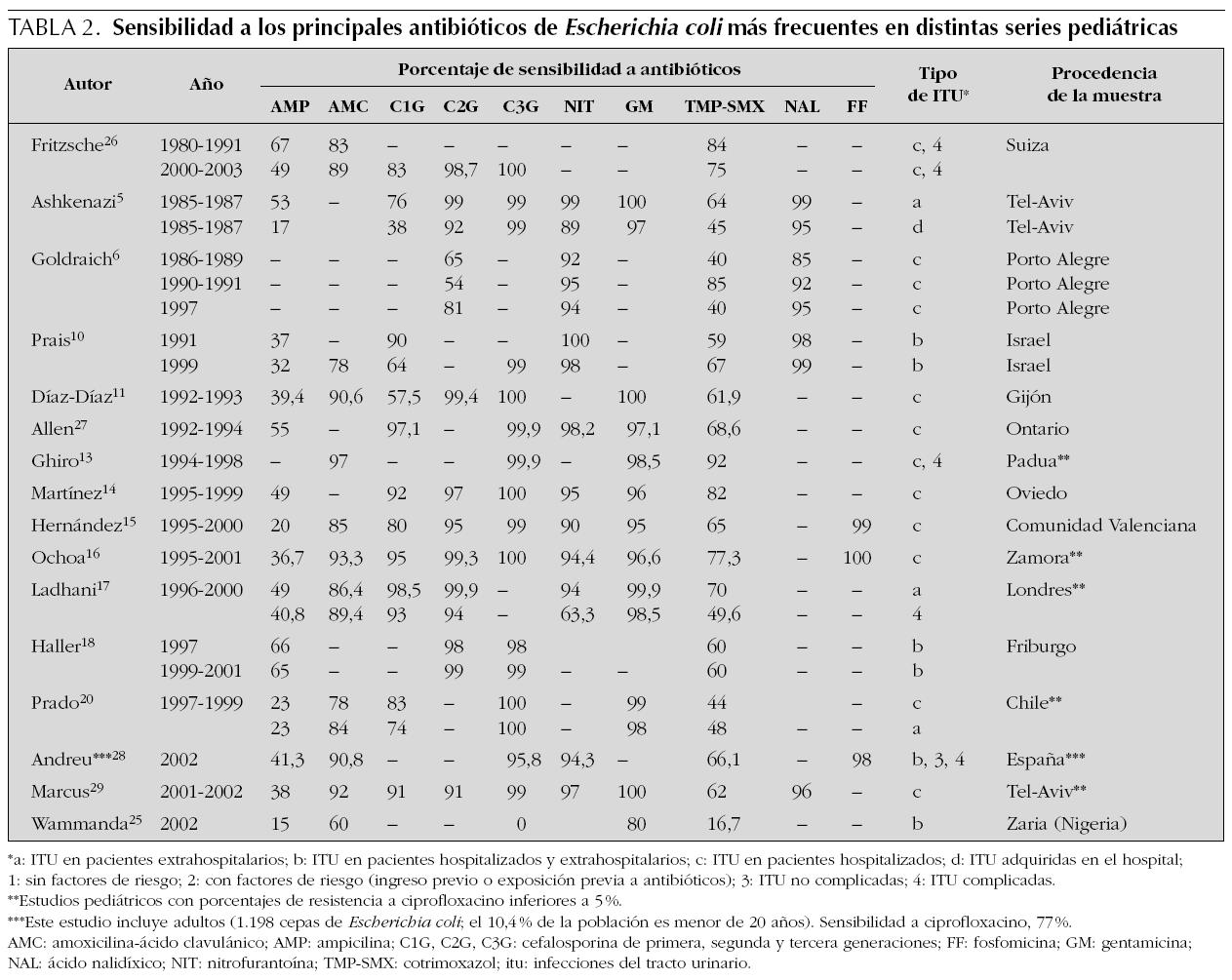
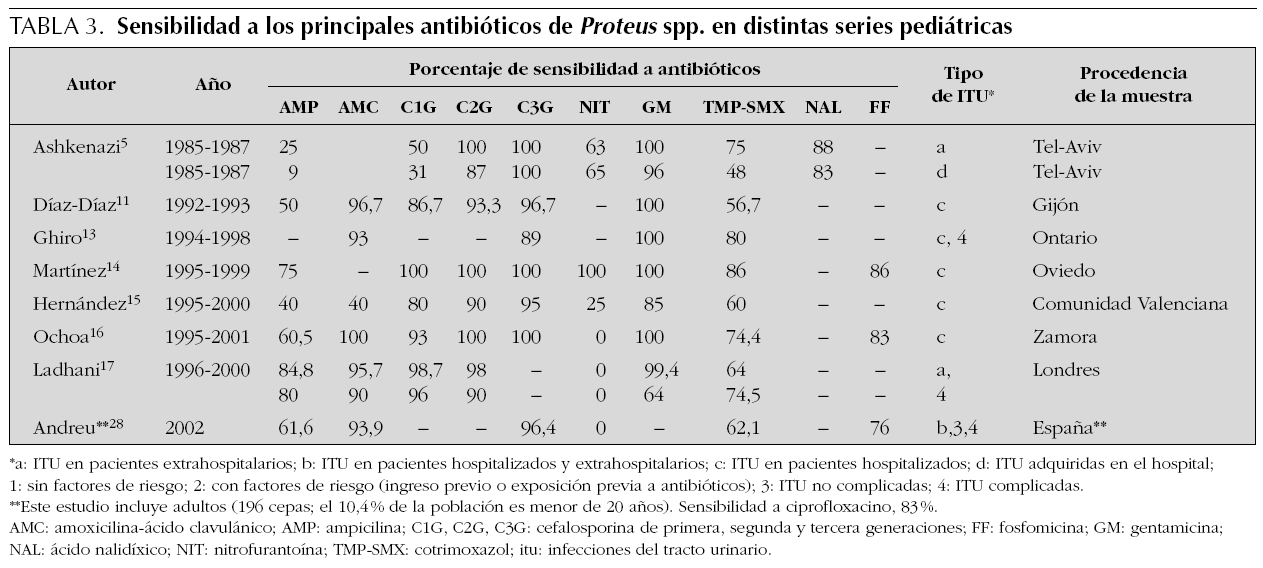
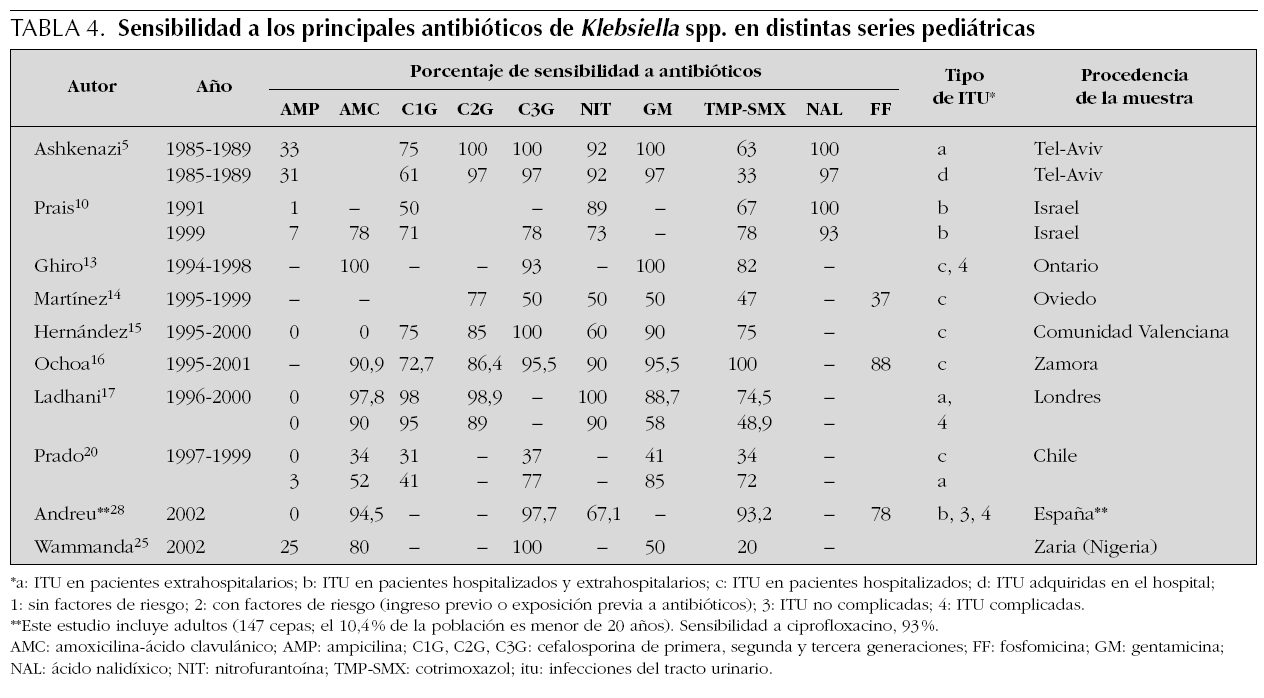
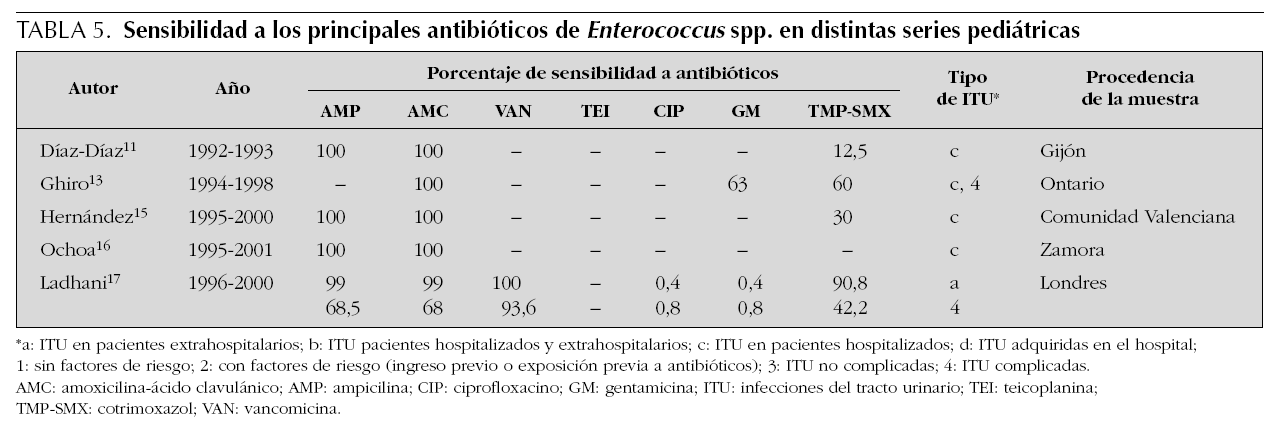
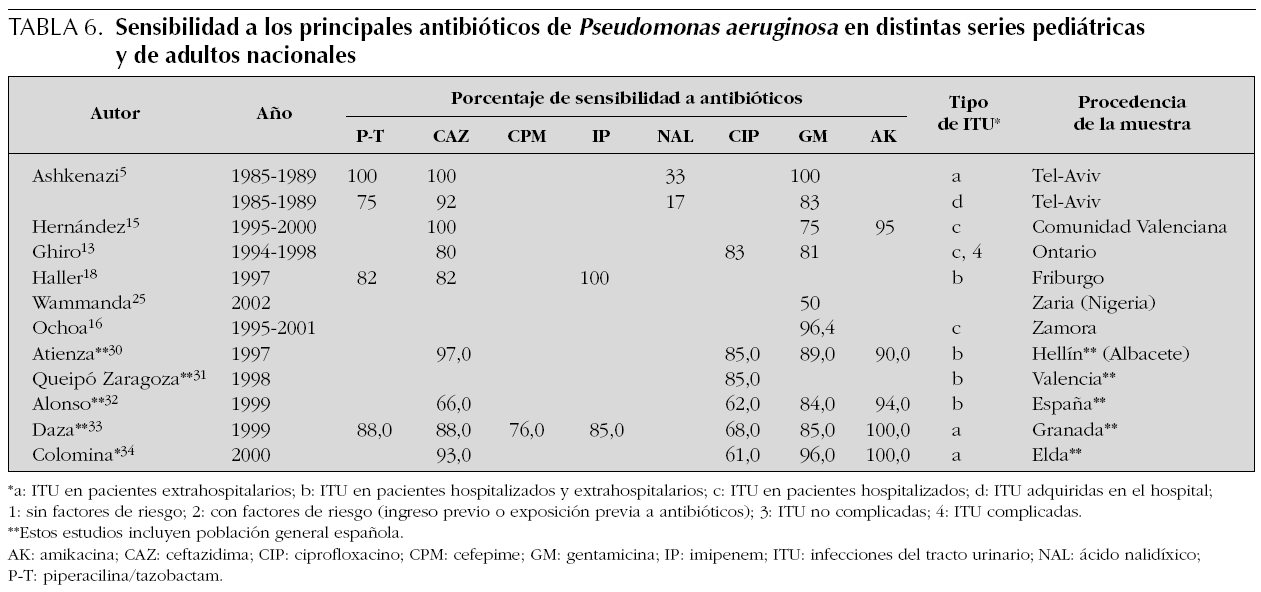
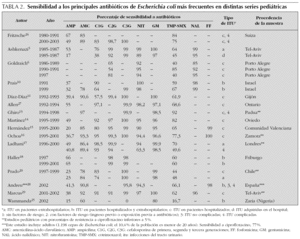
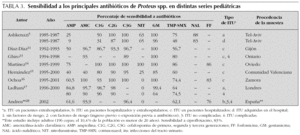
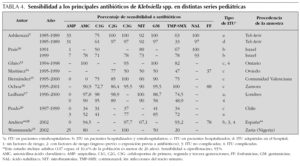
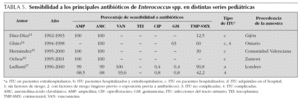
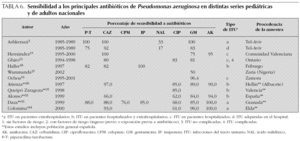
En la tabla 1 se presenta la distribución de frecuencias por microorganismos, con indicaciones del lugar, época y características de los pacientes incluidos en cada una. En las tablas de la 2 a la 6 se presentan los porcentajes de sensibilidad de E. coli, Proteus spp., Klebsiella spp., Enterococcus spp. y Pseudomonas aeruginosa. En el análisis de sensibilidad se han tenido en cuenta algunas series españolas de población general (incluidos adultos y niños), ya que permiten obtener estimaciones más precisas. A continuación, se resumen los principales hallazgos de las series pediátricas incluidas en las tablas de la 1 a la 6, y se comentan también algunos datos de una revisión previamente publicada por nuestro grupo1.
Escherichia coli sigue siendo el principal agente etiológico de ITU en la infancia (70-90 % de los casos), por lo que su patrón de sensibilidad va a determinar habitualmente la elección terapéutica empírica.
El predominio de E. coli se ve reducido en ciertas circunstancias en las que otros microorganismos incrementan su presencia. La exposición previa a antibióticos, el antecedente de hospitalización o la existencia de anomalías urinarias incrementan la probabilidad de que otros microorganismos, como Proteus mirabilis, Klebsiella spp. y Pseudomonas aeruginosa, sean los agentes responsables de ITU. Debemos considerar también, especialmente en el niño pequeño, Enterococcus faecalis. Otros microorganismos poco frecuentes son: Enterobacter cloacae, Streptococcus agalactiae, Staphylococcus spp., Serratia marcescens, Morganella morganii, Citrobacter spp. y Acinetobacter spp. La información clínica disponible al diagnóstico no permite predecir con seguridad la etiología; tan sólo la tinción y el examen microscópico de la orina pueden ayudar a seleccionar un determinado tratamiento. Esta exploración complementaria, habitualmente no disponible, debería considerarse en pacientes con ITU de alto riesgo.
E. coli presenta en España un alto porcentaje de resistencia a ampicilina y cotrimoxazol, por lo que estos antibióticos no resultan adecuados como tratamientos empíricos, a pesar de que la resistencia a cotrimoxazol se ha reducido algo en los últimos años. Entre los antibióticos que en España mantienen una elevada actividad frente a E. coli, se encuentran las cefalosporinas de segunda y tercera generaciones, fosfomicina, aminoglucósidos y amoxicilina-ácido clavulánico. No obstante, la combinación amoxicilina-ácido clavulánico presenta en algunas áreas porcentajes de resistencia crecientes. Igualmente, la resistencia a las cefalosporinas de primera generación es muy variable, y ha ascendido en algunas áreas hasta niveles que pueden comprometer su uso empírico.
Los datos disponibles sobre fluoroquinolonas, de series de aislamientos de población general, sugieren que se ha producido un importante aumento de la resistencia de E. coli a ciprofloxacino y otras fluoroquinolonas. Las escasas series pediátricas que analizan estos antibióticos muestran mínimos porcentajes de resistencia. No obstante, a pesar de que se está extendiendo el uso de estos antimicrobianos en la infancia, por el momento ha quedado limitado al tratamiento de ITU complicadas, dirigido por cultivo y antibiograma.
Proteus mirabilis tiene un perfil de sensibilidad similar al de E. coli, aunque en algunas series de urocultivos de población general y pediátrica ha mostrado una menor sensibilidad a fosfomicina. Klebsiella pneumoniae presenta resistencia natural a ampicilina, manteniendo una alta sensibilidad a otros antibióticos habitualmente activos frente a ella. La aparición de cepas de Klebsiella productoras de betalactamasas de espectro ampliado puede explicar que algunas series, fundamentalmente con casuística hospitalaria, muestren un descenso importante de la sensibilidad a cefalosporinas. Pseudomonas aeruginosa mantiene una buena sensibilidad a carbapenémicos (imipenem y meropenem), piperacilina-tazobactam, ceftazidima, tobramicina y amikacina, mientras que ha descendido algo para ciprofloxacino y gentamicina.
En la elección de tratamiento empírico debemos considerar que aunque las cefalosporinas de segunda y tercera generación presentan un perfil discretamente mejor que amoxicilina-ácido clavulánico para enterobacterias, sólo amoxicilina-ácido clavulánico permite cubrir un eventual, aunque poco frecuente, Enterococcus faecalis. Asimismo, tenemos que evaluar que el antecedente de antibioterapia, hospitalización o anomalías urinarias incrementa el riesgo de que el agente etiológico sea resistente a los antibióticos de uso habitual.
Por último, teniendo en cuenta que ningún antibiótico garantiza una cobertura al 100 % de todos los posibles microorganismos, en casos de ITU de alto riesgo podemos necesitar asociaciones de antibióticos. Para cubrir un posible enterococo, tendremos que incluir en la asociación ampicilina. Por otra parte, si queremos cubrir Pseudomonas aeruginosa conviene que asociemos antibióticos específicos, ya que combinaciones clásicas, que incluyan gentamicina, pueden resultar insuficientes. Finalmente, resulta excepcional en la infancia tener que recurrir a carbapenémicos con el propósito de cubrir posibles microorganismos multirresistentes (cepas de Klebsiella con betalactamasas de espectro ampliado, Acinetobacter o Pseudomonas).
Miembros del Grupo Investigador del Proyecto "Estudio de la Variabilidad e Idoneidad del Manejo Diagnóstico y Terapéutico de las Infecciones del Tracto Urinario en la Infancia"
C. Ochoa Sangrador (Hospital Virgen de la Concha, Zamora); C. Pérez Méndez y G. Solís Sánchez (Hospital de Cabueñes, Gijón, Asturias); J.C. Molina Cabañero y J. Lara Herguedas (Hospital del Niño Jesús, Madrid); F. Conde Redondo, R. Bachiller Luque, J.M.ª Eiros Bouza, V. Matías del Pozo y B. Nogueira González (Hospital Clínico Universitario, Valladolid); M.ªC. Urueña Leal, J.M. Andrés de Llano, P. Rostami y J.F. Sáenz Martín (Complejo Asistencial de Palencia); E. Formigo Rodríguez, M. Cueto Baelo y M.ªC. González Novoa (Hospital Xeral-Cies, Vigo, Pontevedra); N. Silva Higuero y H. González García (Hospital de Medina del Campo, Valladolid); J. González de Dios (Hospital de Torrevieja, Alicante); M. Brezmes Raposo (Hospital La Fe, Valencia); M.ªM. Urán Moreno y J.M. Gea Ros (Hospital Universitario San Juan, Alicante); M.ªV. Barajas Sánchez, M.ªF. Brezmes Valdivieso y M.ªA. Fernández Testa (Hospital Virgen de la Concha, Zamora).
Financiado parcialmente por una beca de la Gerencia Regional de Salud de la Junta de Castilla y León (año 2006).
Correspondencia: Dr. C. Ochoa Sangrador.
Unidad de Investigación. Hospital Virgen de la Concha.
Avda. Requejo, 35. 49029 Zamora. España.
Correo electrónico: cochoas@meditex.es
Recibido en mayo de 2007.
Aceptado para su publicación en junio de 2007.