Evaluar los resultados obtenidos por el programa de detección precoz de trastornos generalizados del desarrollo (TGD), actualmente en marcha en las áreas de salud de Salamanca y Zamora, en términos de participación y opinión de los profesionales hacia el mismo, así como la validez de la herramienta con la finalidad de extender su uso tanto a nivel autonómico como nacional.
MétodoUn total de 54 equipos de pediatría participaron en las sesiones de formación del programa de cribado de TGD en septiembre de 2005 y accedieron a administrar el cuestionario M-CHAT1 a todos los padres que acudían a sus consultas de pediatría en cualquiera de estas 2 visitas: 18 y/o los 24 meses dentro del Programa del Control del Niño Sano. Hasta diciembre de 2012 han participado un total de 9.524 niños. Adicionalmente, se ha evaluado la participación y opinión de los equipos de pediatría participantes mediante cuestionarios y entrevistas y se han estimado los costes por caso positivo detectado.
ResultadosDel total, 852 (8,9%) sujetos resultaron sospechosos de TGD en el cuestionario M-CHAT, de los cuales 61 (7,1%) se confirmaron mediante la entrevista de seguimiento. De estos, 22 obtuvieron un diagnóstico TGD y 31 de otros trastornos de inicio en la infancia según DSM-IV-TR2. El 74% de los equipos encuestados consideran el programa totalmente viable y el 22% viable aunque con reservas (n=54).
ConclusionesEste estudio ha conseguido mostrar por primera vez en España, la viabilidad de realizar un programa de cribado de TGD de base poblacional dentro del sistema público de salud. La formación sobre los problemas del desarrollo comunicativo y social y la difusión de las señales de alerta entre los pediatras, además de la utilización del M-CHAT, es fundamental para el avance en la detección temprana de estos trastornos.
To evaluate the results of the Pervasive Developmental Disorders (PDD) screening program currently ongoing in the public health services in the health area of Salamanca and Zamora, Spain, in terms of feasibility, reliability and costs, with the purpose of extending the program at regional and national levels.
MethodA total of 54 paediatric teams (nurses and paediatricians) from the provinces of Salamanca and Zamora participated in the training sessions for the PDD Screening Programme in September 2005, and agreed to administer the questionnaire M-CHAT1 to all parents attending their clinics in any of these two visits: 18 months and/or 24 months within the Well-baby Check-up Program. A total of 9,524 children have participated up to December 2012. Additionally, we evaluated the participation and opinions of the paediatric teams using questionnaires, and costs per positive case have estimated.
ResultsOut of a total of 852 (8.9%) children determined as PDD high-risk with the M-CHAT questionnaire results, 61 (7.1%) were confirmed as positive with the M-CHAT follow-up interview. Of these, 22 were diagnosed with a PDD and 31 other disorders of childhood onset according to DSM-IV-TR2. Almost three-quarters (74%) of respondents felt the program was totally feasible, and 22% viable, but with reservations (n=54).
ConclusionsThis study has been able to show for the first time in Spain, the feasibility of a population-based PDD screening program within the public health system. Training in social and communicative development, and dissemination of the early signs of PDD among paediatricians, as well as the use of the M-CHAT, is essential for progress in the early detection of these disorders.
Los trastornos generalizados del desarrollo (TGD) son discapacidades del desarrollo más comunes en la infancia temprana de lo que hasta hace poco se creía, con una prevalencia estimada de 6-7 casos por 1.000 habitantes3. Es aún más frecuente la condición de espectro del autismo, llegando al 1% según estudios recientes4,5. La literatura científica indica que si se identifican signos tempranos de TGD, se aceleraría el inicio de la intervención, se reduciría la carga de enfermedad y mejoraría la calidad de vida de los afectados y sus familias y, en última instancia, podrían reducirse los importantes costes sociales y económicos que la familia ha de afrontar en su vida6. La detección precoz también puede mejorar el conocimiento sobre los mecanismos neuro-evolutivos subyacentes de riesgo de TGD7, así como generar nuevas estrategias terapéuticas que restauren la trayectoria evolutiva, reduciendo la discapacidad a largo plazo.
Tradicionalmente la detección del autismo entendida como identificación de signos de alarma, ha sido poco abordada desde los servicios asistenciales, siendo las familias quienes han tenido que movilizarse en busca de información y respuestas a los síntomas iniciales8. La recomendación de la detección precoz está asumida por sociedades científicas y profesionales, y por la administración pública. La Academia Americana de Pediatría (AAP) recomienda que los pediatras pregunten a los padres sobre el desarrollo comunicativo y social del menor en cada visita rutinaria, así como realizar un cribado específico de TGD al menos en 2 ocasiones antes de los 2 años. Tanto los pediatras, como el personal de enfermería pediátrica, entre otros profesionales, suelen tener contactos regulares con los niños desde el nacimiento, antes de que estos entren en el sistema educativo9. En España, el Ministerio de Sanidad, Servicios Sociales e Igualdad recomienda la detección precoz del autismo mediante el RD/1030/200610. También el Marco Estratégico para la mejora de la Atención Primaria (AP) en España: 2007-201211, aconseja la detección precoz de TGD como aspecto importante en el seguimiento del niño sano, y se proponen procedimientos específicos en la Guía de Práctica Clínica GPC para el Manejo de Pacientes con Trastornos del Espectro Autista en AP12. Por su parte, la Gerencia Regional de Salud de Castilla y León recomienda la detección precoz de TGD en su guía de detección publicada en 2007.
No hay duda de la necesidad y ventajas de la detección precoz, pero se necesita demostrar que el uso estandarizado de instrumentos diseñados para valorar el desarrollo comunicativo y social en la infancia, es una vía eficiente y poco costosa para el sistema de salud y los usuarios. El objetivo de este estudio es evaluar el programa de detección de TGD aplicado en las Áreas de Salud de Salamanca y Zamora desde 2005 hasta diciembre de 2012.
MétodoSe realizó un estudio observacional con un diseño transversal, para evaluar el uso del M-CHAT1 como herramienta de detección de casos nuevos de TGD entre 16 y 40 meses mediante un programa de cribado. También se evaluaron los índices de sensibilidad y especificidad de la herramienta, el nivel de participación de los equipos de pediatría, su opinión sobre la viabilidad del programa y se estimaron los costes del programa.
ParticipantesEl número total de equipos pediatra-enfermera participantes fue de 54, correspondientes a 33 centros de las áreas de salud que cubren tanto zona urbana como rural de las provincias de Salamanca y Zamora. Hasta diciembre de 2012 han participado 9.524 niños, que acudieron a las consultas de pediatría de AP de las áreas mencionadas en esas edades.
Herramienta de cribadoEl M-CHAT consiste en un cuestionario de 23 preguntas con respuesta sí/no. El fallo en 3 ítems, o 2 de los considerados críticos según el estudio de validación original, clasifica el test como positivo. La adaptación y validación a la población española fue realizada en 2 muestras de población pediátrica, una con 2.480 niños de alto y bajo riesgo en Castilla y León (los casos de alto riesgo procedían de servicios de atención temprana) y otra con 2.055 de bajo riesgo del Área de Salud 1 de Madrid, desde octubre de 2005 a abril de 200813. La herramienta está disponible en: http://www.mchatscreen.com(Spanish- Spain version; Spanish M-CHAT Follow-up Interview). Los resultados obtenidos son parecidos a los de Robins et al.1 y a otros estudios14
Características del programaEl programa consiste en entregar el cuestionario M-CHAT a los padres junto con el consentimiento informado (aprobado por el Comité de Ética del Instituto de Salud Carlos III) cuando acuden con el niño a consulta para recibir la vacuna de los 18 meses o a la revisión del niño sano a los 24 meses. Una vez cumplimentado, el M-CHAT es remitido a la unidad de seguimiento del programa, donde se determina la sospecha o no de TGD según el resultado del cuestionario. Como el M-CHAT se puede aplicar a 18 y 24 meses, los pediatras pueden aplicarlo en una de esas 2 edades o en ambas. Los niños con sospecha confirmada a los 18 meses que reciben diagnóstico de TGD, están excluidos por protocolo de cumplimentar el cuestionario a los 24 meses.
En caso de resultar sospechoso, se realiza una verificación de las respuestas con la persona que respondió al cuestionario mediante una entrevista que sigue un protocolo estandarizado. Este protocolo, específico para cada ítem, diseñado para administrarse por teléfono, también ha sido validado para España13 y reduce el número de falsos positivos, preservando a muchas familias de preocupaciones innecesarias, permitiendo identificar casos que deben acudir a evaluación diagnóstica y a atención temprana (siguiendo el mismo criterio de fallos que el cuestionario). Después de esta entrevista de confirmación, la unidad de seguimiento contacta con el/la pediatra de cada caso positivo para que este especialista inicie el proceso de evaluación y derivación. Así se busca asegurar la coordinación del proceso desde la consulta de pediatría que identifica cada caso con sospecha. Desde 2009 se está pilotando una aplicación informática, en 8 consultas de las 54 participantes, mediante la cual el pediatra verifica presencialmente los cuestionarios con sospecha, sin necesidad de realizar una entrevista telefónica. El programa, ahora dispone de 2 procedimientos de verificación: el basado en la entrevista telefónica, denominado «Procedimiento tradicional»; y el basado en la confirmación en consulta, denominado «Procedimiento informático».
Todos los casos en los que se confirma la sospecha son derivados a evaluación para una valoración diagnóstica, siguiendo los procedimientos de la «Guía de Buenas Prácticas de Detección y Diagnóstico» del grupo GETEA15, basada en Filipek et al.16. El rastreo o control falsos negativos (casos no sospechosos en la herramienta M-CHAT que posteriormente resultan tener un TGD) se hace mediante la permanente coordinación de la unidad de seguimiento del programa en la Universidad con los equipos de atención temprana, de la Gerencia de Servicios Sociales de Castilla y León y de la Consejería de Educación de ambas provincias, permitiendo así la identificación de posibles falsos negativos. También la Unidad de Neuro-Pediatría del Hospital Clínico Universitario de Salamanca y las Unidades de Salud Mental Infanto-Juvenil de Salamanca y Zamora completan el sistema de coordinación, vigilancia y seguimiento.
El programa se puso en marcha en 2 fases. La primera, denominada de pilotaje, duró 3 meses. En ella se distribuyeron los cuestionarios y la guía de implantación, se realizó la formación de los equipos de pediatría, incluyendo visitas a los centros de salud; se inició el rodaje del programa, corrigiendo deficiencias y ajustando los procedimientos a cada equipo de pediatría. Al finalizar esta fase se realizó el primer análisis de participación de pediatras y se distribuyeron los primeros cuestionarios sobre opinión de los profesionales. En la segunda fase, denominada de aplicación, se continuó analizando la participación de los pediatras y se distribuyeron más cuestionarios de opinión sobre el programa. Se realizaron informes trimestrales sobre el proceso de cribado, entregándose a las direcciones médicas de cada área de salud implicada.
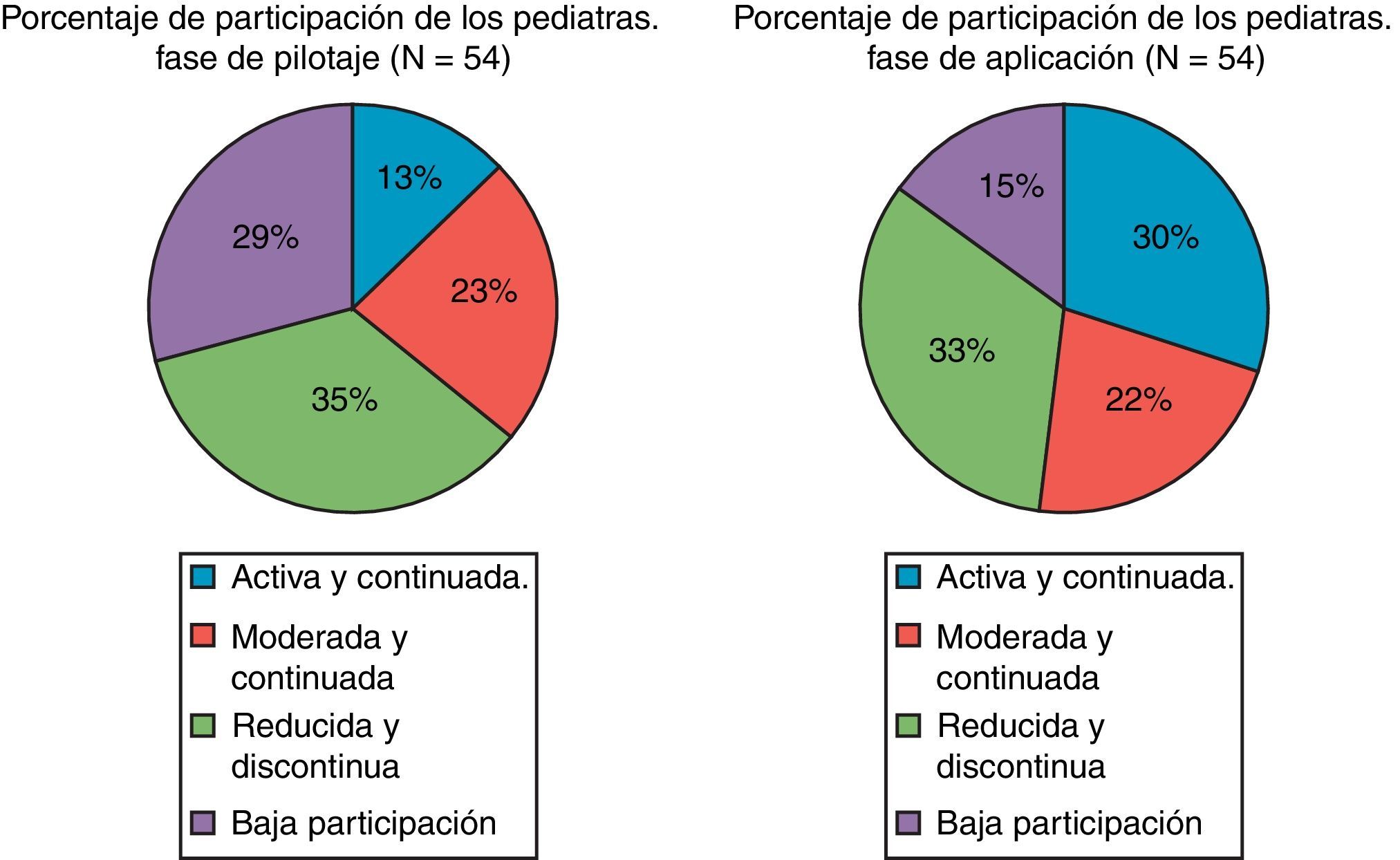
Participación y opinión de pediatras y enfermerasLa participación se analizó contabilizando el número de cuestionarios que se enviaban desde cada consulta, agrupándolos por meses y trimestres. Se categorizó la participación como «Activa», «Moderada» y «Reducida» atendiendo al número de cuestionarios enviados por mes desde cada consulta; y como «Continua» o «Discontinua» atendiendo a la frecuencia mensual. Siguiendo estos criterios se establecieron 4 grupos según el grado de participación (tabla 1).
Definición del grado de participación de los equipos
| Grado de participación | Definición |
| Activa y continuada | Envían mensualmente cuestionarios y el número de cuestionarios enviados les sitúan en el cuartil más alto del ranking de pediatras con relación al trimestre anterior |
| Moderada y continuada | Envían mensualmente cuestionarios aunque el número de cuestionarios enviados les sitúan en el segundo cuartil del ranking de pediatras con relación al trimestre anterior |
| Reducida y discontinuada | Envían cuestionarios pero no todos los meses. El número de cuestionarios enviados les sitúan en el tercer cuartil del ranking de pediatras con relación al trimestre anterior |
| Baja participación | Envían cuestionarios pero no mensualmente. El número de cuestionarios enviados les sitúan en el cuarto cuartil del ranking de pediatras con relación al trimestre anterior |
Con el objetivo de medir el grado de aceptación del programa por parte de los equipos, se desarrolló el cuestionario Q-PED, dirigido a conocer la opinión de los profesionales implicados, consistente en 10 preguntas con respuestas tipo Likert y 3 de opción múltiple. También se llevó a cabo un análisis cualitativo sobre las debilidades del programa, basado en 4 grupos de discusión convocados durante la fase de pilotaje y en 2009, al iniciarse el procedimiento informático.
Análisis de costes del programa por caso detectadoEn este análisis se contabilizaron: a) los gastos de planificación, desarrollo y puesta en marcha del programa (diseño y programación de bases de datos; impresión de cuestionarios y consentimientos; campañas de sensibilización y formación; reuniones en AP y especializada y con atención temprana para planificar y coordinar el programa); b) los generados por la actividad de cribado, en función de sueldos/tiempo empleado por diferentes profesionales (pediatra y/o enfermera para informar y solicitar el consentimiento, grabación de cuestionarios, e interpretación y confirmación de los mismos según el procedimiento); y c) la parte proporcional de gastos de mantenimiento del centro de salud y de la unidad asistencial donde se realiza el seguimiento del programa. Se excluyeron los gastos relativos a la actividad asistencial de las unidades de atención especializada porque estos se refieren a actividades dirigidas a la obtención del diagnóstico, que se realizan tanto si el caso procede del programa de cribado como si procede de otra vía de derivación.
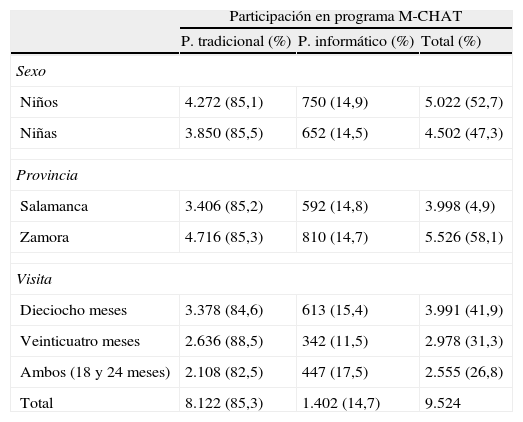
ResultadosCaracterísticas de la muestraLa tabla 2 presenta la distribución de la muestra participante, desglosada según el tipo de programa, tradicional (85,3%) o informático (14,7%) y en función de las variables demográficas más representativas (sexo, provincia y visita pediátrica).
Características y distribución de la muestra
| Participación en programa M-CHAT | |||
| P. tradicional (%) | P. informático (%) | Total (%) | |
| Sexo | |||
| Niños | 4.272 (85,1) | 750 (14,9) | 5.022 (52,7) |
| Niñas | 3.850 (85,5) | 652 (14,5) | 4.502 (47,3) |
| Provincia | |||
| Salamanca | 3.406 (85,2) | 592 (14,8) | 3.998 (4,9) |
| Zamora | 4.716 (85,3) | 810 (14,7) | 5.526 (58,1) |
| Visita | |||
| Dieciocho meses | 3.378 (84,6) | 613 (15,4) | 3.991 (41,9) |
| Veinticuatro meses | 2.636 (88,5) | 342 (11,5) | 2.978 (31,3) |
| Ambos (18 y 24 meses) | 2.108 (82,5) | 447 (17,5) | 2.555 (26,8) |
| Total | 8.122 (85,3) | 1.402 (14,7) | 9.524 |
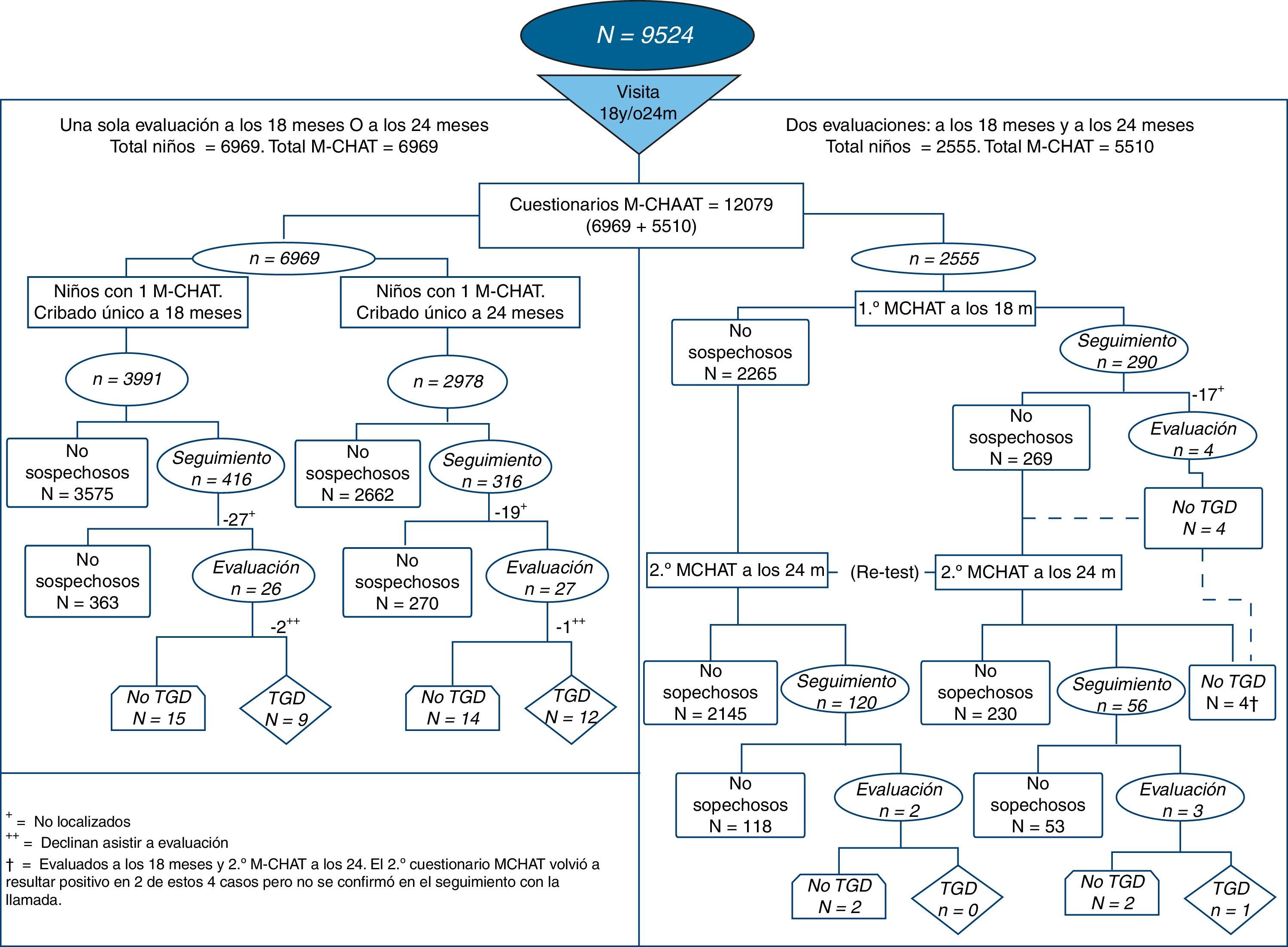
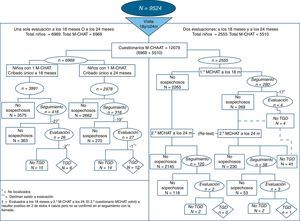
Se han recibido 12.079 cuestionarios, pertenecientes a los 9.524 niños que han participado en el programa. De estos, el 73,1% han contestado el cuestionario solo una vez (con 18 o con 24 meses) y el 26,8% lo han hecho 2 veces. En este último caso, cuando 2 cuestionarios pertenecen al mismo menor, uno por visita, (5.110 cuestionarios de 2.555 niños), han sido analizados de forma emparejada (fig. 1).
La distribución del total de cuestionarios y sujetos según el resultado obtenido en cada fase del programa se puede ver en la figura 1.
En total 852 niños tuvieron un cuestionario M-CHAT sospechoso en alguna de las visitas (18/24 meses) o en ambas. La entrevista de seguimiento confirmó la sospecha en 61 de esos 852 casos (7,1%), (no se pudo realizar la llamada telefónica de confirmación en 46 niños por resultar imposible localizar a los padres a pesar de varios intentos). Se perdieron otros 3 casos que declinaron asistir a evaluación, por lo que finalmente se realizaron 58 evaluaciones diagnósticas (fig. 1). El resultado de los diagnósticos fue: 22 menores recibieron diagnóstico de TGD (9 a los 18 y 13 a los 24), 24 resultaron tener retraso madurativo, 2 trastorno por déficit de atención con hiperactividad, y 5 trastorno específico del lenguaje. Otros 5 casos resultaron tener un desarrollo típico, aunque presentaban algunas características evolutivas atípicas leves, coincidiendo todos con la visita de los 18 meses. Ningún caso sospechoso a los 24 meses resultó tener un desarrollo normal. Finalmente, el sistema de seguimiento de falsos negativos identificó 5 casos de TGD del total de 9.524 niños cribados. La valoración diagnóstica de estos casos se realizó en el mismo lugar y mediante el mismo protocolo que los detectados mediante el M-CHAT.
Considerando los datos obtenidos, se puede estimar que la frecuencia de TGD detectados mediante el M-CHAT es de 2 por cada 1.000 niños cribados y de 3 sumando los detectados mediante el sistema de vigilancia de falsos negativos. Incluyendo todos los trastornos detectados mediante el M-CHAT y no solo los TGD, la frecuencia de alteraciones en el desarrollo comunicativo y social detectada sería de 5.
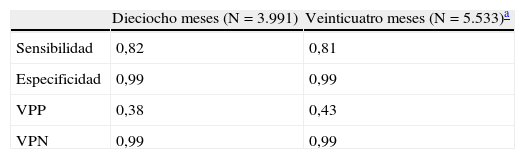
Herramienta de cribadoLa tabla 3 presenta las propiedades del M-CHAT, obtenidas a partir de la muestra de 12.079 cuestionarios y 9.524 sujetos como resultado de la administración de la herramienta a nivel poblacional.
Datos psicométricos del cuestionario M-CHAT según grupo de edad
| Dieciocho meses (N=3.991) | Veinticuatro meses (N=5.533)a | |
| Sensibilidad | 0,82 | 0,81 |
| Especificidad | 0,99 | 0,99 |
| VPP | 0,38 | 0,43 |
| VPN | 0,99 | 0,99 |
Los verdaderos negativos son los casos que no puntuaron como sospechosos en el cuestionario ni fueron diagnosticados de TGD tras la derivación desde alguna unidad de seguimiento del área geográfica del estudio. Mediante la coordinación con estas unidades, se diagnosticó un trastorno del desarrollo en 15 niños con M-CHAT negativo (trastorno específico del lenguaje, retraso madurativo, etc.), pero no TGD, y fueron considerados verdaderos negativos. Los verdaderos positivos son solo los que resultaron tener un diagnóstico de TGD según DSM-IV-TR.
En cuanto a los resultados totales del proceso de cribado, independientemente del procedimiento o área de salud, distribuidos según el resultado en el cuestionario, se obtiene un 0,01% de falsos positivos y un 0,19% de falsos negativos.
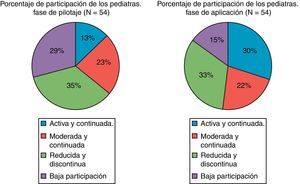
Personal implicadoLas unidades participantes hasta el momento actual son, de Salamanca: Unidad de Neurología Pediátrica del Hospital Clínico Universitario de Salamanca; y 20 de Centros de Salud: 36 equipos de pediatra-enfermera (Procedimiento tradicional) y 4 equipos de pediatra-enfermera (Procedimiento informático); de Zamora: Unidad de Salud Mental Infanto-Juvenil, Hospital Provincial de Zamora y 13 de Centros de Salud: 9 equipos de pediatra-enfermera (Procedimiento tradicional) y 4 centros de salud con 2 equipos de pediatra-enfermera cada uno (Procedimiento informático). La participación de los pediatras se ha estabilizado a lo largo de la aplicación del programa, alcanzando un 55% de participación continuada. Se ha incrementado el número de pediatras con una participación activa y continuada y se ha reducido el número de pediatras cuya participación es baja, manteniéndose estable el número de equipos con participación moderada o reducida (fig. 2).
El promedio de administración de cuestionarios por trimestre desde el inicio del programa (incluida la fase de pilotaje) fue de 469 (máximo: 740 y mínimo: 378). En cuanto a la opinión sobre viabilidad y satisfacción de los equipos participantes, explorada mediante el cuestionario Q-PED (n=54), se encontró que el 74% lo consideró totalmente viable y un 22% viable con reservas, con resultados parecidos tanto para el procedimiento informático como para el tradicional.
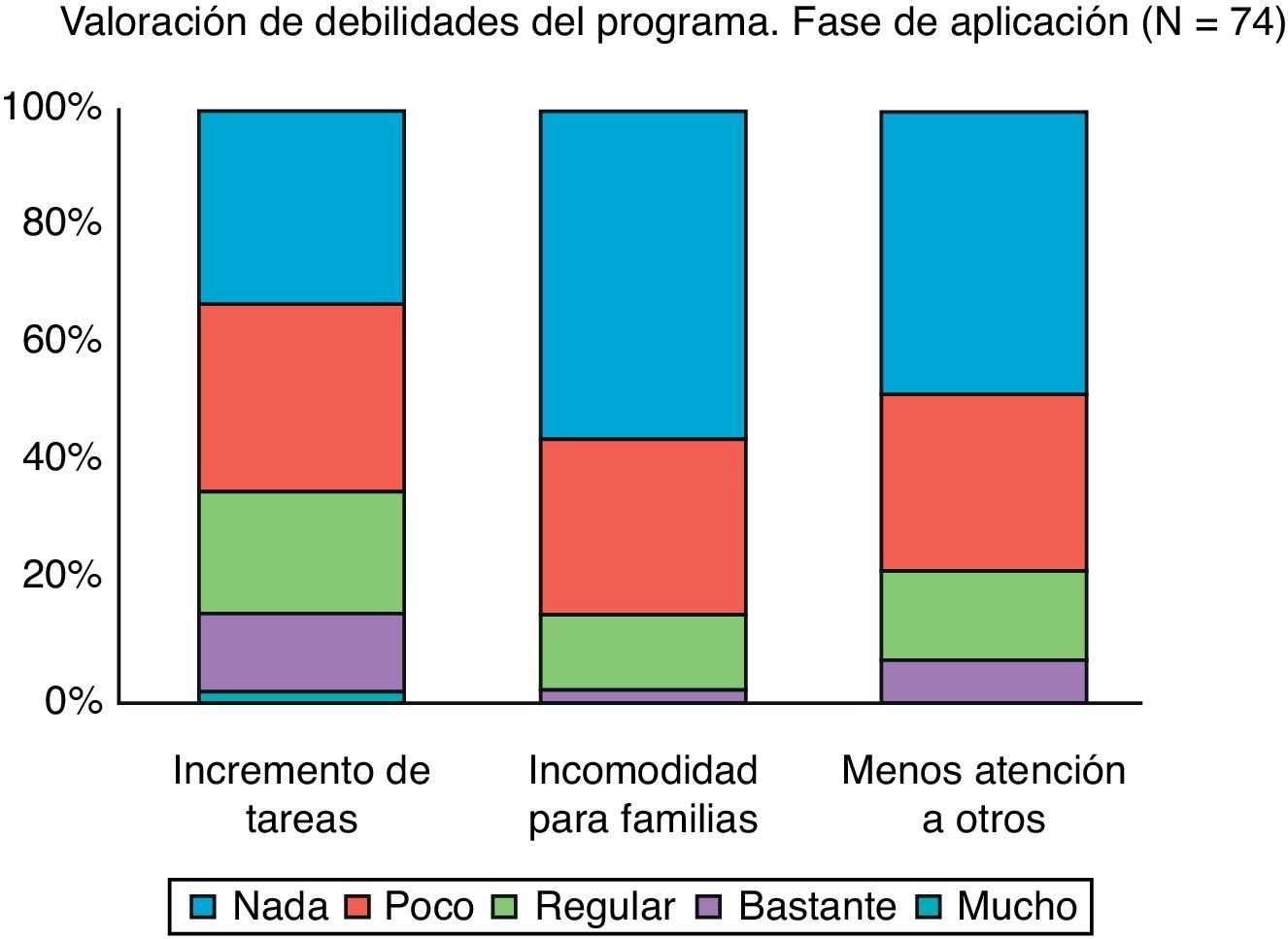
Igualmente, se ha constatado que el 73% de los profesionales participantes en la fase de pilotaje y para el 81% en la fase de aplicación, no consideran el programa un incremento significativo en la carga de trabajo. Los pediatras indican que el tiempo empleado en consulta para administrar el M-CHAT es de 4,43 min por término medio.
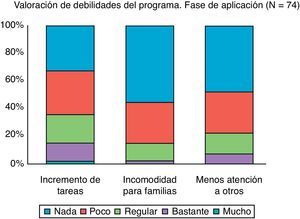
La figura 3 muestra algunas valoraciones obtenidas mediante los grupos de discusión. En general, los equipos creen que administrar el cuestionario implica poco incremento de tareas y no supone una situación de estrés o incomodidad para las familias el hecho de cumplimentarlo.
CostesConsiderando que el número total de cuestionarios aplicados es de 12.079, y los costes totales del programa durante estos años, la estimación del importe por caso cribado es de 7,2 €. Considerando que el número de casos con sospecha de alteraciones en el desarrollo comunicativo y social que ha recibido un diagnóstico por vía de este programa es de 53, el coste por caso positivo es de 1.641€.
Discusión y conclusionesLa detección precoz del autismo es una actividad clínica y socialmente necesaria, aunque puede suponer un reto inicial para profesionales y servicios. Este estudio ha conseguido mostrar por primera vez en España la viabilidad de realizar un programa de cribado de base poblacional para los TGD con casi 10.000 niños cribados dentro del sistema público de salud. Además, el estudio aporta un protocolo y unos materiales específicos para su puesta en marcha, extrapolables y aplicables en cualquier región española.
El programa ha detectado 53 casos (de los 61 evaluados) susceptibles de recibir intervención que, teniendo un problema del neuro-desarrollo, no habían sido detectados hasta el momento. Este resultado supone un beneficio indiscutible para los niños y sus familias, tal y como han demostrado otros estudios.
Además, el programa es considerado aceptable por las autoridades sanitarias, así como por pediatras, personal de enfermería y familias, ajustándose al Documento Marco sobre Cribado Poblacional17, mejorando la coordinación entre los servicios sanitarios y sociales.
En cuanto a costes, desde el punto de vista de familias y profesionales, los beneficios subjetivos superan los costes económicos. Se ha comprobado que las familias de los pacientes detectados perciben más calidad de vida y bienestar familiar que las de pacientes no detectados mediante el programa18. Además, el efecto de una atención adecuada en cuanto a momento, forma, tiempo e intensidad repercute en el grado de dependencia de las personas con TGD y, por tanto, en la sociedad19. Los costes podrían ser menores si el cuestionario se aplicara solo una vez, pero dado que hasta el momento el número de niños con 2 cuestionarios y resultado positivo en alguno de ellos es pequeño, no parece recomendable aún tomar la decisión de aplicar el cuestionario en una sola ocasión.
Perspectivas de futuroDesde la implantación del programa, se han desarrollado nuevas herramientas, y el cuestionario M-CHAT ha evolucionado con la nueva propuesta de las autoras originales (Robins, 2011), reduciéndose a 20 ítems e incorporando ejemplos. Esta nueva versión está actualmente en fase de traducción y adaptación a la lengua española.
El programa también ha incluido avances tecnológicos con el procedimiento informático, haciéndolo más eficaz, combinando la vigilancia del desarrollo mediante una herramienta sensible y específica en el contexto poblacional, junto a la coordinación con otras unidades de intervención. Por eso, es fundamental la formación en el desarrollo comunicativo y social, y la identificación de señales de alerta de TGD, utilizando el M-CHAT, lo que mejoraría la escalabilidad del programa.
FinanciaciónSAN/1015/2005 Consejería de Sanidad de Castilla y León; TPY1289/05 Instituto de Salud Carlos III; SEJ2006-11536 Ministerio de Ciencia e Innovación; SA043A06 Consejería de Educación de la Junta de Castilla y León; ESF COST Action BM1004 Enhancing the Scientific Study of Early Autism (ESSEA).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Queremos expresar nuestra gratitud a todos/as los pediatras y enfermeras/os de AP de Salamanca y Zamora sin cuya implicación activa no hubiera sido posible la ejecución de este estudio, así como a todas las familias que han participado voluntariamente y a quienes debemos nuestra actividad investigadora.
Presentación previa en reuniones, congresos o simposios: Population Based Autism Screening Program Using MCHAT in Spain. International Meeting of Autism Research (IMFAR). Chicago, mayo 2009, Chicago. USA.
Screening Based on Information Communication Technology for Detection of Autism Spectrum Disorders In Paediatric Outpatient Clinics of Primary Care of Castilla y León. IMFAR, mayo 2010. San Diego, USA.
Modified Checklist Autism in toddlers: Spanish Version and Validation (MCHAT). IMFAR, Londres, mayo, 2008.