La pubertad precoz central (PPC) es debida a la activación prematura y secuencial del eje hipotálamo-hipófiso-gonadal y se caracteriza por desarrollo de los órganos sexuales y crecimiento esquelético acelerado. Se considera precoz si ocurre antes de los 8 años en niñas y antes de los 9 años en niños de raza caucásica. En las niñas, la mayoría de las veces es idiopática, si es orgánica las causas mas frecuentes son lesiones del sistema nervioso central (SNC) y pocas veces secundarias a traumatismos craneales. Presentamos el caso de una niña de 5 años con PPC secundaria a traumatismo craneal severo (TCS).
Niña de 5 años y un mes, que acude a la consulta por presentar aumento del tamaño de las mamas desde hace un mes, inicio de vello pubiano y flujo vaginal. Notan aumento de la talla y de la velocidad de crecimiento en los últimos meses. No asocia poliuria ni polidipsia.
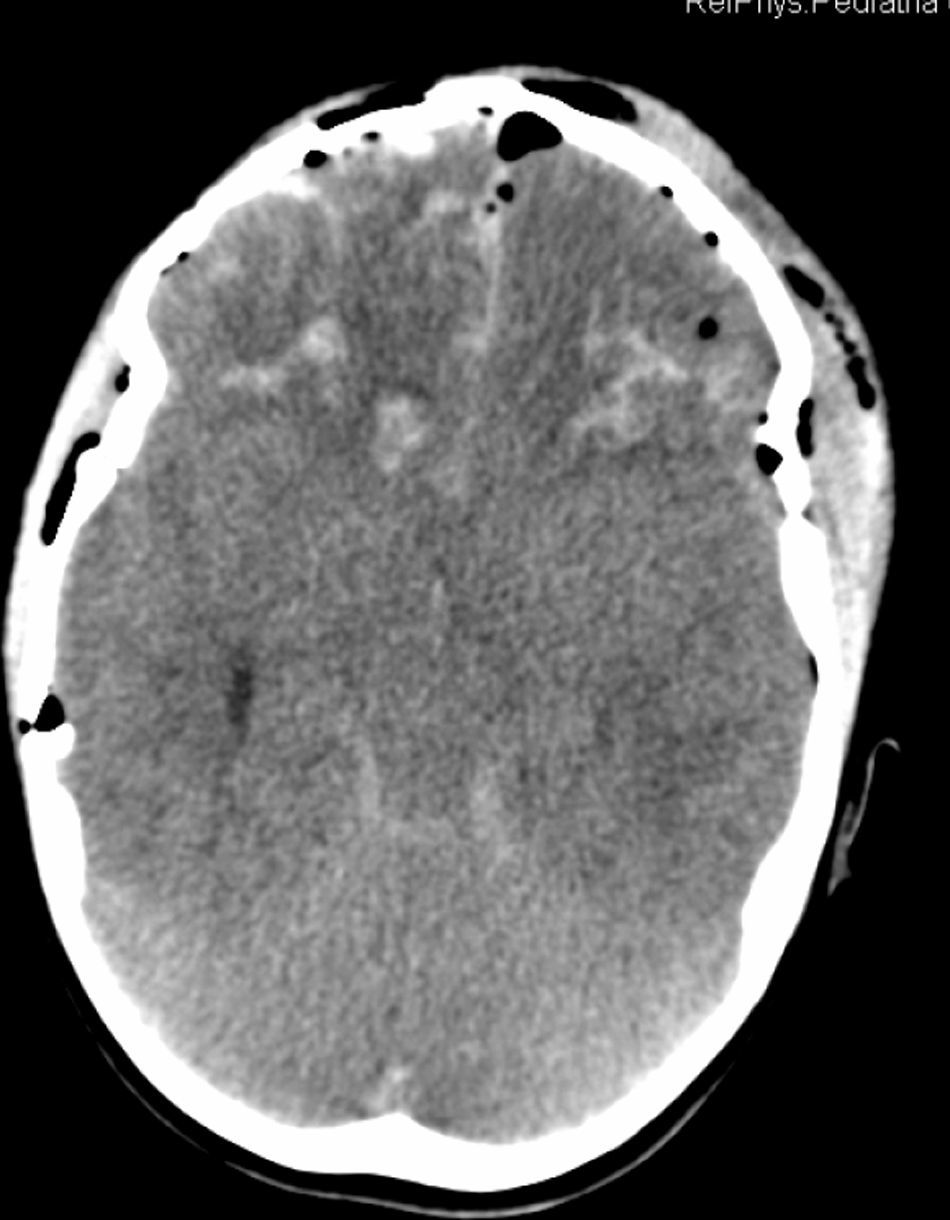
Antecedentes personales sin interés, salvo un TCS tras la caída de un televisor en la cabeza a los 4 años. En urgencias presentaba puntuación Glasgow de 7/15, por lo que se realiza una TC craneal, evidenciando estallido craneal con múltiples fracturas, contusión hemorrágica frontal bilateral y hemorragia ventricular y subaracnoidea traumáticas (fig. 1). Permaneció ingresada en Cuidados Intensivos Pediátricos durante 28 días. Entre las complicaciones que presentó durante el ingreso destacan hipertensión intracraneal, coma, crisis diencefálicas, diabetes insípida (DI), secreción inadecuada de hormona antidiurética (SIADH), infecciones del tracto urinario y respiratorio, e hiperglucemia. Al alta presentaba parálisis óculo-motora, inestabilidad de la marcha y trastorno de la memoria y del aprendizaje.
No existen antecedentes familiares de pubertad precoz. Menarquia materna a los 13 años.
Exploración física en la primera consulta: talla 106 cm (p15), peso 16,2 kg (p15) con proporciones corporales armónicas. Marcha inestable con temblor casi continuo. Desarrollo puberal en estadio Tanner III (S3,P1-2,A1) con aspecto estrogenizado de genitales externos. Resto, normal.
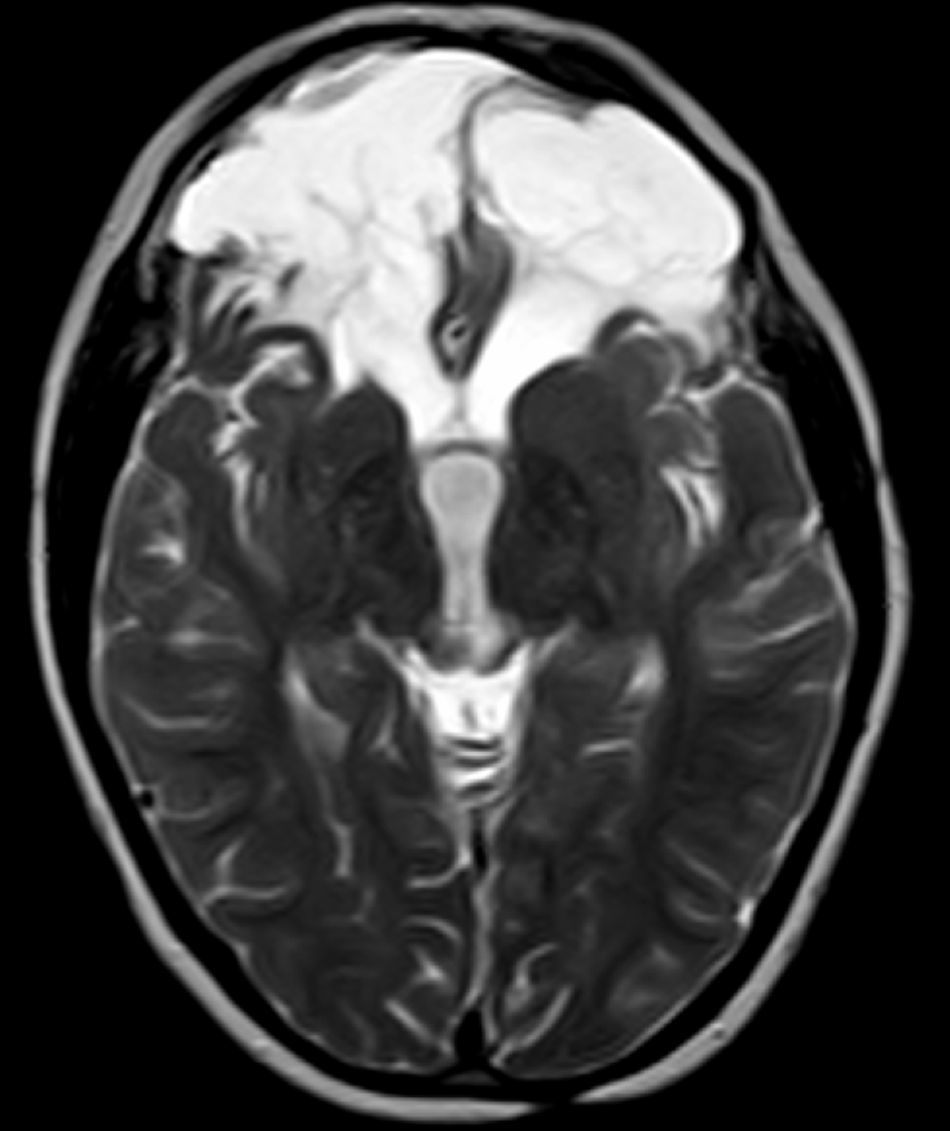
Datos complementarios: estradiol: 28pg/ml(< 10pg/ml), test LH-RH con patrón puberal: FSH (0min): 5 mU/ml (< 1 mU/ml), FSH (20min):13,98 mU/ml (< 1 mU/ml), LH (0min): 1 mU/ml (< 1 mU/ml), LH (20min): 22,13 mU/ml (< 1 mU/ml), ACTH, cortisol, T4 libre, TSH e IGF-I normales. Bioquímica sanguínea, iones, osmolaridad y estudio de orina normales. Edad ósea (Greulich y Pyle): entre 3,5 y 4,2 años. Ecografía pélvica: útero con configuración similar a útero premenárquico y ovarios de 5 cm3 con quistes foliculares. En la RM cerebral se observa encefalomalacia macroquística postraumática con afectación hipotalámica (fig. 2). Se diagnostica de PPC secundaria a TCS. Iniciamos tratamiento con análogos de gonadotropinas (triptorelina: 0,2mg/kg im cada 28 días), consiguiendo una evolución satisfactoria.
Actualmente, a los 9 años, presenta una exploración con peso en P25, talla en P10, y un desarrollo puberal Tanner II (S2-3,P1,A1). La ecografía pélvica muestra útero de 3cm de diámetro longitudinal con tamaño y ecoestructura normal para su edad, anejo izquierdo de 0,7 cm3 y derecho de 0,4 cm3. La edad ósea es de 7,8 años para edad cronológica de 8,5 años. El estudio hormonal es prepuberal (estradiol < 10ng/l, FSH 1 U/l, LH < 1 U/l), con hormonas tiroideas, cortisol, IGF1, IGFBP3, iones y osmolaridad normales.
La incidencia de la PPC es muy variable. Se estima entre 1:5.000 y 1:10.000 niños en la población general, siendo más frecuente en el sexo femenino, con una proporción entre 1:3 y 1:231. La etiología en las niñas se corresponde en la mayoría de los casos con la forma idiopática (74%), mientras que en los niños son más frecuentes causas orgánicas (40-90%)1–4.
Los traumatismos craneoencefálicos (TCE) son una causa de disrupción de la integridad de las estructuras hipotálamo-hipofisarias, pudiéndose producir tras ellos secuelas endocrinológicas precoces y a medio-largo plazo. La paciente de nuestro caso presentó una SIADH y DI transitorias en el periodo inmediato al TCE y 3 meses después una PPC de instauración rápida y progresiva.
En niños, el motivo de consulta más frecuente tras un TCE es el fallo de crecimiento por una deficiencia de hormona de crecimiento y la ausencia o detención del desarrollo puberal, reflejo de un hipogonadismo hipogonadotropo5–8, al contrario del caso que presentamos, cuyo motivo de consulta era el inicio precoz de la pubertad. El mecanismo fisiopatológico que explica cómo una lesión orgánica produce un defecto en la función de los distintos sistemas hormonales de la adenohipófisis y, sin embargo, puede producir una estimulación exagerada en el eje hipotálamo-hipófiso-gonadal sigue siendo desconocido.
Nuestra intención es resaltar la necesidad de detectar precozmente la PPC u otras secuelas endocrinológicas que puedan aparecer tras un TCE, con independencia de la severidad del mismo, y resalta la necesidad de un seguimiento a corto y largo plazo en estos niños.