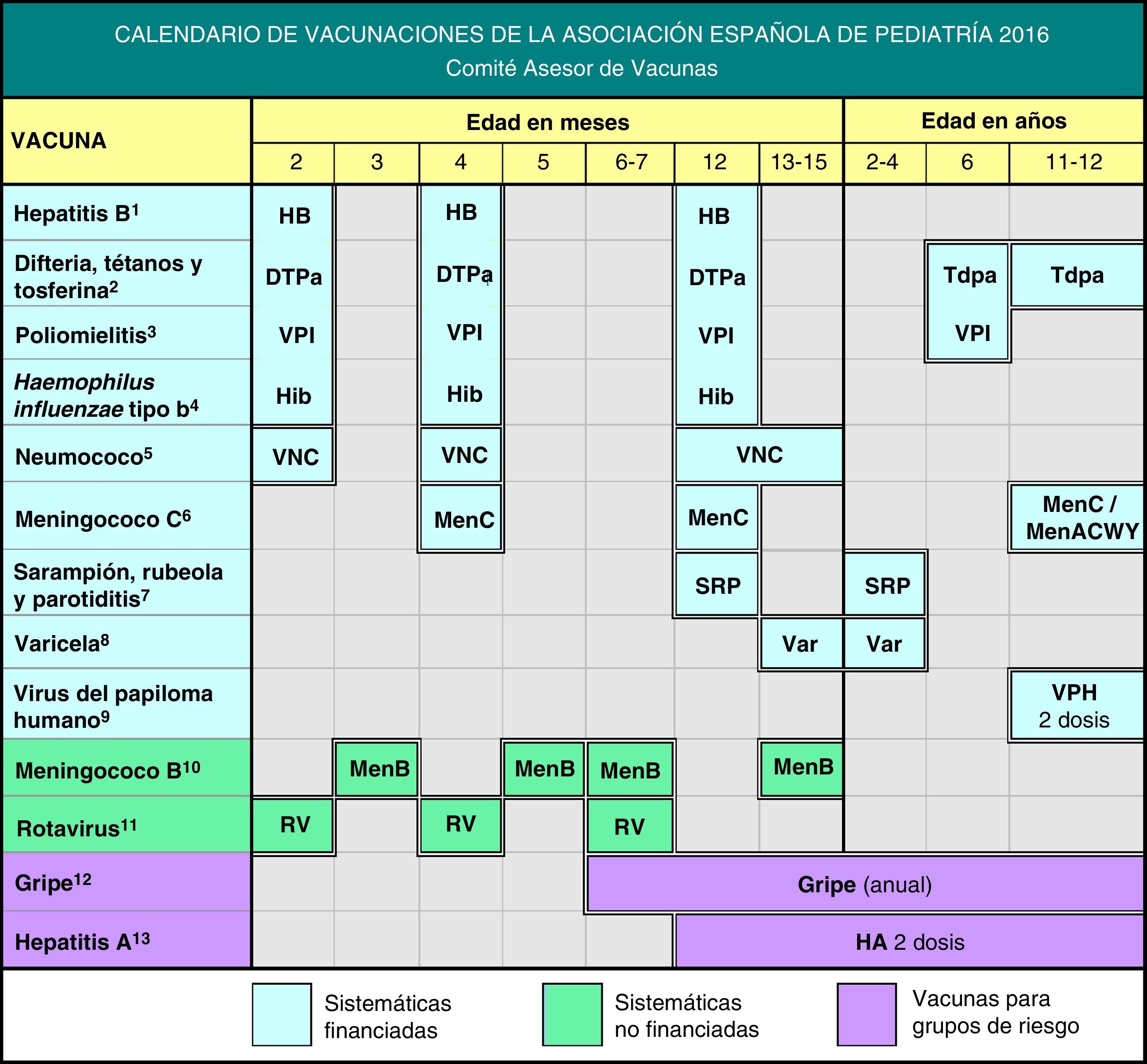
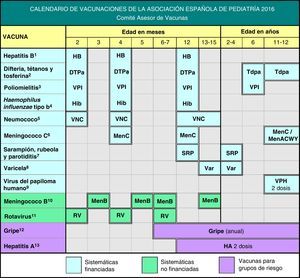
El CAV-AEP publica anualmente el calendario de vacunaciones que estima idóneo para los niños residentes en España, teniendo en cuenta la evidencia disponible sobre las vacunas. Reconocemos el esfuerzo del Ministerio de Sanidad, en el último año, por optimizar el calendario común, con la inclusión de la vacunación frente al neumococo y la varicela en la primera infancia.
En cuanto a las vacunas financiadas incluidas en el calendario común, con los datos disponibles actualmente, y dada la falta de disponibilidad del componente de tosferina, se recomienda emplear esquemas 2+1 (2, 4 y 12 meses) con las vacunas hexavalentes y con la antineumocócica conjugada 13-valente.
Se aconseja un refuerzo de Tdpa a los 6 años, junto con una dosis de polio, así como vacunación con Tdpa en adolescentes y embarazadas, entre las semanas 27-36.
Se emplearán esquemas de 2 dosis para triple vírica (12 meses y 2-4 años) y varicela (15 meses y 2-4 años).
Se deben incrementar las coberturas frente al papilomavirus en niñas de 11-12 años con 2 dosis (0-6 meses), así como informar a los varones de los beneficios potenciales de la vacunación.
Respecto a las vacunas recomendadas no financiadas, dada su disponibilidad en las farmacias comunitarias, se recomienda la vacuna frente al meningococo B, con esquema 3+1 (3, 5, 7 y 13-15 meses), solicitando su entrada en el calendario. Es recomendable vacunar a todos los lactantes frente al rotavirus.
La vacunación antigripal anual y la inmunización frente a la hepatitis A están indicadas en grupos de riesgo.
The Advisory Committee on Vaccines of the Spanish Association of Paediatrics (CAV-AEP) annually publishes the immunisation schedule which, in our opinion, estimates optimal for children resident in Spain, considering available evidence on current vaccines. We acknowledge the effort of the Ministry of Health during the last year in order to optimize the funded unified Spanish vaccination schedule, with the recent inclusion of pneumococcal and varicella vaccination in early infancy.
Regarding the funded vaccines included in the official unified immunization schedule, taking into account available data, CAV-AEP recommends 2+1 strategy (2, 4 and 12 months) with hexavalent (DTPa-IPV-Hib-HB) vaccines and 13-valent pneumococcal conjugate vaccine.
Administration of Tdap and poliomyelitis booster dose at the age of 6 is recommended, as well as Tdap vaccine for adolescents and pregnant women, between 27-36 weeks gestation.
The two-dose scheme should be used for MMR (12 months and 2-4 years) and varicella (15 months and 2-4 years).
Coverage of human papillomavirus vaccination in girls aged 11-12 with a two dose scheme (0, 6 months) should be improved. Information for male adolescents about potential beneficial effects of this immunisation should be provided as well.
Regarding recommended unfunded immunisations, CAV-AEP recommends the administration of meningococcal B vaccine, due to the current availability in Spanish communitary pharmacies, with a 3+1 scheme (3, 5, 7 and 13-15 months). CAV-AEP requests the incorporation of this vaccine in the funded unified schedule. Vaccination against rotavirus is recommended in all infants.
Annual influenza immunisation and vaccination against hepatitis A are indicated in population groups considered at risk.
El Comité Asesor de Vacunas de la Asociación Española de Pediatría (CAV-AEP) actualiza anualmente su calendario de vacunaciones teniendo en cuenta la evidencia disponible, para ofrecer las recomendaciones de vacunación que se consideran más adecuadas para los niños residentes en España.
Este año se han realizado cambios mayores en las recomendaciones de este comité como se puede apreciar en la figura 1; en parte por novedades acontecidas en los últimos meses, como la incorporación de la vacuna antineumocócica conjugada y la de la varicela en los calendarios oficiales durante 2015 y 20161. El Ministerio de Sanidad, Servicios Sociales e Igualdad (MSSSI) ha valorado estas 2 importantes reivindicaciones del CAV-AEP, siendo una gran noticia para los pediatras y la sociedad. También se ha anunciado la disponibilidad de la vacuna de varicela en farmacias comunitarias y la llegada al fin de la del meningococo B, también reclamada por los pediatras.
Debido a la escasez de vacuna frente a tosferina y con el fin de optimizar el calendario vacunal, adaptarlo a las condiciones epidemiológicas actuales, incrementar la eficiencia y tender hacia la armonización de los esquemas vacunales en Europa, el CAV-AEP ha realizado diversos cambios empleando esquemas 2+1 con vacunas hexavalentes.
Sería deseable que las sociedades científicas fueran tenidas en cuenta en la toma de decisiones, así como un mayor esfuerzo económico colectivo por parte de las comunidades autónomas (CC. AA.) y del MSSSI, que permitiera la financiación de un calendario sistemático más completo para los niños españoles. Se deberían abrir vías alternativas de ayuda a las familias para vacunas no financiadas, tal y como se realiza en otros países comunitarios y en España con medicamentos habituales.
Debido a las limitaciones de extensión de este documento, se recomienda la lectura de la revisión ampliada de estas novedades accediendo desde nuestra página web, vacunasaep.org.
Durante 2015, el caso de difteria ocurrido en Olot y los 2 casos de poliomielitis detectados en Ucrania ponen de manifiesto la necesidad de continuar vacunando a todos los niños, realizando esfuerzos para mantener coberturas altas y disuadir a los padres que rechazan la vacunación.
Vacunación frente a hepatitis BRecomendación 2016: se recomienda vacunar a lactantes con 3 dosis en forma de vacuna hexavalente, con pauta 2, 4 y 12 meses de edad. En niños mayores y adolescentes no vacunados, se aplicarán 3 dosis de vacuna monocomponente o bien combinada con vacuna de hepatitis A, con pauta 0, 1 y 6 meses.
En España, la tasa de incidencia anual de hepatitis B ha repuntado levemente en 2013 respecto a 2012 (1,53 y 1,27/100.000 habitantes, respectivamente)2. En 2015, en más de la mitad de las CC. AA. se administraba la dosis inicial al nacimiento, que deberá mantenerse si se considera que el control de embarazadas es subóptimo.
Se ha demostrado que retrasar la edad de administración de la última dosis de HB y aumentar el tiempo entre dosis pueden mejorar la memoria inmunológica ofreciendo mayor protección frente al virus de la hepatitis B en adultos3, se consigue con la pauta 2+1.
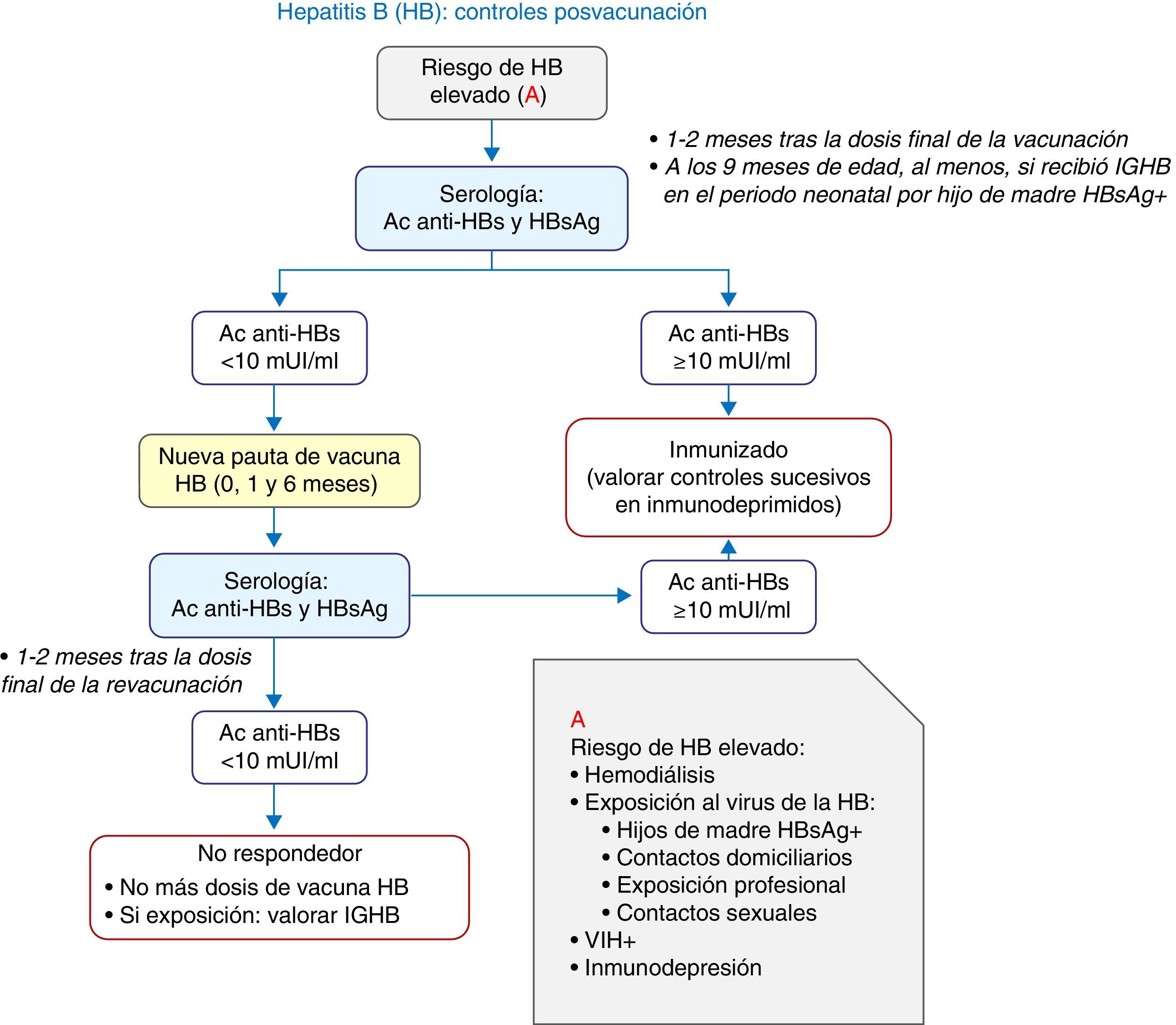
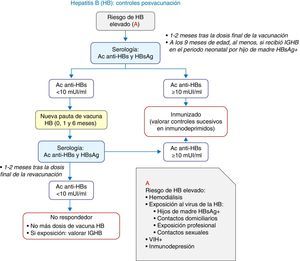
La vacunación neonatal siempre se realizará con vacuna monocomponente y será preceptiva en hijos de madres HBsAg positivas o de serología desconocida. En el primer caso, deberán recibir, además, inmunoglobulina antihepatitis B (IGHB), preferiblemente en las primeras 12 h de vida. En la vacunación del lactante se admiten pautas de 4 dosis cuando se reciba vacunación neonatal. En la figura 2 se expone un algoritmo de actuación ante situaciones de riesgo.
Vacunación frente a difteria, tétanos, tosferina, poliomielitis y Haemophilus influenzae tipo bRecomendación 2016: se recomienda primovacunación de DTPa-VPI-Hib a los 2 y 4 meses con vacuna hexavalente. Se puede adelantar la 1.ª dosis a las 6 semanas de vida. El refuerzo, también con hexavalente, a los 12 meses de edad (esquema 2+1), con un refuerzo posterior con Tdpa-VPI a los 6 años y con Tdpa a los 11-12 años. Se recomienda vacunar con Tdpa a la embarazada, entre las semanas 27 y 36 de gestación, y a todo el entorno familiar de los recién nacidos (especialmente a la madre en el puerperio inmediato, si previamente no se vacunó en el embarazo).
La tosferina ha sufrido un incremento en su incidencia en el mundo4, siendo los lactantes los que presentan la mayor carga de enfermedad y las formas más graves. Las acciones preventivas deben dirigirse prioritariamente a proteger a este grupo. La vacunación con Tdpa de la embarazada en el tercer trimestre es segura y eficaz, siendo la forma más efectiva y eficiente para controlar la tosferina en lactantes5.
El esquema de primovacunación y primer refuerzo 2+1 es utilizado en muchos países europeos. Consideramos que esta pauta, segura e inmunógena, supone una optimización de dosis disponibles, ya que se economiza una dosis en primovacunación6.
Se mantiene la recomendación de la OMS (2014) de administrar una dosis de VPO o VPI a viajeros que residen o que vayan a permanecer más de 4 semanas en países con casos de polio. Esta dosis debe recibirse entre 4 semanas y 12 meses antes del viaje. La aparición reciente de 2 casos de polio, en niños no vacunados, en Ucrania, relacionados con poliovirus tipo 1 vacunal, destaca la necesidad de mantener coberturas vacunales elevadas frente a la polio. Con el esquema de primovacunación 2+1 con hexavalentes, sería necesaria la aplicación de un recuerdo de polio a los 4-6 años con preparados Tdpa-VPI, como se viene realizando en muchos países. España es de los pocos países europeos que no administra este recuerdo a partir de los 2 años.
Vacunación frente al neumococoRecomendación 2016: se recomienda vacunar frente al neumococo a todos los niños menores de 5 años, así como a todos los que padecen inmunodepresión u otras situaciones de riesgo a cualquier edad. La vacunación sistemática desde el periodo de lactante puede realizarse con esquemas 2+1 (2, 4, 12-15 meses), pero en ausencia de vacunación sistemática, la pauta vacunal debe ser 3+1. Se recomienda la vacunación con la vacuna neumocócica conjugada tridecavalente (VNC13), considerando los datos epidemiológicos de España, su comprobada efectividad para reducir cualquier forma de enfermedad no invasiva y su capacidad para inducir inmunidad de grupo en todas las edades.
La evidencia de la capacidad de las vacunas antineumocócicas conjugadas (decavalente [VNC10] y VNC13) para producir un marcado descenso de enfermedad neumocócica invasiva (ENI) continúa acumulándose7,8. Ambas vacunas tienen también un impacto significativo en la enfermedad neumocócica no invasiva, produciendo una disminución de hospitalizaciones por neumonía, tanto neumocócica como por todas las causas, incluyendo también a no vacunados9.
La VNC13 reduce de forma significativa la colonización nasofaríngea por serotipos vacunales, incluido el 19A10. Es casi seguro que este hecho es responsable de la marcada reducción que causa esta vacuna en las formas no invasivas de enfermedad como neumonía11,12 y otitis media aguda13, y de la inducción de inmunidad de grupo frente a ENI y neumonía en niños y adultos.
Hay menos estudios sobre el impacto de VNC10 en la colonización nasofaríngea y sobre las formas de enfermedad neumocócica no invasiva. La VNC10 produce una disminución de las hospitalizaciones por neumonía9, pero menos marcada que la VNC1311,12. Es posible que esto se deba al nulo impacto que VNC10 tiene sobre la colonización nasofaríngea por el 19A14, que de hecho aumenta tras la vacunación con VNC1015. Por otra parte, dada la relevancia de la colonización nasofaríngea en la inmunidad de grupo, no es de esperar que VNC10 proporcione esta protección frente al 19A, como ha ocurrido en Finlandia, donde el número de casos de ENI por este serotipo ha aumentado significativamente en población no vacunada y, de forma global, en toda la población16.
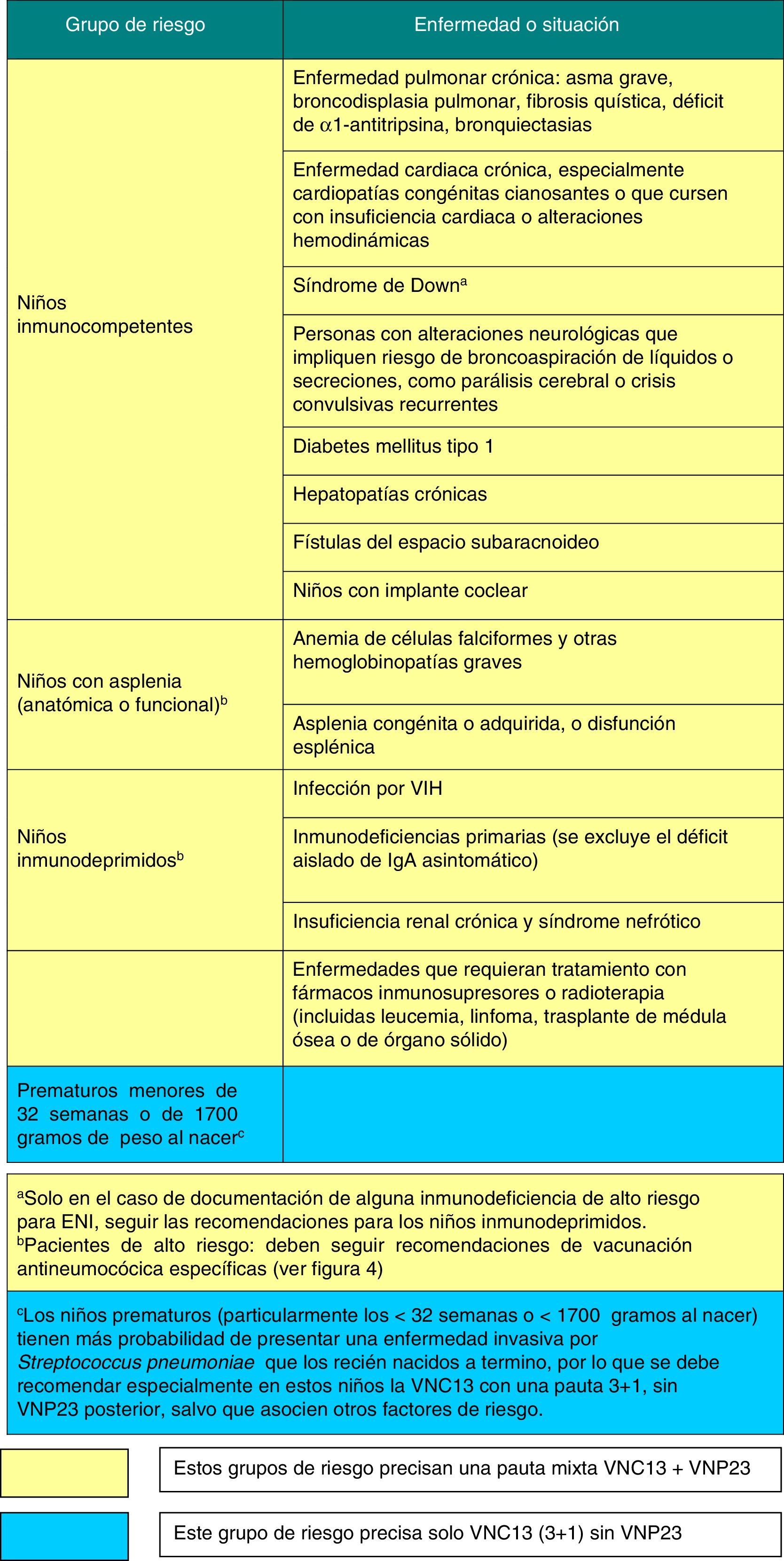
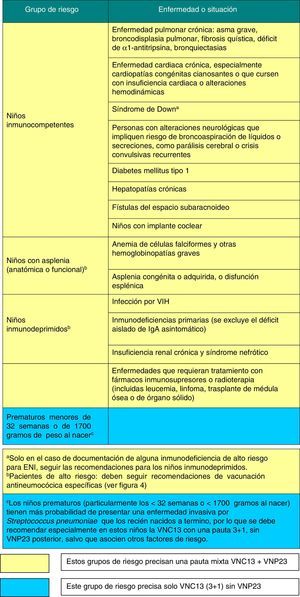
Los grupos de riesgo y las recomendaciones de vacunación antineumocócica se muestran en las figuras 3 y 4.
Recomendación 2016: se recomiendan 3 o 4 dosis de vacuna conjugada monovalente antimeningococo C (esquema 1+1+1 o 2+1+1), con la siguiente pauta: primera dosis a los 4 meses (o 2 dosis a los 2 y 4 meses, según la vacuna utilizada), otra a los 12 meses de edad y otra final a los 12 años. Esta última dosis de adolescentes puede ser sustituida por una dosis de vacuna conjugada antimeningocócica tetravalente.
La efectividad de esta vacuna ha sido ampliamente demostrada17. La tasa de enfermedad meningocócica invasiva (EMI) por serogrupo C, en España, se mantiene muy baja (0,06 casos/100.000 habitantes) en la temporada 2012-2013. España sigue teniendo una baja incidencia, inferior al 5%, de otros serogrupos de meningococo (W, Y y A). La disponibilidad de vacunas conjugadas tetravalentes (Menveo® y Nimenrix®)18, reservadas para vacunación a viajeros a zonas endémicas, constituye una alternativa idónea para la dosis de refuerzo en la adolescencia, dado el aumento de estos viajes a partir de esta edad. El empleo de esta vacuna a cualquier edad está recomendado sobre todo en pacientes inmunodeprimidos con riesgo elevado de EMI (déficit del complemento, asplenia congénita o funcional), en los que los Centers for Diseases Control and Prevention recomiendan revacunación cada 5 años19.
Vacunación frente a sarampión, rubeola y parotiditis (vacuna triple vírica)Recomendaciones 2016: se recomienda que la 1.ª dosis de vacuna triple vírica (SRP) se administre a los 12 meses de vida y la 2.ª a los 2-4 años, preferentemente 2 años, para la corrección precoz de posibles fallos primarios vacunales.
Entre julio del 2014 y junio del 2015, el número de casos de sarampión comunicados en la región europea (OMS) ha descendido, aunque sigue inaceptablemente alto; también el de rubeola y los brotes de parotiditis. España es un país con escasa incidencia de estas enfermedades, pero comparte estas tendencias20. Mantener coberturas elevadas y una vigilancia epidemiológica de calidad es esencial para aspirar a la eliminación de estas enfermedades. Una dosis a los 12 meses induce tasas de seroconversión >95% para los 3 virus, que se aproximan al 100% tras la 2.ª dosis.
Vacunación frente a la varicelaRecomendación 2016: se recomienda la vacunación frente a varicela en todos los niños con 2 dosis: a los 15 meses y a los 2-4 años de edad. Se recomienda, además, realizar vacunación de rescate, con 2 dosis, a todos los niños y adolescentes que no hayan padecido la enfermedad y no hayan sido vacunados (completando la pauta si hubieran recibido una sola dosis previamente).
El MSSSI ha aprobado la inclusión de la vacunación antivaricela con una pauta de 2 dosis (a los 12-15 meses y a los 3-4 años) a partir del 201621. Las 2 vacunas disponibles (Varilrix® y Varivax®)18 muestran una elevada efectividad para reducir los casos y sus complicaciones, tanto en población vacunada como en no vacunada22,23, con un perfil de seguridad excelente24.
La vacunación antivaricela en Europa está siendo sometida a un intenso seguimiento y se debaten su oportunidad y coste-efectividad. El impacto de la enfermedad y la necesidad de alcanzar elevadas coberturas vacunales con 2 dosis son elementos críticos a valorar24.
Tras casi 20 años de vacunación en EE. UU. no se ha constatado desplazamiento de la edad de presentación de varicela23. La incidencia del herpes zóster (HZ) mostró ya un incremento antes de la introducción de la vacunación infantil antivaricela25, sin que esta haya mostrado ninguna influencia sobre ello según algunos estudios25,26, aunque la incidencia en niños vacunados es menor que tras la infección natural27. La razón coste-efectividad de la vacunación infantil antivaricela mostraría un perfil favorable solo si se demuestra que no causa un incremento del HZ en la población general, particularmente en los mayores de 50 años, en espera de establecer el papel de vacunar frente al HZ en estos24.
El intervalo óptimo entre dosis y la duración de la protección conferida son cuestiones pendientes, para lo que será crucial una eficaz vigilancia epidemiológica24.
Vacunación frente al papilomavirus humano (VPH)Recomendación CAV-AEP 2016: vacunación sistemática frente al papilomavirus humano (VPH) de todas las niñas de 11-12 años, como forma de prevención del cáncer cervical y de lesiones precancerosas del tracto genital en la mujer.
Estimamos que la edad óptima para la vacunación es a los 11-12 años de edad. La recomendación de 2015 del MSSSI ya incluye esta reivindicación del CAV-AEP de adelantar la edad a los 12 años1.
La posología aprobada actualmente permite la administración de 2 dosis en adolescentes18.
Ya se disponen de datos muy favorables tanto de eficacia como de efectividad de los programas de vacunación universal para la prevención de infección persistente por VPH, de verrugas genitales y de lesiones preneoplásicas, incluidas de alto grado28,29. Es probable que, próximamente, se obtengan datos positivos de prevención del cáncer de cérvix y otros tipos de cánceres asociados al VPH.
Ambas vacunas presentan un adecuado perfil de seguridad y un balance beneficio/riesgo favorable29. Aun así, la cobertura media en España no sube del 75%. Es preciso un mayor esfuerzo de todos los profesionales sanitarios para mejorarla.
La vacuna tetravalente está aprobada para varones18 e incluida en calendario oficial de algunos países como EE. UU., Australia, Canadá, Austria, Suiza y algunas regiones italianas. Cada vez se va acumulando más información sobre el papel etiopatogénico del VPH en ciertos tipos de cáncer que afectan a ambos sexos, pero sobre todo con mayor incidencia en el varón, como el cáncer anal y de cabeza y cuello30. Se debe informar y valorar la recomendación de la vacuna tetravalente en varones de 11-12 años30.
Vacuna frente al meningococo BRecomendación 2016: la vacuna frente al meningococo B presenta un perfil de vacuna sistemática para su administración a todos los niños desde los 2 meses de edad.
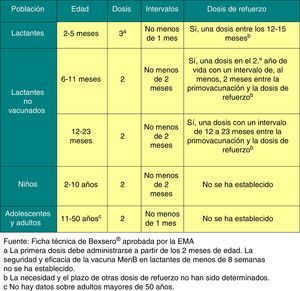
La única vacuna actualmente autorizada en Europa para la prevención de la EMI por serogrupo B (Bexsero®) a partir de los 2 meses de edad ha demostrado en los ensayos clínicos que es inmunógena y segura en lactantes, niños, adolescentes y adultos, e induce memoria inmunológica. De especial relevancia ha sido la decisión de Reino Unido (RU) de incluirla en calendario oficial a partir del 1 de septiembre del 2015, comenzando con lactantes con un esquema 2+1 (2, 4 y 12-13 meses)31.
Los ensayos clínicos realizados muestran que Bexsero® puede administrarse de forma conjunta con el resto de vacunas de calendario, aunque se incrementa la reactogenicidad. El uso de paracetamol profiláctico disminuye la incidencia de efectos adversos sin afectar a la capacidad inmunogénica de la vacuna ni tampoco a la del resto de vacunas de calendario administradas de forma simultánea.
No está demostrada de momento la compatibilidad con las vacunas antimeningocócicas C.
La Agencia Española de Medicamentos y Productos Sanitarios autorizó la disponibilidad de esta vacuna en las farmacias comunitarias a partir del 1 de octubre del 201532.
Sobre la base de los datos actualmente disponibles, recomendamos33:
- 1.
Administrar la vacuna Bexsero® de forma separada del resto de las vacunas de calendario, con una pauta 3, 5 y 7 meses o con un intervalo de 2 semanas respecto a las vacunas habituales.
- 2.
Con esta pauta no sería necesario el uso sistemático de paracetamol profiláctico.
- 3.
La dosis de refuerzo se administrará entre los 13-15 meses, para evitar su coincidencia con la vacuna antimeningocócica C.
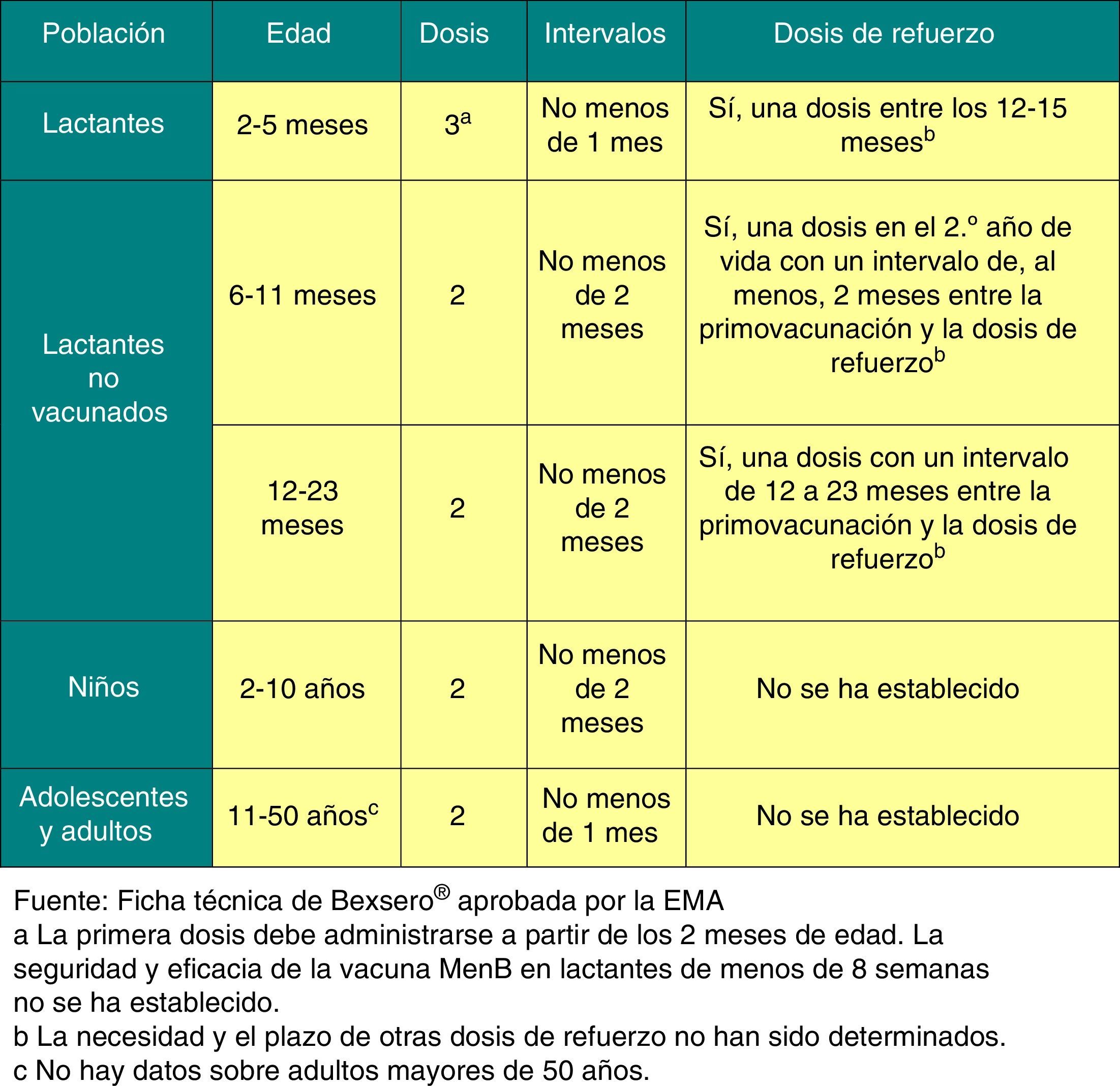
La posología de esta vacuna se refleja en la figura 5.
Vacunación frente al rotavirusRecomendación 2016: la vacunación frente al rotavirus es una medida de salud recomendable y segura para todos los lactantes.
Desde la introducción de las vacunas frente al rotavirus (RV) en 2006, se ha reducido notablemente la morbimortalidad por gastroenteritis por RV en lactantes y niños pequeños, tanto en países en desarrollo como industrializados.
La vacunación universal antirrotavirus está recomendada por la OMS para los lactantes en todos los países del mundo y desde su introducción en los calendarios oficiales de más de 77 países (septiembre del 2015) se ha evidenciado un descenso importante de la morbimortalidad por RV.
En países de nuestro entorno con vacunación sistemática se ha observado una disminución marcada en la circulación de RV, como se aprecia en RU tras 2 años de vacunación universal34.
Se mantiene una estricta vigilancia poscomercialización, centrada sobre todo en el riesgo de invaginación intestinal, observándose un riesgo bajo (1-5 casos por cada 100.000 niños vacunados)35. Es importante informar a los padres de los niños que van a ser vacunados de beneficios y riesgos de esta vacuna, explicando los signos de alarma de invaginación intestinal, para poder actuar con rapidez y evitar complicaciones de un diagnóstico diferido (importante iniciar la vacunación antes de la semana 12). Los beneficios que se obtienen con la vacunación antirrotavirus siguen siendo muy superiores a los hipotéticos riesgos de invaginación36.
La vacuna pentavalente, RotaTeq®, sigue siendo la única disponible en España. Se aplica por vía oral y puede administrarse al mismo tiempo que las vacunas del calendario.
Vacunación antigripalRecomendación CAV-AEP 2016: se recomienda la vacunación antigripal en la infancia y adolescencia en: a) grupos de riesgo: niños a partir de los 6 meses de edad y adolescentes en determinadas situaciones o enfermedades de base, y b) niños a partir de los 6 meses de edad, adolescentes y adultos sanos, que convivan con pacientes de riesgo.
En la figura 6 se resumen las recomendaciones de vacunación antigripal del CAV-AEP y la posología en la figura 7. Se puede encontrar información ampliada en el documento anual de este comité específicamente dedicado a esta vacunación37.
Recomendaciones del CAV-AEP de vacunación antigripal 2015-2016 (con vacunas inactivadas trivalentes)37.
Posología de la vacunación antigripal según edad y antecedentes de vacunación37.
Recomendación 2016: se recomienda la vacunación frente a hepatitis A en ciertas situaciones de riesgo con 2 dosis, con un intervalo de, al menos, 6 meses entre ellas. Debe valorarse su administración en niños mayores de 12 meses que acuden a guarderías.
Los preparados, la posología y las indicaciones de esta vacunación en niños y adolescentes de grupos de riesgo se recogen en la figura 838.
La eficacia es del 95% y se estima que los anticuerpos persisten, al menos, de 14 a 20 años39.
Las guarderías que atienden a niños incontinentes tienen más probabilidad de experimentar brotes de enfermedad y de poder transmitir el virus a contactos domiciliarios susceptibles. Por esta razón, los niños mayores de 12 meses que acuden a guarderías podrían beneficiarse de la administración de esta vacuna e indirectamente sus contactos.
Otro grupo de especial riesgo son los hijos, sobre todo nacidos en España, de inmigrantes que proceden de áreas endémicas, ya que en visitas a sus países de origen tienen un elevado riesgo de contraer y luego transmitir la enfermedad40.
FinanciaciónLa elaboración de estas recomendaciones (análisis de los datos publicados, debate, consenso y publicación) no ha contado con ninguna financiación externa a la logística facilitada por la AEP.
Conflicto de interesesÚltimos 5 años:
- –
DMP ha colaborado en actividades docentes subvencionadas por GlaxoSmithKline, Pfizer y Sanofi Pasteur MSD, como investigador en ensayos clínicos de GlaxoSmithKline y como consultor en Advisory Board de GlaxoSmithKline y Pfizer.
- –
FJAG ha colaborado en actividades docentes subvencionadas por GlaxoSmithKline, Novartis, Pfizer y Sanofi Pasteur MSD y como consultor en un Advisory Board de GlaxoSmithKline y Novartis.
- –
JAF ha colaborado en actividades docentes y como investigador en ensayos clínicos subvencionados por GlaxoSmithKline, Pfizer y Sanofi Pasteur MSD, y como consultor en un Advisory Board de GlaxoSmithKline y Novartis.
- –
MJCO ha colaborado en actividades docentes subvencionadas por GlaxoSmithKline, Novartis, Pfizer y Sanofi Pasteur MSD, como investigadora en ensayos clínicos de Pfizer y como consultora en Advisory Board de GlaxoSmithKline, Novartis, Pfizer y Sanofi Pasteur MSD.
- –
JMCR ha colaborado en actividades docentes subvencionadas por GlaxoSmithKline, Sanofi Pasteur MSD y Novartis.
- –
NGS ha colaborado en actividades docentes subvencionadas por Sanofi Pasteur MSD y ha asistido a actividades docentes subvencionadas por Novartis y Pfizer.
- –
AHM ha recibido ayuda económica para asistir a actividades docentes nacionales.
- –
THSM ha colaborado en actividades docentes subvencionadas por GlaxoSmithKline, Pfizer y Sanofi Pasteur MSD, y como investigadora en ensayos clínicos subvencionados por GlaxoSmithKline y Pfizer.
- –
MMM ha colaborado en actividades docentes subvencionadas por GlaxoSmithKline, Pfizer y Sanofi Pasteur MSD, como investigador en ensayos clínicos de GlaxoSmithKline, Pfizer y Sanofi Pasteur MSD, y como consultor en Advisory Board de Novartis.
- –
LOC ha colaborado en actividades docentes subvencionadas por GlaxoSmithKline, Novartis, Pfizer y Sanofi Pasteur MSD, y como investigador en ensayos clínicos de GlaxoSmithKline.
- –
JRC ha colaborado en actividades docentes subvencionadas por GlaxoSmithKline, Pfizer y Sanofi Pasteur MSD, y como investigador en ensayos clínicos de GlaxoSmithKline y Pfizer.
David Moreno-Pérez. Infectología Pediátrica e Inmunodeficiencias, Unidad de Gestión Clínica de Pediatría, Hospital Materno-Infantil, Hospital Regional Universitario de Málaga; Grupo de Investigación IBIMA, Departamento de Pediatría y Farmacología, Facultad de Medicina de la Universidad de Málaga.
Francisco José Álvarez García. Pediatra, Centro de Salud de Llanera, Asturias. Profesor asociado en Ciencias de la Salud, Departamento de Medicina, Universidad de Oviedo.
Javier Arístegui Fernández. Unidad de Infectología Pediátrica, Hospital Universitario de Basurto, Bilbao; Departamento de Pediatría, Facultad de Medicina de la Universidad del País Vasco (UPV/EHU).
María José Cilleruelo Ortega. Servicio de Pediatría, Hospital Universitario Puerta de Hierro-Majadahonda, Madrid; Departamento de Pediatría, Facultad de Medicina de la Universidad Autónoma de Madrid.
José María Corretger Rauet. Consell Assessor de Vacunacions, Departament de Salut, Generalitat de Catalunya, Barcelona.
Nuria García Sánchez. Pediatra, Centro de Salud Delicias Sur, Zaragoza. Profesora asociada en Ciencias de la Salud, Departamento de Pediatría, Facultad de Medicina de la Universidad de Zaragoza.
Ángel Hernández Merino. Pediatra, Centro de Salud La Rivota, Alcorcón, Madrid.
Teresa Hernández-Sampelayo Matos. Servicio de Pediatría, Hospital General Universitario Gregorio Marañón, Departamento de Pediatría, Facultad de Medicina de la Universidad Complutense de Madrid.
Manuel Merino Moína. Pediatra, Centro de Salud El Greco, Getafe, Madrid. Profesor colaborador de la Facultad de Medicina, Universidad Europea, Madrid.
Luis Ortigosa del Castillo. Servicio de Pediatría, Hospital Universitario Nuestra Señora de Candelaria, Departamento de Pediatría, Facultad de Medicina, Universidad de La Laguna, Santa Cruz de Tenerife.
Jesús Ruiz-Contreras. Servicio de Pediatría, Hospital Universitario 12 de Octubre, Madrid, Departamento de Pediatría, Facultad de Medicina de la Universidad Complutense de Madrid.