La ingesta de un cuerpo extraño (CE) es un motivo de consulta poco frecuente en Urgencias. El objetivo es conocer las características clínico-epidemiológicas de las ingestas de CE y el manejo de estos pacientes.
Pacientes y métodosEstudio retrospectivo incluyendo a los pacientes menores de 14 años que consultaron en un Servicio de Urgencias de Pediatría en relación con la ingesta de un CE entre 2010 y 2013. Se analizaron las circunstancias que rodearon la ingesta del CE, el manejo en Urgencias y la evolución de los pacientes.
ResultadosDe los 226.666 episodios registrados, 1.608 (0,7%) estuvieron relacionados con un CE, correspondiendo 970 a ingestas, sobre todo espinas de pescado (367, 38,7%) y monedas (181, 18,7%), salvo en menores de un año (objetos de plástico). La mediana de edad fue 4,7 años, siendo mayoritariamente varones a partir de los 4 años (58,5%); 557 pacientes (57,3%) estaban sintomáticos y en 414 (42,7%) se realizó alguna exploración complementaria. Se requirió la participación de otro especialista en 315 (32,4%), fundamentalmente Otorrinolaringología (espinas) o Cirugía (monedas). En 305 (31,4%) se extrajo el CE, fundamentalmente espina o pipa de girasol. Ingresaron 71 pacientes (7,3%), sobre todo por ingestas de espinas o monedas. Ningún paciente falleció.
ConclusionesLa ingesta de espinas o monedas por parte de los niños pequeños es un motivo de consulta relativamente frecuente en Urgencias. Aunque el pronóstico global es bueno, se asocia a frecuentes intervenciones médicas. Debe considerarse mejorar la educación sanitaria de la población para disminuir la frecuencia de estos episodios.
Foreign body (FB) ingestion is an uncommon reason for going to the Paediatric Emergency Department (PED). The aim of this study was to assess the clinical and epidemiological characteristics of foreign body ingestion and the management of these patients.
Patients and methodsRetrospective study, including children under 14 years old with suspected foreign body ingestion seen in the PED between 2010 and 2013. An analysis was made of the circumstances of the FB ingestion, its management in the PED, and patient outcomes.
ResultsOf the 226,666 presentations recorded, 1,608 (0.7%) were for a FB, 970 corresponding to ingestion of mainly fish bones (367, 38.7%) and coins (181, 18.7%), except in children under 1 year (plastic objects). The median age was 4.7 years, with boys being more common in those older than 4 years (58.5%). A total of 557 patients (57.3%) reported some symptom, and complementary tests were performed in 414 (42.7%). Another specialist was called in 315 (32.4%) cases, mainly from Ear, Nose and Throat (fish bones) or Surgery (coins). The FB was removed in 305 (31.4%) cases, which were mostly fish bones or sunflower seeds. Seventy-one patients (7.3%) were admitted, especially ingestion of fish bones or coins. No patient died.
DiscussionIngestion of fish bones or coins by young children is a relatively common presentation in the PED, and it is associated with frequent medical interventions. Although the overall prognosis is good, and improving the health education of the population should be considered to reduce the frequency of these episodes.
Más de 20.000 menores entre 1 y 14 años mueren cada año por una lesión no intencionada en los países más ricos1,2. En España estas lesiones, antes denominadas accidentes, constituyen la tercera causa de muerte en los menores de 15 años3.
Las lesiones no intencionadas relacionadas con cuerpo extraño (CE) comprenden la introducción de los mismos en distintos orificios corporales, la aspiración y la ingesta. La ingesta es el mecanismo más habitual y, junto con la aspiración, la principal causa de morbimortalidad, especialmente por debajo de los 3 años4.
La ingesta de un CE es frecuente en la edad pediátrica. En el informe anual obtenido a través del National Poison Data System, la American Association of Poison Control Centers notificó más de 110.000 ingestas de CE en Estados Unidos en 2011, de las cuales más del 85% ocurrió en población pediátrica5.
Los tipos de CE ingeridos son muy variados, en relación con las características socioculturales de las diferentes áreas geográficas. En los países occidentales los objetos más frecuentemente ingeridos son las monedas6-10 y las espinas de pescado en Asia9-11.
Las manifestaciones clínicas de la ingesta de CE son variables, al igual que su forma de presentación en Urgencias. Aproximadamente, la mitad de los pacientes están asintomáticos a su llegada a Urgencias, salvo aquellos con un CE en orofaringe6,7. En otras ocasiones pueden presentar síntomas respiratorios, gastrointestinales o síntomas inespecíficos, que pueden retrasar el diagnóstico y producir lesiones importantes en el tracto digestivo. En muchas ocasiones, además se practican diferentes pruebas a estos pacientes, que también pueden requerir diferentes tratamientos e ingreso en el hospital.
Muchos de estos episodios son prevenibles12. De hecho, recomendaciones acerca de cómo evitar estos accidentes son proporcionadas a los padres y cuidadores de los niños en los controles de salud. Sin embargo, las consultas derivadas de la ingesta de CE siguen siendo frecuentes en los servicios de urgencias5. Conocer las características clínico-epidemiológicas y el manejo de estos accidentes puede facilitar el diseño de medidas preventivas más eficaces y mejorar el tratamiento proporcionado a estos niños. No obstante, no existen estudios con muestras amplias en nuestro entorno.
El objetivo principal del estudio es conocer las características clínico-epidemiológicas de los niños que consultan en urgencias por la ingesta de un CE. El objetivo secundario es identificar situaciones que se asocian con mayor probabilidad de realizar alguna intervención sobre el paciente (pruebas, tratamiento o ingreso en el hospital).
Pacientes y métodosEstudio retrospectivo que incluyó a los pacientes menores de 14 años que consultaron en un Servicio de Urgencias de Pediatría (SUP) de un hospital docente terciario entre enero del 2010 y diciembre del 2013, en relación con la ingesta de un CE.
La información correspondiente al paciente y al episodio se obtuvo del registro clínico electrónico del SUP y del sistema público de salud. Se recogieron los siguientes datos: tipo de CE, edad, sexo, antecedentes personales, tiempo transcurrido desde la ingesta, sintomatología, estado a la llegada a Urgencias, manejo inicial, pruebas complementarias, tratamiento recibido, destino del paciente y evolución.
Los CE fueron clasificados de la siguiente manera:
- 1.
Objetos puntiagudos, afilados o alargados:
- –
Puntiagudos o afilados: CE punzantes y cortantes (espinas de pescado, huesos de pollo, alfileres, agujas, hojas de afeitar, clip enderezado, clavos y palillos).
- –
Alargados: aquellos CE de longitud mayor o igual a 2-3cm en menores de un año o mayor o igual a 3-5cm en mayores de un año (cepillos de dientes, cucharas…).
- –
- 2.
Moneda.
- 3.
Objeto romo: CE sin punta, ni filo (botones, bolas…), excluyendo monedas.
- 4.
Objeto radiolúcido: objeto no puntiagudo, afilado o alargado que no se visualiza en la radiografía, por ejemplo: objetos de aluminio, plásticos.
- 5.
Pila de botón.
- 6.
Otro tipo de pila.
- 7.
Objeto magnético.
- 8.
Bolo alimenticio: alimento triturado y mezclado con saliva.
- 9.
Alimento: porciones de alimentos, como rabos de cerezas o aceitunas.
- 10.
Dudoso o desconocido.
Para identificar situaciones asociadas con mayor probabilidad de realizar alguna intervención sobre el paciente, se analizaron las pruebas realizadas, consultas con otros especialistas, tratamientos administrados y destino de los niños que consultaron en relación con la ingesta de un CE.
El estudio fue aprobado por el Comité Ético de Investigación Clínica del Hospital. Como la recopilación de datos y el registro de los mismos se realizaron de forma anónima y no se llevó a cabo intervención alguna sobre los pacientes, no fue necesario solicitar el consentimiento informado de cada paciente.
El análisis estadístico se realizó con el programa SPSS 22.0 para Windows (SPSS Inc, Chicago). Las variables cualitativas se describieron mediante frecuencias absolutas y porcentajes. Para estudiar la asociación entre variables cualitativas se utilizó la prueba de la chi al cuadrado. Las variables continuas con distribución normal se compararon con el test de la t de Student. Las variables no paramétricas se compararon mediante el test de Kruskal-Wallis y el de Mann-Whitney.
ResultadosDurante el periodo de estudio, se registraron en Urgencias 226.666 episodios correspondientes a niños menores de 14 años. De estos, 1.608 (0,7%; IC del 95%, 0,68-0,74) estuvieron asociados a una lesión no intencionada relacionada con CE, y de ellos 970 (60,3%; IC del 95%, 57,9-62,3) correspondieron a ingestas de CE.
Circunstancias de la ingesta de cuerpo extrañoEl 98% de los pacientes atendidos en nuestro centro por una ingesta de CE no tenían antecedentes personales relevantes, como enfermedad psiquiátrica (8, 0,8%) o retraso mental (7, 0,7%). La gran mayoría (851, 87,7%) acudió directamente al SUP de nuestro centro. De los 119 pacientes derivados para valoración, 85 (71,4%) fueron remitidos desde atención primaria y 34 (28,5%) desde otros hospitales del área.
Hubo un discreto predominio de consultas los días laborables, sin significación estadística.
El tiempo trascurrido entre la ingesta del CE y la consulta en nuestro centro estaba registrado en 535 episodios. La mediana fue de 2,0 h, y osciló entre 15 min y 720 h, acudiendo cerca del 60% en las primeras 2 h. Aproximadamente en el 7% habían transcurrido más de 48 h, siendo principalmente los que han ingerido una moneda o un objeto romo.
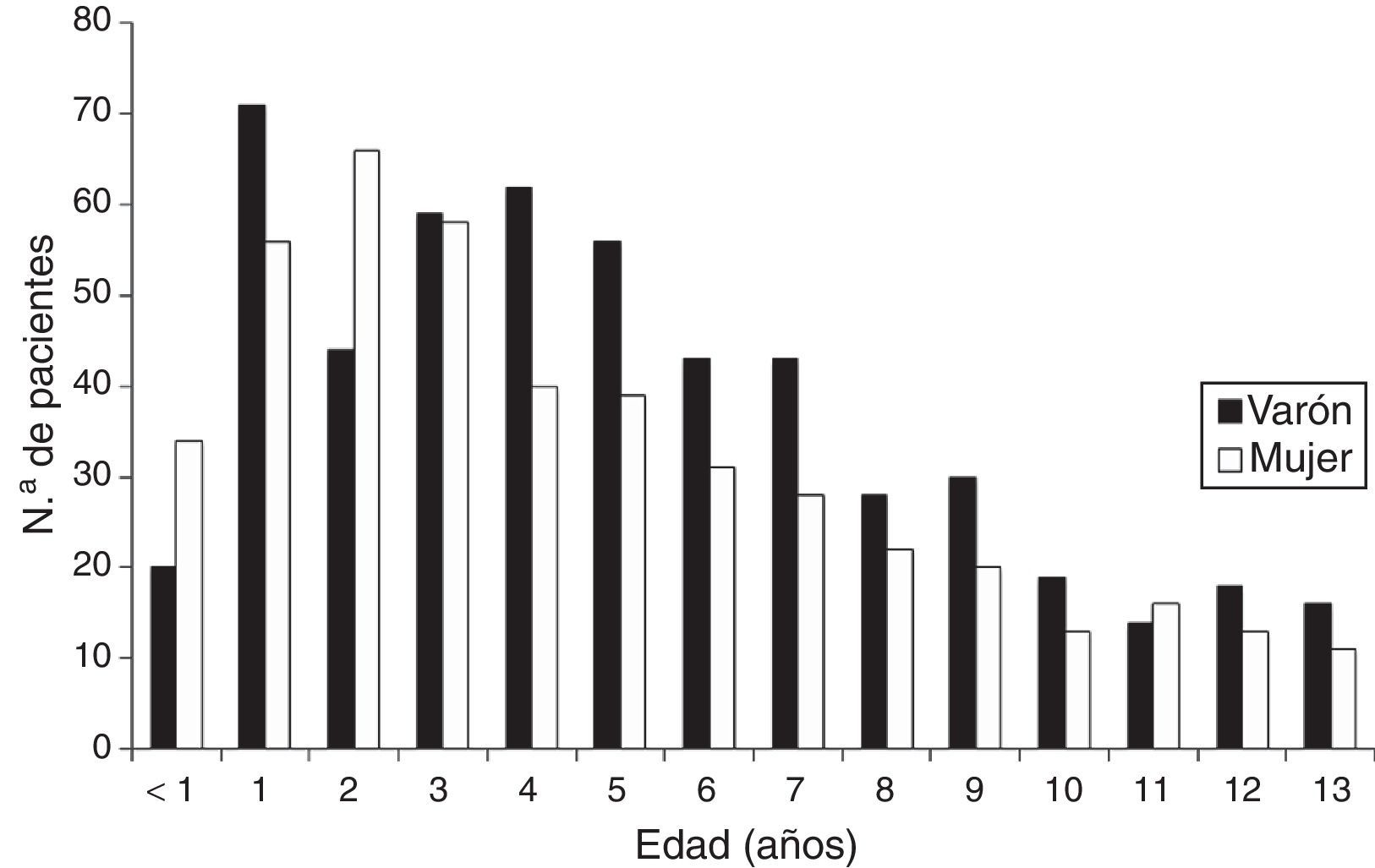
Globalmente, el grupo de edad predominante fue entre 1 y 4 años (456, 47%), siendo la mediana de edad 4,7 años (rango intercuartil: 2,6-7,6). El paciente más joven tuvo 4 meses.
Hubo un discreto predominio de varones (523, 53,9%), fundamentado en una predominancia de estos a partir de los 4 años de edad (58,5% vs. 47,5% en los menores de esa edad, p=0,001, figura 1).
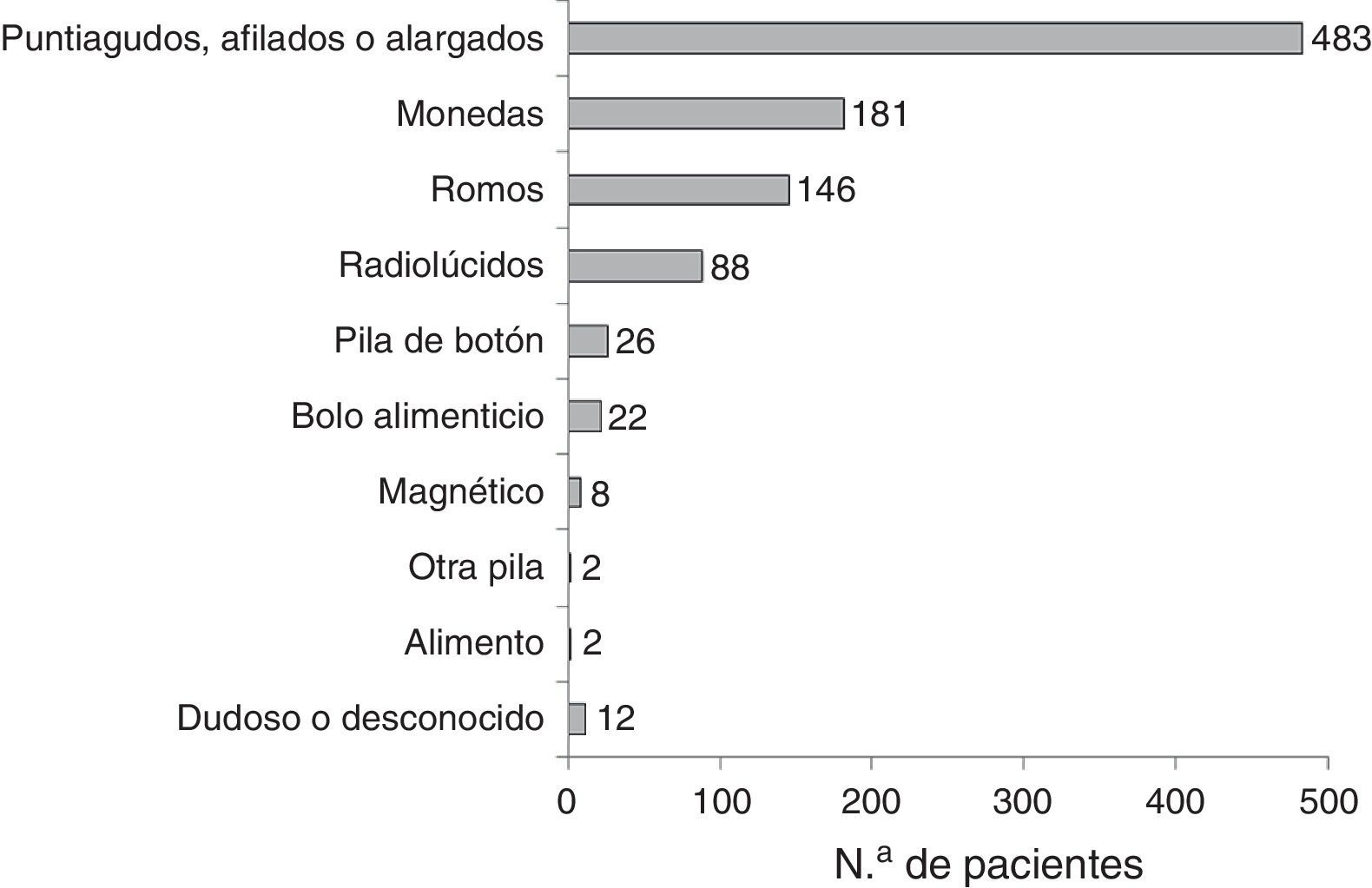
Características del cuerpo extrañoEn 932 pacientes (96,1%) se sospechó que habían ingerido un único CE, siendo 9 el número máximo de CE ingeridos. Los CE múltiples fueron principalmente monedas, pilas de botón e imanes.
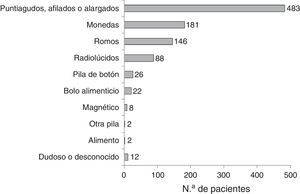
Las características de los CE fueron muy variables (fig. 2), siendo los más habituales los objetos puntiagudos, afilados o alargados. De estos, 367 fueron espinas de pescado (76%). Los pacientes remitidos desde Atención Primaria u otro centro estaban relacionados principalmente por ingesta de espinas de pescado o monedas.
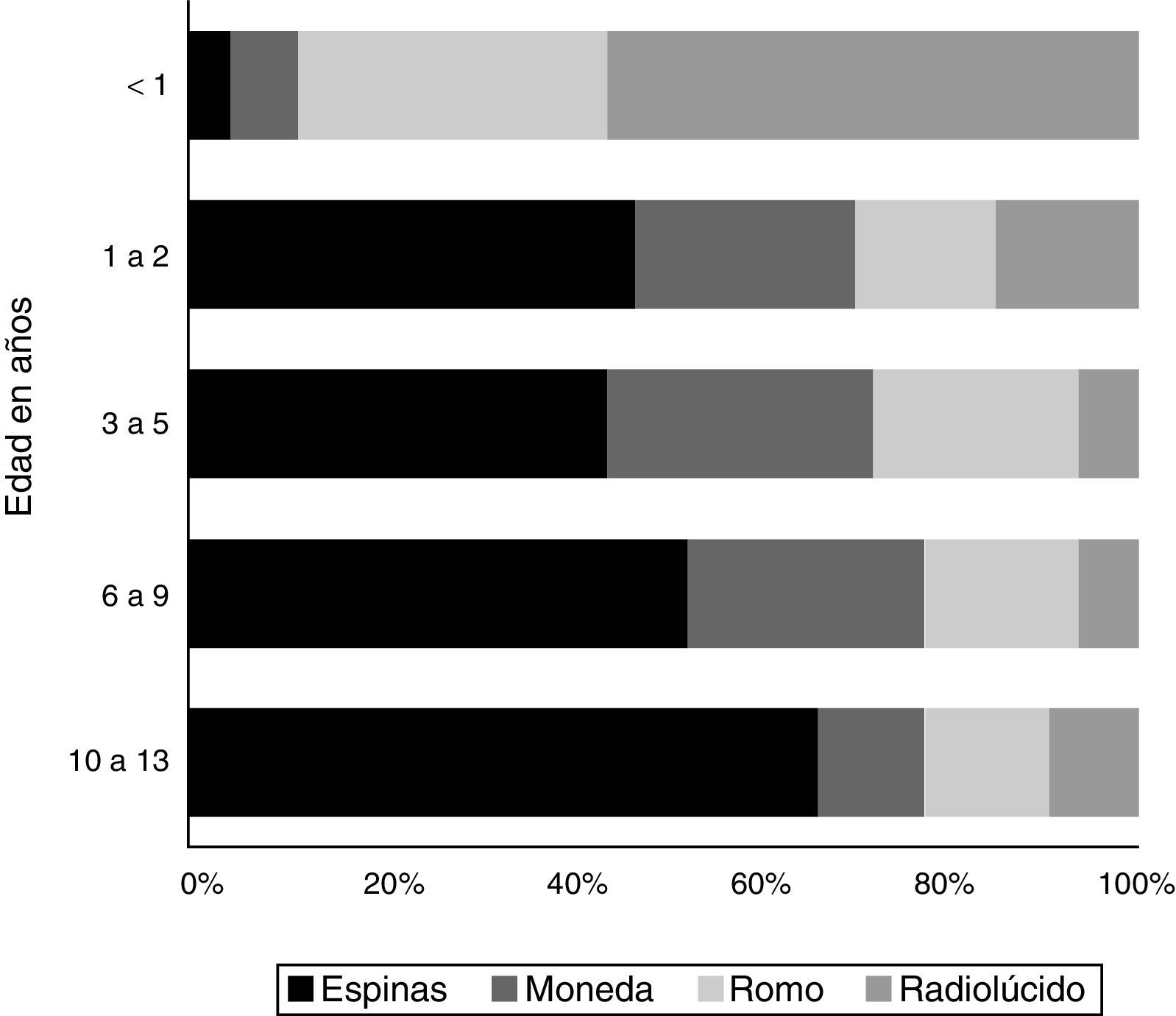
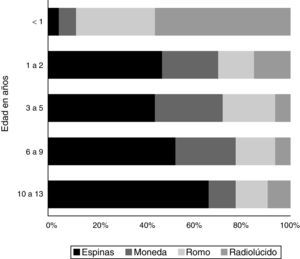
El tipo de CE también mostró variaciones significativas con respecto a la edad (fig. 3).
Globalmente, las espinas de pescado fueron el CE más comúnmente ingerido, salvo en los menores de un año, en los que los CE más comúnmente ingeridos fueron los radiolúcidos y romos (trozos de plástico, etiquetas o piezas de juguete), y el grupo de 13 años, donde el CE más frecuentemente ingeridos fueron las pipas. Las monedas fueron el segundo CE ingerido en frecuencia entre los 2 y los 9 años de edad, observándose sobre todo entre los 2 y los 5 años.
El CE fue localizado en 585 casos (60,3%). De estos, 275 estaban alojados en orofaringe (47%, IC del 95%, 43,0-51,5), 43 en esófago (7,4%, IC del 95%, 5,5-9,7%), 64 en estómago (10,9%, IC del 95%, 8,7-13,7) y 58 distales a píloro 58 (9,9%, IC del 95%, 7,7-12,6). En 145 pacientes, en los que la técnica de detección fue exclusivamente el detector de metales, la ubicación fue infradiafragmática (24,8%, IC del 95%, 21,5-28,4).
Cerca del 100% (261, 94,5%) de los CE localizados en la orofaringe correspondieron a los puntiagudos, alargados o afilados (fundamentalmente espinas de pescado), mientras que la mayoría del resto de los tipos de CE se localizaron distales a dicha ubicación.
SintomatologíaNingún paciente mostró a su llegada a Urgencias signos de compromiso vital ni debieron realizarse maniobras de reanimación o apertura de la vía aérea. Algo más de la mitad de ellos (556, 57,3%) se encontraban sintomáticos y los síntomas más habituales fueron los digestivos (dolor, disfagia, sensación de CE…). La presencia o no de sintomatología se relacionó con la localización y el tipo de CE. De los pacientes con CE orofaríngeos, el 97,1% estaba sintomático, de los esofágicos el 79,1%, de los gástricos el 18,8%, de los distales a píloro el 13,8%, y de los infradiafragmáticos no especificados el 13,8% (p<0,001). Los CE que más frecuentemente asociaron sintomatología fueron los bolos alimenticios (90,9%) y los objetos puntiagudos, afilados o alargados (87,7%).
Pruebas, tratamiento y destinoEn 414 pacientes (42,7%) se realizó alguna exploración complementaria: detector de metales (267, 27,5%), radiografía (256, 26,4%), esofagograma (9; 0,9%) y tomografía computarizada (3; 0,3%). En 120 de ellos se practicaron 2 pruebas, la detección con detector de metales y la radiografía. Las pruebas practicadas variaron en función del tipo de CE. El detector de metales se empleó mayoritariamente en el manejo de los pacientes que consultaron por la ingesta de una moneda (59,2%) o de un objeto metálico romo (24,7%). La radiografía se llevó a cabo fundamentalmente en los pacientes con ingesta de objetos romos (29,3%), monedas (28,9%) y puntiagudos, afilados o alargados (15,6%). El esofagograma se llevó a cabo principalmente en pacientes que habían ingerido bolos alimenticios (55,5%).
La endoscopia digestiva se considera una técnica diagnóstico-terapéutica y fue llevada a cabo en 43 pacientes (4,4%), sobre todo en el manejo de pacientes con ingesta de monedas (28, 65,1%).
La realización de pruebas varió en función de la procedencia del niño (43,9% en el grupo de los que acuden directamente, 28,2% en los remitidos desde Atención Primaria y 47,1% en los remitidos desde otro centro hospitalario).
Se adoptó una actitud expectante y no se practicó ningún tratamiento en Urgencias en 641 (66,1%), siendo más frecuente cuando los niños fueron remitidos desde Atención Primaria (50,1%). En el resto, los procedimientos más empleados fueron la extracción urgente o diferida (305, 31,4%, fundamentalmente la retirada de una espina de pescado o de una pipa), el tratamiento médico (2, 0,2%) y la introducción de una sonda nasogástrica (2, 0,2%):
Veinte pacientes (2,1%) expulsaron el CE en el SUP, bien al intentar extraer el CE o de forma espontánea.
En 655 pacientes (67,5%) no fue preciso la intervención de ningún otro especialista, siendo los servicios más consultados Otorrinolaringología (232 pacientes, 23,9%; 220 por ingesta de CE puntiagudo, alargado o afilado, sobre todo espinas de pescado), Cirugía (77 pacientes, 7,9%; 32 por ingesta de monedas) o ambos (6 pacientes, 0,6%).
Más del 90% (899) de los pacientes recibieron el alta domiciliaria desde Urgencias, siendo más común el ingreso cuando los pacientes llegaban remitidos desde otro centro hospitalario (39,1%). Cuarenta pacientes (4,1%) fueron trasladados a quirófano desde el SUP, sobre todo por ingestas de monedas (22, 55%). Treinta y un pacientes (3,2%) ingresaron para observación en la Unidad de Observación de Urgencias de Pediatría (17, 1,8%) o en planta de hospitalización (14, 1,4%), preferentemente los que ingirieron monedas u objetos puntiagudos, alargados o afilados. Ningún paciente ingresó en la Unidad de Cuidados Intensivos.
EvoluciónSesenta y nueve pacientes (7,1%) reconsultaron en nuestro centro tras una primera visita, sobre todo en relación con una ingesta de moneda (49,3%). De los pacientes que reconsultaron en Urgencias a 46 (69,7%) se les hizo alguna prueba complementaria en la segunda visita (siempre que se trató de una ingesta de pila de botón y en torno al 70% por moneda u objeto romo).
Del total de reconsultas 3 pacientes (0,3%) precisaron intervención quirúrgica (ingesta de moneda, pila de botón y una espina).
Ningún paciente falleció durante el periodo de estudio.
DiscusiónLas lesiones no intencionadas relacionadas con la ingesta de CE son relativamente frecuentes en los SUP, sobre todo en niños menores de 5 años. Las características de los CE son extremadamente variables. Las familias, de manera general, acuden con prontitud a Urgencias y globalmente el pronóstico es bueno, si bien a muchos niños se les practican diversas exploraciones complementarias y diferentes tratamientos. No registramos mayor incidencia en pacientes con algún tipo de patología psiquiátrica o discapacidad.
A pesar de la citada variabilidad, pueden identificarse con claridad 2 patrones más habituales en nuestro medio. La consulta más habitual es consecuencia de la presencia de síntomas locales derivados de la ingesta de una espina de pescado en niños mayores de un año. El hecho de que el tipo de CE más frecuente en nuestro medio difiera del de estudios previos en países occidentales6-10 podría residir en que la zona del estudio es una zona costera, donde existe un mayor consumo de pescado, al igual que sucede en otras partes del mundo9-11,13. Este hecho está fuertemente ligado a las costumbres alimenticias de la población. Estos niños en muchas ocasiones están sintomáticos y no es raro que requieran la participación de otros especialistas (otorrinolaringólogos fundamentalmente) en su valoración y tratamiento. Dada la frecuencia de estas consultas, quizás debiera contemplarse mejorar la formación de los pediatras en la evaluación de estos niños. Por otro lado, advertir a las familias sobre la frecuencia de estos accidentes y facilitar una mejor educación sanitaria son aspectos que no deben ser olvidados para facilitar una mejor prevención. Otro aspecto que no debe ser olvidado es informar a las familias de acudir con prontitud en caso de una ingesta de una espina para evitar el edema secundario y facilitar tanto la detección en la exploración física como su extracción posterior.
El segundo de tipo de consulta más habitual es el niño entre 2 y 5 años que es traído a Urgencias por haber ingerido una moneda y se encuentra asintomático. Este es el CE ingerido más habitualmente referido en los niños que acuden a Urgencias en los países occidentales6-10. A pesar de que es raro que estos sucesos presenten complicaciones5,14 e incluso la muerte del paciente15, urge mejorar la educación de los familiares y cuidadores remarcando el hecho de que no debe permitirse a los niños menores de 6 años nunca jugar con monedas.
De hecho, aunque el pronóstico final fue bueno, tanto la ingesta de espinas de pescado como de monedas fueron responsables de la gran mayoría de ingresos. Además, la realización de pruebas complementarias fue necesaria en cerca de la mitad de los pacientes que consultaron en Urgencias, siendo especialmente habitual en las ingestas de monedas. Destaca en nuestra serie la amplia utilización del detector de metales. El detector de un instrumento que usa impulsos electromagnéticos para detectar la presencia de objetos metálicos o ferromagnéticos y su utilidad en la detección de CE metálicos ha sido demostrada16-18.
De esta manera, las consultas más frecuentemente asociadas a necesidad de intervenciones urgentes fueron las ingestas de espinas de pescado y de monedas. Esto, junto a que son los CE más comúnmente ingeridos, sugiere la necesidad de focalizar las acciones preventivas en este tipo de ingestas. Aun así, siendo el tipo de CE tan variable, no debemos olvidar medidas preventivas generales, si bien las recomendaciones deben ser específicas para los diferentes grupos de edad. De esta manera, es preocupante el número de consultas atendidas en niños menores de 2 años por la ingesta de trozos u objetos de plástico. La aspiración de CE en este grupo de edad es una de las principales causas de mortalidad4. Por otro lado, las frecuentes consultas en los niños mayores de 12 años asociadas a las ingesta de pipas nos deben hacer reflexionar acerca de la manera de aproximarnos a esta población.
Nuestro estudio tiene una serie de limitaciones. El hecho de que se trate de un estudio retrospectivo ha podido dificultar identificar algunos de los casos menos relevantes y, como es sabido, también la recogida de algún dato. Aun así, el hecho de disponer de un sistema informatizado de gestión de los pacientes y un registro electrónico de las historias clínicas de todos los niños minimizan esta limitación y se han mostrado suficientes para cumplir los objetivos del estudio. Por otro lado, al tratarse de un estudio unicéntrico, las conclusiones han de aplicarse con cautela, pero dada la extensión de la costa en algunos países europeos y la cultura relacionada con el consumo de pescado no sería de extrañar que resultados similares pudieran encontrarse en otras zonas costeras de Europa. Por último, el hecho de haber realizado el estudio en un SUP puede haber limitado la recogida de los episodios menos preocupantes. Aun así, consideramos que, de cara a identificar aspectos de mejora, los episodios recogidos pueden identificar las áreas de mejora más importantes en las ingestas de CE en la edad pediátrica.
En conclusión, las consultas relacionadas con la ingesta de CE son relativamente frecuentes en los SUP, identificándose los patrones más habituales. A pesar de que el pronóstico es bueno, el número de consultas en Urgencias, pruebas practicadas e intervenciones realizadas sobre estos niños subrayan la importancia de adecuar las medidas educativas orientadas a la población, de manera especial en lo referente a las espinas de pescado y las monedas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Presentación previa en reuniones, congresos o simposios: 20 Reunión de SEUP 16-18 de abril del 2015: Peculiaridades de los cuerpos extraños ingeridos y su manejo en un Servicio de Urgencias Pediátricas (comunicación oral breve).