El síndrome antifosfolípido (SAF) se define como un síndrome de hipercoagulabilidad con trombosis venosa/arterial recurrente y títulos elevados de los anticuerpos antifosfolípidos. Puede presentarse de forma primaria (SAF primario) o junto a otras enfermedades, como el lupus eritematoso sistémico (SAF secundario)1.
La patogenia es desconocida, aunque se cree que los fenómenos trombóticos son consecuencia de la unión de anticuerpos a los fosfolípidos de las membranas endoteliales y plaquetarias y al cofactor conocido como β2-glucoproteína-i o apolipoproteína H.
Se presenta con más frecuencia en mujeres comprendidas entre los 20 y los 40 años, y es poco frecuente en la edad pediátrica. No existe diferencia en el sexo, aunque el SAF asociado a enfermedad autoinmune es más frecuente en niñas2.
El diagnóstico se basa en parámetros clínicos y de laboratorio3,4.
El tratamiento debe realizarse de forma individualizada.
Niña de 13 años con antecedentes de proteinuria persistente en tratamiento con enalapril 5mg al día que ingresó por un cuadro brusco de una semana de evolución de ansiedad, nerviosismo, labilidad emocional, astenia, inapetencia y movimientos bruscos e involuntarios de hemicuerpo izquierdo que dificultaban la marcha y las actividades diarias. La exploración física mostró dismetría, disdiadococinesia, dificultad motora para movimientos finos, movimientos coreicos de hemicuerpo izquierdo y marcha atáxica.
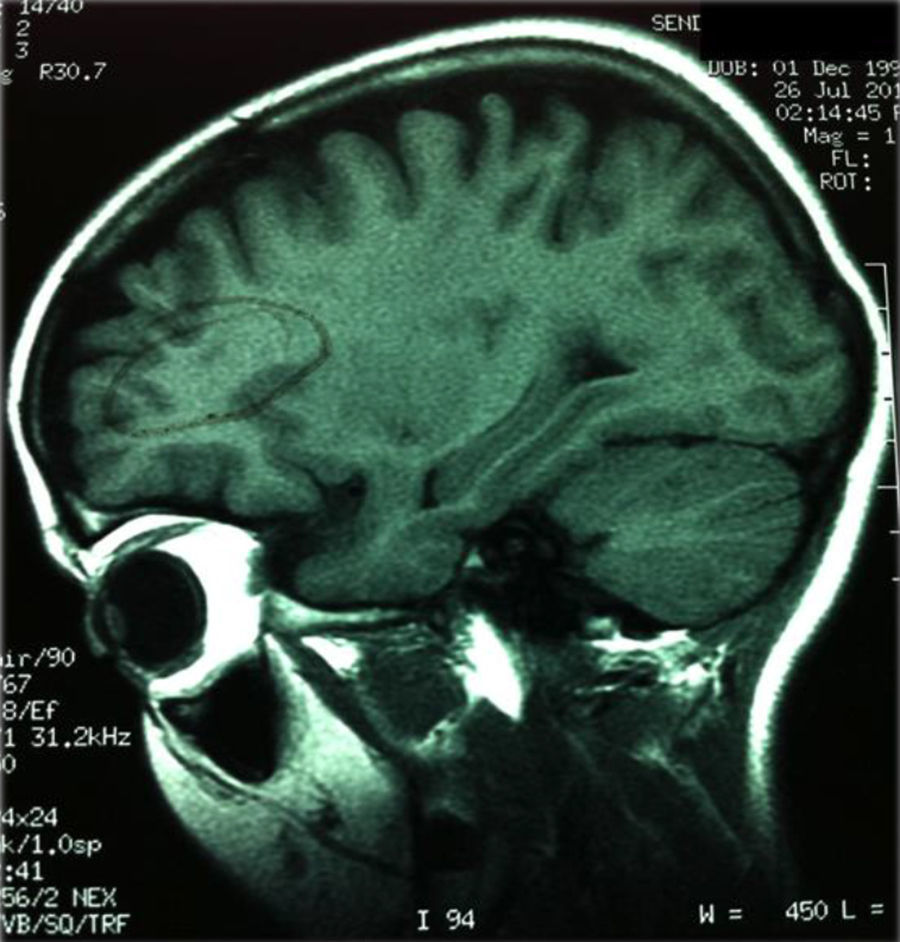
La analítica de sangre mostró: hemoglobina: 11,5g/dL; leucocitos: 5.200/μl; plaquetas: 143.000/μl; creatinina: 0,76mg/dL; urea 40mg/dL, Velocidad de sedimentación globular (VSG): 14mm/h; factor reumatoide: 1mg/L; anticuerpos antinucleares negativo, anti-ADN negativo; complemento total: 800 U/mL, C3: 67mg/dL (90-180); C4: 6,21mg/dL (10-40); C5: 57,1mg/dL (15-30); anticuerpos anticardiolipina IgG: 107 GPL/mL (0-20); anticardiolipina IgM: 38 MPL/mL (0-18); anticoagulante lúpico: 40,4 (34-40,4); anti-β2-glucoproteína IgG: 95 U/mL (< 7); anti-β2-glucoproteína IgM: 19 U/mL (7-10); anticuerpos anticitoplasma de neutrófilos negativo; antimembrana basal glomerular IgG negativo. La coagulación fue normal. El líquido cefalorraquídeo mostró una celularidad de 2/mm3; proteínas: 19,1mg/dL, y glucosa 51mg/dL. La proteína C reactiva (PCR) a virus neurotropos fue negativa. Las bandas oligoclonales, niveles de IgG, anticuerpos anti-N-metil D-aspartato (NMDA-R) y antiganglios basales en el LCR fueron negativos. La biopsia renal mostró datos de glomeruloesclerosis segmentaria y focal, con infiltrado linfocitario focal de menos del 50% de los glomérulos, positividad segmentaria con IgM y mesangial de C3; IgA e IgG negativas. La resonancia magnética craneal mostró imágenes milimétricas con captación de contraste en la sustancia blanca subcortical y en la convexidad de hemisferios cerebrales, indicativas de microlesiones (fig. 1).
El electroencefalograma mostró actividad basal discretamente lentificada, sobre todo en áreas temporales. Se inició tratamiento con prednisona a dosis de 2mg/kg/día con progresiva remisión de los síntomas neuropsiquiátricos.
Tres meses después del inicio del tratamiento con corticoides, la analítica de control presentó Ac anticardiolipina IgG 129 GPL/Ml y Ac. anticardiolipina IgM 56 MPL/mL.
IgG anti-β2-glucoproteína 95 U/mL e IgM anti-β2-glucoproteína 19 U/mL, lo que confirmó el diagnóstico de SAF.
Actualmente, se encuentra asintomática, en tratamiento con prednisona 5mg/día, enalapril 7,5mg/día y ácido acetilsalicílico 100mg/día como tratamiento profiláctico.
El SAF es un diagnóstico raro en niños. La etiología es multifactorial en este grupo de edad. En el SAF primario las alteraciones neurológicas no trombóticas se manifiestan en la edad pediátrica en forma de migrañas (7%), corea (4%) y epilepsia (3%)1,5.
Sin embargo, las manifestaciones más frecuentes en el SAF secundario son debidas a episodios trombóticos venosos6, siendo los principales órganos afectados la piel (livedo reticularis, Raynaud), el riñón (nefritis lúpica) y alteraciones hematológicas (tabla 1).
Criterios diagnósticos del síndrome antifosfolípido
| Criterios de clasificación del síndrome antifosfolípido |
| CLÍNICOS |
| - TROMBOSIS:- Venosa, arterial o de pequeño vaso en cualquier territorio- MORBILIDAD EN EL EMBARAZO:- Una o más muertes inexplicadas a partir de la décima semana de gestación, con feto normal- Parto prematuro en la semana 34 del embarazo o anteriores por preeclampsia o insuficiencia placentaria- Tres o más abortos espontáneos, consecutivos y no justificados por otros mecanismos antes de la décima semana de gestación, y excluidas causas cromosómicas maternas o paternas, u hormonales o anatómicas maternas |
| LABORATORIO |
| - Anticoagulante lúpico- Anticuerpos anticardiolipina (IgG y/o IgM) a título medio o alto- Anticuerpos anti – B- glucoproteína I (IgG y/o IgM) a título medio o alto |
| DIAGNÓSTICO |
| - Un dato clínico y uno analítico- Las pruebas de laboratorio deben ser positivas en dos o más ocasiones, en un intervalo superior a 12 semanas |
| Sección VII. Sección II. Capítulo 129 Síndrome Antifosfolípido. Página 1030-1031. Tabla 129-2. M. Khamastha |
| MEDICINA INTERNA – FARRERAS – ROZMAN- VOLUMEN IDECIMOSÉPTIMA EDICIÓN2012 ELSELVIER ESPAÑA, S.L.TRAVESSERA DE GRÁCIA, 17-21. 08021 BARCELONA, ESPAÑA |
Fuente: M. Khamastha. Síndrome Antifosfolípido. Medicina interna, Farreras–Rozman, Vol.1. Decimoséptima edición. Sección VII. Sección II. Capítulo 129. 2012. Página 1030-1031.
En el SAF pediátrico, los criterios clínicos están menos establecidos, por lo que es importante para el diagnóstico la persistencia de la positividad diagnóstica de los anticuerpos como mínimo durante las 12 semanas.
El tratamiento del SAF pediátrico es controvertido. Hay dos pilares fundamentales: el tratamiento de base con anticoagulantes y el tratamiento de la clínica con corticoides6. Es necesario considerar en todos los pacientes con SAF el tratamiento crónico con anticoagulación (warfarina o ácido acetilsalicílico a dosis bajas), bien de forma profiláctica (SAF primario) o como tratamiento de un evento trombótico (SAF secundario)7.
La eficacia de los corticoides es variable en las manifestaciones neurológicas8.
En nuestra paciente, el tratamiento con corticoides fue muy eficaz, consiguiendo en pocos días la remisión completa de los síntomas.
Es importante la revisión periódica de estos niños, puesto que se ha observado que niños diagnosticados de SAF primario han desarrollado a los 5 años del diagnóstico un lupus eritematoso sistémico8,9.