La vitamina D es una prohormona esencial en la homeostasis del calcio y el fósforo. Estudios recientes muestran una elevada frecuencia de insuficiencia/deficiencia de vitamina D en población general a nivel mundial. Nuestro objetivo ha sido estimar la prevalencia de deficiencia e insuficiencia de vitamina D sérica [25(OH)D3] y examinar sus factores asociados en la infancia.
Material y métodosSe ha estudiado a 283 niños participantes en la cohorte INMA-Asturias. Se determinó la 25(OH)D3 mediante cromatografía líquida de alta resolución. Se han estimado las prevalencias de deficiencia ([25(OH)D3<20 ng/ml) e insuficiencia (20-29,9 ng/ml) de vitamina D y se ha analizado la distribución de 25(OH)D3 por mes de extracción, ingesta y otros factores.
ResultadosLa 25(OH)D3 media fue 20,1 ng/ml (rango 2,7-49,8). El 8,8% tenía 25(OH)D3 ≥ 30 ng/ml, el 38,5% entre 20-20,9 ng/ml y el 52,7%<20 ng/ml. Se halló variación estacional con menores valores en invierno. No se encontró relación entre los niveles plasmáticos y la ingesta de vitamina D (mediana 2,7μg/día, rango 0,81-12,62), el tiempo al aire libre (mediana 3 h, rango: 0:21-6:55), el índice de masa corporal, ni el sexo, pero sí con los niveles de sus madres durante la gestación.
ConclusionesExiste una elevada prevalencia de deficiencia/insuficiencia de vitamina D a los 4 años. La exposición solar podría no ser suficiente en nuestra región. Se deberían promover actividades al aire libre con una adecuada exposición a la luz solar. Dado el déficit de ingesta en la infancia, es necesario hacer recomendaciones de una alimentación variada rica en vitamina D en este periodo especialmente durante el invierno, valorando la necesidad de suplementar con vitamina D en los niños de riesgo.
Vitamin D is an essential prohormone in calcium and phosphorus homeostasis. Recent studies show a high frequency of insufficiency/deficiency of vitamin D in the general population worldwide. Our objective was to estimate the prevalence of circulating vitamin D [25(OH)D3] deficiency and insufficiency in children and examine the associated factors.
Material and methodsA total of 283 children, participants in the cohort INMA-Asturias, were studied. The 25(OH)D3 concentrations were quantified by high performance liquid chromatography. The prevalence of deficiency [25(OH)D3<20 ng/ml] and insufficiency [20-29.9 ng/ml] of vitamin D was estimated. Distribution of 25(OH)D3 for month of extraction of specimen, ingestion, and other factors were analysed.
ResultsThe mean 25(OH)D3 was 20.1 ng/ml (range 2.7-49.8), with 8.8% ≥ 30 ng/ml, 38.5% from 20-20.9 ng/ml, and 52.7%<20 ng/ml. Seasonal variation was found, with lower values in winter. There was no relationship between plasma levels and intake of vitamin D (median 2.7μg/day, range 0.81-12.62), time outdoors (mean 3hours, range: 0:21-6:55), or BMI or gender, but there was one found with the mother's levels during gestation.
ConclusionsThere is a high prevalence of vitamin D deficiency/insufficiency in children at 4 years. Solar exposure might not be enough in our region. Healthy children should be encouraged to follow adequate outdoor activities with associated sun exposure. Due the deficit of intake in childhood, recommendations are needed about a varied diet with vitamin D-containing foods in this age group, especially during the winter, and assessing the need of vitamin D supplementation in children at risk.
La vitamina D, la vitamina del sol, se conoce por su importancia en la salud ósea. Pero esto solo era la punta del iceberg, ya que actualmente están descritos otros beneficios para la salud, incluyendo la reducción del riesgo de patologías crónicas como enfermedades autoinmunes, neurológicas, cáncer y enfermedad cardiovascular, entre otras1-7.
Los niveles bajos de vitamina D durante la gestación y la infancia se han asociado con un riesgo aumentado de efectos adversos en la gestación y en el desarrollo y crecimiento fetal (preeclampsia, diabetes gestacional, nacer pequeño para la edad gestacional, menor desarrollo neurológico del bebé...)8,9, así como con asma severa, menor respuesta a corticoides, diabetes tipo 1, artritis reumatoide, cáncer y enfermedad cardiovascular3,5,10,11, sin olvidar por supuesto el resurgir de los casos de raquitismo12.
Estudios poblacionales recientes han mostrado una frecuencia elevada de concentraciones séricas bajas de vitamina D [25(OH)D3] a nivel mundial, incluyendo la infancia13,14.
No existe un consenso universal sobre cuáles son los niveles plasmáticos óptimos de 25(OH)D3 para conseguir una adecuada mineralización ósea y menos aún cuáles deberían ser para las demás acciones de esta prohormona15-17. Así, mientras la ESPEGHAN y el Institute of Medicine de los Estados Unidos (IOM) definen suficiencia como valores ≥ 20 ng/dl, la Endocrine Society (Holick et al., 2011) define deficiencia<20 ng/ml (50 nmol/l), insuficiencia 20-29 ng/ml (50-74 nmol/l) y suficiencia ≥ 30 ng/ml (75 nmol/l). También hay estudios que afirman que con valores<32 ng/ml se altera la absorción del calcio y la densidad mineral ósea baja18. En este trabajo hemos seguido las recomendaciones de la Endocrine Society.
Nuestro objetivo ha sido estimar la prevalencia de deficiencia e insuficiencia de vitamina D sérica y examinar los factores asociados a la deficiencia e insuficiencia de vitamina D en niños de 4 años de la cohorte Infancia y Medio Ambiente (INMA)-Asturias.
Material y métodosPoblación de estudioLos datos analizados son los pertenecientes a 283 niños de la cohorte de Asturias de la Universidad de Oviedo integrada en el Proyecto INMA19. El Proyecto INMA es un estudio prospectivo de cohortes de base poblacional cuyo objetivo es estudiar los efectos de la exposición a contaminantes y la dieta durante la gestación y la primera infancia en el desarrollo y la salud desde la etapa fetal hasta la adolescencia y edad adulta en España (www.proyectoinma.org).
El estudio ha sido aprobado por el comité de ética regional de investigación del Principado de Asturias. A todas las gestantes elegibles se les facilitó información verbal y escrita sobre el proyecto, y se incluyeron tras haber firmado un documento de consentimiento informado.
Determinación de 25(OH)D3Las muestras fueron procesadas inmediatamente y se almacenaron entre −70 a −80° C hasta su análisis. Las concentraciones plasmáticas de 25(OH)D3 se cuantificaron por cromatografía líquida de alto rendimiento mediante un kit BioRAD según los protocolos clínicos y Standard Institute Laboratory. El límite de detección fue de 5 ng/ml y el coeficiente de variación interensayo fue del 4,5%. El ensayo se validó mediante programas alemanes de Evaluación Externa de la Calidad (DGKLRFB-Referencezinstutuk pieles Bionalytik) y los resultados fueron satisfactorios en el 100% de los casos.
Otras determinacionesLa información sobre dieta y otras variables, como tiempo al aire libre, se obtuvo mediante entrevistas personalizadas realizadas por entrevistadores entrenados a la edad de 4 años. Los detalles del estudio general INMA han sido publicados previamente19. La ingesta alimentaria de vitamina D se evaluó con un cuestionario semicuantitativo de frecuencia alimentaria (CFA) al que respondió el progenitor sobre la dieta de sus hijos, similar al utilizado por Willett et al. en el estudio de Salud de la Enfermeras Norteamericanas20, que ha sido adaptado y validado para usar en población española, como la incluida en el estudio INMA21,22. También se recogió información sobre la toma de suplementos con vitamina D (incluidos multivitamínicos). La validez del CFA de niños fue examinada en 169 niños del estudio utilizando como gold standard 3 recordatorios de 24 y concentraciones plasmáticas para varias vitaminas. La media de los coeficientes de correlación para la reproducibilidad fue de 0,42 y 0,43 para nutrientes y alimentos, respectivamente. La media de los coeficientes de correlación para la validez fue de 0,30 para la ingesta de nutrientes (resultados no publicados). Las ingestas de energía ajustadas se calcularon utilizando el método residual, siendo cada nutriente retrocedido en calorías totales, y luego la media poblacional se añadió de nuevo a los residuales calculados20. La vitamina D se transporta en las lipoproteínas del plasma, por ello los niveles de 25(OH)D3 también se ajustaron por las concentraciones plasmáticas de colesterol utilizando el método residual.
Se realizaron exploración física y mediciones antropométricas de los niños a los 4 años. Para medición del peso, se tomó con los niños en ropa interior y descalzos con una báscula que discrimina hasta 10 g. La estatura se midió con un estadiómetro de pared calibrado con lectura en milímetros. Se calculó el índice de masa corporal (IMC) expresado en peso (kg)/talla2 (m2). Se categorizó como peso normal, sobrepeso u obeso de acuerdo con el International Obesity Task Force (IOTF) (Cole et al., 2000)23.
Análisis estadísticoSe realizó un análisis descriptivo de la población de estudio atendiendo a sus características sociodemográficas y a su estilo de vida en función de los niveles de 25(OH)D3.
El estudio de correlación entre las concentraciones plasmáticas de 25(OH)D3 en continuo y otras variables continuas potencialmente asociadas con los mismos se realizó mediante el coeficiente de correlación de Pearson. También se analizó la correlación parcial ajustando por el nivel de colesterol en sangre.
Se usó la prueba de la χ2 de Pearson para la comparación de variables categóricas y el ANOVA para la comparación de medias de los niveles de 25(OH)D3 según diferentes categorías.
Se realizaron análisis multivariantes con regresión por pasos sucesivos hacia atrás introduciendo en un primer paso todos los posibles factores asociados, con criterio de entrada 0,05 y de salida 0,10.
Se consideró un valor de α=0,05 como nivel de significación estadística y se utilizó el paquete SPSS v. 15.0 para los análisis estadísticos.
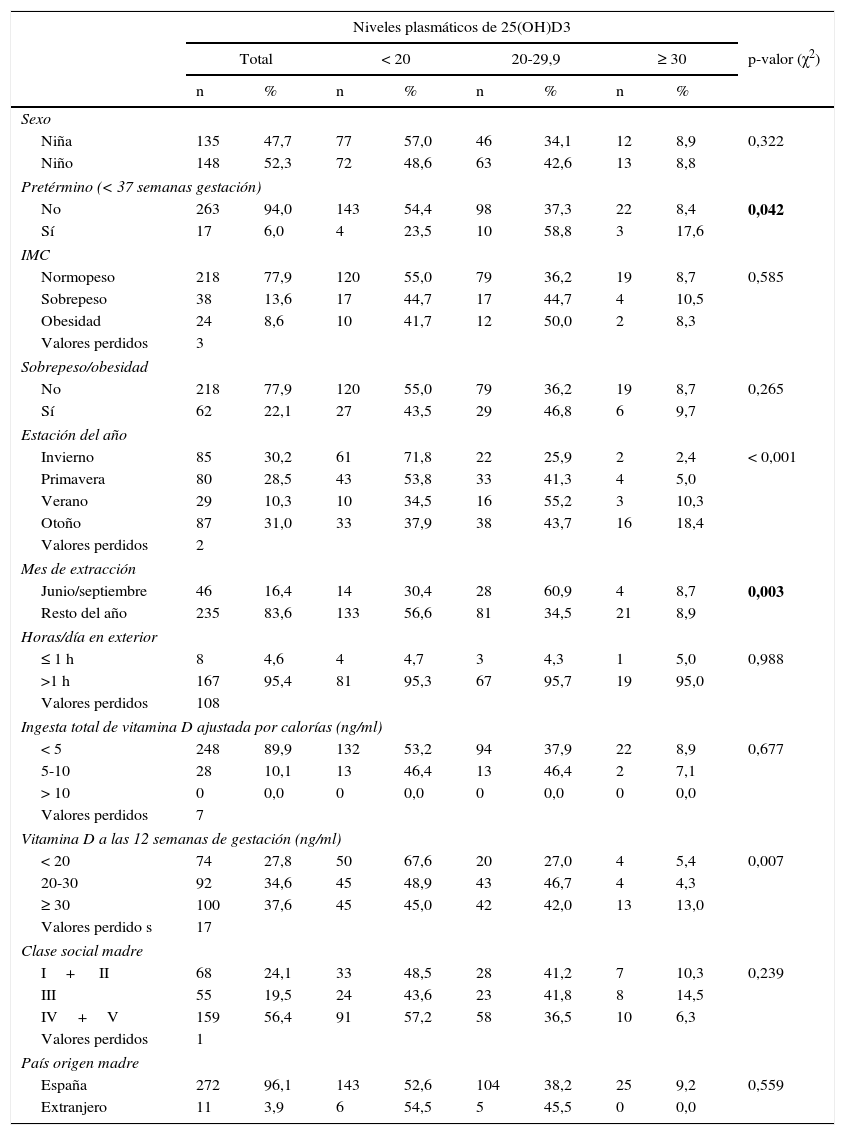
ResultadosEl 52,3% de los pacientes eran varones, el 94% de ellos nacidos a término, la mayoría de origen español (96,5%) y de etnia caucásica todos salvo 2mulatos. El 8,5% de ellos eran obesos y el 13,4% tenía sobrepeso. Ninguno presentaba patología renal, paratiroidea, alteraciones hepáticas ni malabsorción. Las características de los niños de la cohorte INMA-Asturias se describen en la tabla 1.
Características de los niños de la cohorte INMA-Asturias a los 4 años de edad
| Niveles plasmáticos de 25(OH)D3 | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| Total | < 20 | 20-29,9 | ≥ 30 | p-valor (χ2) | |||||
| n | % | n | % | n | % | n | % | ||
| Sexo | |||||||||
| Niña | 135 | 47,7 | 77 | 57,0 | 46 | 34,1 | 12 | 8,9 | 0,322 |
| Niño | 148 | 52,3 | 72 | 48,6 | 63 | 42,6 | 13 | 8,8 | |
| Pretérmino (< 37 semanas gestación) | |||||||||
| No | 263 | 94,0 | 143 | 54,4 | 98 | 37,3 | 22 | 8,4 | 0,042 |
| Sí | 17 | 6,0 | 4 | 23,5 | 10 | 58,8 | 3 | 17,6 | |
| IMC | |||||||||
| Normopeso | 218 | 77,9 | 120 | 55,0 | 79 | 36,2 | 19 | 8,7 | 0,585 |
| Sobrepeso | 38 | 13,6 | 17 | 44,7 | 17 | 44,7 | 4 | 10,5 | |
| Obesidad | 24 | 8,6 | 10 | 41,7 | 12 | 50,0 | 2 | 8,3 | |
| Valores perdidos | 3 | ||||||||
| Sobrepeso/obesidad | |||||||||
| No | 218 | 77,9 | 120 | 55,0 | 79 | 36,2 | 19 | 8,7 | 0,265 |
| Sí | 62 | 22,1 | 27 | 43,5 | 29 | 46,8 | 6 | 9,7 | |
| Estación del año | |||||||||
| Invierno | 85 | 30,2 | 61 | 71,8 | 22 | 25,9 | 2 | 2,4 | < 0,001 |
| Primavera | 80 | 28,5 | 43 | 53,8 | 33 | 41,3 | 4 | 5,0 | |
| Verano | 29 | 10,3 | 10 | 34,5 | 16 | 55,2 | 3 | 10,3 | |
| Otoño | 87 | 31,0 | 33 | 37,9 | 38 | 43,7 | 16 | 18,4 | |
| Valores perdidos | 2 | ||||||||
| Mes de extracción | |||||||||
| Junio/septiembre | 46 | 16,4 | 14 | 30,4 | 28 | 60,9 | 4 | 8,7 | 0,003 |
| Resto del año | 235 | 83,6 | 133 | 56,6 | 81 | 34,5 | 21 | 8,9 | |
| Horas/día en exterior | |||||||||
| ≤ 1 h | 8 | 4,6 | 4 | 4,7 | 3 | 4,3 | 1 | 5,0 | 0,988 |
| >1 h | 167 | 95,4 | 81 | 95,3 | 67 | 95,7 | 19 | 95,0 | |
| Valores perdidos | 108 | ||||||||
| Ingesta total de vitamina D ajustada por calorías (ng/ml) | |||||||||
| < 5 | 248 | 89,9 | 132 | 53,2 | 94 | 37,9 | 22 | 8,9 | 0,677 |
| 5-10 | 28 | 10,1 | 13 | 46,4 | 13 | 46,4 | 2 | 7,1 | |
| > 10 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | 0 | 0,0 | |
| Valores perdidos | 7 | ||||||||
| Vitamina D a las 12 semanas de gestación (ng/ml) | |||||||||
| < 20 | 74 | 27,8 | 50 | 67,6 | 20 | 27,0 | 4 | 5,4 | 0,007 |
| 20-30 | 92 | 34,6 | 45 | 48,9 | 43 | 46,7 | 4 | 4,3 | |
| ≥ 30 | 100 | 37,6 | 45 | 45,0 | 42 | 42,0 | 13 | 13,0 | |
| Valores perdido s | 17 | ||||||||
| Clase social madre | |||||||||
| I+ II | 68 | 24,1 | 33 | 48,5 | 28 | 41,2 | 7 | 10,3 | 0,239 |
| III | 55 | 19,5 | 24 | 43,6 | 23 | 41,8 | 8 | 14,5 | |
| IV+V | 159 | 56,4 | 91 | 57,2 | 58 | 36,5 | 10 | 6,3 | |
| Valores perdidos | 1 | ||||||||
| País origen madre | |||||||||
| España | 272 | 96,1 | 143 | 52,6 | 104 | 38,2 | 25 | 9,2 | 0,559 |
| Extranjero | 11 | 3,9 | 6 | 54,5 | 5 | 45,5 | 0 | 0,0 | |
En negrita: con significación estadística.
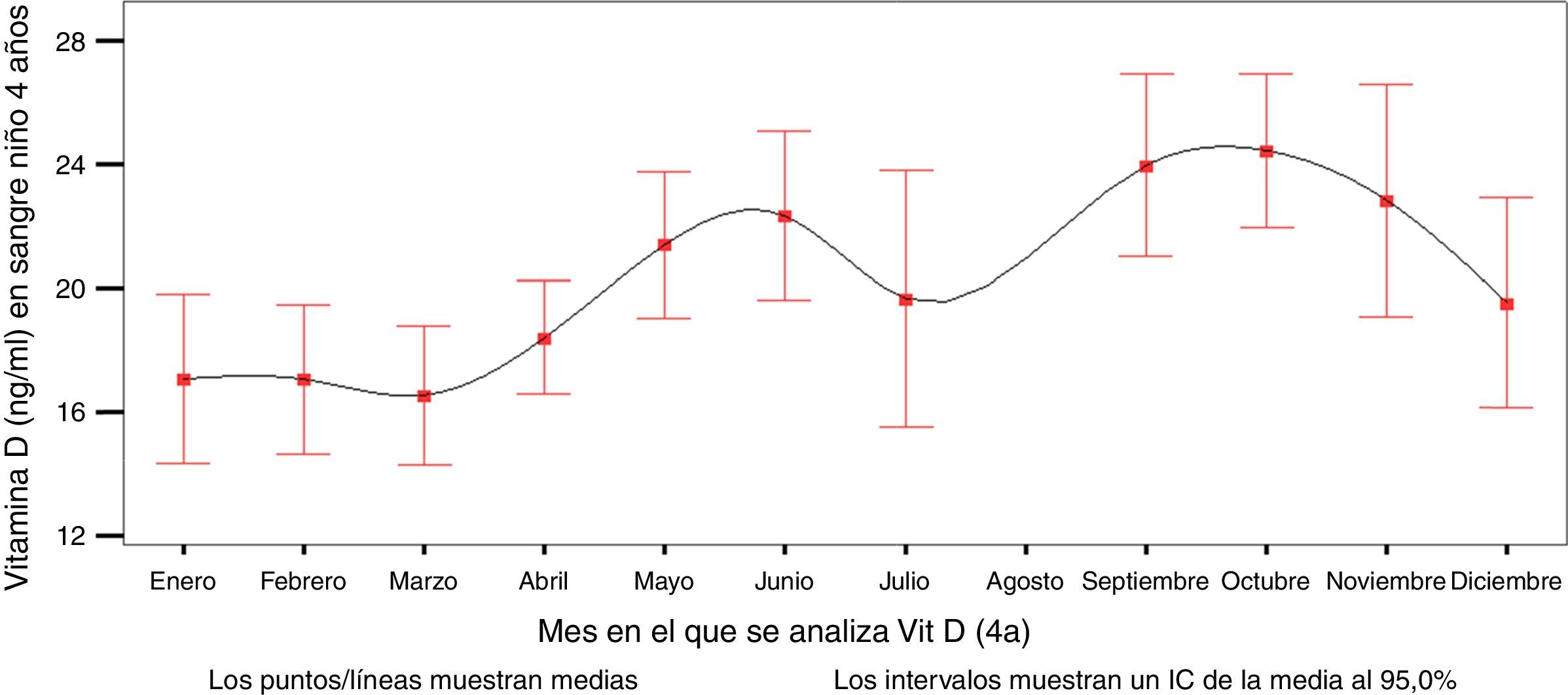
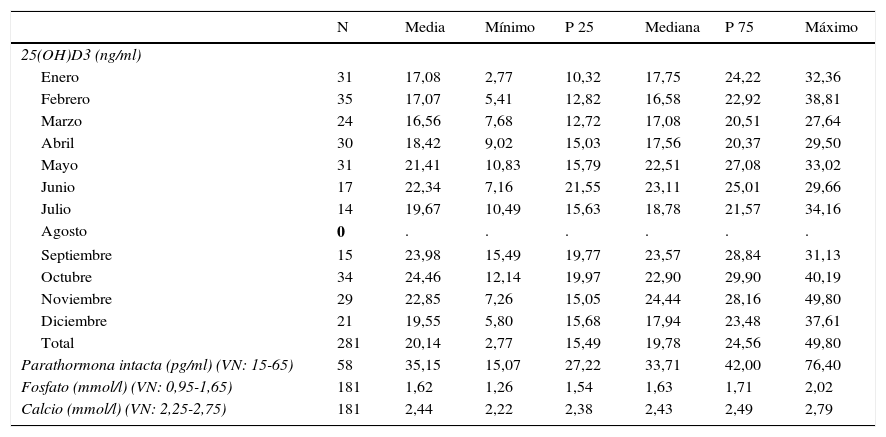
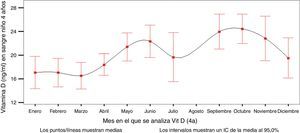
Los valores plasmáticos medios de 25(OH)D3 fueron de 20,14 ng/ml (rango 2,7-49,8). El 8,8% tenía 25(OH)D3 ≥ 30 ng/ml, el 38,5% entre 20 y 29,9 ng/ml y el 52,7%<20 ng/ml. Los niveles plasmáticos variaron según el mes en el que se recogió la muestra sanguínea (fig. 1 y tablas 1–4). Al agruparse por estación del año se observa que la 25(OH)D3 fue menor en invierno.
Distribución en los niños de la cohorte INMA-Asturias a los 4 años de los niveles plasmáticos de 25(OH)D3 por percentiles y variación estacional, de la parathormona intacta (VN: 15-65), fosfato (VN:0,95-1,65) y calcio (VN: 2,25-2,75)
| N | Media | Mínimo | P 25 | Mediana | P 75 | Máximo | |
|---|---|---|---|---|---|---|---|
| 25(OH)D3 (ng/ml) | |||||||
| Enero | 31 | 17,08 | 2,77 | 10,32 | 17,75 | 24,22 | 32,36 |
| Febrero | 35 | 17,07 | 5,41 | 12,82 | 16,58 | 22,92 | 38,81 |
| Marzo | 24 | 16,56 | 7,68 | 12,72 | 17,08 | 20,51 | 27,64 |
| Abril | 30 | 18,42 | 9,02 | 15,03 | 17,56 | 20,37 | 29,50 |
| Mayo | 31 | 21,41 | 10,83 | 15,79 | 22,51 | 27,08 | 33,02 |
| Junio | 17 | 22,34 | 7,16 | 21,55 | 23,11 | 25,01 | 29,66 |
| Julio | 14 | 19,67 | 10,49 | 15,63 | 18,78 | 21,57 | 34,16 |
| Agosto | 0 | . | . | . | . | . | . |
| Septiembre | 15 | 23,98 | 15,49 | 19,77 | 23,57 | 28,84 | 31,13 |
| Octubre | 34 | 24,46 | 12,14 | 19,97 | 22,90 | 29,90 | 40,19 |
| Noviembre | 29 | 22,85 | 7,26 | 15,05 | 24,44 | 28,16 | 49,80 |
| Diciembre | 21 | 19,55 | 5,80 | 15,68 | 17,94 | 23,48 | 37,61 |
| Total | 281 | 20,14 | 2,77 | 15,49 | 19,78 | 24,56 | 49,80 |
| Parathormona intacta (pg/ml) (VN: 15-65) | 58 | 35,15 | 15,07 | 27,22 | 33,71 | 42,00 | 76,40 |
| Fosfato (mmol/l) (VN: 0,95-1,65) | 181 | 1,62 | 1,26 | 1,54 | 1,63 | 1,71 | 2,02 |
| Calcio (mmol/l) (VN: 2,25-2,75) | 181 | 2,44 | 2,22 | 2,38 | 2,43 | 2,49 | 2,79 |
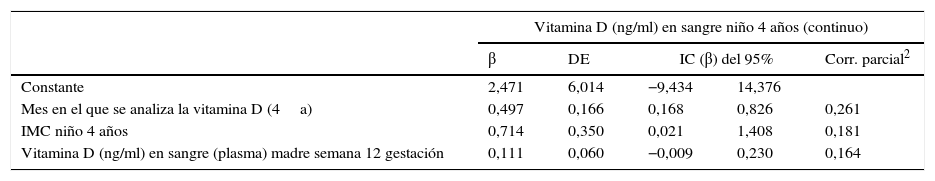
Factores asociados a las concentraciones plasmáticas de vitamina D en la cohorte INMA-Asturias a los 4 años
| Vitamina D (ng/ml) en sangre niño 4 años (continuo) | |||||
|---|---|---|---|---|---|
| β | DE | IC (β) del 95% | Corr. parcial2 | ||
| Constante | 2,471 | 6,014 | −9,434 | 14,376 | |
| Mes en el que se analiza la vitamina D (4a) | 0,497 | 0,166 | 0,168 | 0,826 | 0,261 |
| IMC niño 4 años | 0,714 | 0,350 | 0,021 | 1,408 | 0,181 |
| Vitamina D (ng/ml) en sangre (plasma) madre semana 12 gestación | 0,111 | 0,060 | −0,009 | 0,230 | 0,164 |
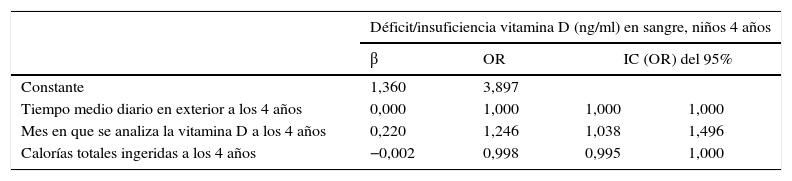
Factores asociados al déficit/insuficiencia de vitamina D en sangre en la cohorte INMA-Asturias a los 4 años
| Déficit/insuficiencia vitamina D (ng/ml) en sangre, niños 4 años | ||||
|---|---|---|---|---|
| β | OR | IC (OR) del 95% | ||
| Constante | 1,360 | 3,897 | ||
| Tiempo medio diario en exterior a los 4 años | 0,000 | 1,000 | 1,000 | 1,000 |
| Mes en que se analiza la vitamina D a los 4 años | 0,220 | 1,246 | 1,038 | 1,496 |
| Calorías totales ingeridas a los 4 años | −0,002 | 0,998 | 0,995 | 1,000 |
Todos los niños (n = 21) con deficiencia severa de vitamina D (25(OH)D3<10 ng/ml) excepto en un caso fueron extracciones realizadas fuera del verano y el 64,7% de sus madres tenían deficiencia o insuficiencia de vitamina D.
El tiempo medio al aire libre fue 3 horas (rango: 0:21-6:55), en todos ellos superior al recomendado, sin relación con la 25(OH)D3 (tabla 4).
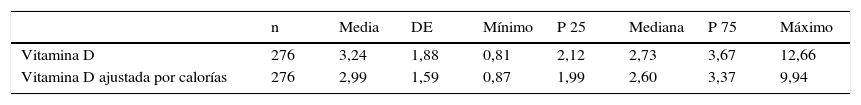
La ingesta de vitamina D (tabla 5) se calculó a partir de la estimada en la dieta, con una mediana de 2,7μg/día (rango 0,81-12,62). Los principales alimentos aportadores de vitamina D fueron los cereales y lácteos enriquecidos, seguidos de los huevos y los pescados azules (tabla 6). No se encontró relación entre los niveles plasmáticos y la ingesta de vitamina D total (correlación de Pearson 0,109, p-valor=0,070) ni ajustada por calorías (correlación de Pearson 0,112, p-valor=0,062) ni por colesterol. Tampoco agrupando por diferentes alimentos (pescado, pescado blanco y azul, huevos, lácteos) ni ajustando por estacionalidad ni por calorías. Ninguno tomaba en ese momento suplementos de vitamina D.
Primeros 10 alimentos contribuidores a la ingesta de vitamina D en los niños de la cohorte INMA-Asturias a la edad 4 años (n=283)
| % contribución a la ingesta de vitamina D | |
|---|---|
| Cereales desayuno infantil (azucarados/chocol.) | 9,71 |
| Leche entera (sola, con cacao en polvo o añadida a cereales) | 8,73 |
| Leche enriquecida energía y crecimiento | 8,46 |
| Otra leche enriquecida: vit. A+D, fólico, etc., incluso con cereales incluidos | 7,90 |
| Huevo de gallina: frito, revueltos, tortillas, etc. | 7,88 |
| Emperador o pez espada | 6,68 |
| Pescado azul grande o mediano, por ejemplo, atún, bonito, salmón | 6,22 |
| Batido de leche tipo Cacaolat, Colacao Energy, u otros sabores | 5,86 |
| Pescado blanco plancha o hervido | 5,53 |
| Conserva de atún, sardina y caballa | 4,08 |
No se halló relación entre el sobrepeso y/u obesidad con los niveles de 25(OH)D3 (tabla 3) ni un mayor porcentaje de deficiencia/insuficiencia de vitamina D.
Al analizar la 25(OH)D3 según el sexo, no se encontraron diferencias estadísticamente significativas (tabla 1).
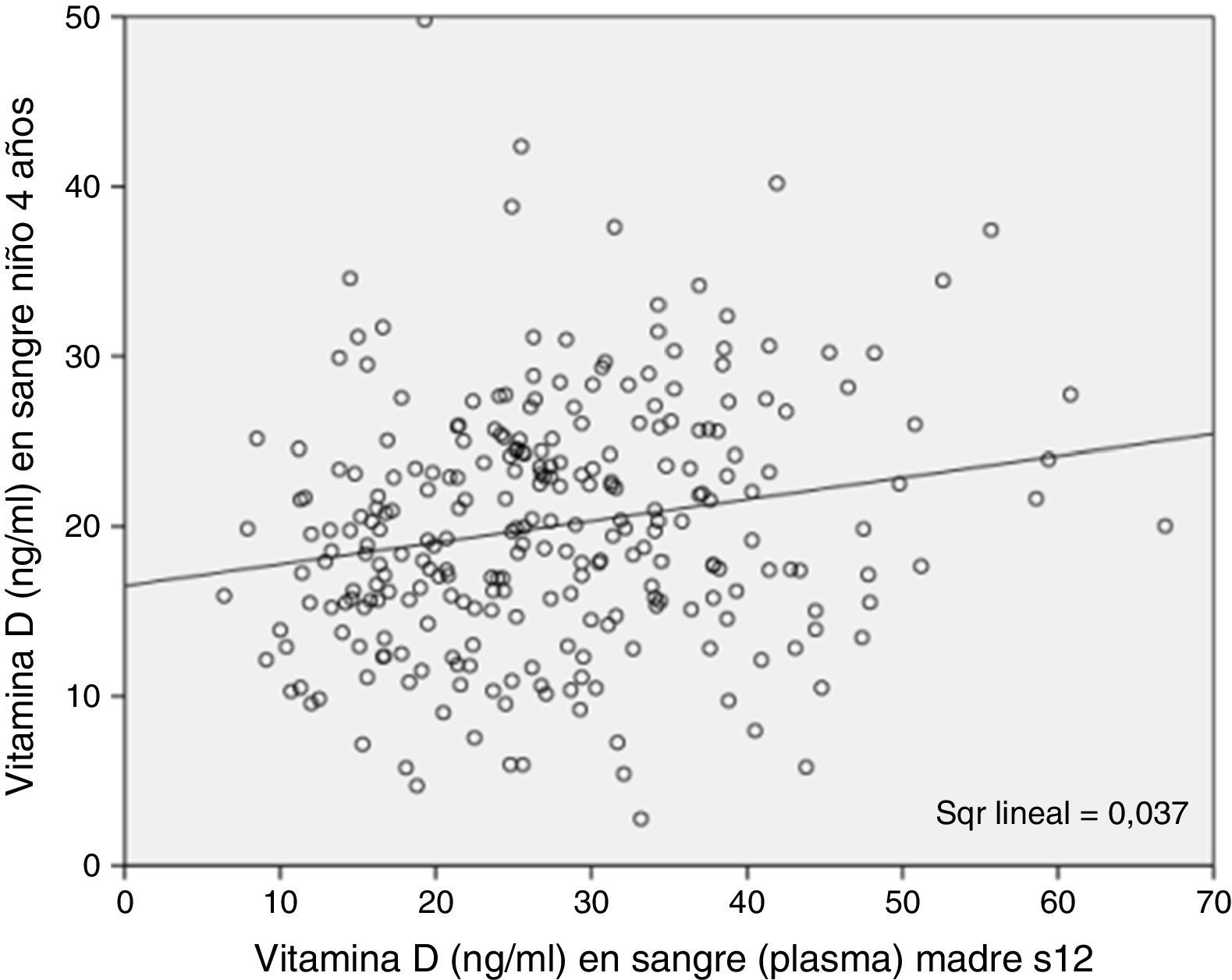
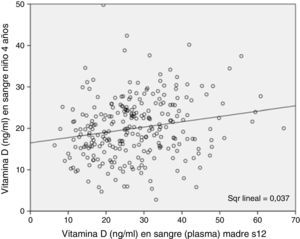
Por otra parte, las concentraciones de 25(OH)D3 en los niños a los 4 años estaban asociadas a los de sus madres a la 12 semana de gestación, siendo esta asociación estadísticamente significativa tanto al analizar en continuo como categórico en los grupos de deficiencia, insuficiencia y suficiencia (tablas 1–3 y fig. 2).
DiscusiónSe estima que alrededor de 1.000 millones de personas en el mundo presentan deficiencia/insuficiencia de vitamina D24. Además, se observa una tendencia mundial a la caída de los niveles de vitamina D en los últimos 10-20 años25. Aunque existen múltiples estudios publicados, se desconoce la prevalencia en niños prepuberales sanos en España. En este estudio de cohorte prospectivo de base poblacional se analizan en niños prepuberales españoles los niveles de 25(OH)D3, sus fuentes (ingesta de vitamina D y exposición solar) y otros factores asociados, y se muestra una alta prevalencia de niveles insuficientes/deficientes de vitamina D (38,5% entre 20-20,9 ng/ml y el 52,7%<20 ng/ml). Este estudio tiene como principal fortaleza el tratarse de una cohorte de niños sanos seguidos ya desde su gestación. Además, hemos ajustado por los posibles factores de riesgo y los nacimientos se distribuyen a lo largo de todo el calendario anual.
Un estudio reciente sobre 146 niños entre 10 y 14 años en Cádiz muestra un 45,2% con niveles de 25(OH)D3<20 ng/ml26, algo inferior a nuestra prevalencia a los 4 años, pero especialmente menor al comparar solo con las extracciones realizadas en el mismo mes que dicho estudio (marzo): percentil 75 20,51 ng/ml. Mayor discrepancia aún se constata con otro estudio de 56 niñas prepúberes entre 7-10 años, en Córdoba, que presentan unos niveles medios ± desviación estándar de 40,07 ± 10,49 ng/ml; ninguna tuvo un nivel inferior a 20 ng/ml y un 25% entre 20-30 ng/ml27. En cambio en Cataluña solo encontraron el 8% de los 85 niños de origen caucásico (lactantes y niños < 5 años) con 25(OH)D3<20 ng/ml28. Esta diferencia podría justificarse por una menor exposición a la luz solar de los niños de nuestra región, tanto por nuestra latitud (43°) como por mayor nubosidad, sin olvidar una posible influencia de la edad y estilo de vida. Otro factor a considerar en estas diferencias es el menor tamaño muestral de los estudios mencionados respecto al nuestro. También en Navarra, de similar latitud (43-41°), encontraron mayores niveles de 25(OH)D3 (suficiencia 42,4%, insuficiencia 44,9% y deficiencia 12,7%) en su estudio de 413 niños y adolescentes (3-15 años)29, quizá debido a la diferencia de nubosidad con menores horas de sol al año en nuestra región, sin olvidar las diferentes edades de estudio y la metodología del análisis (realizaron quimioluminiscencia).
Por otra parte, un estudio en lactantes de Asturias no halló justificación para la suplementación generalizada a esta edad, aunque los autores recuerdan la necesidad de controlar estrictamente a los bebés con lactancia materna exclusiva, sobre todo en invierno y durante los primeros meses de vida30. Nuestros resultados ponen de manifiesto que la suplementación puede ser necesaria tras este periodo para evitar los déficits encontrados a los 4 años.
La principal fuente de vitamina D para la mayoría de las personas es la exposición moderada a la luz solar, siendo por tanto la escasa exposición la primera causa de su deficiencia. Está descrita la variación estacional de la 25(OH)D31, hecho concordante con nuestros hallazgos. El pequeño descenso de julio puede ser poco valorable por el menor número de muestra en ese mes por motivos vacacionales junto con una mayor variabilidad. También esta descrita la variación estacional del remodelamiento óseo en niños prepuberales y primeros estadios de pubertad31. No se halló relación entre el tiempo en el exterior y los niveles de 25(OH)D3, aunque todos ellos superaban los 15 min recomendados. Esto podría estar influido por factores que disminuyan la efectividad de la exposición solar, tales como la mayor cobertura de ropa durante los meses fríos, el tiempo nublado, el mayor uso de cremas de protección solar, las horas del día en las que estén en el exterior y la latitud en nuestra región. Por tanto, la recomendación general de 15 min al día de recibir luz solar podría no ser suficiente para asegurar unos niveles óptimos de 25(OH)D3 en áreas de nuestra latitud. Como mínimo para asegurar una exposición eficaz se debería insistir en la recomendación de estar al sol 10-15 min al día sin protección, al menos en brazos o piernas, durante la primavera, el verano y el otoño.
La segunda fuente de vitamina D es la alimentación. En el momento actual existe acuerdo entre el Comité de Nutrición de la Asociación Americana de Pediatría (AAP) y el IOM de aumentar las recomendaciones de ingesta de vitamina D para los niños de 1 a 18 años a 600 UI/día (15μg/día), lo cual también es apoyado por el Comité de Nutrición de la AEP17,32. En la guía de la Endocrine Society (2011), Holick et al. indican que se requieren al menos 600 UI/día, aunque podrían ser necesarias hasta 1.000 UI/día16. Ninguno de los niños de nuestro estudio alcanzaba las recomendaciones actuales de ingesta de 15μg/día, incluso el 75% no alcanzaba los 5μg/día, existiendo un importante déficit de ingesta. Estos niveles tan bajos, más aún que en sus madres, podrían explicar la ausencia de asociación entre ingesta y niveles plasmáticos de 25(OH)D3.
En nuestra cohorte, no hubo diferencias en los niños respecto al sexo, mientras que en estudios en participantes puberales ya puede apreciarse un dimorfismo sexual26,29.
No se encontró asociación entre el IMC y la concentración de 25(OH)D3, a diferencia de los resultados de otros estudios en la infancia, donde se hallaron asociación entre la obesidad y un mayor déficit de vitamina D. Es el caso del 2003-2006 National Health and Nutrition Examination Survey (NHANES), que analizó a 12.292 niños entre 6-18 años33. Esto puede deberse a que la mayor asociación encontrada fue en obesidades mórbidas, sin ningún caso en nuestra cohorte, así como la diferente edad. Por otra parte, en el análisis conjunto de todas las cohortes INMA, se halló asociación entre el déficit de 25(OH)D3 en el embarazo (n = 2.644) y un mayor riesgo de sobrepeso y obesidad de los niños al año de vida (OR=1,42, IC del 95%, 1,02-1,97), aunque más débil a los 4 años (OR=1,19, IC del 95%, 0,83-1,72). Hay que destacar que en este análisis se usaron las referencias de la OMS34.
Ninguno de los niños de nuestra cohorte tomaba suplementos de vitamina D, pese a la elevada prevalencia de deficiencia/insuficiencia de vitamina D y la escasa ingesta, más marcados ambos en los niños a los 4 años que en sus madres en la gestación, tal como hemos publicado previamente35. Se discute sobre su indicación en la infancia. Se ha demostrado que la suplementación es más efectiva para alcanzar unos niveles suficientes de vitamina D que la educación nutricional específicamente dirigida a evitar el déficit36. Otra cuestión diferente y discutida es con qué dosis suplementar. Un reciente estudio realizado en niños de Pensilvania (latitud 40,4°) durante los meses de octubre a marzo con 1.000 UI/día demostró que esta dosis, aunque elevaba los niveles plasmáticos, era insuficiente para los casos de deficiencia de vitamina D37.
Nuestros resultados apoyarían la conveniencia de promover una alimentación variada con un consumo suficiente de alimentos ricos en vitamina D, como huevos y pescado azul y alimentos enriquecidos, especialmente en invierno a esta edad en nuestra región y valorar la suplementación en presencia de factores de riesgo de deficiencia/insuficiencia de vitamina D.
Actualmente no está recomendado el cribado generalizado en la población pediátrica, pero sí debería plantearse en presencia de factores de riesgo, como bebés con lactancia materna sin suplementación, niños y adolescentes con piel oscura residentes en países del norte, niños y adolescentes sin exposición solar adecuada (uso excesivo de protector solar con FPS alto, permanecer en el interior durante gran parte del día, usar ropa que cubra la mayor parte de la piel, durante el invierno en lugares de latitud norte), y los niños obesos38. Además, estaría justificado su análisis en las siguientes situaciones: clínica sospechosa de raquitismo, genu varo, fracturas patológicas, dolores óseos, hipocalcemia o hipofosfatemia, enfermedades crónicas hepáticas o renales, malabsorción, desnutrición grave, falta de exposición solar y tratamiento con anticonvulsivantes, hormona de crecimiento, glucocorticoides o antirretrovirales39.
La relación entre la 25(OH)D3 en la gestación y a los 4 años hace pensar que este déficit/insuficiencia es algo mantenido durante todo este periodo y se asocia al tipo de alimentación y el estilo de vida. Por otra parte, el hecho de que en los niños haya mayor deficiencia e insuficiencia que en sus madres durante la gestación, indica la necesidad de informar y realizar educación para la salud para promover una mejora de esta situación en la infancia tal como ocurre durante el embarazo.
En conclusión, hemos detectado una elevada prevalencia de deficiencia/insuficiencia de vitamina D en los niños a los 4 años, especialmente en invierno. Hay un déficit generalizado de ingesta de vitamina D, por lo que es imprescindible hacer promoción para la salud insistiendo en la adecuada ingesta de alimentos ricos en vitamina D así como valorar suplementar a esta edad en los niños de riesgo. Aunque los niños cumplían las recomendaciones de tiempo al aire libre, no se encontró relación con los niveles plasmáticos de 25(OH)D3. Por ello es preciso insistir en nuestra región en una exposición a la luz solar efectiva en la infancia. Existe relación entre la 25(OH)D3 plasmática durante la gestación y a los 4 años, indicando que este déficit/insuficiencia es algo mantenido en este periodo. Es necesario dar a conocer esta situación tanto a la población general como a los profesionales, dada la relevancia de mantener un estatus adecuado de vitamina D.
FinanciaciónAyudas para proyectos de investigación en salud del Instituto de Salud Carlos III. Ministerio de Ciencia e Innovación. Fondos FEDER PI042018, PI0902311, y PI1302429.
Ayudas para proyectos de investigación en salud del Instituto de Salud Carlos III. Ministerio de Ciencia e Innovación. Fondos FEDER PI070314 y PI11/01007.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A todas las familias participantes en la cohorte INMA-Asturias, que tan desinteresadamente han participado en el proyecto INMA y sin las cuales este trabajo no sería posible. También al resto del grupo de trabajo de nuestra cohorte INMA-Asturias.