Sr. Editor:
Entre las manifestaciones extraintestinales que pueden acompañar a la colitis ulcerosa (CU), los accidentes cerebrovasculares (ACV) son poco habituales. Estados de hipercoagulabilidad de etiología multifactorial y asociaciones con cuadros de vasculitis podrían comprometer la circulación cerebral. Presentamos un caso de CU complicada con vasculitis cerebral por ser una asociación extremadamente inusual en pediatría.
Se trata de una paciente de 14 años con deposiciones mucosanguinolentas de 15 días de evolución y pérdida de 8 kg en el último mes. Analíticamente presenta anemia microcítica, hipoproteinemia, hipoalbuminemia, trombocitosis y marcadores inflamatorios elevados. Los estudios microbiológicos en heces son negativos. A las 24 h del ingreso, coincidiendo con pico febril, presenta disminución brusca de fuerza en hemicuerpo derecho, ataxia y afasia. La TC cerebral muestra lesión hipodensa yuxtacortical en convexidad parietal izquierda sugestiva de lesión isquémica o absceso cerebral, por lo que, ante la duda diagnóstica, se instaura corticoterapia antiedema cerebral y antibioterapia de amplio espectro. La rectoscopia muestra hallazgos sugestivos de proctitis ulcerosa con biopsias compatibles. Tras iniciar el tratamiento anteriormente descrito desaparece la fiebre y mejora la clínica neurológica. Paralelamente presenta mejoría progresiva de la sintomatología digestiva. Para descartar trombosis del seno venoso, se realiza estudio de hipercoagulabilidad (factores V, VII, VIII y X de coagulación, antitrombina III, mutaciones de protrombina, proteínas C y S, homocisteína, anticoagulante lúpico, funcionalismo plaquetario, y anticuerpos anticardiolipina) siendo normal. Dada la mejoría, es dada de alta con corticoides en descenso y mesalazina. Una semana después reingresa por empeoramiento de su clínica digestiva. La colonoscopia realizada es compatible con pancolitis ulcerosa. Al no responder a corticoterapia intravenosa se añade ciclosporina A, lográndose así controlar la situación. La angiorresonancia cerebral realizada muestra disminución de la imagen patológica previa. Dos meses tras el alta y en tratamiento de mantenimiento con azatioprina, presenta crisis convulsiva tónico-clónica generalizada. Una nueva TC cerebral muestra lesiones residuales parietales y nuevas lesiones bilaterales afectando convexidades parietales, sugestivas de infartos. Se solicita arteriografía cerebral que muestra vasculitis de ramas distales de arterias cerebrales anterior y media (fig. 1). Se instaura tratamiento con pulsos mensuales de ciclofosfamida y esteroides orales en dosis decrecientes, asociados a azatioprina, tratamiento anticonvulsivante y profilaxis con heparina y AAS, presentando buena evolución neurológica. Tres meses después reinicia clínica digestiva que no responde a corticoterapia intravenosa, decidiéndose colectomía total e ileostomía. Presenta evolución posquirúrgica satisfactoria, lo que permite la supresión progresiva de su medicación. Una nueva arteriografía 7 meses tras la intervención, muestra desaparición de las imágenes vasculíticas. Actualmente realiza profilaxis con AAS mientras que sangrados esporádicos por el muñón rectal, en espera de la creación del reservorio, se han controlado con mesalazina tópica.
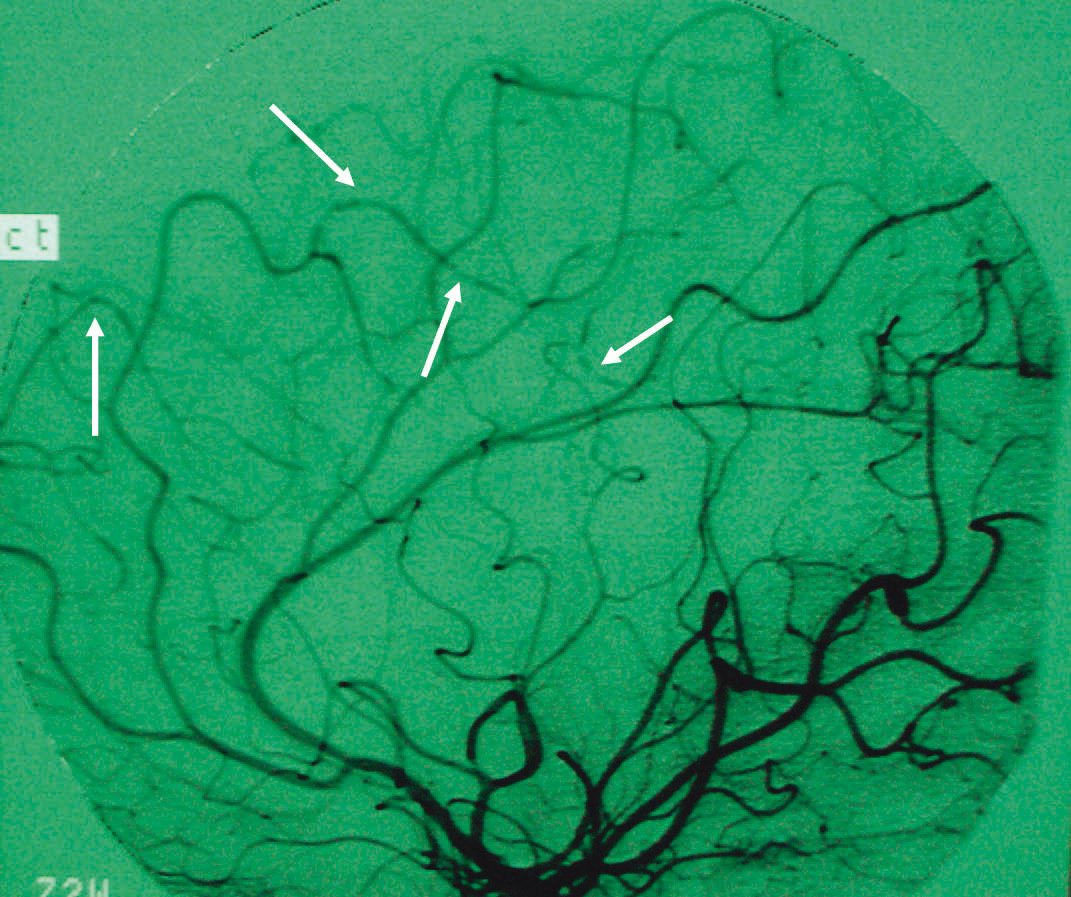
Figura 1. Arteriografía cerebral de la paciente en la que se observan tortuosidades (flechas) sugestivas de vasculitis en las ramas distales de las arterias cerebrales anterior y media.
Los ACV asociados a enfermedad inflamatoria intestinal (EII) pediátrica son extremadamente raros, existiendo pocos casos comunicados1-3. Se han descrito episodios aislados de infartos de senos venosos y otros fenómenos isquémicos corticales y subcorticales. Se postulan diferentes factores que actuarían conjuntamente, como trombogénesis facilitada por encamamiento, deshidratación y estasis venoso, y situaciones de hipercoagulabilidad tanto congénitas como adquiridas4. Se han descrito aumentos en los niveles de los factores V y VII de la coagulación y del fibrinógeno, trombocitosis, disminución de la vida media plaquetaria y de su agregación, déficit adquirido de antitrombina III y niveles disminuidos de proteínas C y S. Por otro lado, la EII puede coexistir con diferentes vasculitis. Existen comunicadas asociaciones de EII con arteritis de Takayasu5, Churg-Strauss6, granulomatosis de Wegener7, vasculitis leucocitoclásica8 y panarteritis nodosa cutánea9. Se desconocen los mecanismos patogénicos de estas asociaciones. En algunos casos se postula una base genética común, como es el caso de la CU asociada a Takayasu, con alta frecuencia de HLA específicos (HLA B52, DR2). En otras situaciones, como vasculitis necrosantes de vasos pequeños, podría estar implicado el depósito vascular de inmunocomplejos originados por la exposición de antígenos luminales (alimentarios, bacterianos, fecales) al tejido linfoide submucoso del intestino. Frente a fenómenos vasculíticos en otras localizaciones (cutáneas, pulmonares, peneanas, polineuropatías, iritis o poliserositis), aquellos que afectan a la circulación cerebral han sido raramente comunicados. En uno de los pocos casos descritos de pacientes pediátricos con EII y vasculitis cerebral10, se describen los hallazgos de la biopsia cerebral en un varón con CU y convulsiones, que coincidían con los observados en biopsias cutáneas y musculares. En nuestro caso, la vasculitis cerebral no se ha acompañado de fenómenos inflamatorios vasculares en otras localizaciones. El control de su enfermedad de base ha contribuido al control de las lesiones vasculares y a la desaparición de su sintomatología.
Correspondencia: Dr. J. Martín de Carpi.
Sección de Gastroenterología,
Hepatología y Nutrición Pediátrica. Hospital Sant Joan de Déu.
P.º Sant Joan de Déu, 2. 08950 Esplugues de Llobregat.
Barcelona. España.
Correo electrónico: javiermartin@hsjdbcn.org