El objetivo principal del estudio fue evaluar desde Atención Primaria la repercusión del programa preventivo recomendado en la población afectada de enfermedad falciforme: profilaxis antibiótica, vacunaciones y educación sanitaria, tras la implantación del programa de cribado neonatal universal de anemia falciforme en la Comunidad de Madrid.
Pacientes y métodosSe realizó un estudio transversal observacional con recogida de información retrospectiva de una cohorte de niños con enfermedad falciforme diagnosticados por la prueba de cribado neonatal en la Comunidad de Madrid.
ResultadosSe obtuvieron datos de una muestra de 20 pacientes. El 95% de ellos fueron diagnosticados por la prueba de cribado neonatal realizado entre los 5 y 13 días de vida. La edad media de los pacientes cuando se realizó el estudio fue de 39 meses. En el seguimiento de estos pacientes desde Atención Primaria, se objetivó un cumplimiento de la profilaxis antibiótica del 90% y una cobertura del calendario vacunal oficial del 85%. La cobertura de vacunas específicas: 85% neumococo 23V, 50% gripe y 15% hepatitis A. El reconocimiento de haber recibido educación sanitaria solo alcanzó a una de cada 4 familias.
ConclusionesEn el seguimiento de los pacientes con anemia falciforme en Atención Primaria, se objetivó un aceptable cumplimiento de la profilaxis antibiótica, pero unas bajas coberturas tanto de las inmunizaciones sistemáticas como de las inmunizaciones específicas. La cobertura de educación sanitaria fue muy baja.
Para mejorar estos parámetros, sería necesaria una mayor coordinación e implicación de los profesionales de Atención Primaria con el fin de que estos pacientes tengan un seguimiento adecuado y que ello se traduzca en una disminución de las complicaciones de esta enfermedad y una mejoría en la calidad de vida.
The main aim of the study was to assess the effects of the recommended preventive program in the population affected with Sickle Cell Disease in Primary Care. The program included, antibiotic prophylaxis, immunizations and health education, following the introduction of universal neonatal screening program for Sickle Cell Disease in the Community of Madrid.
Patients and methodsA cross-sectional observational study was performed with retrospective data collected from a cohort of newborns with Sickle Cell Disease diagnosed by neonatal screening test in the Community of Madrid.
ResultsFrom the data obtained from a sample of 20 patients, it was found that 95% had been diagnosed by the newborn screening test performed between 5 and 13 days of life. The mean age was 39 months when the study was conducted. During follow-up, from Primary Care Paediatric clinic, it was observed that the compliance for antibiotic prophylaxis was 90%, and the coverage for the official vaccination schedule was 85%. Specific vaccine coverage as a risk population was highly variable (85% for pneumococcal 23V, 50% for influenza, and 15% for hepatitis A). Health education only reached one in every four families.
ConclusionsAcceptable compliance with antibiotic prophylaxis was observed during the follow-up of patients with sickle cell disease in Primary Care, but a low coverage of routine immunization, as well as specific immunizations. Coverage of health education was very low.
Improving these parameters would require greater coordination and involvement of Primary Care Professionals so that these patients were followed up appropriately, and could be translated into a reduction of disease complications and an improvement in the quality of life of these patients.
La enfermedad de células falciformes (ECF) constituye un grupo de anemias crónicas hereditarias caracterizadas por hemólisis y episodios intermitentes de oclusión vascular, que causan una alta morbilidad, siendo la repercusión clínica muy variable1.
El diagnóstico precoz permite el seguimiento conjunto por las Unidades de Hematología pediátrica hospitalarias y en Atención Primaria (AP) desde los primeros meses de vida. Los distintos profesionales se encargan de informar sobre la enfermedad, realizar educación sanitaria, iniciar la profilaxis con antibióticos, así como de garantizar el cumplimiento del calendario vacunal oficial y específico2–5.
Con estas medidas, se persigue mejorar significativamente la calidad de vida, disminuyendo las complicaciones y aumentando la esperanza de vida de los enfermos, ya que la mortalidad por ECF en los primeros años de vida puede alcanzar el 10% en los países más desarrollados4.
La forma de presentación más frecuente es su forma homocigota HbSS, que afecta aproximadamente al 75% de los pacientes. Cursa con anemia hemolítica grave, crisis de dolor óseo por vasoclusión, susceptibilidad a infecciones graves y daño orgánico múltiple, sobre todo en los 3 primeros años de vida. Otras formas de presentación menos frecuentes son la HbSC (25%), enfermedad falciforme-talasemia (menos del 1%) y enfermedad falciforme-otras hemoglobinopatías, con gran variabilidad de expresión clínica, pero en general, más leves5,6.
Cada vez es más frecuente que los clínicos en España nos enfrentemos al tratamiento de la ECF debido al aumento de la inmigración, que se ha producido en los últimos años en todas las comunidades autónomas, sobre todo procedente de países del continente africano, América Central y del Sur, y Asia5,6.
En mayo del 2003, la Comunidad de Madrid (CM) incorporó la detección precoz de hemoglobinopatías como un programa de cribado neonatal universal a los test de cribado ya existentes5. Desde el inicio del programa, se ha detectado una incidencia de enfermedad de 1/5.851 y de portadores de 1/4121,4. Dichos enfermos se remiten a sus respectivos hospitales de referencia y equipos de AP para prevenir y tratar las complicaciones propias de la enfermedad5.
El objetivo principal de nuestro estudio fue evaluar desde AP si se cumplían las recomendaciones de la Sociedad Española de Hematología y Oncología Pediátricas (SEHOP)6 en la CM: conocer el grado de adherencia a la profilaxis infecciosa, las coberturas del calendario vacunal oficial (en el tiempo de estudio incluía antineumocócica 13V y antivaricela), del calendario vacunal específico (neumococo 23V, gripe y hepatitis A) y la educación sanitaria realizada en estas familias. Los objetivos secundarios fueron conocer el curso clínico de la enfermedad desde el nacimiento, la frecuentación a las consultas del pediatra de AP, los motivos de consulta, la enfermedad crónica que presentaban y la cumplimentación de los tratamientos.
Pacientes y métodosSe realizó un estudio transversal observacional, con recogida de información retrospectiva de una cohorte de recién nacidos diagnosticados de ECF mediante cribado neonatal en la CM, desde mayo del 2003 hasta octubre del 2007. Este estudio contó con la autorización del Comité Ético de Investigación Clínica correspondiente.
El programa de seguimiento de estos pacientes, según la guía de práctica clínica específica de la SEHOP6, tiene una serie de pasos que se detallan a continuación. Una vez detectada la variante de la hemoglobina en el laboratorio de referencia de la CM, se contacta con la familia y se programan las visitas con los distintos profesionales de la Unidad de Hematología pediátrica. En la primera consulta se ofrece a la familia información detallada de la enfermedad, se recogen los antecedentes familiares y se realiza una exploración física completa. Se explica la importancia del cumplimiento del tratamiento profiláctico diario con penicilina y se informa de la relevancia que tiene el cumplimiento del calendario vacunal oficial y de las vacunas específicas. Les solicitan analítica y exploraciones complementarias según protocolo y emiten un informe clínico. El personal de enfermería realiza educación sanitaria a la familia. Se contacta con el centro de referencia en AP que les corresponda por domicilio y se programan las visitas periódicas, tanto en el hospital de referencia como en el equipo de AP.
Nuestro estudio consistió en conocer el seguimiento en AP recogiendo datos de distintas variables (demográficas, antropométricas, diagnóstico hematológico, enfermedad asociada, cumplimiento del protocolo de la SEHOP...), realizando una entrevista, entre febrero del 2008 y junio del 2009, con el pediatra del Centro de Salud que le correspondía por domicilio. Los padres firmaron el consentimiento informado antes de incluir a los pacientes en el estudio.
Se excluyó a los pacientes perdidos tras el diagnóstico, por imposibilidad de concertar con ellos la primera visita en la Unidad de seguimiento hospitalario, y a los pacientes que no fueron localizados en los controles desde AP, contabilizándose como pérdidas.
ResultadosSe obtuvieron datos de 20 pacientes de los 67 nacidos con ECF en la CM entre mayo del 2003 y octubre del 2007. De los 20 pacientes, el 45% eran varones y el 55% mujeres. Habían nacido a término 17 pacientes, 2 de forma prematura y uno postérmino. El 90% de los recién nacidos tenían un peso adecuado a su edad gestacional y el 10% un peso elevado. La edad media en el momento del inicio del estudio fue de 39 meses, con un rango entre 16 y 69 meses.
El 85% de los padres procedían del continente africano (40% de Nigeria, 35% de Guinea Ecuatorial, 5% del Congo RD y 5% de Zaire). El 15% restante eran de República Dominicana. Cinco familias residían en Madrid capital, 8 en la zona este de la CM y 7 en la zona sur.
Respecto al diagnóstico, el 85% de los pacientes con ECF presentaban el fenotipo anemia falciforme homocigoto HbSS, el 10% HbSC y el 5% HbCC. El 95% se diagnosticaron entre los 5 y 13 días de vida, con una media de 8,7 días. Un paciente, gran prematuro, no se diagnosticó de forma fehaciente hasta el noveno mes debido a su pluripatología neonatal y a los múltiples hemoderivados recibidos. Trece de los 20 pacientes tenían uno o más hermanos. En un 25% de esas familias había ya algún hijo diagnosticado de ECF.
Respecto a las intervenciones programadas, el 90% de los pacientes habían participado en el programa de salud infantil en su centro de salud y el 85% cumplía el calendario vacunal oficial. Respecto al específico, solo el 50% estaba vacunado de gripe, el 85% no estaba vacunado de hepatitis A y un 15% tampoco tenía puesta la neumocócica 23V, a pesar de tener más de 2 años de edad. La profilaxis infecciosa con penicilina diaria la realizaba el 90% de los pacientes. Solo 5 de las 20 familias habían acudido a charlas de educación sanitaria sobre el manejo de esta enfermedad.
Referente a la medicación utilizada, 14 pacientes recibían tratamiento crónico, siendo el ácido fólico el fármaco más utilizado (55%), seguido de la hidroxiurea (15%). Un 5% recibía otros fármacos (budesonida, montelukast y cefalosporinas), ya que la mitad de los pacientes presentaban alguna enfermedad asociada a su enfermedad de base. Dos requirieron transfusiones. Ningún paciente de nuestra muestra necesitó opioides para el manejo del dolor.
En cuanto a la información recogida sobre la frecuentación de estos pacientes al centro de salud y a los servicios de urgencias (a petición propia), fue muy variable y poco fiable. La mitad de nuestros pacientes tuvieron su seguimiento en el mismo centro de salud y por el mismo pediatra desde el nacimiento.
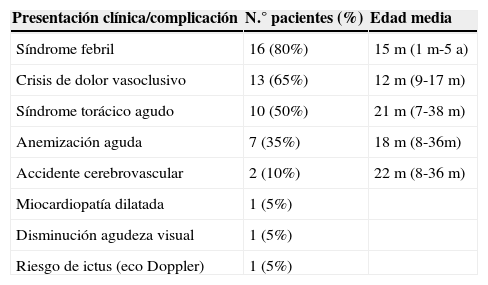
Los motivos de consulta más frecuentemente, registrados en la historia clínica del centro de salud, fueron el síndrome febril y las crisis de dolor por vasoclusión (tabla 1). El 80% de los pacientes presentaron algún proceso febril, con un mínimo de un episodio y un máximo de 14, siendo la edad media de presentación de 15 meses. Crisis de dolor por vasoclusión la presentaron el 65%, con una media de 2 episodios por paciente, siendo la dactilitis la forma de presentación más frecuente en lactantes. Tuvieron síndrome torácico agudo (STA) la mitad de los pacientes, con un mínimo de un episodio y un máximo de 5. Siete pacientes presentaron episodios de anemización aguda por crisis aplásicas o hemolíticas, el 70% tuvo un solo episodio y el otro 30%, 2. Dos hermanos presentaron un accidente cerebrovascular (ACV), uno a los 8 meses y el otro a los 3 años, precisando transfusión mensual de hematíes. Como secuelas de la afectación orgánica de la enfermedad y sus complicaciones, un paciente presenta una miocardiopatía dilatada y otro disminución de la agudeza visual en el ojo derecho. En un paciente se objetivó riesgo de ictus por eco Doppler transcraneal. Dentro de la patología propia de la infancia, 2 pacientes presentaron varicela (no consta vacunación previa a pesar de tener una edad adecuada para recibirla), 4 bronquiolitis y 3 pielonefritis. Como hallazgo infrecuente dentro de la patología infantil, un paciente, de padres subsaharianos, presentó pica.
Motivos de consulta
| Presentación clínica/complicación | N.° pacientes (%) | Edad media |
|---|---|---|
| Síndrome febril | 16 (80%) | 15 m (1m-5a) |
| Crisis de dolor vasoclusivo | 13 (65%) | 12 m (9-17 m) |
| Síndrome torácico agudo | 10 (50%) | 21 m (7-38 m) |
| Anemización aguda | 7 (35%) | 18 m (8-36m) |
| Accidente cerebrovascular | 2 (10%) | 22 m (8-36 m) |
| Miocardiopatía dilatada | 1 (5%) | |
| Disminución agudeza visual | 1 (5%) | |
| Riesgo de ictus (eco Doppler) | 1 (5%) |
La detección precoz de la ECF mediante las pruebas de cribado neonatal ha demostrado, en múltiples estudios, la disminución de la morbimortalidad al incluir a los recién nacidos afectados en programas de seguimiento específicos y multidisciplinarios. La coordinación con el primer nivel asistencial permite asegurar la profilaxis con tratamiento antibiótico, el cumplimento del calendario vacunal específico y la educación familiar7,8.
Menos consenso hay sobre la necesidad de realizar el cribado de forma universal, recomendado en los EE. UU. desde 1987, donde la prevalencia de la enfermedad es alta, o dirigirlo solo a grupos de riesgo de presentar la enfermedad, como apoyan otros grupos europeos donde la prevalencia es más baja2,4,9–16. Los individuos con más riesgo son los procedentes de África subsahariana, América Latina y este de la India2,17. En España, la ECF ha supuesto un problema de salud emergente en las últimas décadas, debido al aumento de las migraciones. En la CM, desde mayo del 2003 se realiza cribado universal de la enfermedad en todos los recién nacidos, debido a que en un estudio piloto realizado previamente se objetivó una prevalencia alta de la ECF y de portadores de esta1–4.
Hemos analizado el seguimiento de algunos de estos pacientes en AP, dado que en la literatura no hay estudios al respecto en nuestro país.
Casi la totalidad de los pacientes se diagnosticaron por la prueba de cribado neonatal, antes de los 13 días de vida, siendo la presentación de fenotipo HbSS la más frecuente, como se recoge en la guía de la SEHOP6.
La pérdida de pacientes diagnosticados en el cribado neonatal, de los que no pudimos obtener datos en AP, creemos que puede ser debida a varios factores. Por un lado, existía un pequeño número de pacientes que nacieron en nuestro país, que se diagnosticaron de ECF, pero que nunca llegaron a realizar la primera visita en la Unidad de seguimiento hospitalario. La razón podría ser el regreso a su país de origen o traslado de comunidad autónoma. Durante el seguimiento de estos pacientes desde AP, nos hemos encontrado pérdidas de pacientes por cambios de domicilio frecuentes, con los consiguientes cambios de centros de salud y con posible pérdida de parte de la historia clínica. Debemos tener en cuenta que la identificación de estos pacientes no es fácil, ya que en su mayoría tienen nombres y apellidos muy complicados y un solo cambio de carácter, probablemente, ocasione dificultades en la identificación correcta del paciente y se dupliquen historias clínicas en AP. Otros pasaron largos periodos sin acudir a consultas (entre 2 y 3 años), sin estar registrado el motivo en la historia clínica, salvo excepciones de viajes a sus países de origen. Solo la mitad de nuestros pacientes permaneció en el mismo centro de salud y con el mismo pediatra desde su nacimiento; estos son los pacientes que nos permitieron obtener una información más fiable de la evolución natural de esta enfermedad. Por último, creemos que puede influir la gravedad del diagnóstico y los problemas sociales, lo que puede condicionar que estas familias solo acudieran a las visitas médicas hospitalarias.
Los padres de nuestros pacientes procedían, en su mayoría, del continente africano. Según se recoge en el Instituto Nacional de Estadística del año 2008 y 2009, un 17% de la población extranjera censada en España proviene de África.
Cuando estos pacientes acuden por primera vez a su centro de salud, presentan el informe clínico y una carta informativa, realizada en la Unidad de referencia hospitalaria, en la que se explica al pediatra la importancia de cumplir la profilaxis antibiótica diaria (al menos los 5 primeros años de vida), así como tener el calendario vacunal oficial de la CM actualizado para su edad, completando este con las vacunas de la gripe, hepatitis A y neumocócica 13 y 23V7,17.
El 90% de nuestra cohorte había acudido a sus revisiones programadas de salud, pero solo el 85% tenía el calendario vacunal oficial actualizado, cuando el porcentaje de coberturas de la serie básica de la primovacunación a nivel nacional durante los años de recogida de nuestros datos osciló entre un 95,6 y un 98,518. Es decepcionante comprobar esto y que, aunque los pacientes tenían informes para incluir inmunizaciones no previstas en el calendario vacunal oficial, muchos no las cumplimentaron. En el caso de la vacuna antineumocócica, esto es especialmente grave, pues esta infección es la principal causa de mortalidad durante los primeros años de vida ya que el riesgo de bacteriemia por Streptococcus pneumoniae es 400 veces mayor en pacientes con drepanocitosis, como se refleja en la literatura7. La situación puede haber empeorado en la actualidad por la exclusión, a partir del 2012, de la vacuna antineumocócica 13Vdel calendario vacunal de la CM.
Igualmente, debe ser vigilado de cerca el grado de cumplimento de la profilaxis con penicilina, ya que el riesgo de infección bacteriana por microorganismos encapsulados está aumentado por la hipofunción esplénica. Las vacunas antineumocócicas y la profilaxis antibiótica disminuyen la incidencia de sepsis neumocócica en un 84% en los niños menores de 5 años7. Afortunadamente, en nuestros pacientes el grado de cumplimiento de la profilaxis antibiótica con penicilina, aunque es mejorable, lo realizó el 90% de los pacientes, asegurando así un menor riesgo de infecciones graves.
Con la vacuna de la gripe, se intenta prevenir esta enfermedad y sus posibles complicaciones, como son las infecciones bacterianas secundarias. La vacunación de hepatitis A adquiere especial importancia en estos pacientes, si tenemos en cuenta el lugar de origen de sus padres, por el riesgo de adquirirla en sus posibles viajes a sus países de origen. Hemos podido comprobar que 2 de nuestros pacientes habían presentado varicela y ya tenían edad para haber sido inmunizados previamente, pues contaban con 3 y 5 años de edad, respectivamente; uno de ellos tuvo una varicela grave y como complicación un STA. Por todo ello, tanto desde la consulta de pediatría como de enfermería del centro de salud, es aconsejable vigilar el estado de las inmunizaciones aprovechando cada consulta a demanda, programada o de urgencias, por cualquier motivo de salud, para revisar el calendario y actualizarlo si es necesario. Así mismo, la no asistencia a la consulta programada debería ser motivo de preocupación y de investigación del estado de salud del paciente por parte de los profesionales pediátricos del centro de salud.
Respecto a las visitas realizadas por nuestros pacientes al centro de salud, tanto a demanda como de urgencia, fueron muy variables de unos pacientes a otros, al igual que las visitas a los centros de urgencia hospitalarios. El porcentaje de ingresos hospitalarios fue alto, tanto si habían sido derivados por su pediatra como si acudían a urgencias del hospital directamente (el 80 y el 70%, respectivamente).
En el seguimiento de nuestros pacientes, la dactilitis y los procesos febriles han sido las complicaciones más frecuentes en la etapa de lactante; el STA y los ACV, las causas más frecuentes de ingreso hospitalario, tal como está descrito en la literatura7,8.
La ausencia de pacientes con tratamientos crónicos para el dolor posiblemente denote que la cohorte incluye a pacientes de edades tempranas, pero el factor determinante posiblemente sea que los pacientes graves, con múltiples fármacos analgésicos y opiáceos, acudan de forma sistemática a los hospitales sin pasar por los centros de salud.
Se debería plantear alguna estrategia para aumentar los conocimientos previos de la enfermedad en poblaciones susceptibles. En la CM, cada nuevo diagnóstico, tanto de portador como de enfermo, recibe un tríptico informativo por correo, que se explica posteriormente de forma personalizada, tanto en la consulta hospitalaria como en AP. El personal de enfermería lleva a cabo la educación sanitaria individual en la consulta y en talleres realizados en el hospital con los padres de los pacientes de distintas edades. Se les enseña, entre otros cosas, a reconocer las crisis de dolor, a palpar el bazo, a manejar la fiebre y a usar los fármacos analgésicos. Además, es un espacio donde los padres pueden exponer su visión y experiencia con la enfermedad. Sin embargo, la asistencia a estas reuniones es baja, motivado posiblemente por la lejanía domiciliaria al hospital. Por ello, el pediatra y la enfermera de AP pueden ofrecer un contacto más cercano a las familias, que les permita mejorar los objetivos de la educación sanitaria. Mejorando la educación sanitaria de estos pacientes y sus familias se conseguirá reducir las visitas al centro de salud, a las urgencias y las hospitalizaciones19–22 y, en definitiva, mejorar su calidad de vida.
ConclusionesEl seguimiento de los niños con ECF por parte de los equipos de AP presenta grandes pérdidas de pacientes, provocadas probablemente por motivos sociales y dificultades de integración en el sistema sanitario de la población inmigrante. Aunque nuestro país ha adquirido mayor experiencia en el tratamiento de esta afección en esta última década, por el aumento de casos, se deben dirigir los esfuerzos a un cumplimiento adecuado de las recomendaciones aceptadas por la comunidad científica. Es manifiestamente mejorable la cobertura vacunal completa de los pacientes, sobre todo en el contexto actual, en el que se excluye la vacunación antineumocócica rutinaria. La coordinación entre atención primaria y hospitalaria debe ser fluida para garantizar una adecuada educación sanitaria, por lo que se deben fomentar encuentros entre profesionales sanitarios de ambos ámbitos.
FinanciaciónFinanciado con la beca Dr. Prandi de Investigación en Pediatría.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos la colaboración a Esperanza Escortell, técnico de salud del SERMAS.