La artritis séptica pediátrica es una entidad muy poco común, pero de elevada morbimortalidad1.
Su abordaje terapéutico presenta aspectos aun sin definir completamente como son el papel de la artrocentesis y la artrotomía, así como la duración ideal o los regímenes de antibioterapia. No se ha demostrado un mejor pronóstico en aquellos casos en los que el tratamiento intravenoso se ha prolongado más de una semana2,3. Respecto al drenaje articular, la mayoría de estudios publicados tienden a un abordaje más conservador de la articulación, especialmente en los casos de diagnóstico precoz, incluso defendiendo el abordaje únicamente antibioterápico4,5 o su asociación con la artrocentesis terapéutica, sin artrotomía6,7.
Presentamos la tendencia terapéutica en el Hospital Universitario Virgen Macarena de Sevilla en los últimos 13 años.
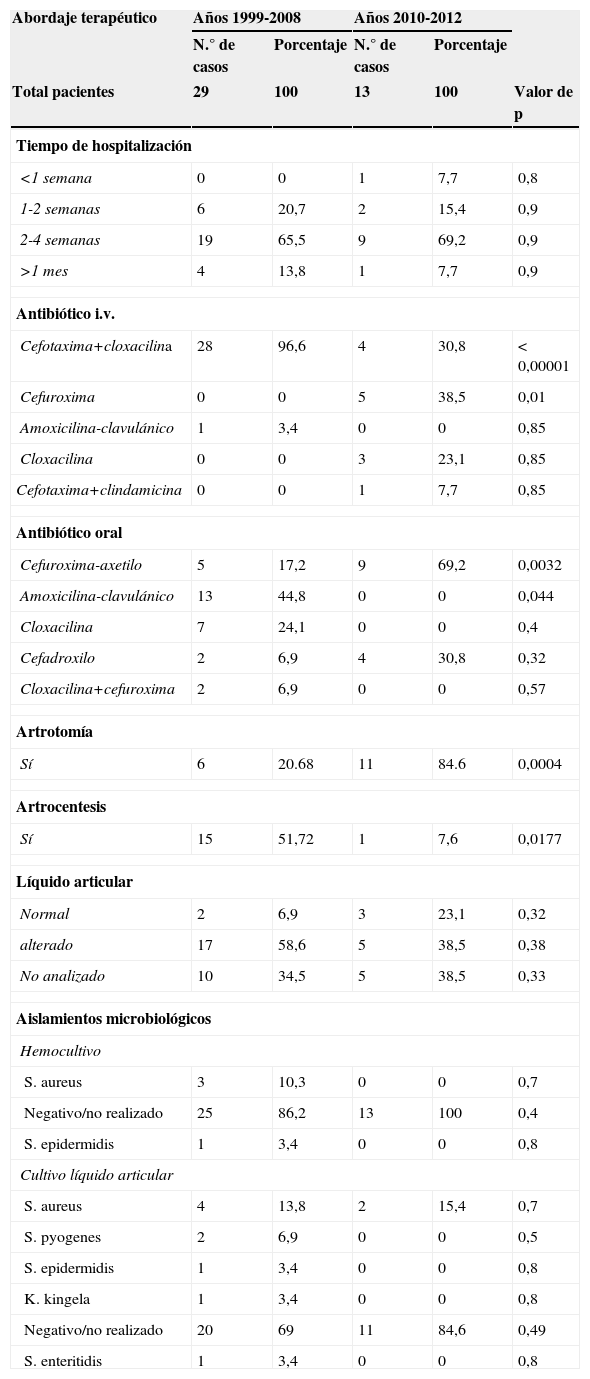
En el año 2009, se evaluaron los 29 casos de artritis séptica hospitalizados en el servicio de pediatría los 10 años previos. Se extrajeron las historias del archivo de este servicio, incluyéndose casos de artritis séptica confirmados (confirmación microbiológica en líquido articular y/o sangre) y casos probables (episodio clínico de dolor articular, limitación funcional y/o tumefacción local que mejora con antibioterapia y presenta al menos uno de los siguientes datos: leucocitosis superior a 11.000ml, PCR superior a 20mg/l, VSG superior a 20mm/h8 y/o bioquímica del líquido articular con características sépticas). Los resultados se presentaron en una única sesión clínica multidisciplinar a pediatras, traumatólogos y ortopedas infantil9, contrastándolos con las recomendaciones de la Asociación Española de Pediatría (AEP) al respecto1. Se encontraron los siguientes puntos de mejora: acortar el tiempo de antibioterapia endovenosa a una semana máximo, mayor uso de artrocentesis terapéutica frente a la artrotomía y adaptar los regímenes antibióticos a los esquemas recomendados por la AEP. Además destacó el elevado número de líquidos sinoviales no analizados (34,5%), bien por no realizarse la extracción o bien porque no se envió la muestra. Tres años después se ha analizado retrospectivamente el abordaje terapéutico de esta entidad en el mismo hospital. Igualmente se extrajeron las historias del archivo del servicio de pediatría, siguiéndose los mismos criterios de inclusión que en 2009. Los resultados se reflejan en la tabla 1. Entre el año 2010 y 2012 se sigue observando una tendencia de paso a antibioterapia oral tardío, con tiempos de hospitalización superiores a una semana, y un abordaje poco conservador de la articulación (aumentando llamativamente el uso de artrotomía frente a artrocentesis). Persiste un elevado porcentaje de líquidos sinoviales sin análisis bioquímico (38,5%), con escasos aislamientos microbiológicos tanto en líquido sinovial como en sangre (tabla 1). Sin embargo, los regímenes terapéuticos sí se han adaptado casi en el 100% de los casos a las recomendaciones de la AEP. Solo 2 pacientes han presentado dismetría de miembros inferiores como secuelas.
Abordaje terapéutico de la artritis séptica pediátrica en el Hospital Virgen Macarena en los últimos 13 años. Aislamientos microbiológicos
| Abordaje terapéutico | Años 1999-2008 | Años 2010-2012 | |||
|---|---|---|---|---|---|
| N.° de casos | Porcentaje | N.° de casos | Porcentaje | ||
| Total pacientes | 29 | 100 | 13 | 100 | Valor de p |
| Tiempo de hospitalización | |||||
| <1 semana | 0 | 0 | 1 | 7,7 | 0,8 |
| 1-2 semanas | 6 | 20,7 | 2 | 15,4 | 0,9 |
| 2-4 semanas | 19 | 65,5 | 9 | 69,2 | 0,9 |
| >1 mes | 4 | 13,8 | 1 | 7,7 | 0,9 |
| Antibiótico i.v. | |||||
| Cefotaxima+cloxacilina | 28 | 96,6 | 4 | 30,8 | <0,00001 |
| Cefuroxima | 0 | 0 | 5 | 38,5 | 0,01 |
| Amoxicilina-clavulánico | 1 | 3,4 | 0 | 0 | 0,85 |
| Cloxacilina | 0 | 0 | 3 | 23,1 | 0,85 |
| Cefotaxima+clindamicina | 0 | 0 | 1 | 7,7 | 0,85 |
| Antibiótico oral | |||||
| Cefuroxima-axetilo | 5 | 17,2 | 9 | 69,2 | 0,0032 |
| Amoxicilina-clavulánico | 13 | 44,8 | 0 | 0 | 0,044 |
| Cloxacilina | 7 | 24,1 | 0 | 0 | 0,4 |
| Cefadroxilo | 2 | 6,9 | 4 | 30,8 | 0,32 |
| Cloxacilina+cefuroxima | 2 | 6,9 | 0 | 0 | 0,57 |
| Artrotomía | |||||
| Sí | 6 | 20.68 | 11 | 84.6 | 0,0004 |
| Artrocentesis | |||||
| Sí | 15 | 51,72 | 1 | 7,6 | 0,0177 |
| Líquido articular | |||||
| Normal | 2 | 6,9 | 3 | 23,1 | 0,32 |
| alterado | 17 | 58,6 | 5 | 38,5 | 0,38 |
| No analizado | 10 | 34,5 | 5 | 38,5 | 0,33 |
| Aislamientos microbiológicos | |||||
| Hemocultivo | |||||
| S. aureus | 3 | 10,3 | 0 | 0 | 0,7 |
| Negativo/no realizado | 25 | 86,2 | 13 | 100 | 0,4 |
| S. epidermidis | 1 | 3,4 | 0 | 0 | 0,8 |
| Cultivo líquido articular | |||||
| S. aureus | 4 | 13,8 | 2 | 15,4 | 0,7 |
| S. pyogenes | 2 | 6,9 | 0 | 0 | 0,5 |
| S. epidermidis | 1 | 3,4 | 0 | 0 | 0,8 |
| K. kingela | 1 | 3,4 | 0 | 0 | 0,8 |
| Negativo/no realizado | 20 | 69 | 11 | 84,6 | 0,49 |
| S. enteritidis | 1 | 3,4 | 0 | 0 | 0,8 |
La incidencia anual se observa aumentada en estos últimos 3 años respecto a años previos con 0,0000691 casos por año y por ingresos pediátricos entre los años 1998 y 2008 frente a 0,000428 entre 2010 y 2012. Esto podría explicarse a una mayor sospecha diagnóstica de esta entidad por parte de los clínicos tras el estudio del año 2009. Una limitación importante del estudio fueron los criterios de inclusión de caso probable, que es otra asignatura pendiente de consensuar en esta entidad10. Otras 2 limitaciones claras son el pequeño tamaño muestral y el carácter retrospectivo del estudio.
La AEP recomienda el paso a antibiótico oral siempre que se cumplan ciertos parámetros clínico-analíticos (habitualmente tras una semana de antibioterapia endovenosa). Sin embargo, no se concretan tiempos de antibioterapia endovenosa ni existen esquemas concretos de indicación de una u otra técnica de descompresión articular. La ausencia de consensos universales respecto a estos 2 últimos puntos genera en los profesionales sanitarios actitudes diversas frente a dicha entidad. La existencia de esquemas concretos, como los regímenes antibioterápicos recomendados por la AEP, facilita el cumplimiento armónico y uniforme entre profesionales sanitarios en la actitud terapéutica frente a una entidad. La prolongada hospitalización, en la mayoría de los casos, se debe precisamente a la prolongación del tratamiento intravenoso por parte de los pediatras y a un abordaje más agresivo articular por parte de los traumatólogos infantiles. Además, creemos que una única sesión clínica multidisciplinar es insuficiente para difundir cualquier protocolo.
En conclusión, seguimos encontrando áreas de mejora en el abordaje de esta entidad en el Hospital Universitario Virgen Macarena. El desarrollo de una guía clínica específica y sesiones clínicas recordatorias serían fundamentales para la implantación práctica de dicha guía en este hospital.