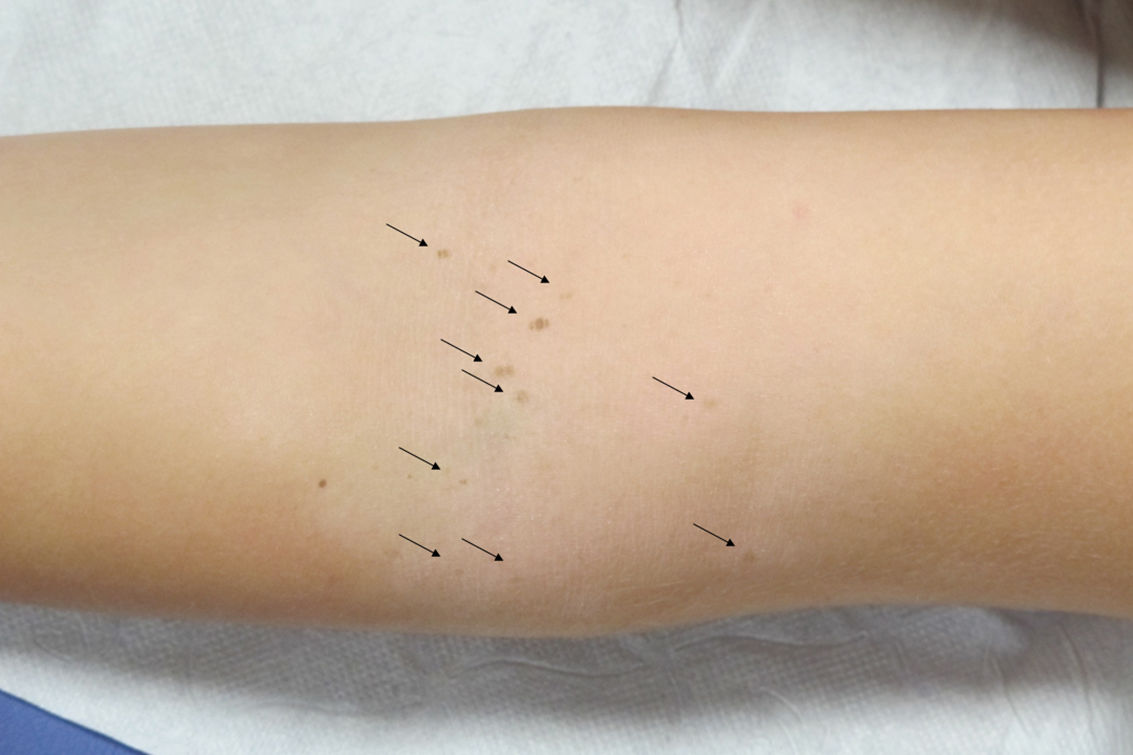
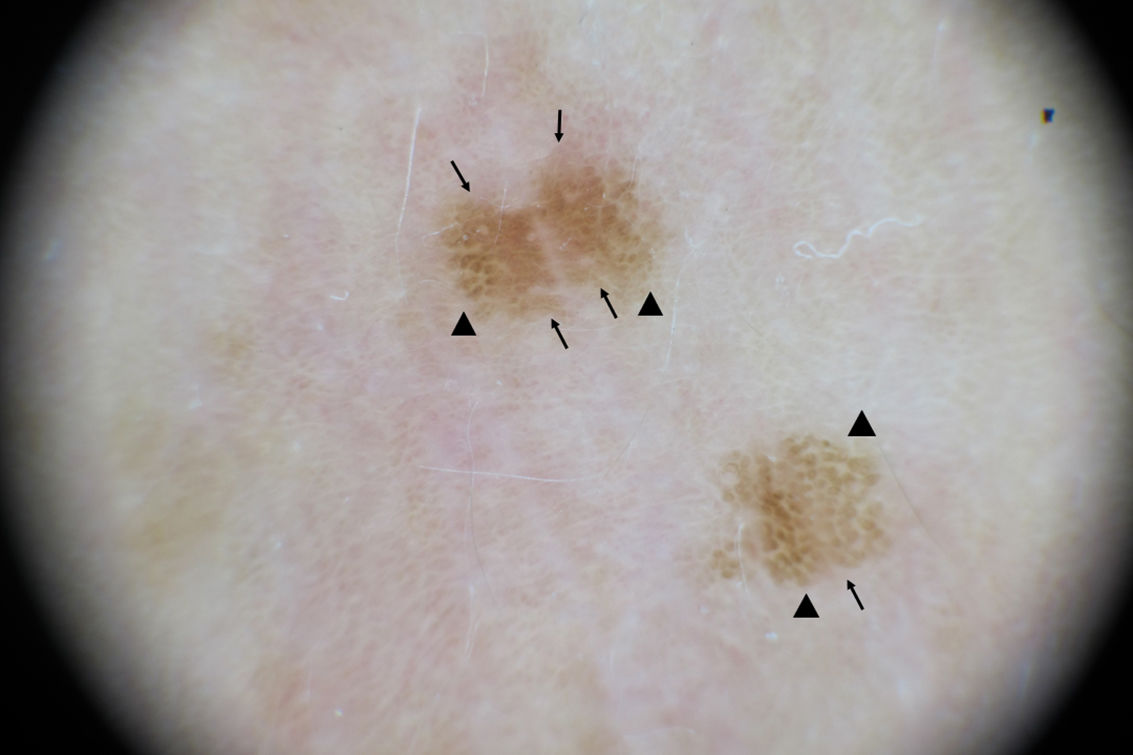
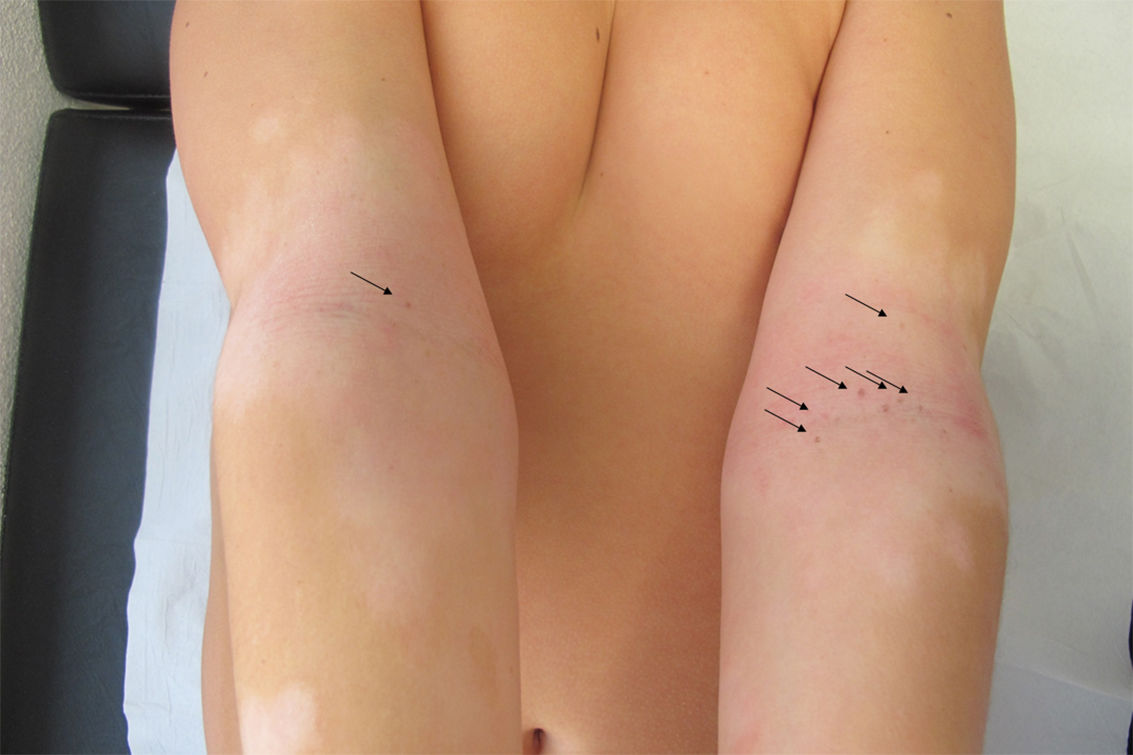
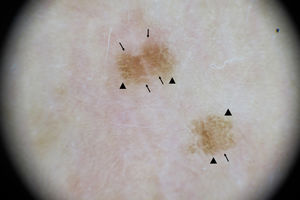
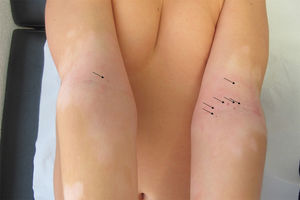
Varón de 11 años de raza caucásica y fototipo II con dermatitis atópica, que presenta desde hace 2 meses múltiples lesiones maculosas hiperpigmentadas de 1-2mm de diámetro en huecos antecubitales (fig. 1). La dermatoscopia muestra retículo pigmentado delicado y zonas con glóbulos marrones (fig. 2). Durante los 8 meses previos a la consulta el paciente aplicó, sin realizar fotoprotección solar, en huecos antecubitales tacrolimus al 0,03% pomada, inicialmente 2 veces al día (3 semanas), y luego una vez al día 2 veces a la semana. Pese a su retirada, un año después las lesiones permanecen estables (fig. 3).
Se ha descrito la aparición de léntigos en áreas con dermatitis atópica, psoriasis invertida o dermatitis perioral tratadas con tacrolimus o pimecrolimus. Las lesiones surgen tras aplicar dicho tratamiento un mínimo de 3 meses, y una vez retirado suelen permanecer estables o regresan parcialmente. Se cree que los inhibidores de la calcineurina inducen la formación de léntigos por un mecanismo multifactorial. La inhibición de la activación de los linfocitos T, la supresión en la expresión del factor de necrosis tumoral alfa o el aumento de la actividad de la metaloproteinasa-9 de la matriz, conducen a un incremento de la actividad melanocítica1,2.
La mayoría son niños de raza caucásica que desarrollan léntigos en extremidades, pero también en área facial, labios, hombros, cuello y nalgas. En los pocos casos biopsiados, el estudio histopatológico muestra aumento de melanocitos epidérmicos y leve incontinencia pigmentaria1,3.
Debe diferenciarse de verrugas planas o acantomas posteczema surgidos sobre dermatosis inflamatorias. Los nevos melanocíticos eruptivos que aparecen en pacientes con tratamientos inmunosupresores, biológicos, quimioterapia o estimulantes de melanocitos muestran un patrón dermatoscópico globular presente en algunas lesiones de nuestro paciente. Esto nos lleva a pensar que posiblemente los nevos melanocíticos eruptivos y los léntigos no sean más que 2 extremos de un mismo espectro.