Entre los principales cambios sociales y legislativos que se han producido en España en los últimos años en materia de familia, se encuentran (i) el aumento progresivo de situaciones de conflicto judicializado entre progenitores y (ii) la aparición de la Ley 26/2015 de Protección a la Infancia, que modificó la Ley 41/2002 de Autonomía del Paciente, y buscó un cierto equilibrio entre los derechos de los menores y las facultades de los progenitores, sobre todo cuando aquellos no habían alcanzado los 16 años o la suficiente madurez o, habiéndola alcanzado, la decisión ponía en grave riesgo su vida o salud. Asimismo, se ha generado jurisprudencia que determina que, para cualquier menor de edad, existen actos asistenciales especialmente sensibles, «extraordinarios» o «trascendentes», como las intervenciones psicoterapéuticas o las quirúrgicas, las cuales requieren, salvo excepciones, el consentimiento de ambos progenitores para llevarse a cabo. Todo ello, sin embargo, sujeto al criterio del facultativo responsable, quien debe siempre velar por el mejor interés del menor. La asistencia a menores plantea, por ello, en ocasiones, conflictos complejos en materia de información y consentimiento por parte de los progenitores, sobre todo cuando la opinión de estos no es coincidente. Presentamos una revisión del marco legislativo vigente y de los principales conceptos jurídicos que regulan la asistencia a menores en materia de información y consentimiento relativos a la salud, así como un protocolo asistencial para la atención a menores en situaciones de conflicto entre progenitores, desarrollado en el Hospital Gregorio Marañón de Madrid y avalado por el Ilustre Colegio Oficial de Médicos de Madrid.
Among the main social and legislative changes as regards family matters that have taken place in Spain in the last few years, are included: (i) the gradual increase in legal disputes between parents, and (ii) the introduction of Law 26/2015 on Child Protection, which modified Law 41/2002 on the Freedom of the Patient. These searched for a balance between the rights of minors and the powers of the parents, particularly when the former had not reached 16 years or had sufficient maturity or, having reached it, the decision puts their life or health at severe risk. Likewise, it has led to a jurisprudence that determines that, for any minor, there are particularly sensitive, “special” or “important” health care actions, such as psychotherapy or surgical treatments, which require, with exceptions, the consent of both parents for it to be carried out. All this, however, subject to the discretion of the doctor responsible, who must always look after the best interests of the minor. For this reason, healthcare for minors, occasionally, lead to complex conflicts as regards information and consent by the parents, particularly when they do not agree. A review is presented on the current legislative framework and the main legal concepts that regulate the healthcare of minors as regards information and consent relative to health, as well a healthcare protocol for the care of minors in situations of conflict between parents, developed in the Gregorio Marañón Hospital of Madrid, and endorsed by the Official Medical Collegiate of Madrid.
La asistencia sanitaria a menores de edad plantea conflictos complejos en relación con la capacidad de tomar decisiones por el propio menor y los derechos y obligaciones de los progenitores en dicha toma de decisiones. Es un ámbito en el que convergen principios éticos y legales diversos, en ocasiones en evidente contradicción e incluso algunos ofrecen una diferente interpretación. El propio principio jurídico del «interés superior del menor», que constituye la base de la toma de decisiones en el ámbito sanitario, puede operar en un doble sentido, bien atribuyendo autonomía y capacidad de decisión al menor, cuando éste dispone de la suficiente madurez para entender y asumir las consecuencias del tratamiento sanitario, bien excluyéndolo de la toma de decisiones para actuar en su mejor beneficio (por ejemplo, cuando el menor, aún con madurez suficiente, adopta una decisión sobre un acto trascendente o de grave riesgo para su vida o integridad, como puede ser, por ejemplo, una negativa o rechazo a un tratamiento)1,2.La entrada en vigor de la Ley 26/2015, de 8 de julio, de modificación del sistema de protección a la infancia y a adolescencia, en adelante Ley 26/2015, que modificó la Ley 41/2002, de 14 de noviembre, básica reguladora de la autonomía del paciente y de derechos y obligaciones en materia de información y documentación clínica, en adelante Ley 41/2002, unificó la regulación de los derechos de los menores desde criterios unívocos que faltaban en nuestro ordenamiento en el ámbito de la salud y trató de salvar los problemas de interpretación que había provocado el régimen de consentimiento por representación del menor, equilibrando, en este sentido, el derecho de los progenitores a estar informados y a consentir por representación y el derecho de los menores a su integridad, autonomía e intimidad. Dicha ley dispuso, además, que las decisiones en el ámbito sanitario deberían adoptarse atendiendo siempre al «mejor beneficio o interés» para la vida o salud del menor. Obviamente, el término «mejor» beneficio crea problemas complejos, ya que menores, progenitores, clínicos y autoridades públicas pueden discrepar en cuanto a su interpretación3. Se trata, además, de un principio que puede dar lugar, dependiendo del caso concreto, a una mayor autonomía del menor o, por el contrario, a una mayor protección del mismo y, por tanto, a una limitación de aquella.
Este complejo panorama se complica más aún por el aumento en los últimos años, en España, del número de situaciones de conflicto judicializado entre progenitores. En estas situaciones, son habituales las discrepancias entre progenitores, menores o facultativos responsables de la atención, generándose importantes problemas clínicos, éticos y legales en la práctica asistencial, incluyendo, entre otros, las situaciones de oposición a un tratamiento para su hijo menor de edad por parte de un progenitor4.
El objetivo de este trabajo es doble: (i) presentar una síntesis de la legislación vigente y de los conceptos jurídicos que regulan la asistencia a menores en materia de información y consentimiento relativos a su salud, y (ii) presentar un protocolo con recomendaciones asistenciales para aquellas situaciones de conflicto entre progenitores en esta materia. Todo ello con el fin de conocer/prevenir las condiciones que propicien los conflictos y, si éstos aparecieren, tratar de evitar su interferencia en la atención clínica al menor, la potencial instrumentalización de menores y profesionales, e incluso la aparición de situaciones de maltrato.
Parte I: marco jurídico vigente en España (año 2020)Dada su complejidad, no pretendemos entrar en detalle en el marco jurídico vigente. Sin embargo, hay una serie de normas y conceptos que consideramos que todo facultativo que trabaja con menores debería conocer, resumidos en la tabla 1, en diferentes puntos.
Marco y conceptos jurídicos en el ámbito de la asistencia a menores de edad
| 1.1. Principios jurídicos |
| «Principio de mejor interés del menor»: los actos asistenciales y las decisiones de los progenitores deben ir siempre dirigidas a mejor interés del menor, con respeto a su dignidad |
| «Principio de buena fe»: presunción legal de que el progenitor «solicitante» de atención que actúa sin el otro (progenitor «ausente», si también ostenta la patria potestad), lo hace en el mejor interés del menor, habiendo informado al otro y con el consentimiento del otro (es su deber). Debe ser, sin embargo, mínimamente contrastado por el facultativo en la primera atención |
| 1.2. Código Civil Español |
| Patria potestad: derechos y deberes que los progenitores tienen en relación con sus hijos menores de edad no emancipados hasta los 18 años. No definida por situación de convivencia con el menor. Otorga derechos y deberes en materia de información y derecho a consentir por representación en materia de salud |
| Guarda y custodia: cuidado y asistencia cotidiana de los menores. Definida por la situación de convivencia |
| Ruptura de relación: lo más frecuente, patria potestad compartida y guarda/custodia atribuida a uno u otro, o ambos, por acuerdo mutuo o por decisión judicial. Muy excepcional, patria potestad única |
| 1.3. Ley 26/2015 de Protección a la Infancia y Adolescencia, que modifica la Ley 41/2002 de Autonomía del Paciente |
| Información a progenitores y consentimiento por representación: punto de corte 16 años* |
| < 16 años: deciden progenitores siempre |
| ≥ 16 años: decide el menor siempre, excepto |
| actos ordinarios con capacidad para consentir mermada (estado físico, psíquico) |
| actos de grave riesgo para la salud |
| actos trascendentes / extraordinarios |
| ensayos clínicos, interrupción voluntaria de embrazo, reproducción asistida |
| * La Ley 41/2002 estipulaba que el «menor maduro», de edad entre 12 y 16 años, no necesitaba consentimiento por representación, e incluso en situaciones de grave riesgo, se informaba a los progenitores y su opinión era tenida en cuenta, pero decidía siempre el menor. La Ley 26/2015 indica que hasta los 16 años en cualquier acto sanitario siempre (incluso en asistencias a quienes la Ley 41/2012 denominaba «menor maduro»), se debe recabar el consentimiento por representación de los progenitores. Todo ello teniendo en cuenta siempre la opinión del menor y su madurez como para ser tenido en cuenta |
| 1.4. Jurisprudencia (sentencias judiciales) |
| 1.4.a) Actos ordinarios vs. extraordinarios |
| Siempre a criterio del facultativo* |
| Actos banales/ordinarios: accidentes de pequeña relevancia, enfermedades leves, revisiones pediátricas, vacunas recomendadas por las autoridades sanitarias |
| Actos trascendentes/extraordinarios: tratamientos médicos preventivos, paliativos o curativos agresivos, intervenciones médico-quirúrgicas, tratamiento de tipo psicológico o psiquiátrico |
| 1.4.b) Información y consentimiento por representación: ¿uno o ambos progenitores? |
| Actos de urgente necesidad: un progenitor basta |
| Actos banales/ordinarios: < 16 años = un progenitor basta/≥ 16 años: el propio menor |
| Actos trascendentes/extraordinarios: dos progenitores siempre (si ostentan patria potestad) |
| *Cuanto más trascendentales o irreversibles sean las consecuencias de la decisión que haya de adoptarse, más importante será evaluar correctamente, por el facultativo, la madurez del menor y la evaluación de los riesgos que la situación actual y la subsiguiente a la decisión de intervenir vs. no intervenir puedan acarrear al menor |
| 1.5. Art. 156 del CC y RDL 9/2018 |
| Excepciones en las que un progenitor basta, en casos en que se requerían los dos |
| RDL 9/2018: Sentencia condenatoria o procedimiento penal iniciado contra uno de los progenitores por atentar contra la libertad, la integridad moral o la libertad e indemnidad sexual del menor o hijas/os comunes menores de edad |
| Art. 156 CC: Sentencia judicial que concede capacidad decisoria a uno de los progenitores, ante desacuerdo entre ellos |
| Art. 156 CC: En defecto o por ausencia, incapacidad o imposibilidad de uno de los progenitores |
1.1) Principios jurídicos de «mejor interés del menor» y de «buena fe», que rigen por completo el marco jurídico vigente en la actualidad y el protocolo asistencial.
1.2) Conceptos de patria potestad y guardia y custodia (definidos en el Código Civil (CC) español) y sus implicaciones en lo relativo a derecho a la información y consentimiento por representación de hijos menores.
1.3) Novedades legislativas incorporadas en la Ley 26/2015, que modifican la Ley 41/2002, equilibrando el derecho de los progenitores a estar informados y a consentir por representación y el derecho de los menores a su integridad, autonomía e intimidad. Dicha Ley estableció la mayoría de edad sanitaria del individuo en los 16 años, con excepciones que veremos a continuación, e introdujo modificaciones en cuanto al tipo de actos asistenciales en los que habría que informar a progenitores y recabar consentimiento por representación, en función de este punto de corte, diferenciando entre actos «ordinarios/banales» y actos «trascendentes/extraordinarios».
1.4) Matizaciones introducidas por la jurisprudencia (sentencias judiciales)
1.4.a) Definición de acto «trascendente/extraordinario» vs. «ordinario/banal». La reforma de la Ley 41/2002, llevada a cabo por la Ley 26/2015, pese a dar especial relevancia legal a la distinción entre los actos que puedan o no implicar un grave riesgo para la vida o salud del menor, incidiendo en la capacidad de obrar del menor de 16 o más años, no nos da una relación pormenorizada de aquellos. En todo caso, la Ley 41/2002 sí establece de forma muy clara que dicha distinción se hará teniendo en cuenta el criterio clínico establecido por el propio facultativo que lleve a cabo la asistencia («según criterio del facultativo»). Por ello, si el acto resulta, según criterio del facultativo, de carácter trascendente o extraordinario, la capacidad de obrar del menor de 16 o más años queda limitada y la decisión de los padres habrá atender a lo que resulte mejor para la vida o salud de su representado (principio de beneficencia), no pudiendo ser en ningún caso una decisión con consecuencias maleficientes. Con base en el principio de que el criterio clínico debe ser tenido en cuenta, y al hecho de que la Ley 26/2015 no lo recoge de forma pormenorizada, la jurisprudencia ha ido determinando ese carácter ordinario o extraordinario de determinados actos/intervenciones.
1.4.b) Tipos de actos en los que se debe informar y obtener el consentimiento de uno vs. ambos progenitores. Respecto a los actos de «urgente necesidad» sí se establece claramente en el C.C. que «serán válidos los actos que realice un solo progenitor en situaciones de urgente necesidad». Sin embargo, respecto a las actuaciones «ordinarias» vs. «extraordinarias», no queda clarificado en dichas leyes. Por ello, la jurisprudencia ha ayudado a ir matizando quién debe otorgar el consentimiento en cada tipo de acto.
1.5) Excepciones en las que sería suficiente informar y/o recabar consentimiento de un solo progenitor (en casos en los que a priori se precisaría el de ambos), independientemente de la edad y del tipo de acto, recogidas en el artículo 156 CC y en su modificación de 2018 (modificación introducida por el Real Decreto Ley 9/2018, de 3 de agosto, de medidas urgentes para el desarrollo del Pacto de Estado contra la violencia de género, en adelante RDL 9/2018).
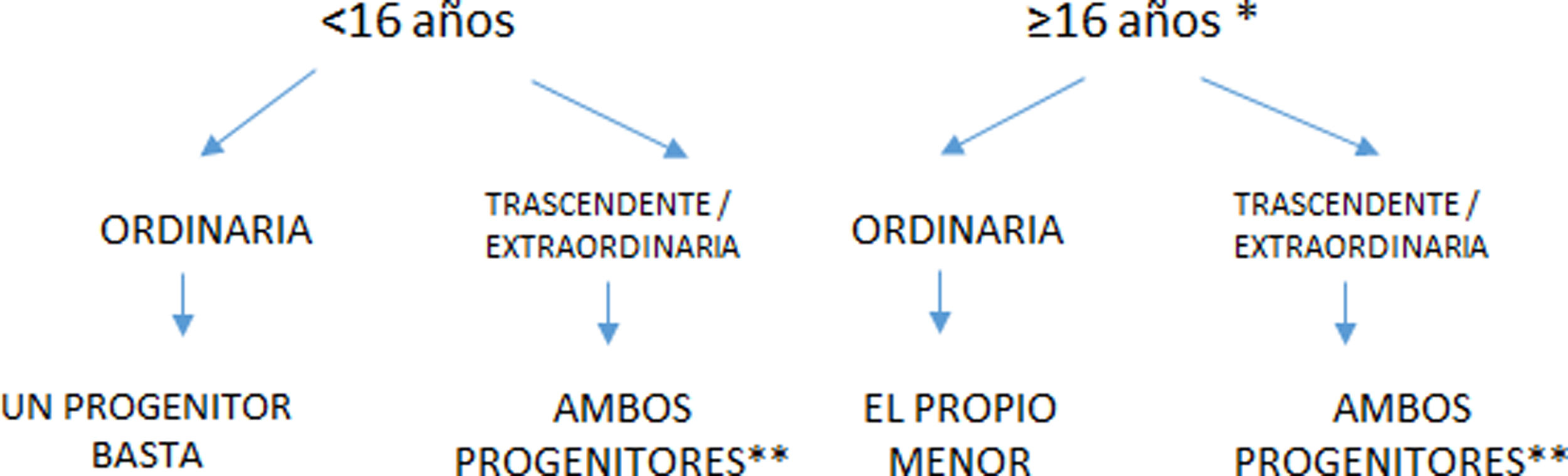
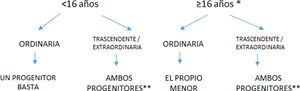
En la figura 1 se presenta un flujograma que resume de manera esquemática las recomendaciones asistenciales en el ámbito sanitario, según la edad del menor y el tipo de actuación, en el contexto de la legislación vigente.
Flujograma que resume de manera esquemática las recomendaciones asistenciales en el ámbito sanitario, según la edad del menor y el tipo de actuación, en el contexto de la legislación vigente.
* Sin incapacidad legal / sin incapacidad intelectual o emocional para conocer alcance de la intervención.
** Basta el de uno de ellos en situaciones de urgente necesidad / otras excepcionales art 156 CC y RDL 2018.
Una vez clarificado, de acuerdo a la legislación vigente, en qué situaciones/actos sanitarios es necesario informar y recabar el consentimiento de los que ostentan la patria potestad, y más concretamente cuándo es necesario implicar a ambos progenitores (fig. 1), presentamos, en el siguiente apartado, el protocolo de actuación elaborado en el Hospital General Universitario Gregorio Marañón de Madrid, con los diferentes niveles de conflicto que pueden plantearse en la práctica clínica y las diferentes recomendaciones asistenciales para cada uno de ellos. El protocolo ha sido elaborado por psicólogos y psiquiatras que atienden a menores y supervisado por otros profesionales como pediatras, cirujanos pediátricos, trabajadores sociales y profesionales del Derecho entre otros, y ha recibido el aval del Ilustre Colegio Oficial de Médicos de Madrid. Es aplicable a cualquier actuación con menores llevada a cabo por facultativos en el ámbito asistencial, incluyendo la evaluación (física, psicopatológica, realización de pruebas diagnósticas invasivas) y la intervención (prescripción de tratamientos médicos, intervenciones quirúrgicas o tratamientos psicoterapéuticos, entre otros). La tabla 2 muestra un resumen del protocolo.
Protocolo de actuación en caso de conflicto/sospecha de conflicto entre progenitores en materia de información y consentimiento por representación en materia de salud de los hijos menores*
| A. Conflictos relacionados con la atención a un menor que acude con un solo progenitor |
| Nivel I. Buena fe |
| Se presume que el progenitor solicitante ha informado al ausente, es su responsabilidad en el ejercicio de la patria potestad compartida |
| Aunque siempre es importante explorar/preguntar mínimamente sobre tales circunstancias y reflejarlo en la historia y no basar la asistencia en meras presunciones no mínimamente contrastadas con el progenitor solicitante |
| El facultativo puede evaluar al menor y determinar si precisa la comparecencia del progenitor ausente para completar la valoración |
| Niveles II, III, IV. No se puede presumir buena fe o hay dudas |
| Se realiza IC a Trabajo Social (TS) |
| II. Patria potestad ostentada por un solo progenitor |
| Se presume buena fe, se evalúa al menor y se inicia tratamiento si precisa |
| TS confirma a posteriori la situación de PP única. Archiva documentación y alerta en HCE |
| III. Al facultativo le consta conflicto parental |
| Se evalúa al menor si el facultativo considera que es lo mejor para éste. El facultativo decide si cita al otro progenitor (por burofax o por correo certificado). |
| Para intervenir/tratar es necesario el consentimiento de ambos progenitores. Primero lo intenta el progenitor solicitante (es su obligación). Si no es posible o es un riesgo el facultativo (con/sin TS con/sin admisión) intenta recabar el consentimiento. Si en 30 días no hay respuesta, se entiende concedido/tácito en atención al mejor interés del menor. Se documentará el intento de contacto |
| TS archiva documentación relevante y alerta en HCE |
| IV. Al facultativo le consta oposición explícita de un progenitor a la intervención o hay riesgo en poner en su conocimiento |
| Se evalúa al menor si el facultativo considera que es lo mejor para éste |
| Se solicita auxilio judicial para intervenir/tratar (juzgado de guardia o fiscalía) |
| TS archiva documentación relevante y alerta en HCE |
| B. Conflictos relacionados con la información al progenitor ausente |
| Los progenitores tienen el deber de mantenerse mutuamente informados (buena fe), no existe obligación del facultativo de informar a ambos |
| Si lo solicitan, ambos tienen derecho a la información por separado (por ejemplo, informe, con la información que el clínico considere relevante, pudiendo omitir información sensible por terceros y anotaciones subjetivas) |
| La historia clínica sólo se entrega a través de la institución al que pertenezca el caso (excluyendo anotaciones subjetivas e información sensible por terceros) |
Leyenda: HCE: historia clínica electrónica; IC: interconsulta; TS: trabajador social.
Aplica a aquellos actos asistenciales en los que se requeriría a priori informar/obtener consentimiento de ambos progenitores, tanto en menores como en mayores de 16 años (fig. 1).
Nivel I (buena fe). Es lo esperable en la mayoría de las situaciones. Para la evaluación inicial, se presumirá de entrada, de acuerdo al principio de «buena fe», que el progenitor solicitante habrá informado/informará al ausente sobre la consulta y el resultado e implicaciones de la misma, y que cumplirá con su obligación parental de informar al otro progenitor y recabar su consentimiento para iniciar cualquier intervención. No obstante, el facultativo deberá explorar mínimamente dicho extremo en la entrevista inicial y anotarlo debidamente en la historia. Se podrá proceder en todo caso, bajo esta presunción, a la evaluación del menor y a la realización de pruebas diagnósticas no invasivas en el número de citas que el facultativo considere, dado que es un derecho del menor. El facultativo determinará la necesidad de citar al progenitor ausente para informarle de los resultados de la evaluación u obtener más información si se considerara pertinente para el proceso de evaluación en el mejor interés del menor (aunque, de nuevo, no está obligado a hacerlo). La citación se podrá realizar vía telefónica o por correo certificado o burofax.
Niveles II, III y IV. En todos estos niveles, desaparece la presunción de buena fe o hay dudas. En todos ellos, se recomienda realizar una interconsulta al trabajador social, quien recibirá toda la documentación relevante relacionada con la situación «conflictiva» (comunicaciones con juzgados, consentimientos por escrito, etc.), la cotejará, la archivará en la historia clínica del menor y documentará lo que estime pertinente en la historia clínica. En todos estos niveles puede ser de gran utilidad, en caso de que trabajemos en un dispositivo que permita la activación de alertas en la historia clínica electrónica, que el trabajador social solicite al Servicio de Admisión la activación de una alerta específica que avise a cualquier clínico de la existencia de la situación particular de conflicto, que se pueda editar de forma dinámica, tanto por el facultativo como por el trabajador social responsables de la atención.
Nivel II. El progenitor solicitante que acompaña al menor manifiesta que ostenta la patria potestad única. El facultativo, aunque presumirá la buena fe del solicitante al manifestar esto, y continuará con la atención, solicitará a dicho progenitor que entregue al trabajador social la documentación que lo acredite, quien confirmará a posteriori la situación de patria potestad única, archivará la documentación relevante y, de ser posible, solicitará la activación de la alerta en la historia clínica del menor, según lo descrito.
Nivel III. El progenitor solicitante manifiesta claramente desde el inicio (o bien hay indicios o dudas por el transcurrir de la entrevista), la existencia de un conflicto de comunicación o consentimiento entre ambos progenitores. En estos casos es muy importante distinguir entre el tipo de acto asistencial: evaluación o intervención, pues la forma de proceder es diferente en cada caso. La evaluación del menor siempre podrá iniciarse y completarse sólo con el consentimiento del progenitor solicitante, cuando el facultativo a cargo lo considere necesario en aras del mejor beneficio del menor (pues es un derecho del menor), fundamentalmente para evaluar la necesidad importante o urgente de mayor evaluación o intervención a juicio del progenitor presente. Aun así, deberemos recordar al progenitor solicitante que debe informar al ausente de la cita de evaluación y del resultado de la misma, pues es su obligación. Si hay dificultades o reticencias por parte del solicitante, el facultativo puede, al igual que en Nivel I, citar por separado al ausente para completar la evaluación usando las mismas vías. La intervención sin embargo implica (salvo en las excepciones recogidas en figura 1) siempre y en cualquier caso informar y obtener consentimiento por representación de ambos progenitores. En estos casos, recordaremos al solicitante que en primera instancia debe ser él/ella quien debe intentar recabar del ausente dicho consentimiento, sea informándole de la invitación a una siguiente cita (a la que pueden acudir ambos o el ausente a solas), sea aportando el consentimiento del ausente por escrito. Si entre ellos existe una relación relativamente cordial (a pesar del conflicto), se citará al progenitor ausente para la próxima sesión, se completará la recogida de datos y se obtendrá el consentimiento informado (recomendablemente por escrito). De no ser así, se puede sugerir que se comuniquen a través de sus abogados. En caso que la comunicación sea imposible, el facultativo deberá intentar contactar con el progenitor ausente. La citación se realizará a través de burofax o por correo certificado a través del Servicio de Admisión del dispositivo asistencial del facultativo. Se recomienda que la cita sea facilitada a los 30 días de la atención al menor, pues son los días que correos mantiene disponible un burofax para su recogida y que se solicite «acuse de recibo», con resultado de entrega del documento de citación. El código de seguimiento del envío será comunicado al trabajador social para introducción en la historia clínica para garantizar la trazabilidad del mismo. Una vez recibido el «acuse de recibo», el servicio administrativo informará al facultativo y trabajador social. Tanto el documento de citación como el «acuse de recibo» serán entregados al trabajador social, quien los archivará. Una vez informado debidamente el progenitor ausente de la situación de su hijo, si éste no acudiera a la cita programada a los 30 días, ni contactara con el profesional para programar otra o para manifestar de forma expresa (y documentada) su desacuerdo para que se lleve a cabo la intervención con el menor, se podrá entender que no se opone a la misma y continuar con la intervención, entendiendo su silencio como un consentimiento tácito. Se deberán consignar detalladamente en la historia clínica las acciones realizadas para contactar con el progenitor ausente, la fecha de la cita a la que no ha comparecido y la no existencia de comunicaciones debidamente documentadas por parte de éste.
Si nos indicaran que el progenitor ausente no está localizable, o no se conoce su paradero, sería conveniente contar con la autorización judicial o, en su defecto, hacer constar en la historia clínica (si se trata de una intervención) de forma detallada tal circunstancia, los intentos realizados y la imposibilidad de localización del progenitor ausente, así como solicitar (y adjuntar junto a los demás documentos relevantes) una declaración firmada por el progenitor solicitante donde se indique el desconocimiento del paradero del ausente y su compromiso a proporcionar la información precisa en el momento que conozca esos datos. En cualquier caso, las reticencias o impedimentos que el solicitante manifieste para dificultar la obtención del consentimiento informado del ausente, debería ponernos en máxima alerta, ya que el riesgo de mala praxis sobre el menor estaría acentuado. Por ejemplo, si el solicitante se negara a facilitar al profesional los datos para que éste pudiera citarlo (esgrimiendo cualquier tipo de argumentos o excusas), se debe suspender la intervención hasta que no se cuente con el adecuado consentimiento del ausente o, de no ser posible recabarla, con la autorización judicial.
Nivel IV. En aquellos casos en los que el progenitor solicitante y ausente no llegan a un consenso al final del Nivel III, o bien el ausente se opone explícitamente a la intervención, o bien en aquellos en los que informar/recabar el consentimiento del progenitor ausente puede poner en riesgo al menor o al solicitante o a terceros (por ejemplo en situaciones de denuncias previas o sospecha de malos tratos), debemos distinguir entre evaluación e intervención. La evaluación se rige por los mismos criterios que el Nivel III, es decir, podrá iniciarse y completarse sólo con el consentimiento de uno de los progenitores cuando el facultativo a cargo lo considere necesario. Sin embargo, la intervención al igual que en Nivel III, requeriría el acuerdo de ambos, para lo cual debemos tratar de informar, si es posible, al progenitor discrepante de nuestro criterio como facultativos e intentar obtener su consentimiento. De no ser así, o de no ser posible, o de suponer un riesgo para la seguridad del menor o su familia, bien el solicitante, bien el profesional, podrán recurrir al auxilio judicial, y esperar hasta que la autoridad judicial decida, en su caso, que inicie/continúe o cese la atención brindada. El juez podrá autorizar la intervención sin el consentimiento del progenitor discrepante. Sin embargo, si el retraso en el inicio o la interrupción de un tratamiento ya pautado puede suponer un menoscabo para la salud física o mental del menor podrá iniciarse/continuarse la intervención hasta que la autoridad judicial decida.
Casos urgentes o casos de riesgo: aplicable a cualquier nivelEn casos de urgente necesidad (por ejemplo, ingreso hospitalario) podrá iniciarse la evaluación e intervención con el consentimiento de un solo progenitor. A continuación, el facultativo responsable de la atención comunicará la situación conflictiva al juzgado de guardia, directamente o a través del Ministerio Fiscal, por fax urgente, y deberá continuarse con el tratamiento hasta que la autoridad judicial decida, en su caso, que continúe o cese la atención.
B. Conflictos relacionados con la información al progenitor ausenteSi nos atenemos al principio de «buena fe» y al deber de los progenitores de comunicarse entre ellos, no es competencia del facultativo informar sistemáticamente a ambos progenitores ni hacer informes o certificados médicos por duplicado, si no lo solicitan. Aunque es un derecho que asiste a los progenitores (ser informados, solicitar informes u obtener copia de la historia clínica de su hijo), resultaría imprescindible que aquel que lo requiera lo solicite expresamente. Ante la solicitud de la historia clínica, los profesionales que trabajan en el ámbito público indicarán los cauces adecuados para ello. No entregarán en ningún caso directamente la historia, sino que remitirán al progenitor al dispositivo/entidad custodio de las historias clínicas. En todo caso, se podrán preservar los comentarios subjetivos de los profesionales y la información sensible por referencia de/a terceros. En algunos dispositivos asistenciales se cuenta con la opción dentro de la historia clínica electrónica de incluir «anotaciones confidenciales», lo cual puede resultar de gran utilidad.
ConclusionesLos principales conceptos jurídicos que todo facultativo que trabaja con menores debe conocer son: 1) que la vigente Ley 26/2015 de Protección a la Infancia limita en cierto modo los derechos de los menores, tratando de buscar un equilibrio entre los derechos de éstos y las facultades de los progenitores en el ejercicio de la patria potestad, sobre todo, cuando los menores no hayan alcanzado determinada edad o madurez o cuando habiéndola alcanzado se trate de decisiones que supongan un grave riesgo para su vida o salud; 2) que a pesar de ello, sigue primando en la Ley a la hora de tomar decisiones en el ámbito sanitario «el criterio del facultativo», al ser el garante de preservar la vida y la salud de nuestros menores; 3) que es responsabilidad de los progenitores que ostentan la patria potestad la comunicación entre ellos de los procedimientos sanitarios iniciados y resueltos, según el principio de la «buena fe». Sólo si consta claramente el conflicto y que la información no va a suceder, el facultativo debe buscar el consentimiento del otro progenitor de forma proactiva, salvo que ponga en riesgo al menor y su familia; y 4) que es muy importante documentar todas las decisiones que se tomen durante el proceso asistencial con el menor y en la interacción/no interacción con sus progenitores y sus razones.
FinanciaciónCon el apoyo del Ministerio de Ciencia, Innovación y Universidades, Instituto de Salud Carlos III, CIBERSAM, Comunidad de Madrid (Ayudas I + D en Biomedicina B2017/BMD-3740 AGES-CM-2), Fondos Estructurales Europeos, VII Programa Marco Europeo, Fondos FEDER de la Unión Europea «Una manera de hacer Europa»; Programa H2020 (proyectos PRISM (115916) y AIMS-2-TRIALS (77394)), ERA-NET NEURON («Network of European Funding for Neuroscience Research»); Fundación Familia Alonso, Fundación Alicia Koplowitz y Fundación Mutua Madrileña. LPC ha recibido financiación del Ministerio de Ciencia, Innovación y Universidades, Instituto de Salud Carlos III y de la Fundación Alicia Koplowitz.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Grupo de trabajo protocolo CONFLPADRES: Dra. Carmen Miranda, Dr. Constancio Medrano, Dr. Jesús López-Herce, Dr. Manuel Sánchez Luna, Dª Mª Dolores Madrid Blanco, Dª Teresa Távora, Dª Mª Pilar Alonso, Dra. Mª del Carmen Oria, Dra. Mª José Toribio Vicente, Dra. Mª Aránzazu López Rubio.