Describir las características de los pacientes pediátricos con sospecha de intoxicación atendidos por unidades de soporte vital avanzado (SVA) y evaluar los indicadores de calidad (IC) para la atención urgente prehospitalaria de estos pacientes.
MétodoEstudio observacional de los pacientes menores de 18 años con exposición a tóxicos, que fueron atendidos por una unidad de SVA del Sistema de Emergencias Médicas en Cataluña, durante un año. Se definieron criterios de clínica grave. Se evaluaron 8IC para la atención urgente prehospitalaria de los pacientes pediátricos intoxicados.
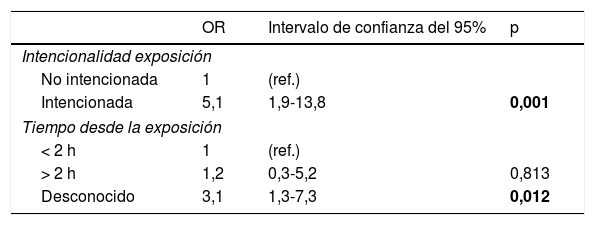
ResultadosSe incluyó a 254 pacientes. La edad mediana fue de 14 años (p25-75 = 7-16), con exposición intencionada en el 50,8% de los casos. El tóxico más frecuentemente implicado fue el monóxido de carbono (CO) (33,8%). Presentó clínica de toxicidad el 48,8%, siendo grave en el 16,5%. La intencionalidad (OR 5,1; intervalo de confianza del 95%: 1,9-13,8) y el desconocimiento del tiempo transcurrido desde el contacto (OR 3,1; intervalo de confianza del 95%: 1,3-7,3) fueron factores de riesgo independientes asociados a clínica grave. Cinco IC no alcanzaron el estándar de calidad: disponibilidad de guías de actuación específicas, administración de carbón activado en pacientes seleccionados, aplicación de oxigenoterapia a la máxima concentración posible en intoxicación por CO, valoración electrocardiográfica en pacientes expuestos a sustancias cardiotóxicas y registro del conjunto mínimo de datos.
ConclusionesLos pacientes pediátricos expuestos a tóxicos y atendidos por unidades SVA presentan características propias. Destacan la implicación del CO y de los adolescentes con intoxicaciones voluntarias. La evaluación de los IC ha sido útil para detectar puntos débiles en la calidad asistencial de estos pacientes y desarrollar estrategias de mejora.
To describe the characteristics of paediatric patients with suspected poisoning treated by advanced life support (ALS) units, and to evaluate quality indicators (QI) for the prehospital emergency care of these patients.
MethodA one-year observational study of patients under 18 years of age exposed to poisoning and treated by an ALS unit of the Medical Emergency System in Catalonia. Severe clinical criteria were defined, with 8 QI being evaluated for prehospital emergency care of poisoned paediatric patients.
ResultsThe study included a total of 254 patients, with a median age of 14 years-old (p25-75 = 7-16), with intentional poisoning in 50.8% of cases. The most frequently involved toxic agent was carbon monoxide (CO) (33.8%). Poisoning was found in 48.8% of those patients, being serious in 16.5%. Intentionally (OR 5.1; 95% CI: 1.9-13.8) and knowledge of the time of exposure (OD 3.1; 95% CI: 1.3-7.3) were independent risk factors associated with the appearance of severe clinical symptoms. Five QI did not reach the quality standard and included, availability of specific clinical guidelines, activated charcoal administration in selected patients, oxygen therapy administration at maximum possible concentration in carbon monoxide poisoning, electrocardiographic assessment in patients exposed to cardiotoxic substances, and recording of the minimum data set.
ConclusionsPaediatric patients attended by ALS units showed specific characteristics, highlighting the involvement of CO and adolescents with voluntary poisoning. The QI assessment was useful to detect weak points in the quality of care of these patients and to develop strategies for improvement.
Las intoxicaciones en la edad pediátrica son situaciones heterogéneas y potencialmente graves. La atención a estos pacientes debe basarse en la estabilización y la aplicación de medidas de soporte, así como en la instauración del tratamiento específico lo más precozmente posible ya que su eficacia es, con frecuencia, dependiente del tiempo1.
Según el Grupo de Trabajo de Intoxicaciones de la Sociedad Española de Urgencias de Pediatría (GTI-SEUP), el 17% de los pacientes que consultan a un Servicio de Urgencias Pediátricas (SUP) por sospecha de intoxicación son trasladados en ambulancia2. Cuando el transporte lo realiza una unidad con soporte vital avanzado (SVA), existe la oportunidad de iniciar precozmente el tratamiento específico. Sin embargo, en la mayoría de los casos, la atención urgente prehospitalaria se realiza por personal asistencial no pediátrico, pudiendo aparecer dudas en el manejo del intoxicado.
Los estudios epidemiológicos y clínicos en pacientes atendidos por intoxicación a nivel prehospitalario son escasos y, hasta el presente trabajo, no se ha analizado la gravedad de estos pacientes ni las características y la calidad de la atención recibida.
Publicaciones previas han demostrado la utilidad de los indicadores de calidad (IC) en intoxicaciones pediátricas, para evaluar y monitorizar la calidad de la asistencia ofrecida a los intoxicados atendidos en los SUP españoles3-5. El Grupo de Trabajo de Toxicología de la Societat Catalana de Medicina d’Urgències i Emergències (SoCMUETox), en consenso con el GTI-SEUP, elaboró una adaptación de los IC en intoxicaciones pediátricas para la atención prehospitalaria urgente de estos pacientes. Dichos IC obtuvieron el aval científico de la SEUP y de la Fundación Española de Toxicología Clínica6.
Los objetivos de este estudio son describir las características de los pacientes pediátricos con sospecha de intoxicación que son atendidos por unidades de SVA en Cataluña y evaluar los IC para la atención urgente prehospitalaria.
MétodosEstudio descriptivo y observacional de los pacientes menores de 18 años con exposición a tóxicos, atendidos por unidades de SVA del Sistema de Emergencias Médicas (SEM) en el ámbito de toda Cataluña, del 1 de junio del 2016 al 31 de mayo del 2017. Se excluyeron los traslados interhospitalarios. Las unidades de SVA del SEM pueden estar formadas por un equipo de técnico en urgencias sanitarias + enfermería (SVAe), técnico + enfermería + médico (SVAm) o técnico + médico (VIR).
En todos los pacientes, se recogieron datos epidemiológicos y clínicos mediante la revisión del informe asistencial del SEM. Entre las características epidemiológicas se registraron: edad, sexo, causa de la intoxicación, sustancia(s) implicada(s), tipo de recurso activado (SVAe, SVAm o VIR), lugar de intervención y tiempo transcurrido desde la exposición. Entre las características clínicas se registraron: presencia de clínica de toxicidad o de clínica grave, realización de electrocardiograma (ECG) o evaluación del registro electrocardiográfico y tratamiento. Dentro de este se diferenció: administración de carbón activado (CA), oxigenoterapia (como antídoto o como terapia de soporte), administración de otros antídotos, sueroterapia y otros tratamientos. Además, se recogió el destino final (alta o traslado a centro hospitalario), la prealerta al Servicio de Urgencias (SU) receptor y fallecimientos durante la atención prehospitalaria.
Con base en las categorías 2 y 3 del Poisoning Severity Score7, se consideró clínica grave la presencia de alguno de los siguientes: disminución del nivel de conciencia moderada a grave (sin respuesta o respuesta al dolor), convulsiones, agitación, hipotensión arterial o mala perfusión periférica, crisis hipertensiva, arritmia cardiaca, dificultad respiratoria moderada a grave, depresión respiratoria o hipoxemia.
Los pacientes se clasificaron según su edad en: 0-5 años (lactante y preescolar), 6-11 años (escolar) y 12-17 años (adolescente). Se compararon las principales características según grupos etarios, recurso activado y presencia de clínica grave. Para la comparación según recurso activado, se tuvo en cuenta si este incluía o no un equipo de atención completo, formado por un técnico en urgencias sanitarias, enfermería y médico (SVAm o SVAe + VIR vs. SVAe o VIR).
Se evaluaron 8IC para la atención urgente prehospitalaria de los pacientes pediátricos intoxicados (tabla 1). Los IC de estructura se evaluaron mediante la consulta al gestor documental y stock de fármacos del SEM. Los IC de proceso se evaluaron a partir de los datos clínicos recogidos. Se estableció un mínimo de 5 casos para analizar los IC aplicables a grupos de pacientes concretos8, con excepción de los IC centinela, que miden la presencia de un evento grave que nunca debería estar presente. Se comparó el resultado de los indicadores de proceso según el recurso activado.
Indicadores de calidad para la atención urgente prehospitalaria de los pacientes pediátricos intoxicados
| Indicador de calidad | Estándar |
|---|---|
| Disponibilidad de guías de actuación urgente prehospitalaria ante un paciente pediátrico intoxicado por los principales grupos toxicológicos. (E) | ≥ 90% |
| Disponibilidad de antídotos. (E) | ≥ 90% |
| Administración de CA. al paciente con ingesta farmacológica altamente tóxica de menos de 2 h de evolución, en ausencia de clínica neurológica. (P) | ≥ 90% |
| Administración de oxigenoterapia a la máxima concentración posible a los pacientes intoxicados por monóxido de carbono. (P) | ≥ 95% |
| Valoración electrocardiográfica de los pacientes expuestos a sustancias cardiotóxicas. (P) | ≥ 90% |
| Administración de flumazenilo a pacientes que han ingerido antidepresivos tricíclicos o hayan convulsionado en el curso clínico de una intoxicación. (P; IC centinela) | 0% |
| Administración de agua, alimentos o CA, o colocación de sonda nasogástrica a pacientes con ingesta de cáusticos o hidrocarburos. (P; IC centinela) | 0% |
| Registro del conjunto mínimo de datos. (P) | ≥ 90% |
CA: carbón activado; E: estructura; IC: indicador de calidad; P: proceso.
Los datos se analizaron con el programa SPSS versión 24.0 para Windows, aplicando pruebas para estudio de distribución de datos (Kolmogorov-Smirnov) y de comparación de datos cuantitativos (U de Mann-Whitney) y cualitativos (chi al cuadrado, tabla de contingencia, prueba exacta de Fisher). Se realizó un análisis de regresión logística multivariante para determinar posibles factores asociados a la aparición de clínica grave, con un intervalo de confianza de 95%. Los valores de p < 0,05 se consideraron significativos. El estudio fue aprobado por la Junta Clínica del SEM y por el Comité de Investigación y Ética del Hospital Clínic de Barcelona.
ResultadosSe incluyó a 254 pacientes expuestos a sustancias tóxicas, de los 8.319 menores de 18 años atendidos por unidades de SVA en el periodo de estudio (3,1%). La edad mediana fue de 14 años (p25-75: 7-16). El contacto con la sustancia potencialmente tóxica fue no intencionado en 126 casos (49,6%), con finalidad recreativa en 74 (29,1%) y como tentativa suicida en 44 (17,3%). En 10 pacientes (3,9%) se debió a la administración o ingesta voluntaria de dosis repetidas para control de síntomas (dolor o ansiedad).
El tóxico más frecuentemente implicado fue el monóxido de carbono (CO), ya fuera por la mala combustión de un gas doméstico o por la inhalación de humo de incendio (n = 86; 33,8%), seguido del etanol (n = 66; 26%) y los psicofármacos (n = 41; 16,1%).
Presentaron clínica de toxicidad 124 (48,8%) pacientes, siendo grave en 42 (16,5%). El tratamiento administrado fue: oxigenoterapia (n = 82; 32,3%), sueroterapia (n = 46; 18,1%), antídoto (n = 17; 6,7%), CA (n = 16; 6,3%;) y tratamiento nebulizado (n = 11; 4,3%). En cuanto a los antídotos, se administró flumazenilo en 17 (6,7%) y naloxona en 6 (2,3%). Se trasladaron 225 (88,6%) pacientes a un hospital y en 21 de ellos (9,3%) se realizó prealerta. Todos los pacientes que no fueron trasladados a un SU referían exposiciones de bajo riesgo, se encontraban estables y acompañados por sus padres. No se registró ningún caso mortal.
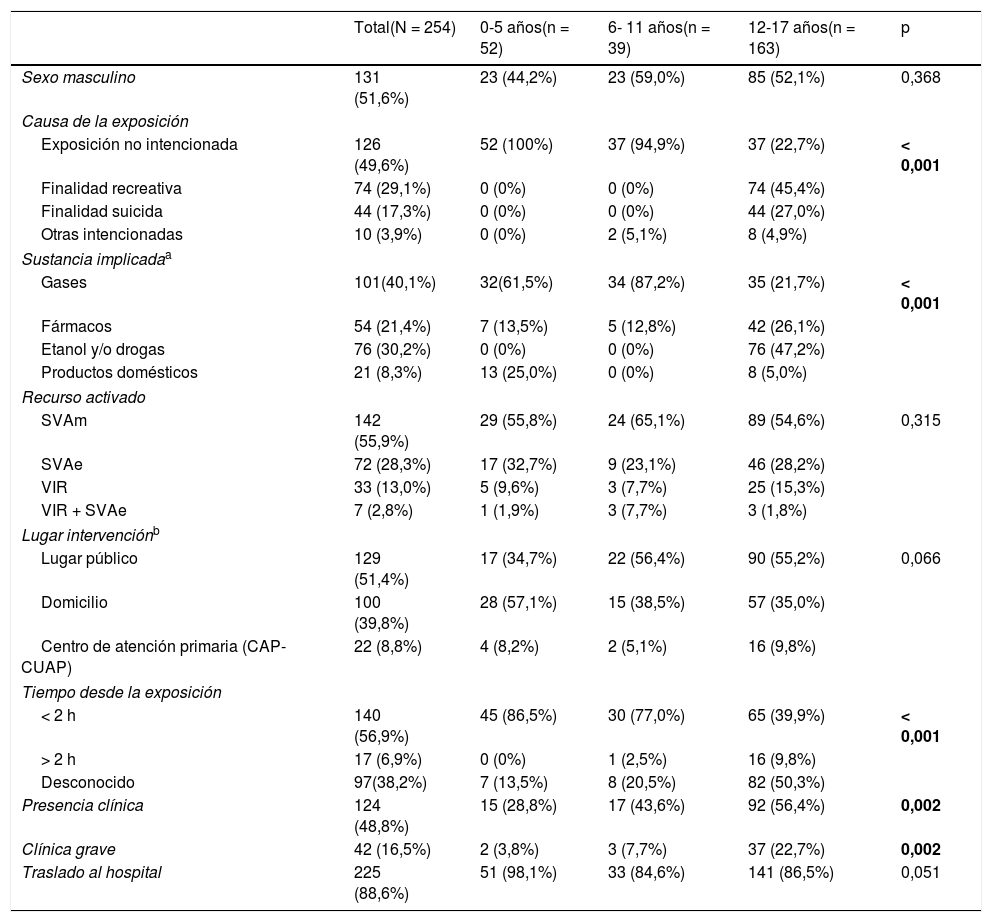
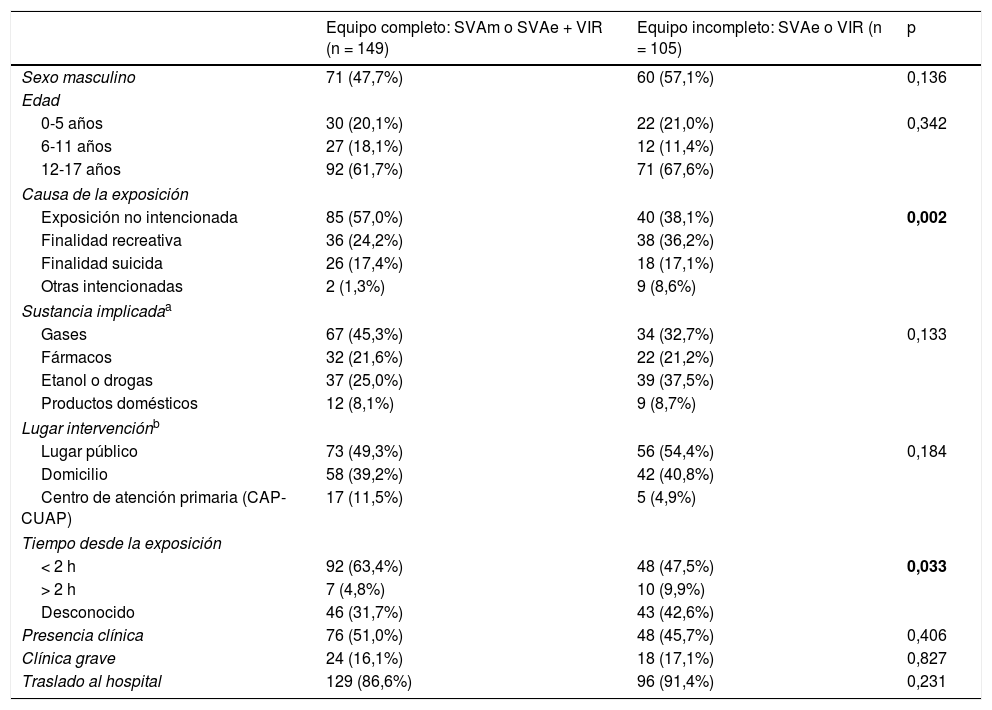
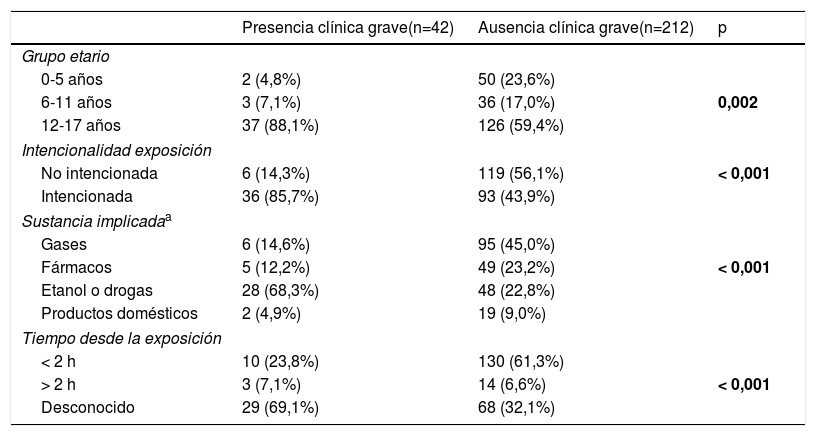
La tabla 2 recoge las características de los pacientes y la comparación por grupos etarios. La tabla 3 muestra la comparación según recurso activado y la tabla 4 la relación entre las características epidemiológicas y la presencia de clínica grave. Al realizar el análisis multivariante se encontró que la intencionalidad de la intoxicación (OR 5,1; intervalo de confianza del 95%: 1,9-13,8) y el desconocimiento del tiempo transcurrido desde el contacto con el tóxico (OD 3,1; intervalo de confianza del 95%: 1,3-7,3) fueron factores de riesgo independientes asociados a clínica grave (tabla 5).
Características de los pacientes menores de 18 años atendidos por unidades de SVA del SEM tras contacto con tóxicos. Comparación por grupos de edad
| Total(N = 254) | 0-5 años(n = 52) | 6- 11 años(n = 39) | 12-17 años(n = 163) | p | |
|---|---|---|---|---|---|
| Sexo masculino | 131 (51,6%) | 23 (44,2%) | 23 (59,0%) | 85 (52,1%) | 0,368 |
| Causa de la exposición | |||||
| Exposición no intencionada | 126 (49,6%) | 52 (100%) | 37 (94,9%) | 37 (22,7%) | < 0,001 |
| Finalidad recreativa | 74 (29,1%) | 0 (0%) | 0 (0%) | 74 (45,4%) | |
| Finalidad suicida | 44 (17,3%) | 0 (0%) | 0 (0%) | 44 (27,0%) | |
| Otras intencionadas | 10 (3,9%) | 0 (0%) | 2 (5,1%) | 8 (4,9%) | |
| Sustancia implicadaa | |||||
| Gases | 101(40,1%) | 32(61,5%) | 34 (87,2%) | 35 (21,7%) | < 0,001 |
| Fármacos | 54 (21,4%) | 7 (13,5%) | 5 (12,8%) | 42 (26,1%) | |
| Etanol y/o drogas | 76 (30,2%) | 0 (0%) | 0 (0%) | 76 (47,2%) | |
| Productos domésticos | 21 (8,3%) | 13 (25,0%) | 0 (0%) | 8 (5,0%) | |
| Recurso activado | |||||
| SVAm | 142 (55,9%) | 29 (55,8%) | 24 (65,1%) | 89 (54,6%) | 0,315 |
| SVAe | 72 (28,3%) | 17 (32,7%) | 9 (23,1%) | 46 (28,2%) | |
| VIR | 33 (13,0%) | 5 (9,6%) | 3 (7,7%) | 25 (15,3%) | |
| VIR + SVAe | 7 (2,8%) | 1 (1,9%) | 3 (7,7%) | 3 (1,8%) | |
| Lugar intervenciónb | |||||
| Lugar público | 129 (51,4%) | 17 (34,7%) | 22 (56,4%) | 90 (55,2%) | 0,066 |
| Domicilio | 100 (39,8%) | 28 (57,1%) | 15 (38,5%) | 57 (35,0%) | |
| Centro de atención primaria (CAP-CUAP) | 22 (8,8%) | 4 (8,2%) | 2 (5,1%) | 16 (9,8%) | |
| Tiempo desde la exposición | |||||
| < 2 h | 140 (56,9%) | 45 (86,5%) | 30 (77,0%) | 65 (39,9%) | < 0,001 |
| > 2 h | 17 (6,9%) | 0 (0%) | 1 (2,5%) | 16 (9,8%) | |
| Desconocido | 97(38,2%) | 7 (13,5%) | 8 (20,5%) | 82 (50,3%) | |
| Presencia clínica | 124 (48,8%) | 15 (28,8%) | 17 (43,6%) | 92 (56,4%) | 0,002 |
| Clínica grave | 42 (16,5%) | 2 (3,8%) | 3 (7,7%) | 37 (22,7%) | 0,002 |
| Traslado al hospital | 225 (88,6%) | 51 (98,1%) | 33 (84,6%) | 141 (86,5%) | 0,051 |
CAP: Centro de Atención Primaria; CUAP: Centro de Urgencias de Atención Primaria; CO: monóxido de carbono; SEM: Sistema de Emergencias Médicas; SVA: soporte vital avanzado (SVAe: técnico + enfermería; SVAm: técnico en urgencias sanitarias + médico+ enfermería; VIR: técnico + médico).
Características de los pacientes según el tipo de recurso activado
| Equipo completo: SVAm o SVAe + VIR (n = 149) | Equipo incompleto: SVAe o VIR (n = 105) | p | |
|---|---|---|---|
| Sexo masculino | 71 (47,7%) | 60 (57,1%) | 0,136 |
| Edad | |||
| 0-5 años | 30 (20,1%) | 22 (21,0%) | 0,342 |
| 6-11 años | 27 (18,1%) | 12 (11,4%) | |
| 12-17 años | 92 (61,7%) | 71 (67,6%) | |
| Causa de la exposición | |||
| Exposición no intencionada | 85 (57,0%) | 40 (38,1%) | 0,002 |
| Finalidad recreativa | 36 (24,2%) | 38 (36,2%) | |
| Finalidad suicida | 26 (17,4%) | 18 (17,1%) | |
| Otras intencionadas | 2 (1,3%) | 9 (8,6%) | |
| Sustancia implicadaa | |||
| Gases | 67 (45,3%) | 34 (32,7%) | 0,133 |
| Fármacos | 32 (21,6%) | 22 (21,2%) | |
| Etanol o drogas | 37 (25,0%) | 39 (37,5%) | |
| Productos domésticos | 12 (8,1%) | 9 (8,7%) | |
| Lugar intervenciónb | |||
| Lugar público | 73 (49,3%) | 56 (54,4%) | 0,184 |
| Domicilio | 58 (39,2%) | 42 (40,8%) | |
| Centro de atención primaria (CAP-CUAP) | 17 (11,5%) | 5 (4,9%) | |
| Tiempo desde la exposición | |||
| < 2 h | 92 (63,4%) | 48 (47,5%) | 0,033 |
| > 2 h | 7 (4,8%) | 10 (9,9%) | |
| Desconocido | 46 (31,7%) | 43 (42,6%) | |
| Presencia clínica | 76 (51,0%) | 48 (45,7%) | 0,406 |
| Clínica grave | 24 (16,1%) | 18 (17,1%) | 0,827 |
| Traslado al hospital | 129 (86,6%) | 96 (91,4%) | 0,231 |
CAP: Centro de Atención Primaria; CO: monóxido de carbono; CUAP: Centro de Urgencias de Atención Primaria; SEM: Sistema de Emergencias Médicas; SVA: soporte vital avanzado (SVAe: técnico + enfermería; SVAm: técnico en urgencias sanitarias + médico + enfermería; VIR= técnico + médico).
Comparación de las características epidemiológicas entre los pacientes con clínica grave y los pacientes sin clínica grave
| Presencia clínica grave(n=42) | Ausencia clínica grave(n=212) | p | |
|---|---|---|---|
| Grupo etario | |||
| 0-5 años | 2 (4,8%) | 50 (23,6%) | |
| 6-11 años | 3 (7,1%) | 36 (17,0%) | 0,002 |
| 12-17 años | 37 (88,1%) | 126 (59,4%) | |
| Intencionalidad exposición | |||
| No intencionada | 6 (14,3%) | 119 (56,1%) | < 0,001 |
| Intencionada | 36 (85,7%) | 93 (43,9%) | |
| Sustancia implicadaa | |||
| Gases | 6 (14,6%) | 95 (45,0%) | |
| Fármacos | 5 (12,2%) | 49 (23,2%) | < 0,001 |
| Etanol o drogas | 28 (68,3%) | 48 (22,8%) | |
| Productos domésticos | 2 (4,9%) | 19 (9,0%) | |
| Tiempo desde la exposición | |||
| < 2 h | 10 (23,8%) | 130 (61,3%) | |
| > 2 h | 3 (7,1%) | 14 (6,6%) | < 0,001 |
| Desconocido | 29 (69,1%) | 68 (32,1%) | |
Características epidemiológicas asociadas a la presencia de clínica grave según el modelo de regresión logística multivariante
| OR | Intervalo de confianza del 95% | p | |
|---|---|---|---|
| Intencionalidad exposición | |||
| No intencionada | 1 | (ref.) | |
| Intencionada | 5,1 | 1,9-13,8 | 0,001 |
| Tiempo desde la exposición | |||
| < 2 h | 1 | (ref.) | |
| > 2 h | 1,2 | 0,3-5,2 | 0,813 |
| Desconocido | 3,1 | 1,3-7,3 | 0,012 |
OR: odds ratio.
En negrita, valor de p estadísticamente significativo.
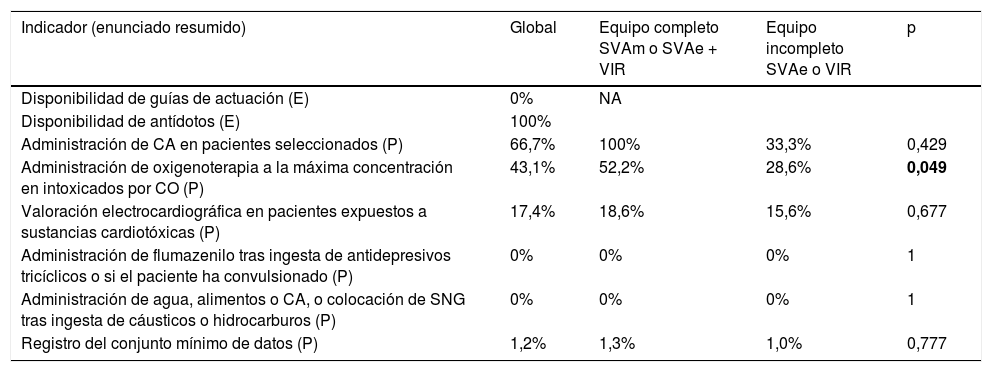
Se alcanzó el estándar de calidad en el indicador «disponibilidad de antídotos» y en los 2IC centinela, «administración de flumazenilo a pacientes que han ingerido antidepresivos tricíclicos o hayan convulsionado en el curso clínico de una intoxicación» y «administración de agua, alimentos o CA, o colocación de sonda nasogástrica a pacientes con ingesta de cáusticos o hidrocarburos».
El personal asistencial del SEM no disponía de ningún protocolo específico para la atención prehospitalaria del paciente pediátrico intoxicado.
Se administró CA a 4de 6pacientes con ingesta farmacológica altamente tóxica de menos de 2h de evolución y sin clínica neurológica (66,7%).
De los 72 pacientes expuestos a CO y trasladados a un centro sanitario, en 31 (43,1%) se registró la administración de oxigenoterapia a máxima concentración posible (mascarilla con reservorio o, en el paciente intubado, Fi02 1). En 21 pacientes se administró oxígeno mediante mascarilla tipo Venturi o gafas nasales, obteniendo una Fi02 inferior a 0,5, y en 20 no constaba en el informe ningún tipo de oxigenoterapia.
Se registró la realización de valoración electrocardiográfica en 20 de los 115 pacientes expuestos a sustancias cardiotóxicas (17,4%). En 86 la sustancia implicada fue el CO y de estos se realizó valoración electrocardiográfica en 6.
De los 254 pacientes atendidos tras contacto con un tóxico, se registró el conjunto mínimo de datos (CMD) en 3casos (1,2%). Los datos menos registrados fueron el peso (14 pacientes; 5,5%) y la temperatura corporal (36; 14,2%). Se recogieron la frecuencia cardíaca en 210 (82,7%), la frecuencia respiratoria en 142 (55,9%), la presión arterial en 177 (69,7%) y la glucemia (si existía alteración de la conciencia) en 41 de 62 pacientes (66,1%). La edad, el tipo de tóxico, la dosis, tiempo de evolución y la vía de entrada se recogieron en más del 90% de los pacientes. La tabla 6 muestra el grado de cumplimiento de los IC, en global y según el recurso activado.
Resultados obtenidos en la aplicación de los indicadores de calidad. Comparación del resultado de los indicadores de proceso según recurso activado
| Indicador (enunciado resumido) | Global | Equipo completo SVAm o SVAe + VIR | Equipo incompleto SVAe o VIR | p |
|---|---|---|---|---|
| Disponibilidad de guías de actuación (E) | 0% | NA | ||
| Disponibilidad de antídotos (E) | 100% | |||
| Administración de CA en pacientes seleccionados (P) | 66,7% | 100% | 33,3% | 0,429 |
| Administración de oxigenoterapia a la máxima concentración en intoxicados por CO (P) | 43,1% | 52,2% | 28,6% | 0,049 |
| Valoración electrocardiográfica en pacientes expuestos a sustancias cardiotóxicas (P) | 17,4% | 18,6% | 15,6% | 0,677 |
| Administración de flumazenilo tras ingesta de antidepresivos tricíclicos o si el paciente ha convulsionado (P) | 0% | 0% | 0% | 1 |
| Administración de agua, alimentos o CA, o colocación de SNG tras ingesta de cáusticos o hidrocarburos (P) | 0% | 0% | 0% | 1 |
| Registro del conjunto mínimo de datos (P) | 1,2% | 1,3% | 1,0% | 0,777 |
CA: carbón activado; CO: monóxido de carbono; E: estructura; NA: no aplicable; P: proceso; SNG: sonda nasogástrica; SVA: soporte vital avanzado (SVAe: técnico + enfermería; SVAm: técnico en urgencias sanitarias + médico+ enfermería; VIR: técnico + médico).
En negrita, valor de p estadísticamente significativo.
Las intoxicaciones en pacientes menores de 18 años atendidos por unidades SVA del SEM en Cataluña presentan características epidemiológicas claramente diferenciadas de las de los atendidos en los SUP4,9. Los adolescentes representaron 2tercios de la muestra y, en más de la mitad de los casos, la exposición fue intencionada. Además, el CO fue el tóxico más frecuentemente implicado. Por contra, según el GTI-SEUP, el 70% de los pacientes que consultan tras contacto con tóxicos en los SUP españoles son menores de 5 años, la exposición es no intencionada en el 65% de los casos y los fármacos son las principales sustancias involucradas (56%)9. En la línea de los resultados presentados, Salazar et al. mostraron que los pacientes con intoxicación recreativa, inhalación de CO o tentativa suicida fueron, entre los expuestos a tóxicos, los que con mayor frecuencia contactaron con el SEM antes de consultar en un SUP2.
La exposición a CO corresponde a un pequeño porcentaje de los pacientes que consultan en un SUP por sospecha de intoxicación (3,5-4,5%)10,11; no obstante, el 33,8% de los pacientes de la muestra habían contactado con este tóxico. Estas diferencias podrían explicarse, en parte, por el mayor uso del transporte sanitario en este tipo de intoxicaciones2. Además, un estudio del GTI-SEUP objetivó que Cataluña es la comunidad autónoma con mayor participación del CO en las consultas por sospecha de intoxicación en los SUP (7,6% vs. 3,1% en el resto de España)11. También debe tenerse en cuenta que, con frecuencia, se trata de exposiciones múltiples en las que toda una familia o grupo está afectado, por lo que, en el mismo servicio, el SEM puede atender a varios niños o adolescentes.
A pesar de analizar exclusivamente los pacientes atendidos por unidades SVA, menos de la mitad habían presentado clínica de toxicidad. Este hecho está en relación con la rápida consulta por parte de los cuidadores cuando un niño contacta con un tóxico, a menudo en periodo presintomático, así como con la potencial gravedad de la exposición. Este aspecto destaca todavía más al comparar los diferentes grupos etarios. Los lactantes y preescolares se atendieron tras un menor periodo postexposición y presentaron sintomatología y clínica grave en menor proporción que escolares y adolescentes. Sin embargo, se evidenció una tendencia a ser el grupo trasladado al hospital con mayor frecuencia. La mayor susceptibilidad a ciertos tóxicos en niños pequeños, así como la propensión del personal no pediátrico a proteger al menor, pueden justificar estos resultados. Por otro lado, las diferencias halladas en cuanto a causa de la exposición y sustancias implicadas, se corresponden con las descritas en pacientes pediátricos intoxicados atendidos en los SUP y están con relación a las conductas de riesgo propias de la adolescencia9,10.
Llama la atención que las intoxicaciones no intencionadas y las de menos de 2 h de evolución fueron atendidas con mayor frecuencia por un equipo completo, mientras que la presencia de clínica o de clínica grave no influyó en el tipo de recurso activado. De nuevo, el temor a la brusca aparición de toxicidad grave en un niño inicialmente estable puede explicar este hallazgo. Los pacientes con intoxicación con finalidad suicida o recreativa que requieren atención por parte del SEM suelen presentar síntomas evolucionados, generalmente con alteración del nivel de consciencia y no son capaces de precisar el momento del contacto con el tóxico. Son situaciones similares a las del paciente adulto, con las que el personal de atención prehospitalaria está muy familiarizado, lo cual puede justificar los resultados.
En cuanto a la evaluación de los IC, la atención prehospitalaria urgente de los pacientes pediátricos intoxicados presenta algunos puntos débiles. La ausencia de protocolos específicos es, probablemente, responsable de algunos de ellos, por lo que su desarrollo e implementación es una medida de mejora imprescindible.
Las declaraciones de posición de la European Association of Poisons Centres and Clinical Toxicologists y la American Academy of Clinical Toxicology concluyen que la técnica de descontaminación digestiva de elección es la administración de CA y que la mayor eficacia de este se consigue al administrarlo en la primera hora tras la ingesta12,13, por lo que debe iniciarse su administración lo antes posible. Existen estudios que han mostrado que la administración por los servicios de urgencias médicas a pacientes seleccionados es segura y no retrasa la llegada al SU14,15. En la muestra, no se administró CA a un tercio de los pacientes susceptibles, perdiendo la oportunidad de aplicar precozmente un tratamiento sencillo y de bajo riesgo.
El oxígeno es un antídoto seguro y accesible para la intoxicación por CO, cuya administración debe iniciarse tan pronto como sea posible16-18. Sin embargo, se registró su administración en menos de la mitad de los pacientes expuestos a CO y trasladados a un hospital. Ferrés-Padró et al. han comunicado recientemente dificultades para alcanzar el estándar de este indicador en población adulta19. En nuestro estudio hemos podido objetivar, además, que la participación de un equipo completo (técnico + médico + enfermería) contribuye a mejorar la calidad asistencial de estos pacientes, con mayor uso adecuado del oxígeno.
En los pacientes pediátricos expuestos a sustancias cardiotóxicas, se debe evaluar la presencia de alteraciones electrocardiográficas de manera precoz, ya sea mediante la realización de un ECG o la evaluación del registro en el monitor cardíaco. En la muestra, esta valoración se realizó tan solo en el 17,4% de los pacientes tributarios. Un análisis de estos casos mostró que el tóxico implicado fue mayoritariamente el CO y que en este subgrupo la evaluación electrocardiográfica fue aún inferior (7%), lo que indica que, generalmente, el CO es considerado de forma errónea como no cardiotóxico en niños20-22. Según datos de Ferrés-Padró et al., se realizó ECG al 31,8% de los adultos atendidos por unidades SVA e intoxicados por CO19.
Para mejorar la calidad asistencial tanto en adultos como en pacientes pediátricos intoxicados por CO, el grupo de trabajo SoCMUETox ha colaborado en la creación de un protocolo consensuado con Bomberos, el SEM y las Unidades de Medicina Hiperbárica de Cataluña, para la actuación inicial ante los pacientes intoxicados por humo de incendio, CO y cianhídrico. Dicho protocolo ha sido recientemente difundido y se encuentra disponible para el personal asistencial hospitalario y prehospitalario23.
El peor resultado se obtuvo en el IC sobre el registro del CMD. Probablemente por no tener impacto directo sobre el paciente, este es el aspecto de la calidad asistencial que obtiene peores notas habitualmente. En el estudio de Giménez et al. se recogió el CMD en solo el 1,9% de los pacientes intoxicados atendidos en un SUP4, si bien este resultado consiguió mejorarse hasta el 51% con la introducción de medidas correctoras (checklist del paciente intoxicado y formulario de anamnesis específico en la historia clínica informatizada)5. En el estudio de Nogué et al., el registro del CMD se completó en el 7,2%, sin cambios significativos tras la realización de sesiones formativas8.
Dentro de los resultados presentados, es destacable que el peso corporal y la temperatura fueron los datos menos registrados. Conocer el peso aproximado es imprescindible en los niños para calcular las dosis necesarias de medicación y los cambios en la temperatura corporal pueden ser indicativos de la aparición de toxicidad o de complicaciones de la intoxicación. Por otro lado, el registro de frecuencia cardíaca y respiratoria fue superior al obtenido en el ámbito hospitalario y en adultos4,5,8,19, lo que muestra una preocupación por evaluar correctamente la estabilidad hemodinámica y respiratoria del niño. Aun así, es necesario mejorar dichos registros, que no alcanzaron en ningún caso el 90%.
Kerner et al. demostraron que la utilización de listas de comprobación o checklist mejora la calidad de la atención urgente prehospitalaria y es bien aceptada por el personal asistencial. En concreto, objetivaron un mayor registro de los datos en el informe asistencial, incluida la evaluación electrocardiográfica, así como mayor adherencia a las guías clínicas24. La elaboración de una sencilla checklist para la atención del paciente intoxicado por parte de las unidades SVA del SEM podría ser, por tanto, una medida correctora útil. Por otro lado, cabe destacar que los 2IC centinela se cumplieron y, por tanto, se evitaron situaciones con elevado riesgo de iatrogenia25,26.
Es remarcable que en menos del 10% de los casos se contactara previamente con el SU receptor. Se ha demostrado, por un lado, que los intervalos entre la llegada del paciente al SU y el inicio de la atención y de la descontaminación digestiva están lejos de los estándares deseados4,5,8 y, por otro lado, que el aviso previo a la llegada del paciente agiliza estos procesos27. Por tanto, el desarrollo de un protocolo de activación del SEM que incluyera el aviso sistemático al SU receptor, así como protocolos específicos de actuación ante el paciente pediátrico intoxicado, sería una estrategia de mejora de la calidad asistencial tanto a nivel prehospitalario como hospitalario. Dicho protocolo de activación ha sido ya elaborado con la colaboración del grupo de trabajo SoCMUETox.
Este estudio presenta algunas limitaciones. La recogida retrospectiva de los datos clínicos a partir del informe asistencial del SEM supone una pérdida de información que puede haber empeorado el resultado de algunos indicadores. Por ejemplo, en el 20% de los pacientes intoxicados por CO no constaba la administración de oxígeno, siendo posible que se realizase la oxigenoterapia pero no se registrara. Por otro lado, se ha evaluado exclusivamente a los pacientes atendidos por unidades SVA del SEM en Cataluña y, por tanto, los resultados no son extrapolables a otros tipos de asistencia prehospitalaria urgente.
Este trabajo ha permitido definir las características de los pacientes menores de 18 años atendidos por unidades SVA del SEM tras contacto con tóxicos en Cataluña. Destaca la protección del menor, con participación del equipo completo en intoxicaciones no intencionadas y de corta evolución, pese a que los pacientes más graves fueron los que habían contactado con el tóxico de forma voluntaria y aquellos en los que se desconocía el tiempo. La evaluación de los IC ha sido útil para detectar puntos débiles en la calidad asistencial de estos pacientes y desarrollar estrategias de mejora.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Presentación en congresos: este trabajo se ha presentado previamente en la 23.ª Reunión de la Sociedad Española de Urgencias de Pediatría, celebrada en Sitges en abril del 2018, y en las XXII Jornadas Nacionales de Toxicología Clínica, celebradas en Córdoba en octubre del 2018.