En los últimos años se han desarrollado nuevas técnicas para el tratamiento de las estenosis traqueales (ET). El objetivo del presente estudio es analizar la clínica, el tratamiento y la evolución de las ET que se diagnosticaron en este hospital entre enero de 2004 y agosto de 2007.
Material y métodosRevisión de historias clínicas con análisis de edad al diagnóstico, clínica, enfermedad de base, antecedentes de ventilación mecánica, grado de estenosis, técnica diagnóstica, tratamiento y evolución.
ResultadosSe encontraron 16 casos de ET, 2 congénitas y 14 adquiridas. La edad media de diagnóstico fue de 8,8 meses (de 23 días a 2,5 años). Catorce pacientes estuvieron intubados (de 3 a 44 días). Los síntomas guías fueron estridor inspiratorio (44%), dificultad para intubar o extubar (28%) y laringotraqueítis de repetición (39%). Tres pacientes se trataron con láser de dióxido de carbono y tuvieron múltiples reestenosis y reintervenciones. Tres pacientes se trataron con split cricotiroideo y traqueoplastia con cartílago costal. Un paciente se trató con traqueoplastia deslizante. En 5 pacientes con escasos síntomas y ET leve se adoptó actitud expectante. A un paciente con membrana traqueal se le realizó resección y anastomosis terminoterminal. A un paciente se le realizó resección cricotraqueal parcial y tuvo 3 reestenosis. Dos pacientes presentaron un anillo vascular que se trató quirúrgicamente.
ConclusionesLos pacientes asintomáticos pueden recibir una actitud expectante. La resección y anastomosis terminoterminal es la técnica de elección de las estenosis de corta longitud. En las ET de gran longitud, la traqueoplastia deslizante muestra buenos resultados con escasa morbimortalidad.
New surgical techniques have been developed for treatment of tracheal stenosis (TS) over the last few years. The aim of the present study is to examine the clinical, therapeutic characteristics and progress of the cases of TS diagnosed in our hospital from January 2004 to August 2007.
MethodsWe have reviewed the clinical history, focusing on age at diagnosis, clinical signs and symptoms, baseline pathology, previous history of mechanical ventilation, degree of stenosis, diagnostic technique, treatment and progress.
ResultsA total of 16 cases were found, (2 congenital and 14 acquired). Mean age at diagnosis was 8.8 months (23 days-2.5 years). Of these, 14 patients had been intubated (3–44 days). Clinical suspicion was prompted by inspiratory stridor (44%), difficulty to be extubated or intubated (28%) and recurrent laryngotracheitis (39%). Three patients received CO2 laser therapy and suffered a high number of restenosis and required re-interventions. Three patients underwent costal cartilage tracheoplasty and tracheal-cricoid split, showing a good prognosis and one patient underwent a slide tracheoplasty. Five patients with only a few clinical signs and mild stenosis, were managed on a wait and see basis. One patient with tracheal membrane underwent resection of the stenosed portion and end-to-end anastomosis with favourable progres. Another patient had a partial cricotracheal resection but suffered three restenoses. Two patients underwent surgical correction of the vascular ring.
ConclusionsAsymptomatic patients may receive conservative therapy. In the case of short-segment stenosis, resection and end-to-end anastomosis is the therapy of choice and the long-segment stenosis has obtained good results by means of slide tracheoplasty, which involved no deaths and a very low morbidity.
Las estenosis de la vía aérea incluyen una amplia variedad de entidades, congénitas o adquiridas1, y son una causa de estridor y dificultad respiratoria en pediatría. Durante años, estas lesiones han estado olvidadas debido a la ausencia de técnicas quirúrgicas eficaces, por lo que muchos niños han estado condenados a la traqueostomía permanente con múltiples problemas (fonación, socialización, etc.)2. Por otro lado, la marcada disminución de la mortalidad en las unidades de cuidados intensivos (UCI) pediátricos ha generado un aumento en la morbilidad derivada de la ventilación mecánica prolongada3.
A continuación se presentan 16 casos de estenosis traqueales (ET) diagnosticadas en este hospital. Este estudio es de interés por la evaluación de los resultados obtenidos mediante la aplicación de diferentes técnicas quirúrgicas.
Material y métodosSe analizaron retrospectivamente las ET diagnosticadas en este hospital entre enero de 2004 y agosto de 2007. Las variables analizadas fueron edad al diagnóstico, clínica, enfermedades de base, antecedentes de ventilación mecánica, grado de estenosis (clasificación de Cotton), técnicas diagnósticas, tratamiento y evolución. El diagnóstico de certeza se hizo mediante fibrobroncoscopio Olympus (2,8 y 3,6mm).
ResultadosSe encontraron 16 casos de ET, 2 congénitas y 14 adquiridas. 9 eran varones y 7 eran mujeres. La edad media de diagnóstico fue de 8,8 meses (de 23 días a 2,5 años). Los antecedentes personales fueron 10 casos con cardiopatías congénitas, un paciente presentaba mielomeningocele, un paciente enfermedad de membrana hialina, una paciente displasia broncopulmonar, un paciente atresia esofágica y 2 pacientes estaban sanos. Catorce pacientes habían estado intubados (de 3 a 44 días). Se realizó resonancia magnética (RM) a los pacientes diagnosticados de anillos vasculares. La sospecha clínica se hizo por estridor inspiratorio en 8 casos (44%), hubo dificultad de extubación o intubación en 5 pacientes (28%) y laringotraqueítis graves de repetición en 7 pacientes (39%). Los tratamientos fueron los siguientes: 3 pacientes recibieron láser de dióxido de carbono y tuvieron hasta 4 reestenosis; 3 pacientes se trataron con traqueoplastia con cartílago costal y split traqueocricoideo con buena evolución clínica y adecuada luz traqueal en fibrobroncoscopias de control y un paciente se trató con traqueoplastia deslizante y se pudo extubar en las primeras 24h. En 5 pacientes con escasa clínica y estenosis leve se tomó una actitud expectante, observándose mejoría de la luz traqueal en fibrobroncoscopias de control; un caso con membrana traqueal se trató con resección y anastomosis terminoterminal, con buena evolución; a un paciente se le aplicó una resección cricotraqueal parcial y presentó 3 reestenosis, por lo que fue necesario la realización de una traqueostomía y varias reintervenciones, falleciendo a los 2,5 años por insuficiencia respiratoria aguda; 2 pacientes se intervinieron quirúrgicamente de un anillo vascular y presentaron buena evolución; el tratamiento y la evolución de un paciente se desconoce porque se trató y se controló en otro hospital. La mortalidad global fue del 6,25% (un caso de los 16). La tabla 1 resume las características de los diferentes pacientes y los tratamientos aplicados en cada caso.
Resumen de los pacientes diagnosticados de estenosis traqueal (primera parte)
| Edad al diagnóstico | Síntomas guía | Enfermedad de base | Ventilación mecánica | Broncoscopia | Tratamiento | Evolución | |
| 1 | 13 meses | Intubación difícil | Mielomeningocele | 13 días | Estenosis subglótica del 90 al 100% | Traqueostomía y vaporización con láser de CO2 | Neumonías de repetición |
| Arnold Chiari II | |||||||
| DBP | |||||||
| VDVP | |||||||
| 2 | 23 días | Estridor inspiratorio y dificultad respiratoria | Atresia pulmonar con septo íntegro | 8 días tras intervención cardiopatía | Estenosis subglótica del 80 al 90% | Traqueoplastia anterior con cartílago costal y split traqueocricoideo posterior | Llanto disfónico |
| 3 | 6 meses | Estridor inspiratorio desde el quinto día tras extubación, laringotraqueítis de repetición | Tetralogía de Fallot | 6 días tras corrección cardiopatía | Estenosis subglótica del 80 al 90% | Traqueoplastia anterior con cartílago costal y split traqueocricoideo posterior | Favorable y asintomática |
| 4 | 6 meses | Traqueobronquitis de repetición. graves (ingreso UCI) | Sling de la arteria pulmonar | No, previo al diagnóstico | Estenosis pulsátil de un tercio distal de tráquea del 40 al 50% de la luz | Traqueoplastia deslizante y corrección del anillo vascular. | Favorable Fibrobroncoscopia control: aumento evidente del calibre traqueal |
| 5 | 7 meses | Estridor inspiratorio 8 días tras extubación | Canal AV completo, Síndrome de Down | 7 días tras corrección cardiopatía | Estenosis subglótica del 90% luz traqueal | Resección cricotraqueal parcial | Reintervenciones |
| Reestenosis de grado ii oiii tratadas con laringoplastia anterior con injerto cartílago costal, técnica de Cotton. Muerte por insuficiencia respiratoria aguda | |||||||
| 6 | 18 meses | Estridor inspiratorio al tercer día de extubación y dificultad respiratoria | Tetralogía de Fallot | 5 días tras corrección cardiopatía | Estenosis subglótica del 70% luz traqueal | Resección de la estenosis con cirugía endolaríngea con láser DE CO2 y traqueostomía | Reestenosis en 3 ocasiones tratadas con láser de CO2 |
| Decanulación con 3,5 años | |||||||
| 7 | 9 meses | Laringitis estridulosa grave | Membrana hialina | 3 días por membrana hialina | Estenosis subglótica del 60 al 70% | expectante | Asintomático Fibrobroncoscopia control: estenosis subglótica del 40 al 50% de luz traqueal |
| Intubación difícil | |||||||
| 8 | 4 meses | Laringitis estridulosa grave | CIA ostium secundum y CIV perimembranosa operada a los 2 meses | 5 días tras corrección de la cardiopatía | Estenosis circular del 60 al 70% | Expectante | Fibrobroncoscopia de control con 8 meses: estenosis traqueal del 30 al 40% de luz traqueal |
| 9 | 2 años | Disfonía persistente, tos estridulosa desde los 3 meses de edad | Ninguna | No | Estenosis del 40% del 1/3 distal de tráquea | Expectante | Bronquitis de repetición |
| 10 | 4 meses | Intubación difícil tras extubación accidental Traqueostomía urgente | Gram inmaduro | 30 días | Estenosis del 90% de la luz traqueal | Exéresis con láser de diodo y colocación de tubo en T de Montgomery | 4 reestenosis tratadas con láser y mitomicina C, última intervención resección y anastomosis TT con buena evolución |
| Displasia broncopulmonar | |||||||
| Atelectasia de repetición LSD y LSI | |||||||
| 11 | 10 meses | Dificultad para extubar | Ventrículo derecho de doble salida, CIV subaórtica, estenosis de válvula pulmonar, CIA, insuficiencia tricuspídea. A los 8 meses cierre CIA y bandeo de la arteria pulmonar | 1 mes y 20 días | En la tráquea a 3cm de la glotis se aprecia una estenosis del 90% de la luz traqueal | Con 10 meses se corrige su cardiopatía (corrección CIV, ampliación del infundíbulo con parche y valvulotomía de la pulmonar) y resección de la porción estenótica y anastomosis términoterminal | Asintomático |
| 12 | 6 meses | Estridor inspiratorio y espiratorio de 2 meses de evolución | No | No | Estenosis subglótica del 20 al 30% | Expectante | Asintomático |
| 13 | 4 meses | Laringitis estridulosa grave que requirió traqueostomía urgente por imposibilidad de intubación | Atresia esofágica con fístula traqueoesofágica | 1 día tras corrección de la fístula | Estenosis subglótica simétrica del 80% de la luz traqueal | – | – |
| 14 | 3 meses | Dificultad de extubación tras corrección de cardiopatía congénita Diagnóstico de anillo vascular tras corrección de la cardiopatía | Atresia pulmonar con CIV y colaterales sistémicopulmonares. Arteria subclavia izquierda aberrante | 44 días tras corrección cardiopatía | Compresión extrínseca de tercio distal de tráquea | Ligadura y sección de arteria subclavia izquierda aberrante | Muy favorable |
| 15 | 1 mes | Estridor inspiratorio y dificultad respiratoria desde el cuarto día postoperatorio | Estenosis pulmonar intervenida | 7 días | Estenosis subglótica del 80 al 90% | Traqueoplastia anterior con cartílago costal y split traqueocricoideo posterior | Muy favorable |
| 16 | 2,5 años | Laringotraqueítis de repetición | Cardiopatía congénita | 4 días | Estrechamiento de un tercio distal de tráquea, más marcada en zona izquierda | expectante | Favorable |
CO2: dióxido de carbono; DBP: displasia broncopulmonar; DVP: derivación ventrículo peritoneal; AV: aurículoventricular; CIA: comunicación interauricular; CIV: comunicación interventricular; LSD: lóbulo superior derecho; LSI: lóbulo superior izquierdo; TT: terminoterminal; UCI: Unidad de Cuidados Intensivos.
La ET es una causa poco frecuente de estridor y distrés respiratorio en pediatría, es importante sospecharla clínicamente al poder comprometer la vida del paciente4. Puede ser congénita o adquirida5.
Las estenosis congénitas generalmente están causadas por agenesia de la pars membranosa con anillos circulares1,2. Son una rara causa de asfixia neonatal grave5. Es una malformación muy poco frecuente, con una incidencia del 0,3 al 1% de todas las estenosis laringotraqueales. Hasta hace pocos años el único tratamiento era el conservador, y muchos pacientes fallecían por una obstrucción respiratoria aguda. Esta perspectiva ha cambiado con el desarrollo de distintas técnicas quirúrgicas. Se distinguen 3 formas anatómicas: segmentaria o focal, forma de embudo y difusa2. La forma de presentación depende del tipo anatómico, grado de estenosis y presencia o no de procesos infecciosos sobreañadidos, que oscila entre el recién nacido con distrés respiratorio inmediato al que no se consigue intubar (con una elevadísima mortalidad) a casos muy sutiles en los que una reducción muy significativa de la sección traqueal pasa inadvertida durante meses o años hasta que una infección respiratoria sobreañadida precipita una obstrucción respiratoria que puede ser letal2,5. El síntoma más frecuente es el estridor mixto o las sibilancias, seguido en orden de frecuencia del distrés respiratorio atípico, de formas atípicas de croup (recurrentes, duración anormalmente larga, escasa respuesta a tratamientos habituales) o bronquiolitis2,5.
La ET adquirida se caracteriza por la existencia de noxas conocidas (intubaciones, quemaduras, cuerpos extraños o infección, anillos vasculares, etc.)4–6. Las anormalidades asociadas pueden ser respiratorias (hipoplasia pulmonar, enfisema lobar, hernia diafragmática, diafragma accesorio, laringomalacia o estenosis bronquial), cardiovasculares (anillos vasculares) o esqueléticas4,7. Se diferencia de la estenosis congénita por ser más grave, y puede asociarse a estenosis en otros segmentos de la vía aérea central o haber afectación de las cuerdas vocales o procesos inflamatorios cicatriciales supraglóticos. Suelen ser pacientes con antecedentes de intubación, imposibilidad de extubación o estridor postextubación y pacientes traqueostomizados con diagnóstico conocido de ET adquirida6.
El diagnóstico de la ET es fundamentalmente endoscópico2, y debe documentarse el grado de ET, la distensibilidad de la pared traqueal, el tipo de lesión, la localización, la extensión y la presencia o no de anomalías vasculares, la fístula traqueoesofágica y el reflujo gastroesofágico2,8. La tomografía computarizada y la RM son útiles para evaluar enfermedades congénitas asociadas.
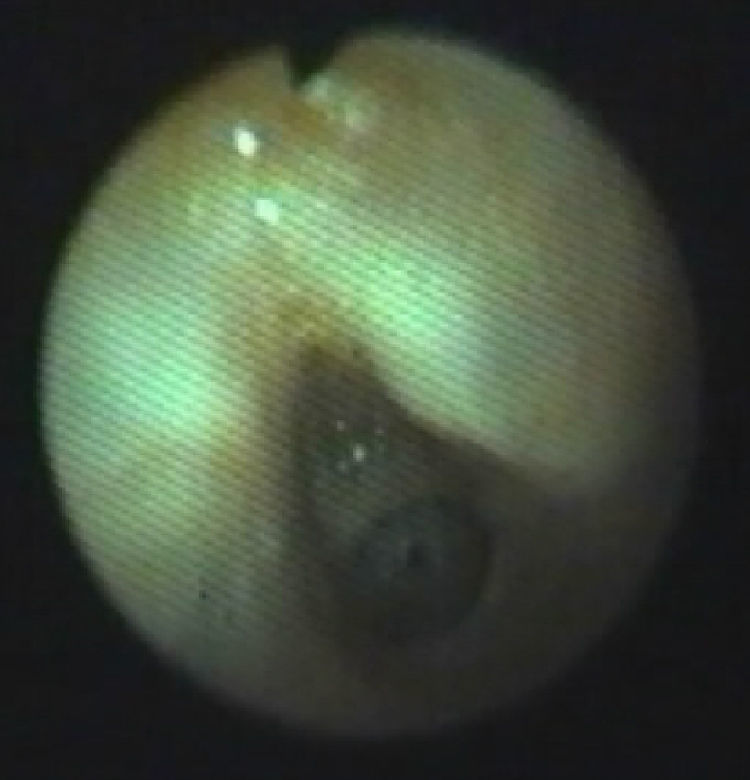
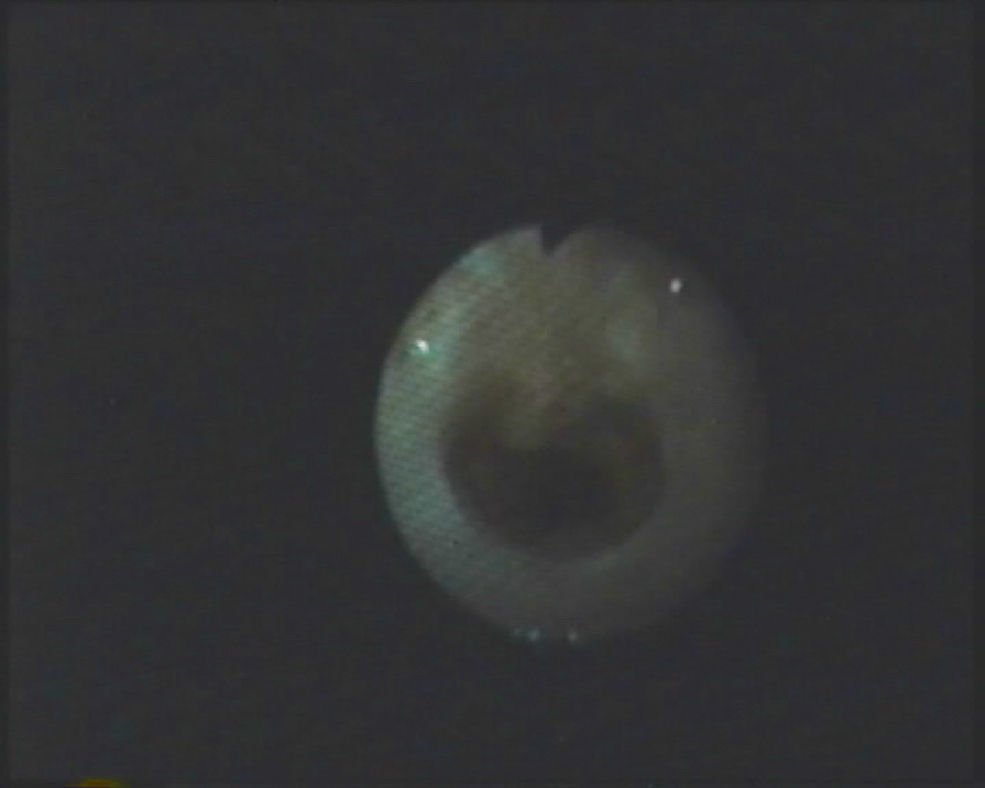
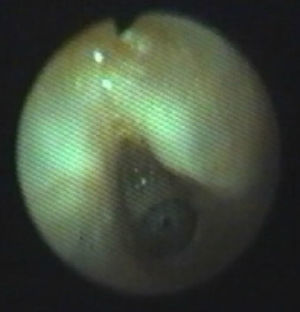
El tratamiento debe ser individualizado, según el tipo de lesión, su longitud y las malformaciones asociadas2. Se han utilizado múltiples formas terapéuticas que oscilan desde una actitud conservadora hasta distintas técnicas quirúrgicas2,9. En pacientes asintomáticos o con síntomas moderados se aconseja seguir una actitud conservadora2. En los casos de ET sintomática está indicado el tratamiento8. En los casos de segmento traqueal estenótico corto, la reparación con resección del segmento anastomótico y anastomosis terminoterminal ha obtenido buenos resultados, por lo que ha llegado a considerarse el tratamiento de elección1,7,8,10. Este procedimiento también puede usarse en estenosis de gran longitud pero esto ocasiona una anastomosis a tensión y aumenta el riesgo de dehiscencia y de reestenosis. La mayoría de los autores no recomiendan esta técnica si la lesión afecta a más de 4 a 5 anillos traqueales o si la estenosis supera el 30% de la longitud traqueal2,8. En los casos de segmento estenótico largo se han descrito varias técnicas quirúrgicas, entre éstas la traqueoplastia con cartílago, con parche pericárdico y la traqueoplastia deslizante, sin que haya una técnica quirúrgica claramente establecida2,4,7,8,10. Kimura et al describieron la traqueoplastia anterior con cartílago costal a modo de injerto2. Debido a que el cartílago es un material vivo autógeno, semirígido, que obtiene nutrición por difusión y no depende de un aporte vascular directo, parece ser el mejor material para utilizar como injerto. Además, esta técnica respeta el aporte vascular normal de la tráquea, no provoca sutura a tensión y, al ser un tejido vivo, crece con el tiempo2. Sus principales inconvenientes son mortalidad perioperatoria del 15% en las mejores series2,11, alto índice de complicaciones (42%), ingreso hospitalario muy prolongado con estancias en UCI alta durante el tiempo de tutorización traqueal2, y dificultad de realización de suturas herméticas con un parche tan duro7. Los resultados a largo plazo obtenidos mediante esta técnica todavía se están por evaluar. A corto plazo hay un cierto riesgo de aparición de estenosis residual que normalmente cede con dilataciones neumáticas, aunque hay casos en que se ha precisado repetir el procedimiento quirúrgico con buenos resultados posteriores2. En esta serie se han tenido 3 casos que han evolucionado favorablemente con esta técnica. Las figuras 1 y 2 muestran un ejemplo de estenosis subglótica antes y después de la traqueoplastia con injerto de cartílago costal.
La traqueoplastia deslizante evita el uso de injertos y utiliza el propio tejido traqueal para la reconstrucción traqueal2,12. En esta técnica, el segmento estenótico se divide transversalmente en su punto medio, en la mitad superior se realiza una incisión verticalmente, en su cara posterior y la mitad inferior se secciona en la zona anterior, posteriormente se deslizan juntos y se suturan. Su principal ventaja sobre la traqueoplastia con parche es la inmediata reconstrucción de la tráquea con tejido traqueal nativo, la rápida reepitelización de la herida con epitelio cilíndrico ciliado, la menor tendencia al desarrollo de tejido de granulación y la posibilidad de una rápida y precoz extubación así como de un adecuado crecimiento traqueal. Actualmente, la mayoría de los autores consideran la traqueoplastia por deslizamiento como el tratamiento quirúrgico de elección para la ET que afecte a más de 5 anillos traqueales2,4,8.
Los resultados obtenidos con las dilataciones de las ET con balón e implantación de stent son malos, con reestenosis de casi el 50%. No hay datos publicados sobre los resultados a largo plazo4. La traqueoplastia con parche de pericardio es otra técnica quirúrgica en la que la principal ventaja es que gracias a la flexibilidad del pericardio es posible un cierre hermético de la vía aérea. Sin embargo, esta flexibilidad ocasiona una tendencia al colapso por lo que requiere la unión de éste a las estructuras mediastínicas de alrededor, así como una intubación prolongada. Presenta riesgo de necrosis del parche y de formación de tejido de granulación procedente del componente mesenquimatoso del parche que obliga a múltiples desbridamientos endoscópicos7.
La ET es un problema que puede comprometer la vida del paciente y que puede asociarse a otras malformaciones. Debe pensarse en la ET en pacientes con síntomas respiratorios persistentes o síntomas respiratorios que aparecen en el postoperatorio cardiovascular10. Los pacientes asintomáticos pueden recibir una actitud expectante. La resección y anastomosis terminoterminal son las técnicas de elección de las ET de corta longitud, aunque se han obtenido buenos resultados con la traqueoplastia con injerto costal. En las ET de gran longitud, la traqueoplastia deslizante muestra buenos resultados con escasa morbimortalidad. El tratamiento debe ser individualizado y es necesaria una estrecha colaboración entre cirujanos pediátricos, anestesistas, intensivistas y neumopediatras1,6,8.