El citomegalovirus (CMV) causa la infección intrauterina más frecuente y es una importante causa de retraso mental e hipoacusia neurosensorial. Su presentación clínica varía entre la forma asintomática y la diseminación multisistémica letal.
ObjetivosDescribir las manifestaciones clínicas y bioquímicas, edad en el momento del diagnóstico, metodología diagnósticaempleada y tratamiento utilizado en niños infectados en forma congénita por CMV.
Población, material y MétodosSe trata de un estudio observacional, retrospectivo y descriptivo. Se revisaron las historias clínicas de niños menores de 6 meses con diagnóstico de infección congénita por CMV atendidos en el Servicio de Infectología del Hospital de Niños Dr. Ricardo Gutiérrez entre enero de 2002 y diciembre de 2006. Las variables en estudio fueron las manifestaciones clínicas y bioquímicas, la edad en el momento del diagnóstico, la metodología diagnóstica empleada y el tratamiento utilizado.
ResultadosSe evaluaron 17 pacientes. La edad media en el momento del diagnóstico fue de 2,6 meses. La principal manifestación clínica fue la hepatosplenomegalia (76 %), seguida de ictericia (47 %), petequias e hipoacusia (41 %). La anemia (53 %) y la trombocitopenia (40 %) fueron las alteraciones bioquímicas más frecuentes. En un tercio de los casos se llegó al diagnóstico exclusivamente mediante reacción en cadena de la polimerasa (PCR)-CMV, en otra tercera parte sólo por serología y en el tercio restante mediante el uso de ambas pruebas. Cinco pacientes recibieron ganciclovir y sólo uno presentó neutrocitopenia como complicación.
ConclusionesEl diagnóstico diferencial de todo recién nacido con hepatosplenomegalia, ictericia y petequias, así como con anemia y trombocitopenia debe incluir la infección congenital por CMV. La oportunidad diagnóstica permite una intervención precoz y un estrecho seguimiento audiológico.
Cytomegalovirus (CMV) is the most frequent cause of intrauterine infection and an important cause of auditory system damage and mental retardation in humans. Clinical presentation varies from asymptomatic form to lethal systemic dissemination.
ObjectivesTo describe clinical and laboratories manifestations, age at the moment of diagnostic, treatment and diagnostic test used in congenital cytomegalovirus infection.
Population, material and methodsObservational, retrospective and descriptive study. Clinical histories of congenital CMV infected infants evaluated by Infectology Department of the Hospital General de Niños Dr. Ricardo Gutiérrez between January 2002 and December 2006 were analyzed.
ResultsSeventeen patients were evaluated. Mean age at diagnosis was 2.6 months. The most frequent symptom/sign were hepato-splenomegaly (76%), jaundice (47%), petechiae and hearing deficit (41%). Anemia (53%) and thrombocytopenia (40%) were the most common laboratory abnormalities.
Diagnosis was made exclusively by polymerase chain reaction (PCR)-CMV in one third of the patients, whereas one third was diagnosed by serology and the other third for both test. Five patients received ganciclovir as treatment. Only one had neutropenia.
ConclusionsDifferential diagnosis of all newborns with hepatoesplenomegaly, jaundice and petechiae and anemia and/or thrombocytopenia must include congenital cytomegalovirus infection. Early diagnosis allows a prompt intervention and a strict audiological follow up.
El citomegalovirus (CMV) es la causa más frecuente de infección congénita viral en el ser humano. Su incidencia oscila entre el 0,2 y el 2 % en diferentes países, y es superior en las poblaciones de bajo nivel socioeconómico. Por otra parte, constituye la causa viral más frecuente de retraso mental y de hipoacusia neurosensorial no hereditaria1–4. La tasa de infección fetal oscila entre el 20 y el 50 % en la primoinfección, y es inferior al 1 % en caso de recurrencia (reactivación o reinfección) durante el embarazo5–7.
Aproximadamente un 10 % de los casos presentan síntomas de enfermedad por inclusión citomegálica en el momento del nacimiento. El pronóstico de estos niños es pésimo8,9.
Aunque la infección en la mayor parte de los niños se presenta de forma silente en su etapa neonatal, un 10-15% de ellos desarrollará posteriormente secuelas neurológicas, como hipoacusia de leve a moderada y/o retraso psicomotriz10–12.
Debido a la escasa sensibilidad serológica (la sensibilidad de la IgM oscila entre el 25 y el 40 %, con una especificidad del 100%), y al tiempo que requiere el cultivo viral (que es el patrón de referencia), la detección de ADN-CMV por reacción en cadena de la polimerasa (PCR) en suero y orina en los primeros 21 días de vida es el método diagnóstico posnatal de elección13–15.
En niños con afectación del sistema nervioso central (SNC) se ha considerado el tratamiento con ganciclovir16,17.
Los objetivos de este trabajo han sido describir las manifestaciones clínicas y bioquímicas de los niños infectados de forma congénita por CMV, determinar la edad media en el momento del diagnóstico, definir la metodología diagnóstica empleada y evaluar el tratamiento utilizado, así como la dosis, la duración y las reacciones adversas.
PACIENTES Y MÉTODOSSe llevó a cabo un estudio observacional, retrospectivo y descriptivo.
Se revisaron las historias clínicas de niños menores de 6 meses ingresados o atendidos en las consultas del Servicio de Infectología del Hospital de Niños Dr. Ricardo Gutiérrez con el diagnóstico de infección congénita por CMV entre enero de 2002 y diciembre de 2006.
Se determinaron la edad en el momento del diagnóstico, las alteraciones clínicas y bioquímicas, la metodología diagnóstica y el tratamiento utilizado.
Se definió como infección congénita por CMV el aislamiento del virus por cultivo, la detección de ADN-CMV o IgM-CMV (+) en los 21 primeros días de vida o si existían síntomas altamente indicativos de infección congénita por CMV en el nacimiento con PCR o IgM-CMV (+) posteriores a los 14 días de vida.
Se incluyeron los menores de 6 meses que cumplían con la definición mencionada.
Se excluyeron los niños que habían recibido transfusiones previas al diagnóstico y los que presentaban enfermedades sistémicas (infecciosas, metabólicas o degenerativas) asociadas que pudieran interferir con la presentación y/o con la evolución de la enfermedad.
RESULTADOSDurante el período de estudio se evaluaron 17 pacientes (8 mujeres y 9 varones). La edad media en el momento del diagnóstico fue de 2,6 meses (rango, 1–5 meses).
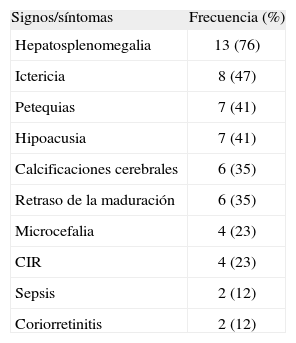
Las manifestaciones clínicas observadas se presentan en la tabla 1. Se produjo hepatosplenomegalia en 13 niños (76%), ictericia en 8 niños (47%), petequias en 7 niños (40%), crecimiento intrauterino retrasado y microcefalia en 4 niños (23%) y sepsis en 2 niños (12%).
Características clínicas de recién nacidos con citomegalovirus congénito
| Signos/síntomas | Frecuencia (%) |
| Hepatosplenomegalia | 13 (76) |
| Ictericia | 8 (47) |
| Petequias | 7 (41) |
| Hipoacusia | 7 (41) |
| Calcificaciones cerebrales | 6 (35) |
| Retraso de la maduración | 6 (35) |
| Microcefalia | 4 (23) |
| CIR | 4 (23) |
| Sepsis | 2 (12) |
| Coriorretinitis | 2 (12) |
CIR: crecimiento intrauterino retrasado.
En relación con la afectación neurológica, 7 niños (40 %) presentaron hipoacusia, 2 niños (12 %) tuvieron coriorretinitis y en 6 niños (35 %) se observaron calcificaciones cerebrales y retraso de la maduración. Las calcificaciones cerebrales fueron detectadas por ecografía y confirmadas por tomografía computarizada (TC) cerebral.
Como se expone en la tabla 2, 9 pacientes (53 %) presentaron anemia, 6 casos (35 %) tuvieron elevación de las enzimas hepáticas, 7 niños (40 %) presentaron trombocitopenia y 5 casos (30 %) tuvieron hiperbilirrubinemia.
Del total de niños con infección congénita comprobada por CMV, cinco fueron atendidos en consultas ambulatorias y 12 fueron niños que habían sido ingresados, y para quienes se solicitó interconsulta con el servicio de infectología.
En un 40 % de los casos se realizó el diagnóstico mediante PCR-CMV (+) en sangre y/u orina exclusivamente, en otro 30 % se llegó al diagnóstico por una serología positiva y en el tercio restante mediante la utilización de ambas pruebas.
Recibieron ganciclovir intravenoso 5 pacientes. Las dosis empleadas variaron en función del médico responsable: 5mg/kg/día en 2 niños, 10mg/kg/día en otros 2 niños y un paciente recibió 15mg/kg/día. La duración del tratamiento fue de 6 semanas.
Un paciente presentó como complicación neutrocitopenia inferior a 500 polimorfonucleares (PMN) que revirtió de forma rápida, sin que fuera necesario suspender el tratamiento. La dosis recibida por este paciente fue de 10mg/kg/día de ganciclovir.
DISCUSIÓNAunque la infección congénita por CMV se presenta en general de forma silente en el neonato, los pacientes sintomáticos al nacer pueden manifestar una enfermedad multisistémica, de grado variable, que puede conllevar un riesgo importante de morbimortalidad.
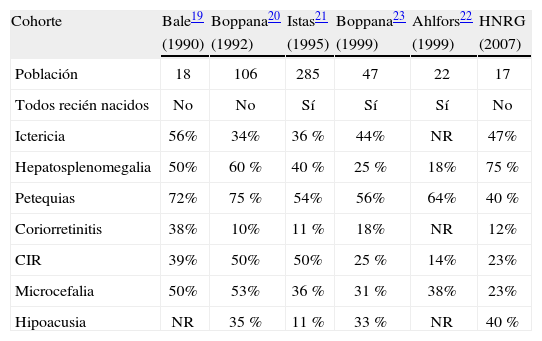
Los trabajos realizados en nuestro medio se han centrado principalmente en la metodología diagnóstica18, pero no hemos hallado en la bibliografía de nuestro país estudios descriptivos acerca de manifestaciones clínicas y hematológicas de CMV congénito. En nuestro trabajo, las principales alteraciones clínicas y de laboratorio se produjeron en los sistemas hepatobiliar y hematopoyético y en el SNC. La frecuencia de las anormalidades clínicas se encuentra en un rango similar al observado por los principales estudios de cohortes longitudinales de niños infectados congénitamente19–23 (tabla 3).
Manifestaciones clínicas de niños con citomegalovirus congénito en estudios de cohorte longitudinales
| Cohorte | Bale19 | Boppana20 | Istas21 | Boppana23 | Ahlfors22 | HNRG |
| (1990) | (1992) | (1995) | (1999) | (1999) | (2007) | |
| Población | 18 | 106 | 285 | 47 | 22 | 17 |
| Todos recién nacidos | No | No | Sí | Sí | Sí | No |
| Ictericia | 56% | 34% | 36 % | 44% | NR | 47% |
| Hepatosplenomegalia | 50% | 60 % | 40 % | 25 % | 18% | 75 % |
| Petequias | 72% | 75 % | 54% | 56% | 64% | 40 % |
| Coriorretinitis | 38% | 10% | 11 % | 18% | NR | 12% |
| CIR | 39% | 50% | 50% | 25 % | 14% | 23% |
| Microcefalia | 50% | 53% | 36 % | 31 % | 38% | 23% |
| Hipoacusia | NR | 35 % | 11 % | 33 % | NR | 40 % |
NR: no representativo; CIR: crecimiento intrauterino retrasado. Modificada de Jones24.
Las alteraciones de laboratorio encontradas difieren de las halladas por Boppana et al9, quienes describen una mayor incidencia de trombocitopenia (77%), de elevación de las enzimas hepáticas (80 %) y de hiperbilirrubinemia (80%), pero coinciden con los hallazgos referidos por Istas et al20 (del 40, 35 y 30%, respectivamente). Hemos encontrado resultados similares a los de otros estudios en relación con la frecuencia de anemia (50 %).
La edad media en el momento del diagnóstico fue de 2 meses y medio. Esto resulta de importancia, ya que el diagnóstico precoz permitiría evaluar la posibilidad de un eventual tratamiento antivírico e instaurar lo más rápido posible la terapia de rehabilitación en caso de afectación neurológica. Suponemos que la demora diagnóstica estaría relacionada con la falta de sospecha y la consiguiente derivación tardía y también se relacionaría con el hecho de no contar en el hospital con un centro materno-infantil, con lo que el paciente en el momento de la consulta ya supera, por lo general, el primer mes de vida. Aunque por definición la infección congénita por CMV implica el reconocimiento virológico en los primeros 21 días de vida, muchas veces la consulta se produce pasada dicha edad. Por este motivo hemos incluido a pacientes con resultados virológicos positivos incluso posteriores a la tercera semana de vida, pero con manifestaciones clínicas compatibles con infección congénita por CMV sin otra posible causa etiológica.
Es objeto de controversia la oportunidad terapéutica del tratamiento con ganciclovir. Además, debe considerarse no sólo la toxicidad medular sino también la toxicidad carcinogenética y gonadal potencial demostrada en animales. Existen numerosos informes de casos y algunas series en las que se han obtenido diferentes resultados. La metodología empleada no permite realizar comparaciones25–30. Resulta interesante el trabajo de Kimberlin et al17, quienes publicaron los datos de un estudio en fase III, multicéntrico, controlado y aleatorizado, llevado a cabo por el Collaborative Antiviral Study Group (CASG). En él se evaluó el efecto del ganciclovir en la audición en pacientes de menos de un mes con afectación neurológica (microcefalia, calcificaciones, atrofia cerebral, hipoacusia o coriorretinitis); llegaron a la conclusión de que el tratamiento con ganciclovir podría prevenir o mejorar la función auditiva en los pacientes afectados. La pérdida para su seguimiento del 50 % de la población estudiada fue una limitación para que los investigadores pudieran extraer conclusiones. En dicho trabajo, un 60 % de los casos presentaron neutrocitopenia (< 750 PMN). En nuestro caso, en concordancia con otras publicaciones27,30, sólo un paciente (< 10 %) presentó neutrocitopenia (< 500 PMN); destaca que el punto de corte para definir la neutrocitopenia fue diferente, por lo que no pueden realizarse comparaciones. No fue nuestro objetivo evaluar la eficacia del ganciclovir debido al carácter retrospectivo del trabajo, al escaso número de pacientes y a la falta de un grupo control.
El diagnóstico diferencial de todo recién nacido con petequias, hepatosplenomegalia y/o ictericia con hiperbilirrubinemia conjugada debería incluir la infección congénita por CMV.
La evaluación inicial de un niño con infección congénita por CMV debe incluir un examen físico completo para detectar cualquiera de las anormalidades descritas en la tabla 1 y un análisis de enzimas hepáticas, bilirrubina y hemograma completo con plaquetas. La afectación del SNC debe detectarse mediante una ecografía y/o una TC cerebral y evaluaciones oftalmológica (con potenciales evocados y fondo de ojo) y auditiva.
La detección precoz de la hipoacusia mediante los potenciales evocados auditivos permitirá una intervención precoz por medio de terapia fonoaudiológica y eventual tratamiento antiviral.
Se recomienda el seguimiento audiológico de estos pacientes hasta la edad escolar, ante el riesgo de desarrollar hipoacusia tardía31–34.