Los trastornos de la conducta alimentaria (TCA) se presentan con mayor frecuencia en personas jóvenes de sexo femenino. Tras la pandemia por COVID-19, se ha descrito un aumento en su incidencia en niños y adolescentes, manifestándose a edades más tempranas, y con un estado ponderal y nutricional más deficiente. Este estudio pretende constatar si esa tendencia se cumple también en nuestro medio.
Material y métodosSe realizó un estudio de cohortes descriptivo, retrospectivo en el que se incluye a los pacientes pediátricos con diagnóstico de TCA, remitidos durante los tres años previos y posteriores a la declaración del estado de alerta por la pandemia. Se analizaron y compararon parámetros clínicos, antropométricos, analíticos, bioimpedancia eléctrica y densitometría ósea (DMO).
ResultadosDe los 129 pacientes de la muestra, 28 se derivaron en periodo preconfinamiento y 101 tras el mismo. En comparación, el segundo grupo presentó mayor tiempo de evolución hasta su primera valoración (11,87±6,75 vs. 6,64±4,36 meses), más hospitalizaciones (14,1% vs. 10,1%), y una reducción de los valores de vitamina D (28,19±9,95 vs. 34,39±11,87 ng/mL). Asimismo, estos pacientes asociaban con más frecuencia autolesiones e intentos de suicidio.
ConclusionesSe comprobó la tendencia creciente de los TCA en niños y adolescentes en nuestro medio. Además, se observaron diferencias en algunas de sus características clínicas, en su gravedad, y en el tiempo de evolución hasta el diagnóstico, en comparación con los pacientes remitidos antes de la pandemia.
.
Eating disorders (EDs) develop more frequently in young females. Following the COVID-19 pandemic, there has been evidence of an increase in children and adolescents, with an earlier onset and a worse body weight and nutritional status. The aim of this study was to determine whether this trend has also been observed in our region over the past 6 years.
Material and methodsWe conducted a retrospective and descriptive cohort study in paediatric patients with a diagnosis of ED, referred during the 3 years preceding and following the declaration of the state of alarm due to the pandemic. We analysed and compared clinical, anthropometric and laboratory variables and bioelectrical impedance and bone density data.
ResultsOf the 129 patients in the sample, 28 were referred before the lockdown period and 101 after. When we compared these groups, we found a longer time elapsed from onset to the initial assessment (mean delay, 11.87 [SD, 6.75] vs 6.64 [SD, 4.36] months), a greater hospitalization rate (14.1% vs 10.1%), and lower vitamin D values (mean level, 28.19 [SD, 9.95] vs 34.39 [SD, 11.87] ng/mL) in the post-lockdown group. We also found a greater frequency of self-harm suicide attempts in these patients.
ConclusionsThis study confirms the increasing trend in EDs in children and adolescents in our area. Moreover, we found differences in the clinical characteristics and time elapsed to diagnosis compared to the patients referred to the hospital before the pandemic.
Los trastornos de la conducta alimentaria (TCA) engloban un conjunto de patologías de etiología multifactorial y de índole biopsicosocial. El Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM-5) los clasifica en diversos grupos según sus características clínicas, entre los cuales destacan en el niño mayor y el adolescente aquellos en los que subyace una distorsión de la imagen corporal y miedo al aumento ponderal: anorexia nerviosa (AN), bulimia nerviosa (BN), trastorno de atracones (TA), otros trastornos alimentarios específicos (OTAE), en los que se incluyen la AN y BN atípicas y el TA atípico, y trastornos alimentarios no especificados (TCANE)1,2.
Estos subtipos de TCA se presentan con mayor frecuencia en adolescentes y jóvenes de sexo femenino, siendo la franja de edad más afectada entre los 13-25 años. La prevalencia estimada en países occidentales es de un 2,4% en la población general. En una revisión sistemática, se observó que la AN tenía la mayor prevalencia (entre un 1,7 y un 3,6% en mujeres y un 0,1% en varones)3, si bien los TCANE y OTAE podrían estar sufriendo un aumento progresivo4,5.
Se trata de patologías con una elevada morbimortalidad asociada, coexistiendo frecuentemente con otros trastornos psiquiátricos como ansiedad, depresión, trastornos de personalidad u obsesivo-compulsivos; el suicidio es una de las principales causas de fallecimiento1,6,7.
En la literatura actual, se plantea la influencia de factores biológicos, culturales y psicosociales en la etiopatogenia de los TCA. Entre los últimos, además de la insatisfacción corporal y la idealización de ciertos estándares de belleza, podrían incluirse también las vivencias estresantes o traumáticas8.
De hecho, tanto los TCA como otras patologías psiquiátricas han experimentado en las últimas décadas una incidencia creciente a nivel global9. Recientemente, coincidiendo con la pandemia por COVID-19, diversos estudios sugieren que el riesgo de desarrollar alguno de estos trastornos podría haberse intensificado, en particular en sectores más vulnerables de la sociedad, como la población infanto-juvenil10–13.
Las medidas orientadas a disminuir la propagación del virus SARS-CoV-2 pudieron contribuir al deterioro de la salud mental de la población10–14: los confinamientos en los domicilios y el distanciamiento social se han relacionado con mayores niveles de estrés y miedo, entre otras circunstancias. Estos hechos habrían dificultado la adecuada gestión emocional, favoreciendo la aparición de síntomas ansioso-depresivos10–15. Los adolescentes en particular podrían ser más vulnerables al desarrollo de alteraciones psicológicas bajo estas condiciones11,12,16. Concretamente, la suspensión de la actividad presencial en los colegios y la disminución de las actividades deportivas junto con el incremento en el uso de las redes sociales11,15,17–19, propiciaron entre ellos la difusión de noticias engañosas y el acceso a contenido enfocado en la apariencia física y la imagen15,20. Todo esto podría haber acrecentado la preocupación por la imagen corporal, y por tanto, el riesgo de desarrollar un TCA1,9,15,17,20–23.
Para respaldar esta hipótesis, varios países han reportado un aumento en el número de diagnósticos de TCA desde el año 2020, al tomar especial relevancia la AN, tanto en adultos como en población pediátrica15,21–25.
Algunos estudios sugieren además posibles variaciones en su forma de presentación: menor edad de inicio, mayor gravedad de los síntomas y más casos clasificados como anorexia atípica22,24. También en nuestro país se ha comunicado el incremento en el número de consultas e ingresos por motivos psiquiátricos en general, y en concreto por TCA18,26,27.
Con base en esto, el presente estudio pretende constatar si esta tendencia se comprueba también en nuestro medio, al analizar a los pacientes valorados en nuestro Centro, de referencia provincial para TCA infantojuvenil, durante los tres años previos y posteriores a la declaración del estado de alerta por la pandemia por COVID-19.
Material y métodosObjetivosEl objetivo principal es estudiar el impacto de la pandemia por COVID-19 en el número de nuevos casos de TCA pediátricos diagnosticados en nuestra provincia en los últimos seis años, a partir de los datos de pacientes valorados por la Unidad de Nutrición Infantojuvenil, como centro de referencia para esta patología. El estudio se centró en cinco tipos de TCA: AN, BN, TA, OTAE y TCANE.
Como objetivo secundario se compararon las características de los pacientes en el periodo previo y posconfinamiento en cuanto a edad de debut, tiempo de evolución, situación clínica, antropometría y estado nutricional.
Diseño del estudioSe realizó un estudio de cohortes descriptivo retrospectivo.
Se incluyeron pacientes remitidos a consultas externas o ingresados en planta de pediatría en su primera valoración por nutrición pediátrica, con edad menor a 17 años, sexo biológico femenino o masculino, y diagnóstico de TCA (subtipos AN, BN, TA, OTAE o TCANE) según los criterios del DSM-5. El diagnóstico fue realizado por un psiquiatra especialista en TCA.
Se recogieron todos los pacientes que cumplieron los criterios de inclusión durante los últimos seis años (entre el 15 de marzo de 2017 y el 14 de marzo de 2023), dividiendo este tiempo en dos periodos separados por el día en que se declaró el estado de alarma y confinamiento en España: antes del 14 de marzo de 2020 («fase prepandemia») y a partir de esa fecha («fase pospandemia o posconfinamiento»). Parte de esta cohorte ha sido descrita previamente, en cuanto a sus características y composición corporal.
Se recogieron datos epidemiológicos (edad, sexo, tipo de TCA), clínicos (tiempo de evolución previo, porcentaje de pérdida de peso, síntomas asociados al TCA, menarquia, amenorrea secundaria o retraso menstrual significativo, comorbilidad psiquiátrica, tratamiento farmacológico, autolesiones o intentos autolíticos, antecedentes de bullying o aislamiento social, antecedentes de sobrepeso u obesidad), analíticos (hemograma, perfil férrico, lipídico, bioquímica, vitaminas 25-hidroxi-vitamina D [25-OH-D], B12 y ácido fólico, albúmina, hormonas tiroideas, estradiol, hormona foliculoestimulante [FSH], hormona luteinizante [LH], leptina; cabe señalar que se comenzó a solicitar el análisis de leptina a partir del año 2021), antropométricos (peso, talla, índice de masa corporal [IMC], perímetro braquial y pliegue tricipital; valor numérico y Z-score según estándares de Hernández et al.28, 1988), de densitometría ósea (DMO) (si existía desnutrición grave, retraso puberal o amenorrea secundaria de más de seis meses de duración. Z-score lumbar y total) y parámetros del análisis de impedancia bioeléctrica (BIA) (por falta de disponibilidad previa del material —bioimpedanciómetro Akern BIA 101 Anniversary [Akern SRL, Pontassieve, Florence, Italy]—, estas mediciones comenzaron a realizarse a partir de septiembre de 2020).
La extracción de sangre para analítica se recogió tras la primera valoración en la consulta de nutrición, en un tiempo máximo de un mes, sin haber tenido en cuenta la fase del ciclo menstrual ni la época del año. Se definen los déficit bioquímicos como valores por debajo del límite de referencia para la edad según los rangos de nuestro laboratorio. Se define amenorrea secundaria como la ausencia de menstruaciones durante tres meses en pacientes con ciclos menstruales regulares o durante ≥ 6 meses en pacientes con menstruaciones irregulares. La definición de sobrepeso y de obesidad corresponde a un IMC>+ 1 y 2 desviación estándar (DE), respectivamente.
Análisis estadísticoEn el análisis descriptivo de los datos se han usado medias, DE y percentiles 25, 50 (mediana) y 75 para describir las variables continuas, y recuento y porcentajes para las categóricas. Para el análisis bivariante, la comparación entre grupos independientes se ha hecho con la prueba t de Student para las variables continuas. Se ha evaluado la distribución normal de las variables mediante el test de Kolmogórov-Smirnov, no pudiendo rechazarse para todas las variables salvo para el tiempo de evolución desde el inicio de síntomas, el Z-score de peso, estradiol, ácido fólico y LH, para las que se ha supuesto normalidad mediante la aplicación del teorema central del límite. Para las variables categóricas se ha aplicado el test de X2, usando la prueba F de Fisher en los casos necesarios. También, para establecer la correlación bivariada entre dos variables continuas, se ha calculado el coeficiente de correlación de Pearson (r).
En los resultados analíticos con valores por debajo del nivel de detección de la técnica de laboratorio empleada, se ha asignado la mitad del valor mínimo detectable.
Los análisis se han realizado con el paquete estadístico SPSS v.21 (IBM SPSS statistics software), y se ha considerado un valor p significativo cuando es <0,05, y marginalmente significativo cuando es <0,1.
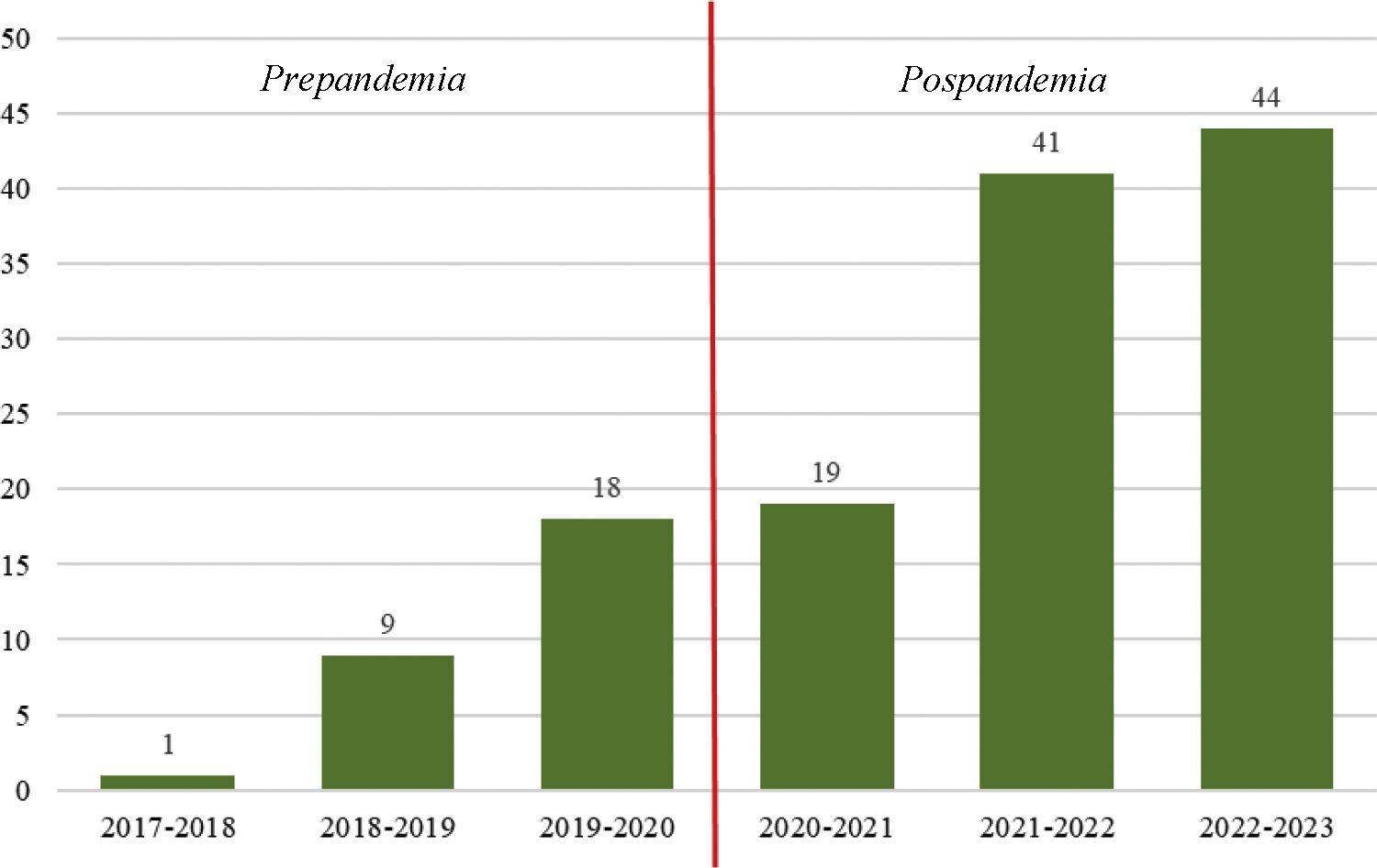
ResultadosSe incluyó en el estudio a 129 pacientes (28 en fase prepandemia, y 101 en posconfinamiento). Se agruparon en seis periodos que abarcan desde el 15 de marzo de un año, hasta el 14 de marzo del año consecutivo, separados por la fecha del inicio del confinamiento (fig. 1). Se puede observar que existe una tendencia creciente en la incidencia de TCA, distribuyendose el 21,7% de los niños en el primer periodo y el 78,3% restante en el periodo pospandemia (p<0,001).
La media de edad fue de 14,17 años (± 1,3; rango 9,6-16,8), con un predominio de sexo femenino (91,5%).
El diagnóstico más prevalente (81,4%) fue AN. En un 16,3% se trató de un TCANE, y en un 2,3%, BN. En ningún caso el motivo de remisión fue un TA. El 13,4% requirió ingreso hospitalario en el momento del diagnóstico de la enfermedad.
El tiempo medio de evolución desde el inicio de la sintomatología fue de 10,7 meses (±6,6; 1-36 meses). La manifestación clínica más frecuente fue la restricción alimentaria (98,4% de los pacientes), seguida de la hiperactividad física compensatoria (58,9%). Presentaba conductas purgativas el 29,5%, y el 27,9% atracones.
En la valoración inicial, los parámetros antropométricos de la muestra fueron los siguientes: Z-score de peso -0,91 (±5,41), Z-score talla 0,30 (±0,84), IMC 17,92kg/m2, con un Z-score de -0,75 (±0,94), Z-score de perímetro braquial -0,32 (±1,53) y Z-score de pliegue tricipital -0,64 (±0,75).
Al tener en cuenta el peso máximo registrado antes del inicio de la clínica, la pérdida ponderal media en el momento del diagnóstico fue del 4,12%, si bien con una amplia variabilidad (±8,87; 0-40%). El 17,80% de los pacientes había tenido sobrepeso u obesidad previos.
De las pacientes de sexo femenino, el 88,8% había tenido la menarquia, el 56% de estas presentaba amenorrea secundaria o retraso menstrual significativo respecto a sus ciclos previos, con un tiempo medio de cinco meses (±3,58; rango 1-18).
Se realizó una DMO a 61 pacientes, con Z-score lumbar medio de -0,23 (±1,02; rango -2,3 a -2 DE) y Z-score total medio de 0,25 (±0,83; rango -2,1 a -2,1). En el 1,6% se observó una disminución de la densidad mineral ósea (Z-score<-2 DE).
Respecto a los parámetros analíticos, el 14,2% de los pacientes presentaba alguna alteración hematológica (anemia, micro o macrocitosis, o hipocromía). Se observó ferropenia en el 34,5% de los pacientes, dislipemia en un 27,4%, y déficit de 25-OH vitamina D en el 39,8%. En el análisis de leptina, solicitado en 52 pacientes (todos ellos del grupo pospandemia), se obtuvo un valor medio de 8,83 ng/mL (±9,72; rango 0,05-38,20).
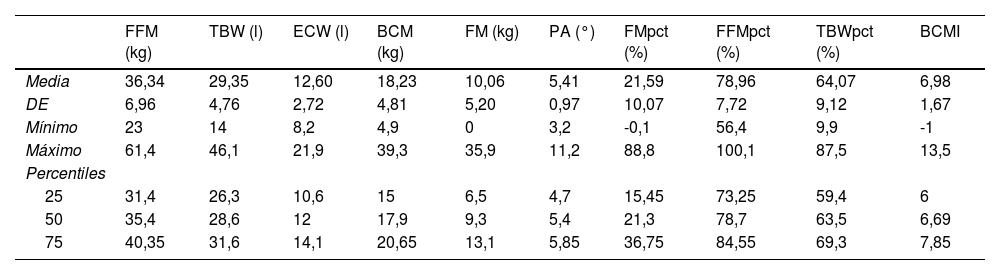
La BIA se realizó en 109 pacientes; las medidas de tendencia central correspondientes se recogen en la tabla 1.
Resultados de BIA (n=109 pacientes)
| FFM (kg) | TBW (l) | ECW (l) | BCM (kg) | FM (kg) | PA (°) | FMpct (%) | FFMpct (%) | TBWpct (%) | BCMI | |
|---|---|---|---|---|---|---|---|---|---|---|
| Media | 36,34 | 29,35 | 12,60 | 18,23 | 10,06 | 5,41 | 21,59 | 78,96 | 64,07 | 6,98 |
| DE | 6,96 | 4,76 | 2,72 | 4,81 | 5,20 | 0,97 | 10,07 | 7,72 | 9,12 | 1,67 |
| Mínimo | 23 | 14 | 8,2 | 4,9 | 0 | 3,2 | -0,1 | 56,4 | 9,9 | -1 |
| Máximo | 61,4 | 46,1 | 21,9 | 39,3 | 35,9 | 11,2 | 88,8 | 100,1 | 87,5 | 13,5 |
| Percentiles | ||||||||||
| 25 | 31,4 | 26,3 | 10,6 | 15 | 6,5 | 4,7 | 15,45 | 73,25 | 59,4 | 6 |
| 50 | 35,4 | 28,6 | 12 | 17,9 | 9,3 | 5,4 | 21,3 | 78,7 | 63,5 | 6,69 |
| 75 | 40,35 | 31,6 | 14,1 | 20,65 | 13,1 | 5,85 | 36,75 | 84,55 | 69,3 | 7,85 |
BCM: masa celular corporal; BCMI: índice de masa celular corporal; BIA: impedancia bioeléctrica; DE: desviación estándar; ECW: agua extracelular; FFM: masa libre de grasa; FFMpct: porcentaje de masa libre de grasa; FM: masa grasa; FMpct: porcentaje de masa grasa; PA: ángulo de fase; TBW: agua corporal total; TBWpct: porcentaje de agua corporal total.
Presentaba como comorbilidad otra patología psiquiátrica el 36,7%, siendo las principales el episodio depresivo, trastorno mixto ansioso-depresivo, trastorno del espectro autista, trastorno adaptativos y de la afectividad, trastornos del comportamiento y relación con iguales y trastornos de personalidad. Además, un 12,5% refería autolesiones o intentos autolíticos, y el 41,8% bullying o situación de aislamiento social. Recibió tratamiento farmacológico antidepresivo el 42,5%.
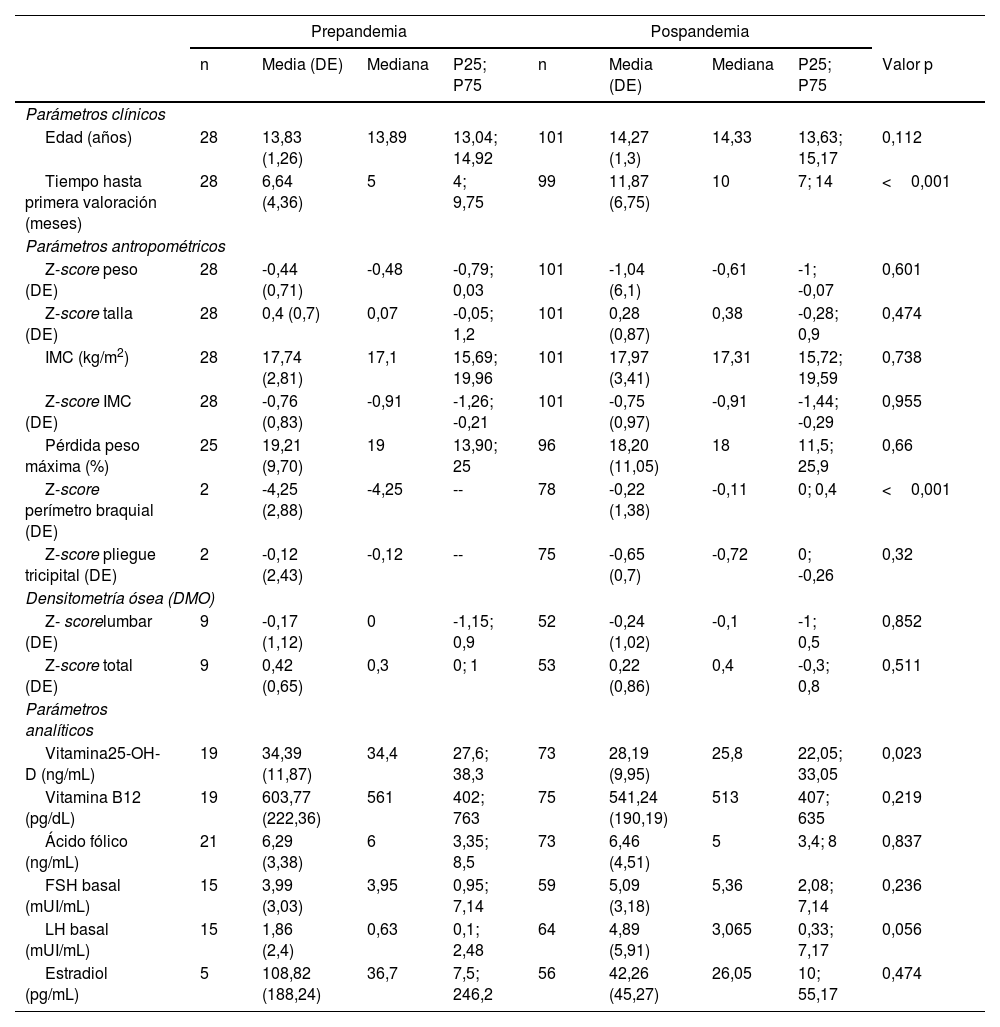
En cuanto a las características de la muestra pre y posconfinamiento (tabla 2), se observó una diferencia estadísticamente significativa en el tiempo transcurrido hasta la primera valoración, siendo mayor en el segundo periodo, con una media de 11,87 vs. 6,64 meses en prepandemia (diferencia de medias [DM]=5,2; intervalo de confianza [IC] 95% [2,6-7,9]; p<0,001). Los valores medios de vitamina D fueron menores en los pacientes posconfinamiento (DM=-6,2; IC 95% [-11,5 a -0,89]; p 0,023). No se observaron diferencias relevantes en la edad de los sujetos, los porcentajes de pérdida de peso máxima entre ambos grupos, ni en el resto de las variables clínicas ni bioquímicas.
Comparación de variables clínicas, antropométricas, de DMO y analíticas en grupo pre y posconfinamiento
| Prepandemia | Pospandemia | ||||||||
|---|---|---|---|---|---|---|---|---|---|
| n | Media (DE) | Mediana | P25; P75 | n | Media (DE) | Mediana | P25; P75 | Valor p | |
| Parámetros clínicos | |||||||||
| Edad (años) | 28 | 13,83 (1,26) | 13,89 | 13,04; 14,92 | 101 | 14,27 (1,3) | 14,33 | 13,63; 15,17 | 0,112 |
| Tiempo hasta primera valoración (meses) | 28 | 6,64 (4,36) | 5 | 4; 9,75 | 99 | 11,87 (6,75) | 10 | 7; 14 | <0,001 |
| Parámetros antropométricos | |||||||||
| Z-score peso (DE) | 28 | -0,44 (0,71) | -0,48 | -0,79; 0,03 | 101 | -1,04 (6,1) | -0,61 | -1; -0,07 | 0,601 |
| Z-score talla (DE) | 28 | 0,4 (0,7) | 0,07 | -0,05; 1,2 | 101 | 0,28 (0,87) | 0,38 | -0,28; 0,9 | 0,474 |
| IMC (kg/m2) | 28 | 17,74 (2,81) | 17,1 | 15,69; 19,96 | 101 | 17,97 (3,41) | 17,31 | 15,72; 19,59 | 0,738 |
| Z-score IMC (DE) | 28 | -0,76 (0,83) | -0,91 | -1,26; -0,21 | 101 | -0,75 (0,97) | -0,91 | -1,44; -0,29 | 0,955 |
| Pérdida peso máxima (%) | 25 | 19,21 (9,70) | 19 | 13,90; 25 | 96 | 18,20 (11,05) | 18 | 11,5; 25,9 | 0,66 |
| Z-score perímetro braquial (DE) | 2 | -4,25 (2,88) | -4,25 | -- | 78 | -0,22 (1,38) | -0,11 | 0; 0,4 | <0,001 |
| Z-score pliegue tricipital (DE) | 2 | -0,12 (2,43) | -0,12 | -- | 75 | -0,65 (0,7) | -0,72 | 0; -0,26 | 0,32 |
| Densitometría ósea (DMO) | |||||||||
| Z- scorelumbar (DE) | 9 | -0,17 (1,12) | 0 | -1,15; 0,9 | 52 | -0,24 (1,02) | -0,1 | -1; 0,5 | 0,852 |
| Z-score total (DE) | 9 | 0,42 (0,65) | 0,3 | 0; 1 | 53 | 0,22 (0,86) | 0,4 | -0,3; 0,8 | 0,511 |
| Parámetros analíticos | |||||||||
| Vitamina25-OH-D (ng/mL) | 19 | 34,39 (11,87) | 34,4 | 27,6; 38,3 | 73 | 28,19 (9,95) | 25,8 | 22,05; 33,05 | 0,023 |
| Vitamina B12 (pg/dL) | 19 | 603,77 (222,36) | 561 | 402; 763 | 75 | 541,24 (190,19) | 513 | 407; 635 | 0,219 |
| Ácido fólico (ng/mL) | 21 | 6,29 (3,38) | 6 | 3,35; 8,5 | 73 | 6,46 (4,51) | 5 | 3,4; 8 | 0,837 |
| FSH basal (mUI/mL) | 15 | 3,99 (3,03) | 3,95 | 0,95; 7,14 | 59 | 5,09 (3,18) | 5,36 | 2,08; 7,14 | 0,236 |
| LH basal (mUI/mL) | 15 | 1,86 (2,4) | 0,63 | 0,1; 2,48 | 64 | 4,89 (5,91) | 3,065 | 0,33; 7,17 | 0,056 |
| Estradiol (pg/mL) | 5 | 108,82 (188,24) | 36,7 | 7,5; 246,2 | 56 | 42,26 (45,27) | 26,05 | 10; 55,17 | 0,474 |
DE: desviación estándar; DMO: densitometría ósea; FSH: hormona foliculoestimulante; IMC: índice de masa corporal; LH: hormona luteinizante; 25-OH-D: 25-hidroxi-vitamina D.
El tiempo de evolución de la clínica presentó una correlación negativa con la pérdida de peso (r=-0,24; p 0,008), y con los niveles de ferritina (r=-0,26; p 0,008).
Las pacientes con amenorrea secundaria presentaron un menor tiempo transcurrido hasta el diagnóstico (9,64 vs. 12,59 meses; p 0,026), así como una menor edad media al diagnóstico (14,39 vs. 13,76 años; p 0,009), y valores de leptina inferiores (7,41 ng/mL vs. 12,85 ng/mL; p 0,064), sin diferencias en cuanto a los valores de Z-score en DMO ni otras variables.
DiscusiónDurante la pandemia por COVID-19, la incidencia de TCA ha aumentado de forma notable a nivel mundial24,25,29–32. También en España se ha descrito un incremento, siendo especialmente relevante el aumento en el periodo posterior al confinamiento26.
El presente estudio ha objetivado que se cumple esta misma tendencia en la población infanto-juvenil de nuestra provincia. Concretamente, el número de pacientes derivados se duplicó inmediatamente tras el periodo de confinamiento, manteniéndose constante el incremento de casos desde entonces.
En cuanto al tipo de TCA diagnosticado, el más frecuente en nuestra serie fue la AN seguido de BN y de TCANE. Sin embargo, ninguno de los pacientes de nuestra muestra fue remitido por TA. Paradójicamente, se ha reportado un aumento en la frecuencia de atracones y la incidencia de TA tras la pandemia, promovido, entre otras razones, por la pérdida de rutinas, estrés y sedentarismo experimentados durante ese periodo33,34. Actualmente, la prevalencia de TA es mayor que la de BN, según datos como los obtenidos en encuestas de Salud Mental de la Organización Mundial de la Salud35. Por tanto, interpretamos que probablemente exista un infradiagnóstico del TA en nuestro medio, siendo necesario visibilizar y detectar esta patología con el fin de darle un tratamiento adecuado.
En el momento de debut del trastorno alimentario requirieron ingreso hospitalario 17 pacientes de la muestra. De ellos, 14 en pospandemia, suponiendo el 14,1% de los pacientes de este grupo. El aumento de la gravedad y de la hospitalización de estos pacientes tras la pandemia (especialmente por AN) ha sido informado también en varios países13,15,24.
No se hallaron diferencias relevantes en la edad media de los pacientes del estudio, contrastando con lo descrito por otros autores27,36. Sin embargo, el tiempo de evolución hasta el diagnóstico sí fue significativamente mayor, casi duplicándose en el periodo pospandemia. Podemos plantearnos como causa de esta demora en el diagnóstico la reducción de la atención sanitaria presencial durante el confinamiento, con la priorización de consultas telefónicas, en las que la valoración física y psicosocial del paciente está limitada, entre otras posibles explicaciones. Además, este retraso en la remisión nos lleva a hipotetizar que, al haber registrado en el estudio la edad de la primera valoración en nutrición, la edad de inicio del TCA en el grupo pospandemia podría ser menor en realidad. Indudablemente, este retraso en la remisión a consultas especializadas y, por tanto, en establecer el diagnóstico e iniciar el tratamiento específico empeora el pronóstico de los pacientes y dificulta su recuperación37. Algunas estrategias enfocadas a la divulgación en la población general, formación específica a personal sanitario, y rutas más ágiles para la derivación a atención especializada, entre otras, podrían ayudar a mejorar estos tiempos.
Además, se ha hallado que cuanto mayor fue la pérdida ponderal en los pacientes, menor tiempo de evolución transcurrió hasta que fueron remitidos, independientemente del momento en que comenzara el TCA (previo o durante la pandemia). En paralelo, encontramos un menor tiempo de remisión en aquellas chicas que ya presentaban amenorrea secundaria. Esta relación nos lleva a pensar que, tal vez, las desnutriciones más importantes y la presencia de amenorrea resultan más alarmantes para los pacientes, sus familias y servicios sanitarios, poniendo en marcha el proceso asistencial más rápidamente. Si esto fuera así, se debería tener en cuenta la posibilidad de un retraso diagnóstico y terapéutico en pacientes con menor pérdida de peso. Debido a esto, dichos pacientes en ocasiones podrían presentarse con un proceso más grave o cronificado.
En relación con las comorbilidades psiquiátricas, se ha observado que se presentaban con una frecuencia similar en los pacientes remitidos antes y durante la pandemia. Sin embargo, el grupo pospandemia tuvo una mayor incidencia de autolesiones y tentativas de suicidio. El incremento en las conductas autolesivas en los últimos años ya ha sido descrito también en otros estudios, e incluso la Asociación Española de Pediatría ha alertado al respecto38–40.
Los parámetros analíticos valorados no difieren de forma relevante entre ambos grupos del estudio, exceptuando los niveles de vitamina D, que fueron inferiores en los pacientes pospandemia. En un estudio publicado en 2022 se describe el frecuente déficit de vitamina D en menores de 18 años, y se plantea una posible asociación con el tiempo de confinamiento y la disminución de las actividades al aire libre41. Sin embargo, es necesario aclarar que no se controló la época del año en que se determinaron los niveles de vitamina D, al solicitarse en la analítica inicial realizada en torno a la primera valoración en nutrición, por lo que no podemos determinar el papel que pudo jugar el grado de irradiación solar en estos resultados.
Limitaciones del estudioDurante el tiempo de estudio, nuestro Centro ha sido de referencia para los TCA en nuestra provincia, por lo que consideramos que la mayoría de los pacientes pediátricos afectos de TCA estarán incluidos en la muestra, generando así un registro amplio y de gran valor para estimar la incidencia de TCA en esta franja de edad.
Sin embargo, podría ocurrir que cuadros de menor gravedad o en edades límite entre la considerada pediátrica o de adultos no hayan llegado a ser remitidos a consultas especializadas o se hayan remitido a la Unidad de adultos, con la consiguiente pérdida de casos. Por otra parte, al no disponer de BIA durante el periodo prepandemia, no se ha podido realizar una comparación de este aspecto entre ambos grupos.
Conclusiones- •
Se ha objetivado un aumento progresivo en la incidencia de TCA en niños y adolescentes en nuestra población durante los tres años posteriores al confinamiento por la pandemia por COVID-19, en comparación con los tres años previos.
- •
El diagnóstico del TCA se vio retrasado tras el confinamiento, observándose un mayor tiempo de evolución de la clínica en el momento de la primera consulta en nutrición pediátrica.
- •
Los pacientes con mayor pérdida ponderal y aquellas con amenorrea, tardaron menos tiempo en ser derivados, independientemente del momento de inicio del TCA.
- •
En los pacientes diagnosticados tras la pandemia se asociaron con mayor frecuencia conductas autolesivas e intentos autolíticos.
- •
La frecuencia de ingreso hospitalario en el momento del diagnóstico fue mayor en los pacientes remitidos durante la pandemia, lo cual es indicativo de una mayor gravedad de presentación del TCA en este periodo.
- •
Los niveles de vitamina D fueron significativamente inferiores en el grupo pospandemia, como posible reflejo de la menor exposición solar tras el confinamiento.
Este trabajo no ha recibido ningún tipo de financiación.
Consideraciones éticasEl estudio se realizó en conformidad con los principios éticos, leyes y reglamentos vigentes en Europa y España. Fue evaluado y aprobado por el Comité de Ética de la Investigación con Medicamentos de nuestro Centro.
Conflicto de interesesMercedes Murray Hurtado y Álvaro Martín Rivada han recibido apoyo económico en los últimos cinco años para desplazamiento, alojamiento y matriculación para asistir a cursos y congresos, así como pagos por su participación como docente, por parte de Nestlé Health Science, Abbott, Nutricia, Fresenius Kabi, Mead & Johnson y Casen Recordati; si bien niegan conflicto de intereses que pudieran interferir con los resultados de esta investigación. Yolanda Ramallo Quintero y Silvia Pestano García niegan tener conflictos de interés.
Agradecemos al Colegio Oficial de Médicos de Tenerife por su asesoría metodológica y estadística para la realización de este trabajo.