Caso clínico
Lactante mujer de 7 meses de edad, nacida a término, sin ningún antecedente patológico y con aumento pondoestatural normal. Consulta en un día frío de enero por la aparición de cambios de coloración en ambos pies. La madre la nota irritable desde el día anterior. Llora más, pero toma y duerme bien. Sin fiebre, ni ninguna otra sintomatología. No contacto con tóxicos ni con mercurio. No toma ninguna medicación.
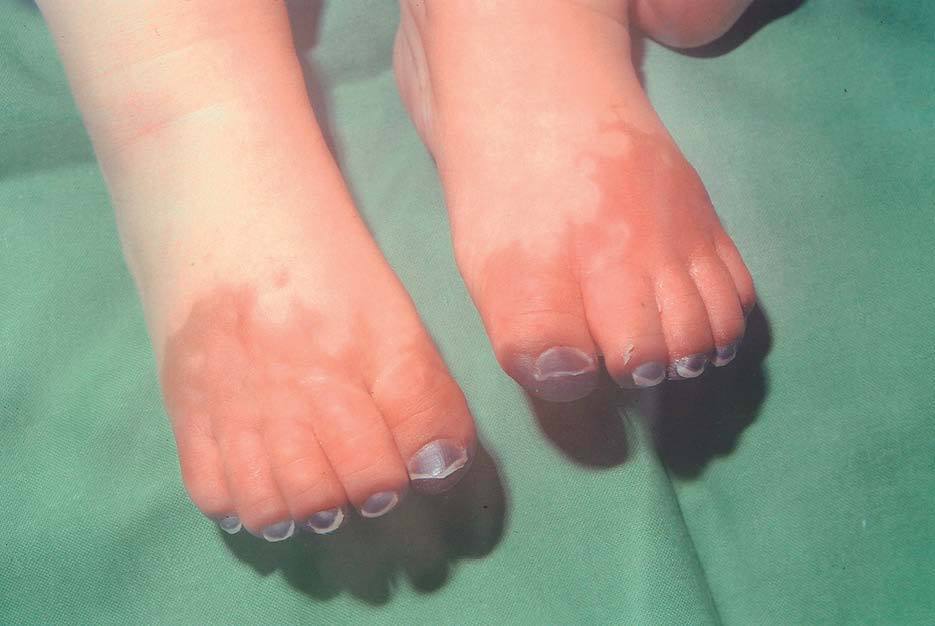
Examen físico: peso 8.100 g (P50), talla 67 cm (P50), perímetro cefálico 44 cm (P50). Afebril, buen estado general, ningún hallazgo patológico excepto frialdad y cambios simétricos de coloración en los 2 pies: enrojecimiento de la porción distal y cianosis en el extremo de todos los dedos (fig. 1). Manos normales.
Figura 1. Cambios de coloración simétricos: enrojecimiento de la porción distal del pie y cianosis en el extremo de todos los dedos.
Exploraciones complementarias: hemograma normal; PCR 2 mg/l; VSG 6 mm; estudio de coagulación normal; ANA negativos; anticuerpos antifosfolípidos negativos; inmunoglobulinas séricas normales; orina, sedimento normal.
Pregunta
¿Cuál es su diagnóstico?
Fenómeno de Raynaud
El fenómeno de Raynaud (FR) se define como una isquemia episódica de los dedos, bien de las manos o de los pies, que se presenta clínicamente como palidez, cianosis y rubor de la piel1,2. La palidez indica el vasoespasmo y la pérdida del flujo sanguíneo arterial. La cianosis se origina por la desoxigenación tisular. El rubor señala la hiperemia reactiva tras el intermitente retorno del flujo sanguíneo. Estos cambios trifásicos de coloración en respuesta al frío o al estrés fueron descritos por Raynaud en 18623. Sólo un pequeño porcentaje de pacientes muestran los cambios trifásicos, siendo más frecuentes los bifásicos (azul-rojo, blanco-rojo)4.
El espasmo arterial reversible de las extremidades puede aparecer como un síntoma aislado sin causa subyacente (FR primario o enfermedad de Raynaud), o bien asociado con una enfermedad de base (FR secundario). El FR es raro en los niños y excepcional en el lactante5-7. La serie pediátrica más extensa incluye 123 pacientes con FR, de los que el 69 % fueron primarios y el 28 % secundarios a enfermedades sistémicas del tejido conjuntivo, sobre todo esclerodermia y menos frecuentemente lupus eritematoso sistémico4. También se han descrito casos de isquemia digital asociada al síndrome de anticuerpos antifosfolípidos8. La afectación bilateral y simétrica es característica del FR primario, al igual que una mayor frecuencia de afectación de los pies4,5.
En este caso no había ninguna manifestación de enfermedad sistémica y la serología fue negativa, por lo que se diagnosticó de FR primario o enfermedad de Raynaud.
No existen guías regladas de tratamiento, que debe adaptarse tanto a la severidad del episodio como a la edad del niño. En este caso había peligro de gangrena y pérdida de sustancia, por lo que se optó por un tratamiento vasodilatador enérgico. Dada la edad y la posibilidad de efectos secundarios, se trató con perfusión continua de prostaglandinas E1 durante 2 días, a la dosis inicial de 0,05 μg/kg de peso/min, disminuyendo a 0,02 μg/kg de peso/min cuando se evidenció la mejoría. La evolución fue favorable, sin recidiva al acabar la perfusión y sin efectos secundarios graves. El tratamiento de los casos menos graves incluye protección contra el frío y vasodilatadores orales.
Correspondencia: Dr. P. Frontera Izquierdo.
Servicio de Pediatría. Hospital Universitario La Fe.
Padre Ferrís, 24, pta 5. 46009 Valencia. España.
Correo electrónico: frontera_pvi@gva.es
Recibido en noviembre de 2005.
Aceptado para su publicación en julio de 2006.