Introducción
La obesidad y sus complicaciones constituyen un problema importante de salud pública cuya forma eficaz de control pasa necesariamente por la prevención desde edades muy precoces, por la detección de las familias de riesgo y por la evaluación clínica y antropométrica seriada en los centros de atención primaria. Su diagnóstico es fundamentalmente clínico. Las pruebas complementarias estarán destinadas al diagnóstico de sus complicaciones y al uso de marcadores precoces y por ello, subclínicos, de afectación cardiovascular.
Diagnóstico de la obesidad
La valoración de un niño con sobrepeso y obesidad se fundamenta en una historia clínica específica para orientar la etiología de la obesidad y cuantificar la gravedad de la misma.
Anamnesis
Estará dirigida a conocer las circunstancias sociofamiliares y personales del niño implicadas en el desarrollo de la sobrenutrición o de la obesidad. Se obtendrán los siguientes datos:
Antecedentes familiares
Tienen un gran interés porque el niño con sobrepeso proviene generalmente de familias con obesidad, lo que es altamente predictivo para su futuro. Se debe recoger el peso y talla de los padres y de los hermanos así como los antecedentes familiares de accidentes cardiovasculares (< 55 años en varones y de 65 años para las mujeres), dislipemias, diabetes, hipertensión arterial, etc.1.
Antecedentes personales y perfil de desarrollo
Se incluirá el peso y talla al nacer, el tipo de lactancia y la cronología de la alimentación complementaria. Es esencial recoger aspectos referentes a la actividad física del niño (tiempo dedicado al deporte, horas de estudio, de televisión y/o de videojuegos, etc.) y hábitos tóxicos, como el consumo de cigarrillos, etc. Un dato de gran interés para la interpretación del estado de nutrición
es aproximar el perfil de desarrollo del niño porque aporta una información extraordinariamente valiosa para detectar el momento a partir del cual el paciente ha ido desviándose hacia los percentiles altos2. Generalmente se realiza mediante percentiles gráficos donde se pueden visualizar longitudinalmente las medidas de peso y talla desde el nacimiento. Estas se pueden extraer de la cartilla de salud.
Ingesta dietética
El conocimiento de los hábitos alimenticios y de la ingesta del niño en relación a sus necesidades puede orientar sobre si el origen del sobrepeso es exógeno o no. Las encuestas dietéticas de carácter cuantitativo (recuerdo de 24 h, cuestionario de frecuencia, registro de ingesta con pesada de alimentos durante varios días), proporcionan un conocimiento más exacto pero tienen el inconveniente de que requieren dietistas entrenados. También se puede hacer una aproximación con la historia dietética, preguntando al paciente por el tipo de alimento y cantidad aproximada ingerida en las principales comidas del día, completándolo con la frecuencia diaria o semanal de los principales grupos de alimentos2. Se podrá valorar especialmente el consumo de refrescos y zumos industriales, alimentos precocinados y snacks.
Exploración clínica
Se realizará con el paciente desnudo o en ropa interior para distinguir aspectos relacionados con la constitución así como la presencia de alteraciones fenotípicas y/o signos de enfermedad. Se valorará la distribución de la adiposidad: generalizada, si ésta tiene una distribución por todo el cuerpo, periférica o ginoide cuando está localizada en caderas y troncular o central o androide. Es frecuente observar estrías en las regiones laterales del abdomen y en las caderas. En los niños/as mayores debe explorarse siempre el grado de desarrollo puberal (telarquia y pubarquia en la chicas y genitalia y pubarquia en los chicos), que con frecuencia está adelantado. En algunos chicos el exceso de grasa subcutánea puede simular una ginecomastia que no es real. La ausencia de tejido glandular a la exploración sirve para diferenciarla de la verdadera ginecomastia3. La exploración debe incluir siempre el registro de la presión arterial y su confrontación con los percentiles para la edad y sexo.
Exploración antropométrica
La sistemática antropométrica de la evaluación nutricional debe hacerse con las siguientes medidas e índices:
Medidas antropométricas básicas
Se obtendrán las siguientes medidas: peso, talla, perímetro braquial (en el brazo izquierdo o no dominante), pliegues cutáneos (tricipital y subescapular izquierdos o del lado no dominante) y perímetros cintura-cadera. Hay que destacar que los niños con obesidad exógena suelen tener una talla normal o por encima de lo normal debido a que tienen una velocidad de crecimiento acelerada. En caso contrario (talla baja) hay que valorar un posible trastorno hormonal como déficit de hormona de crecimiento, hipotiroidismo, etc.3. Es muy importante medir los perímetros de cintura y cadera en los pacientes con obesidad troncular, ya que son factores de riesgo cardiovascular en la edad adulta.
Interpretación
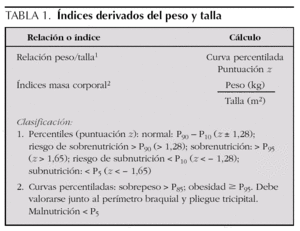
Una vez recogidas las medidas del paciente es necesario contrastarlas con los patrones de referencia, lo que puede hacerse mediante percentiles o calculando las puntuaciones z4,5. La forma idónea de expresar la medida del niño y poderla comparar con las de otros niños de diferente edad y sexo es mediante las puntuaciones z.
Índices para definir el sobrepeso y la obesidad
Relación peso/talla. Se calcula habitualmente en niños pequeños, valorando la relación de estas medidas, independientemente de la edad. Para ello se dispone de patrones percentilados o percentiles (P). También se puede calcular la puntuación z. Su interpretación es la siguiente6,7: entre P10-P90 (- 1,28 < z < 1,28) el estado de nutrición probablemente es normal; la relación superior al P90 (> 1,28) indica riesgo de sobrenutrición y por encima del P95 (> 1,65) obesidad (tabla 1).
Índice de masa corporal. El índice de masa corporal (IMC) (peso en kg/talla en m2) es el índice que más se emplea para definir el sobrepeso y la obesidad. Su principal desventaja es que varía con la edad. Por tanto su valoración se debe realizar mediante curva percentilada o con el cálculo de puntuaciones z. Se define obesidad cuando el IMC ≥ P95 o puntuación z ≥ 1,65. Los niños con valores de IMC comprendidos entre el P85 y el P95 tienen riesgo de obesidad6,8. Es esencial señalar que valores elevados sólo significan sobrepeso. Para discriminar si se trata de un exceso de grasa (obesidad) o de masa magra (constitución atlética) habrá que realizar la medida del perímetro braquial y del pliegue cutáneo o bien realizar cálculos de la composición corporal referidos más adelante.
Valoración antropométrica de la composición corporal
Masa grasa. Se puede valorar mediante la medición de pliegues cutáneos en relación a la edad (curva percentilada, puntuación z), área grasa del brazo (nomograma de Gurney y Jelliffe)9 y grasa total y porcentaje de la grasa corporal mediante ecuaciones de predicción a partir de dos pliegues10.
Masa magra o masa libre de grasa. Se puede aproximar restando del peso la grasa total o también calculando el área muscular del brazo según el nomograma de Gurney y Jelliffe.
Exploraciones complementarias
Determinaciones bioquímicas
En niños con factores de riesgo cardiovascular (antecedentes familiares, distribución troncular, etc.) se debe determinar el perfil lipídico (colesterol y fracciones, triglicéridos y lipoproteína a), la glucemia basal y los niveles de insulina. Se ha observado que los niveles de la proteína C reactiva, como marcador de inflamación general, se correlacionan positivamente con el IMC y con los cocientes aterogénicos de los lípidos. Por ello, probablemente su determinación longitudinal pueda tener un interés pronóstico.
Técnicas de cuantificación de la composición corporal
Además de la antropometría se emplea la impedancia bioeléctrica (BIA). Recientemente se han publicado valores de normalidad de BIA en niños españoles11. Otra técnica para cuantificar la composición corporal es la densitometría, que permite cuantificar el contenido mineral óseo, por lo que su realización es útil para valorar qué pacientes tienen o están en riesgo de desarrollar osteoporosis.
Radiografía de carpo
El niño con obesidad exógena tiene acelerado el crecimiento, con talla alta y maduración esquelética acelerada. La finalidad de la radiografía de carpo es valorar la maduración esquelética y relacionarla con la edad cronológica del niño. El método más utilizado para su lectura es la comparación con el atlas de Greulich y Pyle
Comorbilidades asociadas a la obesidad
El incremento progresivo de la obesidad se asocia con complicaciones a corto y a largo plazo entre las que destacan las alteraciones del metabolismo lipídico, hipertensión arterial, diabetes mellitus tipo 2, síndrome metabólico, esteatosis hepática, litiasis biliar, problemas psicológicos, problemas respiratorios y ortopédicos12-14.
Alteraciones del metabolismo lipídico
La asociación entre las alteraciones del metabolismo lipídico y la obesidad está ampliamente documentada desde los clásicos estudios epidemiológicos norteamericanos15,16. En concreto, los niños y adolescentes obesos tienden a tener elevado el colesterol total, el colesterol de las lipoproteínas de baja densidad (c-LDL) y los triglicéridos y disminuido el colesterol de las lipoproteínas de alta densidad (c-HDL). Así mismo, la tendencia a que estas concentraciones patológicas persistan en el tiempo (tracking) hace que la probabilidad de que los niños obesos se conviertan en adultos obesos y con dislipemia alta, por lo que tienen un especial riesgo de aterogénesis y de enfermedad cardiovascular. Se estima que el 77 % de los niños obesos serán adultos obesos, y es probable que la persistencia de los factores de riesgo de enfermedad cardiovascular a lo largo de la infancia sea la que confiera dicho riesgo, más que la obesidad en sí misma17; de ahí la importancia de la identificación de estos factores de riesgo en niños obesos.
Además, estas alteraciones del metabolismo lipídico se asocian con hiperinsulinismo18. El hiperinsulinismo aumenta la síntesis de colesterol de las lipoproteínas de muy baja densidad (c-VLDL) y por tanto contribuye al aumento de triglicéridos y de c-LDL en plasma. La resistencia a la acción de la insulina sobre la lipoproteinlipasa en los tejidos periféricos puede contribuir también al aumento de los triglicéridos y de c-LDL, lo que lleva a una situación en que la capacidad de degradación del c-HDL supera a su capacidad de síntesis18.
Hipertensión
Es una complicación frecuente de la obesidad que puede observarse en escolares y adolescentes obesos. Es muy importante su detección precoz, por lo que toda exploración del paciente obeso debe incluir la medición sistemática de la presión arterial. Se considera hipertensión arterial cuando el promedio de tres determinaciones de la presión arterial se encuentra en P95 y de riesgo cuando es mayor que el P90. Las tablas de referencia se pueden consultar en: http://www.nhlbi.nih.gov/health/prof/ heart/hbp/hbp_ped.pdf
Numerosos estudios han confirmado la asociación entre la ganancia ponderal, el porcentaje de grasa corporal, el hiperinsulinismo y la hipertensión arterial12,13. El mecanismo fisiopatológico propuesto es que el hiperinsulinismo conlleva a la retención crónica de sodio, al aumento de la actividad del sistema nervioso simpático y a la estimulación del crecimiento vascular del músculo liso. Todo ello, junto con una predisposición genética y algunos otros factores ambientales predisponentes sería la causa de la hipertensión en estos pacientes, la cual puede ser reversible con la pérdida de peso.
Diferentes estudios epidemiológicos han mostrado que los valores de presión arterial suelen mantenerse a lo largo de la edad pediátrica hasta la edad adulta. Sin embargo, existen múltiples mecanismos genéticos y ambientales que influyen en el desarrollo de la hipertensión, por lo que es difícil valorar en qué medida la obesidad y/o la hiperinsulinemia influyen en su génesis18.
Resistencia a la insulina y diabetes mellitus tipo 2
En la obesidad se producen unas alteraciones en la homeostasis de la glucemia. Inicialmente hay trastornos antilipólisis mediados por la insulina, disminución del aclaramiento de la glucosa y un incremento de la resistencia a la insulina que ocasiona hiperinsulinemia. Estas alteraciones tienen lugar antes de que se produzca hiperglucemia13. El riesgo de que se desarrolle una diabetes mellitus tipo 2 aumenta con el tiempo de duración de la obesidad y la intensidad de la misma. En niños y adolescentes suele ser asintomática, aunque puede haber hallazgos casuales (glucosuria) o signos inespecíficos (candidiasis vaginal)18.
El mecanismo fisiopatológico por el que la obesidad induce a la resistencia a la insulina no se conoce con exactitud, influyendo, además de factores genéticos, el patrón de distribución de la grasa corporal13. La grasa visceral se caracteriza por una alta actividad lipolítica con incremento de la producción de ácidos grasos libres. Así mismo segrega una serie de sustancias (leptina, resistina, adiponectina, angiotensina, inhibidor del activador del plasminógeno de tipo 1, citocinas, etc.) las cuales junto a unas alteraciones en la concentración de hormonas (aumento de glucocorticoides, disminución de hormona de crecimiento y del factor de crecimiento insulínico tipo 1, etc.) serían las responsables de la aparición de la resistencia a la insulina así como de otras comorbilidades como dislipemia, hipertensión arterial y tendencia a la trombogénesis19,20. La acumulación de la grasa intraabdominal con esta alta actividad metabólica sería la responsable de este cortejo sindrómico. De ahí la importancia que tiene medir la circunferencia abdominal como indicador de la presencia de tejido adiposo intraabdominal14,19.
Síndrome metabólico
Las comorbilidades asociadas a la obesidad referidas anteriormente son factores de riesgo para el desarrollo de la enfermedad cardiovascular aterosclerótica, como se ha demostrado en adultos14,19,20. Estos factores incluyen obesidad abdominal, dislipemia, hipertensión e hiperglucemia con resistencia a la insulina, a los que pueden añadirse microalbuminuria y una predisposición a la trombogénesis14,19.
Aunque el síndrome metabólico puede demostrarse en la edad pediátrica, no existen unos criterios claramente definidos para su diagnóstico. Dado que cada uno de los factores involucrados tiene la tendencia de mantenerse a lo largo de la infancia y adolescencia hasta llegar al período adulto (tracking), se ha propuesto extrapolar criterios de adultos a los niños, ajustando los correspondientes valores pediátricos para edad y sexo. Así se han propuesto como puntos de corte de cada parámetro los siguientes valores: circunferencia abdominal mayor del P75 para la edad y sexo, hipertrigliceridemia superior a 100 mg/dl, concentración de c-HDL < 50 mg/dl, presión arterial superior al P90 para la edad, sexo y talla21 y glucemia superior a 110 mg/dl. Usando estos criterios pediátricos se ha comprobado que un tercio de los adolescentes obesos norteamericanos padece síndrome metabólico22. En el futuro, cuando estos adolescentes sean adultos se podrá saber si estos criterios diagnósticos son o no adecuados. En cualquier caso estos datos indican que el síndrome metabólico puede comenzar en la edad pediátrica.
En resumen, los expertos piensan que el síndrome metabólico es el agrupamiento de una serie de factores clínicos que asociados incrementan el riesgo de desarrollo de enfermedad cardiovascular y de diabetes mellitus tipo 2, que la influencia de cada uno de los factores difiere de unos individuos a otros y que el objetivo del tratamiento no es el síndrome metabólico en sí mismo sino el de cada uno de sus componentes (y otros que pueden concurrir en el mismo individuo, como el tabaquismo). Sin embargo, el diagnosticar un síndrome metabólico no aporta nuevos datos sobre la patogénesis de la enfermedad cardiovascular aterosclerótica y por tanto el objetivo del tratamiento sigue siendo el tratar cada uno de los factores de riesgo, independientemente de que el paciente tenga o no varios o todos los componentes del síndrome metabólico. Además, el síndrome metabólico no predice un mayor riesgo de futuras complicaciones que el que predice individualmente cada uno de sus componentes23. Todo ello indica la necesidad de más estudios que aporten datos para valorar el auténtico significado clínico del síndrome metabólico.
En cualquier caso, la valoración de las posibles comorbilidades de un paciente obeso debe incluir:
1.Determinación del IMC utilizando tablas de referencia validadas. La medición del perímetro abdominal aumenta el valor predictivo de la presencia de los factores de riesgo citados anteriormente. En España se dispone de gráficas de referencia realizadas con esta finalidad24.
2.Determinación de la presión arterial referida a la edad, sexo y talla21.
3.Estudios analíticos para la valoración del síndrome metabólico: glucemia en ayunas, insulina basal, colesterol total y sus fracciones y triglicéridos.
Los pacientes con alguna de estas determinaciones analíticas patológicas y/o con hipertensión deben ser referidos a una unidad especializada en el tratamiento de la obesidad. Así mismo los pacientes obesos con otros factores de riesgo (historia familiar de obesidad mórbida, dislipemia, hipertensión y/o diabetes mellitus tipo 2, acantosis nigricans, ovario poliquístico, etc.) deben ser referidos para valorar la necesidad de realizar otros estudios como la curva de glucemia tras la sobrecarga de glucosa, la determinación de hemoglobina glucosilada, el electrocardiograma y la radiografía de tórax (búsqueda de hipertrofia ventricular izquierda), la determinación de microalbuminemia, etc.
Alteraciones psicológicas
Existe relativamente poca información sobre las relaciones existentes entre la obesidad infantojuvenil y los factores psicosociales13. Los niños y adolescentes obesos tienen menos autoestima y mayor tendencia a la depresión. Socialmente suelen estar aislados y tienen menos amigos que los no obesos, estableciéndose un círculo vicioso entre depresión y pérdida de la autoestima con problemas de integración social25. Además la depresión influye para que tengan mayor IMC cuando son adultos26. Ello obliga al pediatra a tener conocimientos básicos de psicopatología para detectar los problemas psicosociales que puedan tener los niños obesos y, en su caso, iniciar el tratamiento y/o remitirlo a un centro especializado en el tratamiento de pacientes obesos que tenga un equipo multidisciplinar con psicólogo/psiquiatra27.
Complicaciones gastrointestinales (esteatosis, litiasis)
Entre ellas destacan por su prevalencia la esteatosis y esteatohepatitis no alcohólica que pueden tener hasta el 30 % de los adultos obesos. Su diagnóstico incluye la ecografía y la determinación periódica de transaminasas. Los pacientes obesos que requieren un estudio más profundo son aquellos que tienen una elevación persistente de transaminasas (≥ 2 veces los valores normales), siendo en algunos casos necesaria la biopsia hepática para determinar el grado de fibrosis y/o transformación cirrótica y también para descartar otras etiologías7,28.
Otro problema es la mayor incidencia de litiasis biliar, particularmente frecuente en chicas obesas, especialmente si han hecho régimen y han adelgazado de forma considerable y rápida. En su patogenia influyen el incremento de la saturación biliar de colesterol, deshidratación, hipomotilidad de la vesícula biliar por dietas bajas en grasa y la acción estrogénica29.
Otras complicaciones
El sobrepeso conlleva con frecuencia problemas ortopédicos como la epifisiólisis de cadera, tibia vara, patología de la rodilla, etc. En casos extremos puede condicionar el síndrome de apnea obstructiva del sueño y en muchos casos trastornos psicológicos causados por la inadaptación social.
Tratamiento
El objetivo fundamental del tratamiento de la obesidad se centra en conseguir el peso ideal para la talla, manteniendo los aportes nutricionales necesarios para no interferir en el crecimiento. Tanto la prevención como el tratamiento de la obesidad infantojuvenil se basan en tres pilares fundamentales: motivación, dieta y ejercicio físico.
La experiencia demuestra que lo más importante es conseguir la adhesión del niño y del entorno familiar y social a los principios de la prevención y tratamiento de la obesidad y el sobrepeso. En atención primaria debe estar la clave para conseguir que los niños sigan una dieta y un estilo de vida saludables que sean incorporados como hábitos por el niño y su entorno familiar. Para ello es imprescindible conseguir un ambiente favorable y establecer los obligados cambios en la familia y en la sociedad. Además, es sumamente importante motivar al propio paciente, ya que sin su colaboración es imposible obtener buenos resultados.
Tratamiento dietético
El principio de la intervención dietética se fundamenta en ajustar la energía y los nutrientes a las necesidades reales del niño. En general, las recomendaciones de ingesta están sobreestimadas por la escasa actividad física que realizan la mayoría de los obesos. La estrategia para mantener un peso corporal, y sobre todo una masa grasa, adecuados se puede establecer a dos niveles: corrección de errores e intervención dietética activa.
Corregir los errores
Lo primero que resaltan la mayoría de las encuestas en la población infantojuvenil española es la elevada ingesta de grasa a expensas de la disminución de los hidratos de carbono. El segundo error debe buscarse en la distribución de la energía. Un alto porcentaje de escolares omite el desayuno, que es sustituido por un almuerzo poco saludable en el que predomina la bollería. Todos los estudios nutricionales aportan evidencias sobre la importancia del desayuno. Las recomendaciones a este respecto deberían ser: primero, desayunar todos los días; segundo, que el aporte calórico en esta comida (junto con el almuerzo de media mañana) sea cercano al 25 % de la energía total diaria y tercero, que la leche (o productos lácteos), la fruta y los cereales deben ser componentes obligados del desayuno.
En general, para evitar episodios de sobreingesta por hambre incontrolada, el número total de comidas no debería ser inferior a 4 al día, con una distribución energética del 25 % entre desayuno y almuerzo; 30-35 % en la comida; 15 % en la merienda y el resto en la cena.
Otro error debería buscarse en la selección de los menús30. Se sabe que no hay alimentos malos ni buenos, sino una adecuada o inadecuada cantidad y frecuencia de los mismos al elaborar el menú. Los principales errores radican en el incremento de la cantidad y frecuencia con que se ingiere carne y derivados cárnicos a expensas del pescado, la escasa ingesta de verduras, hortalizas, frutas y, en menor grado, de legumbres, el excesivo consumo de bollería y aperitivos de bolsa así como de bebidas blandas y, en general, el aumento de la densidad calórica de la dieta. La diferente composición de los alimentos en macronutrientes y micronutrientes justifica la recomendación de variarlos. Esta variación debe incluir también a los alimentos de cada grupo, lo que amplía la oferta de nutrientes y evita la monotonía de los menús. Finalmente también se debería dirigir la atención a los aspectos culinarios, en los que radican errores importantes. En la tabla 2 se exponen los aspectos más aconsejables.
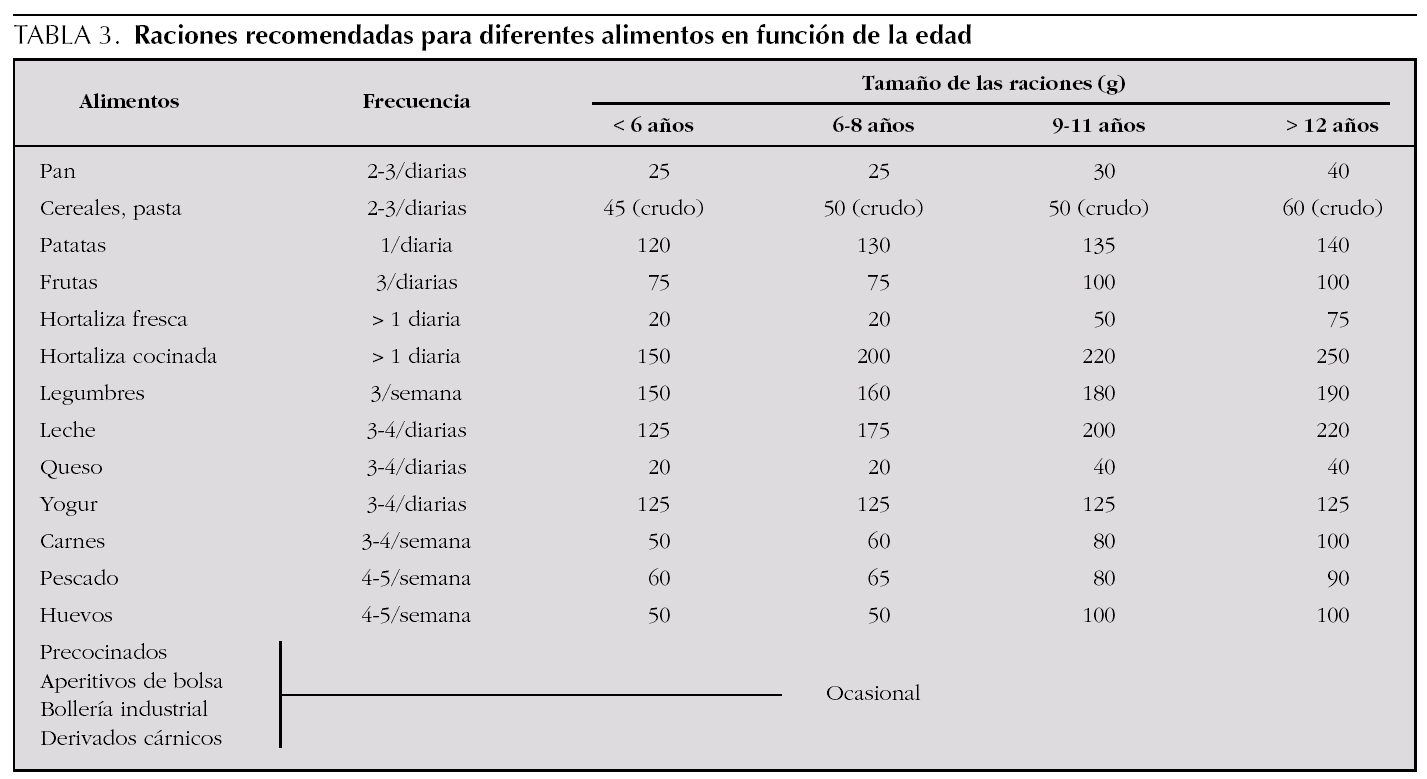
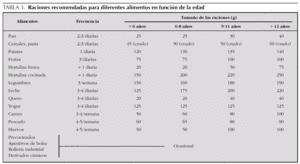
Es evidente que en la sociedad en la que nos encontramos se ha llegado a la situación de comer sin hambre y beber sin sed, con oferta y posibilidad de alimentarse a cualquier hora. Además, se ha ido incrementando de forma progresiva el tamaño de las raciones, por lo que es necesario señalar a las familias la necesidad de atenerse a las habitualmente recomendadas. En la tabla 3 se describen las recomendadas actuales para niños y adolescentes31. Para defenderse del excesivo aporte convendría seguir ciertas estrategias (tabla 4), así como conocer los alimentos y el valor energético de los mismos. También es importante informar sobre los alimentos de bajo valor calórico (infusiones, zumos de tomate o zanahoria, caldos vegetales, todo tipo de frutas y hortalizas, cereales integrales, etc.), así como los de alto aporte energético (todos los frutos secos, palomitas de maíz, patatas fritas tipo chips, etc.). Hay que recordar que aunque el alcohol está prohibido en toda la etapa infantojuvenil, se debe incluir esta información por el alto aporte energético de los mismos (7 kcal/g), hecho con frecuencia ignorado por los adolescentes.
Intervención nutricional
Dieta hipocalórica moderada. Cuando el niño no responde positivamente a la política de corrección de errores, además de un programa de actividad física estará indicada una dieta hipocalórica moderada, especialmente si la obesidad es progresiva e incide en niños de más de 6-7 años. La programación de la misma debe hacerse sobre la base de una encuesta dietética de las características citadas anteriormente. Tras ello se adaptará la dieta rebajando el aporte calórico no más de un 30 % del habitual y procurando elegir los alimentos que le gusten al niño. Nunca debe prohibirse ningún tipo de alimento, y si los preferidos del niño son hipercalóricos, se reservarán para ocasiones especiales.
Los objetivos del tratamiento de la obesidad varían en función de la edad del niño, del tiempo de evolución, de la respuesta a los tratamientos previos y sobre todo de la intensidad de la obesidad. En el sobrepeso y en obesidades leves bastará con corregir los errores, pero en las obesidades moderadas será necesaria una intervención nutricional, con una dieta hipocalórica calculada en función de la edad cronológica, no del peso, teniendo como objetivo mantener el peso corporal de forma que, al no interferir el crecimiento en la talla, se vaya reduciendo el IMC. Solamente en las obesidades graves o rebeldes habrá que recurrir a dietas hipocalóricas, más controladas, llegando a restringir la ingesta hasta un 25-30 % de la recomendada a un niño de la misma edad y sexo.
Los objetivos que hay que cumplir con este tipo de dietas deben pactarse con el paciente, modificando la dieta a medida que se van cumpliendo. Lógicamente la pérdida ponderal se acompaña de una disminución del gasto energético, ya que desciende no sólo la grasa, sino también la masa magra. Por ello es importante incrementar el ejercicio físico a medida que el niño pierde peso y gana agilidad, con el doble objetivo de mantener la dieta hipocalórica sin que sea excesivamente restrictiva e incrementar la masa muscular.
El alto índice de fracasos a largo plazo con las dietas hipocalóricas ha obligado a diseñar nuevas estrategias de tratamiento, variando sobre todo los porcentajes de los distintos macronutrientes. Una excelente revisión de las mismas32 aporta algunos datos que probablemente haya que tener en cuenta en el futuro. Sin embargo, la falta de experiencia en niños no permite hasta el momento más recomendaciones que dietas hipocalóricas equilibradas, con aumento de la fibra y de los ácidos grasos monoinsaturados y disminución de los hidratos de carbono que tienen un alto índice glucémico33.
Dietas de muy bajo aporte calórico. Se denominan así a las dietas de 500-600 kcal. En ellas deben mantenerse al menos 1,5-2 g/kg de peso/día de proteínas de alto valor biológico para evitar la pérdida de masa muscular y 1 g/kg de peso/día de hidratos de carbono para evitar la hipoglucemia y la acidosis. Estas dietas tan restrictivas se utilizan poco en Pediatría y cuando se indican, en casos muy concretos de obesidades mórbidas, deben emplearse durante períodos cortos de tiempo, bajo la estrecha vigilancia del especialista y en régimen de hospitalización. Por tanto nunca estarán indicadas en atención primaria.
Otros tipos de dietas. Las dificultades para mantener un peso adecuado en la opulenta y sedentaria sociedad en que vivimos han hecho proliferar, especialmente a nivel divulgativo, multitud de dietas y remedios adelgazantes. La mayoría de los medios de comunicación (revistas, periódicos, radio, televisión, internet) incluyen de forma habitual recomendaciones sobre dieta y salud y especialmente sobre alimentación y obesidad. En muchas ocasiones se trata de dietas hipocalóricas desequilibradas, dietas disociativas, dietas excluyentes, monodietas, etc., sin fundamento científico reconocido y con la posibilidad de que produzcan efectos secundarios importantes en la etapa infantojuvenil. Esta información llega a manos de las familias, pero también de los adolescentes que, en muchas ocasiones, las utilizan sin ningún tipo de vigilancia (incluso en niños con peso corporal normal). El pediatra debe conocer estas ofertas divulgativas y dotar a los niños y a sus familias de la información y herramientas adecuadas para que puedan ser críticos con ellas. Por otra parte, hay que destacar que sus efectos nunca se mantienen en el tiempo al apartarse de los hábitos al uso en nuestra sociedad.
Actividad física
Los componentes del gasto energético total son el gasto energético en reposo, la termogénesis inducida por la dieta, el crecimiento y la actividad física. En un niño de vida sedentaria cerca del 70 % corresponde al gasto energético en reposo, 8-10 % a la termogénesis inducida por los alimentos y el 20 % al gasto energético derivado de la actividad física. Se acepta que el ejercicio físico realizado con regularidad incrementa la masa muscular, eleva el gasto energético total y puede llegar a reducir la masa visceral adiposa, independientemente de la disminución en el riesgo de hiperlipidemia y de diabetes mellitus34. Sin embargo, el coste energético del ejercicio físico vigoroso es inferior al contenido calórico de muchos alimentos considerados como fast foods, por lo que puede afirmarse que la actividad física como terapéutica de la obesidad no puede considerarse como una licencia para comer lo que se desee. Por ejemplo, caminar a 5 km/h consume 200 kcal, que es el mismo número de calorías que contiene una bolsa de patatas fritas de 30 g.
El estilo de vida sedentario, y en concreto el tiempo que se pasa sentado frente al televisor, está relacionado con el desarrollo de obesidad. El impacto de ver la televisión se debe, por un lado, al tiempo que se quita a actividades físicas más o menos vigorosas y por otro al influjo de la publicidad sobre alimentos atractivos. La actividad física, como uno de los componentes del equilibrio energético, desempeña un papel central en el desarrollo y en la evolución de la obesidad. El estudio de Gortmaker35, en una población de 11 a 14 años de edad, en Massachussets, utilizando acelerómetro Tritrac, revela una actitud sedentaria que ocupa el 73 % de un día típico entre semana, con una duración media de inactividad de más de 11 h al día y con un mayor porcentaje de actividades físicas vigorosas en niños (1,2 h) en relación a las niñas (0,9 h). De todo ello se deduce que es muy importante reducir el tiempo dedicado a ver la televisión y aumentar el dedicado a una actividad física moderada y enérgica como estrategia adecuada para reducir la obesidad infantil. Uno de los enfoques más esperanzadores es establecer programas de actividad física en la escuela, siendo también deseable el desarrollo de actividades físicas extraescolares especialmente para aquellos niños que sólo tienen jornada escolar de mañana.
El aumento del gasto energético ocasionado por el ejercicio físico breve no resulta compensado por cambios en la ingesta de energía. Si se realiza con regularidad un ejercicio físico intenso y de forma prolongada tendremos dos situaciones distintas según el grado de adiposidad. En los sujetos no obesos existirá una tendencia a balancear el gasto energético extra ocasionado por el ejercicio físico adaptando la ingesta de energía de forma adecuada para conseguir ese equilibrio en un plazo aproximado de 3 días. Por el contrario, en el obeso, probablemente por el exceso de energía almacenada, no se comprueba este mecanismo compensador36.
La utilidad del ejercicio físico en el tratamiento de la obesidad infantil se ha revisado tras compilar 13 estudios realizados en niños obesos sometidos a diversos programas de actividad física de al menos 2 meses de duración, que se compararon con un grupo control no sometido a un programa de ejercicios físicos37. En algunos estudios se observó que los pacientes sometidos a programas de ejercicio físico presentaron una reducción significativa de la grasa corporal38,39, mientras que en otros estudios no se demostró tal hecho40. Los resultados de la comparación de dieta más ejercicio físico también son contradictorios. Así, en unos estudios se demuestra que la dieta más el ejercicio físico produce cambios significativos en la composición corporal41,42, mientras que en otros no se demuestra tal beneficio43,44. Por tanto, existen datos limitados sobre el papel de la actividad física en el tratamiento de la obesidad infantil.
Se suele argumentar que un factor decisivo en el desarrollo y mantenimiento de la obesidad es la escasa actividad física45. Sin embargo, la investigación en este aspecto es difícil de realizar46 pues la actividad física se realiza de muchas maneras y en múltiples contextos. Lo más habitual para recoger datos sobre la actividad física es el empleo de un cuestionario respondido por el propio niño o por sus padres. El problema principal de este tipo de cuestionarios es que no recoge adecuadamente muchas actividades, de intensidad variable, que se realizan a lo largo del día. Para una evaluación más aproximada de la actividad física es imprescindible el empleo de detectores de movimientos como los acelerómetros47 y así diversos autores han publicado sus resultados comprobando que los niños obesos realizan menor actividad física en ejercicios físicos moderados e intensos que los no obesos48,49. La recomendación actual para los adultos y niños mayores de 2 años es que realicen una actividad física moderada a intensa durante 30 min al día al menos 5 días a la semana (y a ser posible todos los días de la semana), aunque parece más oportuno la recomendación de 60 min diarios de una actividad física moderada a intensa al menos 5 días a la semana50,51.
Tratamiento farmacológico y tratamiento quirúrgico
El incremento en los últimos años de la obesidad, especialmente grave y mórbida, y de las comorbilidades asociadas plantea la necesidad de utilizar otros recursos, como fármacos o cirugía, en aquellos pacientes en los que ha fracasado el tratamiento dietético.
Tratamiento farmacológico
La utilización de fármacos anorexígenos o lipolíticos en pediatría es aún limitada y, al igual que en adultos, siempre debe combinarse con un cambio de los hábitos de vida (reducción de la ingesta calórica e incremento del ejercicio). El tratamiento farmacológico permite descensos modestos pero significativos de peso, por lo que puede ser útil en algunos pacientes como terapia adyuvante52,53.
Orlistat y sibutramina son los 2 fármacos que más se han utilizado en pediatría. Orlistat es un inhibidor de la lipasa pancreática que a dosis de 120 mg tres veces al día disminuye la absorción de grasa en un 30 %. Los efectos secundarios que puede provocar son diarreas, flatulencia y un aumento importante del contenido graso de las heces. Esto último puede condicionar incontinencia fecal, por lo que muchos pacientes reducen voluntariamente el consumo de grasas. Durante el tratamiento se precisa suplementación con vitaminas liposolubles, ya que hay un aumento de las pérdidas por vía digestiva. Este fármaco produce una reducción media del IMC del -1,9 kg/m2 siempre que se asocie a medidas dietéticas y ejercicio físico. En Estados Unidos está aprobado en niños mayores de 12 años. Disminuye el riesgo cardiovascular, ya que desciende los valores de colesterol total, c-LDL y mejora la resistencia periférica a la insulina52,54. En el Vademécum español sólo precisa que "no está destinado para uso en niños".
La sibutramina es un fármaco que tiene una acción central y actúa inhibiendo la absorción de serotonina, noradrenalina y dopamina. Tiene un efecto anorexígeno e incrementa el gasto calórico. Su utilización está aprobada en Estados Unidos a partir de los 16 años a una dosis de 10-20 mg/día. El Vademécum español sólo especifica que "no se dispone de suficientes datos para el uso en niños y adultos jóvenes menores de 18 años". Este fármaco induce en adultos una reducción media de 5 kg siempre que se combine con cambios en el estilo de vida. Sin embargo, a partir del sexto mes de tratamiento, la pérdida ponderal es escasa ya que se produce un efecto plateau por fenómenos de contrarregulación. Los efectos secundarios más frecuentes son el aumento de la frecuencia cardíaca y de la presión arterial, insomnio, ansiedad, depresión y cefalea, que en ocasiones obligan a retirar el tratamiento. Si bien disminuye los niveles posprandiales de insulina y de triglicéridos y aumenta los niveles de c-HDL, produce una reducción escasa del riesgo cardiovascular. Existen muy pocos estudios que evalúen el efecto de la combinación de estos 2 fármacos y la mayoría se han realizado en adultos, pero parece que no hay mayor pérdida de peso cuando se utilizan ambos que con sibutramina en monoterapia8,52.
La metformina sólo está indicada en niños con diabetes mellitus tipo 2 pero no en pacientes con intolerancia a la glucosa. Tiene un efecto anorexígeno y produce una reducción de los valores de glucosa e insulina, de la gluconeogénesis, de la oxidación de los ácidos grasos, de los valores de triglicéridos, de c-LDL y de los depósitos de grasa, especialmente subcutáneos. Parece que también tiene un efecto beneficioso sobre la esteatohepatitis no alcohólica. Es un fármaco que habitualmente se tolera bien pero puede aparecer cierto malestar intestinal que mejora al mezclarlo con alimentos. Se ha de administrar conjuntamente con tiamina (vitamina B1) y piridoxina (vitamina B6) ya que aumenta su excreción urinaria. Está contraindicada en pacientes con patología cardíaca, hepática, renal y gastrointestinal8,52.
La leptina es una hormona cuya función es informar sobre las reservas grasas de nuestro organismo. Pese a que se ha postulado mucho sobre su utilidad como tratamiento de la obesidad, en la actualidad su uso queda reservado exclusivamente para los pacientes que tienen un déficit selectivo de leptina. En estos casos los resultados son espectaculares52. Otros fármacos con efectos anorexígenos que se utilizan en adultos son el topiramato y la fluoxetina55, aunque no hay estudios realizados en niños.
Tratamiento quirúrgico
A pesar de las reticencias que existen sobre el tratamiento quirúrgico de la obesidad en la edad pediátrica, cada vez hay más equipos que lo incluyen en el abordaje de las grandes obesidades (IMC > 40) con importantes comorbilidades asociadas. Tanto la selección de los pacientes como el seguimiento posterior deben ser realizados por un equipo multidisciplinar de expertos que incluya gastroenterólogos, cirujanos, dietistas y psicólogos. El seguimiento nutricional debe mantenerse durante años, especialmente en el embarazo y lactancia, ya que los posibles efectos a largo plazo son aún poco conocidos. Hay sociedades que ya han emitido sus recomendaciones para la selección de los pacientes candidatos a cirugía bariátrica, como la American Pediatric Surgical Association Clinical Task Force on Bariatric Surgery56 (tabla 5). Las indicaciones de este tipo de cirugía en pacientes en edad pediátrica son mucho más restrictivas que en adultos ya que el pronóstico de la obesidad en el niño es mejor, las comorbilidades son menos graves y la pérdida brusca de peso puede influir en el crecimiento. Esta cirugía siempre ha de plantearse tras haber fracasado en los objetivos deseados tras realizar un tratamiento dietético intensivo con un aumento de la actividad física. La cirugía es, por lo tanto, la última opción.
La técnica quirúrgica recomendada en niños es el bypass gástrico mediante Y de Roux. Tras la cirugía se pierde el 50-60 % del peso, pérdida que en la mayoría de los pacientes se mantiene al cabo de los años. Los efectos secundarios que se han encontrado son déficit de hierro (50 % de los casos), de ácido fólico, de tiamina y de calcio (30 %), colecistitis (20 %), infección y dehiscencia de la herida (10 %), síndrome de intestino corto y obstrucción gástrica (5-10 %), atelectasias, neumonías (12 %), dumping y fallecimiento (1-5 %). Otras posibles técnicas quirúrgicas no definitivas son el banding y el balón gástrico pero es escasa la experiencia en la edad pediátrica. El balón gástrico se coloca durante 6 meses prorrogables a 12 y es más seguro que el banding, ya que los efectos secundarios son escasos. La pérdida de peso que se logra con estas dos técnicas es aproximadamente del 20 %.
Comité de Nutrición de la AEP
L. Suárez Cortina (Coordinadora), J. Aranceta Bartrina, J. Dalmau Serra, A. Gil Hernández, R.A. Lama More, M. Martín Mateos, V. Martínez Suárez, P. Pavón y R. Uauy Dagach.
Correspondencia: Dra. L. Suárez Cortina.
Coordinadora del Comité de Nutrición de la Asociación Española de Pediatría.
Servicio Pediatría. Hospital Ramón y Cajal.
Ctra. de Colmenar, km 9,1. 28034 Madrid. España.
Correo electrónico: lsuarez.hrc@salud.madrid.org
Recibido en enero de 2007.
Aceptado para su publicación en enero de 2007.