La malformación de Arnold-Chiari (MAC) se caracteriza por herniación congénita o adquirida del cerebelo a través del foramen magnum produciendo compresión en el tronco cerebral1. La MAC tipo II consiste en un desplazamiento caudal de la unión bulbomedular, bulbo, protuberancia y IV ventrículo1 que se asocia a hidrocefalia, siringomielia y anomalías del cuerpo calloso en el 90% de los casos, y a mielomeningocele hasta en el 70% de los pacientes2. Tiene, al contrario que la tipo I, expresión clínica en la infancia, y se puede manifestar en el neonato como un rápido deterioro neurológico con disfunción troncoencefálica, incluyendo disfagia, nistagmo en la mirada inferior, hipotonía facial, pausas de apnea, estridor, neumonías aspirativas, paresia unilateral de extremidades superiores y opistótonos. En el niño de mayor edad que no presenta esta afectación en el período neonatal la sintomatología es más larvada, diagnosticándose habitualmente en una fase más tardía1.
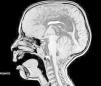
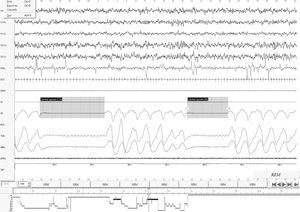
Presentamos un paciente de 10 años de edad en la actualidad, de origen peruano, que fue diagnosticado en su país de mielomeningocele lumbar con hidrocefalia secundaria y paraplejia flácida de extremidades inferiores. Portador de válvula de derivación ventrículo-peritoneal desde los 18 días de vida. A los 4 años es evaluado por primera vez en nuestra consulta por infecciones respiratorias de vías altas de repetición y ronquido nocturno sin asociar pausas de apnea. Destaca facies adenoidea y paladar ojival con faringe y otoscopia bilateral normales, y una paraplejia flácida con amiotrofia de ambos miembros inferiores y nistagmo en la mirada extrema lateral hacia ambos lados. Ante esta sintomatología se deriva a otorrinolaringología objetivándose hipertrofia adenoidea sin hipertrofia amigdalar, realizando adenoidectomía a los 5 años como tratamiento de las infecciones de vías altas de repetición. En la revisión post-operatoria en nuestra consulta 6 meses después, persiste ronquido nocturno y en las últimas 2 semanas asocia pausas respiratorias frecuentes durante el sueño, que se encuentra fragmentado con somnolencia diurna llamativa, solicitando ante la sintomatología de síndrome de apnea del sueño una vídeo-polisomnografía (VPSG) nocturna estándar (monitorización de 5 derivaciones EEG bipolares, EOG, ECG, EMG de músculos submentonianos y tibial anterior derecho, registro del flujo aéreo nasobucal mediante cánula, del esfuerzo respiratorio torácico y abdominal y de la saturación de O2). La VPSG mostró un sueño constituido por 4 ciclos, perturbado en su estructura, con un índice de eficiencia disminuido de 73%, una latencia del sueño de 41 min y de la primera fase REM de 217 min, y un porcentaje de sueño REM (18%) disminuido en relación con el tiempo total de sueño. La saturación media de oxihemoglobina fue de 95% y la mínima de 87% durante el sueño REM. Se registraron ronquidos, y un total de 3 apneas y 7 hipopneas obstructivas acompañadas de arousal y de desaturación de O2 en la postura de decúbito supino y en fases de sueño lento, pero fundamentalmente en fase REM. El IAH/h fue de 1,37. No se registraron apneas centrales (fig. 1). Se solicita entonces, ante el cuadro clínico y la presencia de mielomeningocele, RM craneoespinal con la que se diagnostica malformación de Arnold-Chiari tipo II y se objetiva válvula de derivación ventrículo-peritoneal normofuncionante y otras lesiones asociadas (fig. 2). Con el diagnóstico de SAHOS leve y la presencia de sintomatología progresiva se decide intervención quirúrgica de la MAC a los 7 años mediante craniectomía suboccipital y laminectomía de C1 y C2 con apertura de la duramadre y plastia para aumento del espacio espinal y de fosa posterior. Cuatro meses después de la intervención, refiere disminución significativa de los síntomas con ronquido ocasional y despertares nocturnos menos frecuentes, desapareciendo por completo el resto de la sintomatología. Se realiza polisomnografía de control a los 8 meses de la cirugía observándose una mejoría significativa, con desaparición de los eventos respiratorios de tipo obstructivo y mejoría de la saturación media de oxihemoglobina que es del 95% con una saturación mínima del 92%. Se evidencian 6 apneas de origen central (IAH/h 1,19), que no modifican la saturación de oxihemoglobina, la frecuencia cardíaca (ECG) ni el EEG (fig. 3).
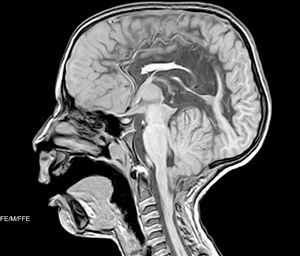
Resonancia nuclear magnética craneoespinal: corte sagital que muestra malformación de Arnold-Chiari tipo II con hipogenesia del cuerpo calloso y quiste interhemisférico asociado. Hipogenesia del vermis cerebeloso, válvula de derivación ventricular con ventrículos colapsados, lesión porencefálica temporooccipital izquierda, múltiples anomalías del desarrollo cortical consistentes en múltiples heterotopias subependimarias y subcorticales y posible polimicrogiria frontal.
El síndrome de apnea del sueño, incluidas apneas-hipopneas centrales, obstructivas y mixtas, puede ser la primera y/o única manifestación de la MAC2,3. Para explicar su aparición se han postulado 2 tipos de disfunción: la del tracto respiratorio superior, que explicaría las apneas obstructivas, y la alteración en el control respiratorio, que originaría las apneas centrales4. El origen de estas se relaciona con la compresión e isquemia en el sistema neuronal pontinomedular respiratorio causado por la propia malformación, que se agrava si asocia siringomielia o impresión basilar4,5, por lo que para su diagnóstico es clave la RM cráneo-espinal5,6. En el SAHOS, manifestación clínica predominante en nuestro paciente, no ha quedado claramente definida su patogenia. Doherty et al. postulan que existe una pérdida del reflejo protector del tracto respiratorio superior, que a través del nervio vago mantiene la vía aérea superior abierta cuando aumenta la presión negativa intratorácica debido a su obstrucción7.
El tratamiento de elección de la MAC tipo II, al contrario que la tipo I, es quirúrgico, siendo este de indicación urgente si el paciente presenta disfagia, estridor o pausas de apnea8. Se ha descrito en adultos mejoría de la sintomatología y de los resultados evidenciados en la polisomnografía en las pausas de apnea de origen central con el tratamiento descompresivo mediante cirugía9, sin embargo, existen pocos datos acerca de la mejoría de las pausas obstructivas. Se ha publicado recientemente, en un caso similar al nuestro con MAC tipo II e hidrocefalia, la práctica resolución del SAHOS que presentaba el enfermo tras cirugía de reemplazamiento de la válvula de derivación ventrículo-peritoneal sin corrección quirúrgica de la malformación. Este grupo postula que las pausas obstructivas podían deberse más al aumento de la presión intracraneal por la hidrocefalia que a la propia malformación10.
En nuestro caso, la ausencia de malformaciones asociadas como siringomielia o impresión basilar, la competencia de la válvula de derivación ventrículo-peritoneal con ausencia de hidrocefalia en la RM de inicio, la progresión de la sintomatología tras la adenoidectomía y la práctica resolución de la clínica tras la intervención neuroquirúrgica, nos lleva a pensar que la anomalía de Chiari tipo II era la causa principal del SAHOS de nuestro paciente. Reseñar que aunque el IAH/h apenas se modifica con la intervención porque aparecen apneas centrales que el paciente no presentaba, estas no tienen repercusión hemodinámica ni alteran el EEG, y la mejoría de la sintomatología se debe a la desaparición de los eventos obstructivos en la polisomnografía de control posquirúrgica.