El empleo de fármacos en niños es complicado, tanto más cuanto menor es el paciente y si se encuentra ingresado en unidades especiales. Se pretende describir su uso en una unidad de cuidados intensivos neonatales (UCIN) y comprobar su adecuación a las guías actuales y las causas de las malas prescripciones.
Material y métodosSe realizó un estudio prospectivo durante un año. Se clasificaron los fármacos como indicados, no indicados y fuera de indicación, según su ficha técnica. La clasificación de los pacientes se llevó a cabo por medio de la consideración de su peso al nacimiento y su enfermedad.
Ingresaron 41 pacientes. El peso medio fue de 2.122,2±1.167,5g. El tiempo medio de ingreso en la UCIN fue de 11,9±20,2 días. Se registraron 172 prescripciones farmacéuticas, correspondientes a 33 principios activos. El número medio de tratamientos fue de 5,1 por paciente. Los fármacos más prescritos fueron ampicilina (31), gentamicina (31), teofilina (15), tensioactivo exógeno (11) y midazolam (10). El grupo que recibió un mayor número de tratamientos fue el de los pacientes con peso inferior a 750g con complicaciones (17,3±19,7 por paciente). La indicación más frecuente fue riesgo de infección por transmisión vertical (59), seguida de pausas de apnea (21), sedación (14), sepsis (14) y enfermedad de la membrana hialina (11). Se indicaron 61 fármacos (35%), estuvieron fuera de indicación 100 (58%) y fueron no indicados 11 (6%). Las causas de clasificación como no indicado o fuera de indicación de una prescripción farmacéutica más frecuentes fueron la edad del paciente (52) y la indicación para la que se empleó (52).
ConclusionesMás de la mitad de los fármacos prescritos no se adecuan a su ficha técnica. De los 33 principios activos, más de la mitad (18) están indicados según ésta. Los medicamentos empleados para las entidades más frecuentes (profilaxis de la infección vertical, pausas de apnea, sepsis y sedación) no son adecuados según lo expuesto en su ficha técnica.
The employment of medicaments in children is complicated, so much more minor all that is the patient and if it is deposited in special units. We try to describe their use in a neonatal intensive care unit, to verify their adequacy with regard to the current guides and the reasons of the wrong prescriptions.
Mterial and methodsA market study was realized for one year. One classified the medicaments as indicated, not indicated and out of indication, according to their specification sheet. The classification of the patients was carried out considering their weight to the birth and pathology.
41 patients entered. The average weight was 2122,2±1167,5g. The average time of revenue in neonatal intensive care unit was 11,9±20,2 days. There were registered 172 pharmaceutical prescriptions, corresponding 33 active principles. The average number of treatments was of 5,1 for patient. The most prescribed medicaments were ampiciline (31), gentamicine (31), teofiline (15), surfactant exogenous (11) and midazolam (10). The group that received more treatments was that of minors of 750g. with complications (17,3±19,7 for patient). The most frequent indication was a risk of infection for vertical transmission (59), followed of pauses of apnea (21), sedation (14), sepsis (14) and hyaline membrane disease (11). Were indicated 61 medicaments (35%), out of indication 100 (58%), and not indicated 11 (6%). The reasons of classification as not indicated or out of indicacion more frequent were the age of the patient (52) and the indication for the one that used (52).
ConclusionsMore than the half of the prescribed medicaments are not indicated or out of indication to their specification sheet. Of 33 active principles, more than the half (18) are indicated according to their specification sheet. The medicines used for the most frequent entities (prevention vertical infection, pause of apnea, sepsis and sedation) are not adapted as exposed in their specification sheet.
La utilización de fármacos en niños es un tema controvertido. Su administración es habitualmente mucho más compleja que en adultos. Este hecho se acentúa a medida que disminuye la edad del paciente. Es en el grupo de los neonatos en el que es más difícil prescribir la medicación, por tanto, es el más susceptible a errores.
Hay escasos estudios sobre errores en la medicación en pacientes pediátricos publicados en las revistas internacionales de mayor impacto. Se ha estimado el número de éstos en un 4 a un 17% de los ingresos hospitalarios1. La variabilidad puede ser porque gran parte de estos estudios se realizan por parte de los servicios de farmacia, los que registran en mayor o menor medida el número y tipo de errores, así como por la diversa metodología empleada.
En muchas ocasiones se extrapolan las dosis utilizadas en adultos2. Esto es debido a la falta de definición de las dosis pediátricas3. Este hecho puede llevar a cometer errores, ya que la farmacocinética y la farmacodinámica de muchos fármacos varían en los neonatos debido a su distinta fisiología4. En los adultos, los efectos colaterales y las reacciones adversas suelen deberse a errores humanos o a una utilización irracional. En los niños intervienen otros factores5, como la falta de datos clínicos concretos. Hay fármacos que sólo se han ensayado en adultos. Algunos se administran en la edad pediátrica como porciones de comprimidos aplastados o disueltos, o del polvo contenido en una cápsula, por lo que es complicada la correcta dosificación. En ocasiones, los niños pequeños se atragantan o asfixian debido a que no se utilizan formatos o estructuras adecuados.
La Organización Mundial de la Salud (OMS) exige, como se recoge en su manifiesto «Promoting safety of medicines for children»6, recientemente publicado, que se refuercen el seguimiento y la seguridad de los fármacos cuando se empleen en este grupo de edad.
En los últimos años se han elaborado diversas monografías acerca del uso de fármacos en niños7. Asimismo, se han publicado en la literatura médica nacional varios artículos sobre la experiencia de varios hospitales españoles en la prescripción en su unidad de cuidados intensivos neonatales (UCIN)8–10. En estas unidades se producen fallos frecuentemente a la hora de utilizar la medicación. Los errores pueden ocurrir en cualquier eslabón de la cadena de uso de medicamentos, ya sea en la selección y prescripción del fármaco por parte del médico, en la transcripción de las órdenes médicas, en la formulación y dispensación del fármaco por parte de la farmacia o en la administración por parte del personal de enfermería. Estos errores pueden deberse tanto a equivocaciones por parte del personal sanitario como a carencias o fallos del sistema de utilización de medicamentos11.
Los errores en el empleo de fármacos pueden tener consecuencias de gravedad y repercusión muy variables, desde la ausencia de clínica hasta la muerte o diversos grados de morbilidad. Asimismo, generan un gasto económico extraordinario para el sistema sanitario y numerosas demandas judiciales.
El objetivo principal del presente estudio es describir el uso de fármacos en la UCIN del Complejo Asistencial de León, así como comprobar la adecuación de éstos respecto a las recomendaciones que aparecen en las guías existentes actualmente. Asimismo, se pretende describir las causas de las malas prescripciones.
Para todo esto, además de las prescripciones farmacéuticas, se analizarán las características de los pacientes ingresados en la UCIN, así como las incidencias ocurridas durante su ingreso.
Pacientes y métodosSe diseñó un estudio prospectivo en la UCIN del Servicio de Pediatría y Neonatología del Complejo Asistencial de León. Incluyó a todos los pacientes ingresados desde el 1 de marzo de 2007 hasta el 29 de febrero de 2008, lo que representa un período de un año. La UCIN del Servicio de Neonatología cuenta con 4 puestos, uno de ellos habilitado para aislamiento.
Los datos recogidos de cada paciente fueron la fecha de nacimiento, la fecha de ingreso, la fecha de ingreso en la UCIN, la fecha de alta, la fecha de alta en la UCIN, el peso al nacimiento, el diagnóstico principal y otros diagnósticos y fármacos administrados, dentro de los que se recogieron el principio activo, la indicación, la vía, la dosis, la posología y la duración del tratamiento. La recogida de datos se realizó rellenando un cuestionario diseñado previamente con los datos correspondientes a cada paciente incluido en el estudio.
Únicamente se tuvieron en cuenta los tratamientos empleados durante el tiempo de estancia en la UCIN, no se incluyó su prolongación en cuidados intermedios ni los tratamientos posteriores.
Se excluyeron del estudio las prescripciones de nutrición parenteral, perfusiones de electrólitos, derivados hemáticos, soluciones de heparina para mantenimiento de los accesos vasculares y profilaxis de la oftalmia neonatal y de la enfermedad hemorrágica del recién nacido.
No se han reflejado las modificaciones en la dosis de los fármacos utilizados para un mismo proceso ni los ajustes de ésta, se tuvo en cuenta la dosis definitiva o la más empleada. Cuando un fármaco se empleó en el mismo paciente para procesos distintos, estos empleos se registraron por separado. Asimismo, se ha registrado por separado un mismo fármaco que se ha empleado siguiendo distinto tipo de administración (perfusión continua, bolo, pautado).
Los diagnósticos principales se agruparon en varias categorías según el peso al nacimiento y la presencia o no de enfermedades en el neonato; se obtuvo un total de 8 grupos: con peso inferior a 750g sin complicaciones, con peso inferior a 750g con complicaciones, con peso de 750 a 1.499g sin complicaciones, con peso de 750 a 1.499g con complicaciones, con peso de 1.500 a 2.499g sin complicaciones, con peso de 1.500 a 2.499g con complicaciones, con peso superior a 2.500g sin complicaciones y con peso superior a 2.500g con complicaciones.
Para la clasificación de los fármacos se tuvieron en cuenta las recomendaciones que aparecían en su ficha técnica, registrada en el Catálogo de especialidades farmacéuticas del Consejo General del Colegio Oficial de Farmacéuticos del año 200812 y la Agencia Española de Medicamentos y Productos Sanitarios (AEMPS). Según la indicación de su uso respecto a esta ficha técnica se dividieron en los siguientes grupos:
Fuera de indicación (off-label): aquellos que se utilizan en condiciones distintas a las incluidas en la ficha técnica en este grupo de población para la dosis o frecuencia de administración, el intervalo de edad, la vía de administración o la indicación.
No indicados (unlicensed): aquéllos no autorizados por la Dirección General de Farmacia y Productos Sanitarios (DGFPS), que incluyen las fórmulas magistrales, los medicamentos no autorizados, los de uso compasivo y los medicamentos extranjeros.
Indicados: aquéllos utilizados según las condiciones incluidas en la ficha técnica para este grupo de población.
Cuando un fármaco se clasificó como fuera de indicación o como no indicado se señaló la causa. Las encontradas durante el estudio fueron las siguientes:
- •
Edad: la mencionada en la ficha técnica no correspondía con la del paciente en que se empleó el fármaco. No había contraindicación expresa en el caso de los clasificados como fuera de indicación. Se clasificaron como no indicados aquéllos contraindicados para pacientes de esa edad.
- •
Indicación de uso: aquélla para la que se empleó en el paciente no era la que aparecía en la ficha técnica.
- •
Posología: la indicada en la ficha técnica no coincidía con la empleada en el paciente.
- •
Fórmula magistral.
Se realizó un análisis descriptivo: frecuencia absoluta y relativa en las variables cualitativas, media con su desviación estándar en las variables cuantitativas, estudio analítico mediante el test de la t de Student para las variables cuantitativas y test de ÷2 para las variables cualitativas, con la corrección de Yates cuando alguna celda tenía un valor inferior a 5, y con los datos de odds ratio y de su intervalo de confianza del 95%; se consideró significativo si p<0,05.
El manejo y análisis estadístico de los datos se llevó a cabo con el programa SPSS (Statistical Package for the Social Scienses, disponible en: URL: www.spss.com).
Durante los 12 meses que representó el período de estudio estuvieron ingresados en la UCIN del Complejo Asistencial de León un total de 41 pacientes, de los que 17 fueron varones y 24 fueron mujeres. El peso medio al nacimiento fue de 2.122,2 ± 1.167,5g (610 a 4.936g), con una mediana de 1.649g. Hubo un total de 26 pacientes con peso inferior o igual a 2.500g y 15 con un peso superior a 2.500g.
El tiempo medio de ingreso en la Unidad de Neonatología (incluido el ingreso en la UCIN) fue de 21,1 ± 22,5 días, con una mediana de 18 días (1 a 108 días). El tiempo medio de ingreso en la UCIN fue de 11,9 ± 20,2 días (1 a 108 días) con una mediana de 4 días. Se trasladó a otros hospitales a 3 pacientes y fallecieron un total de 7 pacientes: 3 varones y 4 mujeres.
EnfermedadEl número de pacientes incluidos en cada grupo definido según la clasificación por peso y enfermedad, así como el número de traslados y fallecidos en cada uno de éstos se ve reflejado en la tabla 1.
Clasificación de los pacientes según su peso y su enfermedad
| Grupo | Pacientes | Traslados | Fallecimientos | Media de fármacos |
| <750g sin complicaciones | 0 | – | – | – |
| <750g con complicaciones | 4 | – | 3 | 17,3±19,7 |
| 750 a 1.499g sin complicaciones | 3 | – | – | 3±1 |
| 750 a 1.499g con complicaciones | 9 | – | 1 | 4,3±1,8 |
| 1.500 a 2.499g sin complicaciones | 1 | – | – | 3 |
| 1.500 a 2.499g con complicaciones | 9 | 1 | 2 | 2,9±1,5 |
| >2.500g sin complicaciones | 0 | – | – | – |
| >2.500g con complicaciones | 15 | 2 | 1 | 4,3±2,7 |
Se registraron un total de 172 prescripciones farmacéuticas, correspondientes a un total de 33 principios activos distintos.
Se emplearon 5,1 ± 6,5 fármacos por paciente (0 a 40 fármacos por paciente), lo que corresponde a 0,36 fármacos/paciente/día. Un total de 6 pacientes no recibieron tratamiento farmacológico alguno.
Los fármacos más frecuentemente prescritos fueron ampicilina (en 31 ocasiones), gentamicina (31), teofilina (15), tensioactivo exógeno (11) y midazolam (10). La frecuencia absoluta de prescripción de cada fármaco se refleja en la tabla 2.
Número de prescripciones por fármaco e indicación según la ficha técnica
| Fármaco | Indicado | Fuera de indicación | No indicado | Causa | |
| Ampicilina | 31 | – | 31 | – | Edad |
| Gentamicina | 31 | – | 31 | – | Indicación |
| Teofilina | 15 | – | 15 | – | Indicación |
| Surfactante | 11 | 11 | – | – | |
| Midazolam | 10 | – | 10 | – | Edad |
| Vancomicina | 7 | 7 | – | – | |
| Cafeína | 6 | – | – | 6 | Fórmula magistral |
| Fenobarbital | 6 | 6 | – | – | |
| Dopamina | 5 | – | – | 5 | Edad |
| Polivitamínicos | 5 | 5 | – | – | |
| Cefotaxima | 4 | 4 | – | – | |
| Ranitidina | 4 | 4 | – | – | |
| Adrenalina | 3 | 3 | – | – | |
| Amikacina | 3 | 2 | 1 | – | Posología |
| Ceftacidima | 3 | 3 | – | – | |
| Fentanilo | 3 | – | 3 | – | Edad |
| Fluconazol | 3 | 3 | – | – | |
| Paracetamol | 3 | 3 | – | – | |
| Bicarbonato | 2 | 2 | – | – | |
| Dexametasona | 2 | – | 2 | – | Indicación |
| Dobutamina | 2 | 2 | – | – | |
| Furosemida | 2 | 2 | – | – | |
| Acetilcisteína | 1 | 1 | – | – | |
| Anfotericina B | 1 | – | 1 | – | Edad |
| Atracurio | 1 | – | 1 | – | Edad |
| Budesonida | 1 | – | 1 | – | Indicación |
| Hierro | 1 | 1 | – | – | |
| Metamizol | 1 | – | 1 | – | Edad |
| Nistatina | 1 | 1 | – | – | |
| Óxido nítrico | 1 | – | 1 | – | Indicación |
| Prostaglandina E1 | 1 | – | 1 | – | Indicación |
| Salbutamol | 1 | – | 1 | – | Indicación |
| Tobramicina | 1 | 1 | – | – | |
| Total | 172 | 61 | 100 | 11 |
Los pacientes fallecidos recibieron una media de 9,2 ± 15,3 fármacos y los trasladados de 5,3 ± 3,5 fármacos.
Según la clasificación por peso y enfermedad, el grupo que recibió un mayor número de tratamientos farmacológicos fue el de pacientes con peso inferior a 750g con complicaciones, con una media de 17,3 ± 19,7 fármacos por paciente. La media de prescripciones farmacológicas por grupo se refleja en la tabla 1.
Características de los fármacosLa vía de administración más empleada fue la intravenosa (en 133 ocasiones), seguida de la oral (19), intratraqueal (12), inhalada (3), intramuscular (3) y tópica (2: una oftálmica y otra cutánea). La posología más utilizada fue la pautada de forma horaria (en 114 ocasiones), ya fuera cada 6h (5), cada 8h (11), cada 12h (87) o cada 24h (11). Se emplearon fármacos en monodosis en 33 ocasiones y en perfusión continua en 19. No se especificó la pauta en 6 ocasiones, 5 de las cuales correspondían a los complejos polivitamínicos.
Se emplearon como fórmula magistral un total de 6 prescripciones farmacéuticas, todas ellas correspondientes a la cafeína.
La frecuencia absoluta de las indicaciones por las que se prescribió cada fármaco se refleja en la tabla 3.
Indicaciones de uso de los fármacos
| Riesgo infeccioso | 59 |
| Pausas de apnea del prematuro | 21 |
| Sedación | 14 |
| Sepsis | 14 |
| Enfermedad de la membrana hialina | 11 |
| Bradicardia/hipotensión | 8 |
| Convulsiones | 6 |
| No especificado | 6 |
| Infección fúngica | 5 |
| Bacteriemia | 4 |
| Displasia broncopulmonar | 4 |
| Fiebre | 4 |
| Reanimación cardiopulmonar | 4 |
| Protección gástrica | 3 |
| Ductus arterioso persistente | 2 |
| Enterocolitis necrosante | 2 |
| Oliguria | 2 |
| Conjuntivitis | 1 |
| Melenas | 1 |
| Secreción traqueal | 1 |
Según la clasificación de los fármacos respecto a la indicación de su uso según los datos que figuran en su ficha técnica, se indicaron 61 fármacos (35,5%) correspondientes a 18 principios activos, se clasificaron como fuera de indicación 100 fármacos (58,1%), correspondientes a 14 principios activos, y se clasificaron como no indicados 11 fármacos (6,4%), correspondientes a 2 prescripciones farmacéuticas. La amikacina se clasificó como indicada o fuera de indicación a causa de su posología en distintas ocasiones.
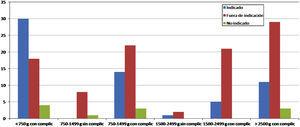
La clasificación según la indicación de las prescripciones farmacéuticas para los grupos de pacientes según su clasificación por peso y enfermedad se refleja en la tabla 4 y en la figura 1. Asimismo, se ha reflejado la razón entre los fármacos indicados y el resto (fuera de indicación más no indicados). El grupo de pacientes con una mayor razón fue el de 750g con complicaciones (30/22) y aquél con una menor razón fue el de 1.500 a 2.499g con complicaciones (5/21).
Clasificación por indicación según la ficha técnica respecto a la clasificación de los pacientes por su peso y su enfermedad
| Grupo | Fármacos | Indicado | Fuera de indicación | No indicado | Razón* |
| <750g con complicaciones | 52 | 30 | 18 | 4 | 30/22 |
| 750 a 1.499g sin complicaciones | 9 | 0 | 8 | 1 | 0/8 |
| 750 a 1.499g con complicaciones | 39 | 14 | 22 | 3 | 14/25 |
| 1500 a 2.499g sin complicaciones | 3 | 1 | 2 | 0 | 1/2 |
| 1500 a 2.499g con complicaciones | 26 | 5 | 21 | 0 | 5/21 |
| >2.500g con complicaciones | 43 | 11 | 29 | 3 | 11/32 |
| Total | 172 | 61 | 100 | 11 | 61/111 |
*Razón: indicados/(no indicados + fuera de indicación).
La clasificación de cada fármaco se ve reflejada en la tabla 2, así como la causa por la que se clasificó como fuera de indicación o de no indicación.
La causa más frecuente de que una prescripción farmacéutica se clasificara como fuera de indicación fue la indicación de uso (en 52 ocasiones), seguida de la edad del paciente (47) y en una ocasión la posología con que se empleó.
Las causas de que una prescripción farmacéutica se clasificara como no indicada fueron el uso de fórmula magistral (en 6 ocasiones) y la edad del paciente (5). En ningún caso se pautó un medicamento no autorizado, extranjero o como uso compasivo. La dosis y la vía de administración del fármaco nunca representaron la causa de no adecuación.
DiscusiónEl empleo de fármacos en la UCIN es una realidad cotidiana y necesaria en la práctica médica diaria. Los pacientes ingresados en estas unidades precisan en muchas ocasiones ingresos prolongados, así como tratamientos complejos. La mayor parte de los pacientes presentan varias complicaciones durante su ingreso, cada una de las cuales precisa un tratamiento distinto.
Hasta en un 58% de las ocasiones los fármacos empleados se encuentran fuera de la indicación especificada en la ficha técnica e incluso un 6% no están indicados según ésta. Esto concuerda con los resultados obtenidos en otros estudios similares9. No obstante, de los 33 fármacos distintos empleados, están indicados 18, están fuera de indicación 14 y están no indicados solamente 2. Hay estudios que estiman el uso de fórmulas magistrales en los recién nacidos en un 12,7% de los fármacos13, mientras que en el presente sólo se empleó en un 8,3%.
El grupo que recibió mayor número de tratamientos farmacológicos fue el de muy grandes prematuros (peso al nacimiento inferior a 750g). Esto es debido a que son los que precisan ingresos más largos y presentan mayor número de complicaciones durante éstos. Lo siguieron los grupos de grandes prematuros con complicaciones (peso al nacimiento entre 750 y 1.499g) y aquéllos nacidos a término de la gestación. En este último grupo, es debido a que la causa del ingreso siempre es una enfermedad grave, candidata a un tratamiento complejo. Los grupos que recibieron menor número de tratamientos farmacológicos fueron los grandes prematuros sin complicaciones durante el ingreso y los prematuros (peso al nacimiento entre 1.500 y 2.499g). Los pacientes fallecidos y trasladados recibieron por lo general mayor número de medicamentos, ya que, por lo general, presentaban una enfermedad más grave.
Los fármacos empleados en el protocolo de profilaxis para infecciones bacterianas por Streptococcus agalactiae por transmisión vertical14, la ampicilina y la gentamicina son los que forman el grueso de las prescripciones farmacéuticas fuera de indicación según lo reflejado en su ficha técnica. El uso de estos fármacos en este grupo de edad y en estas unidades está ampliamente estudiado y justificado en la literatura científica nacional e internacional15–18.
Otros medicamentos que con su empleo aumentaron el número de aquéllos no adecuados según la ficha técnica fueron los empleados en el tratamiento de las pausas de apnea del prematuro, enfermedad muy frecuente en los pacientes ingresados en la UCIN. Muchas publicaciones avalan el uso de la teofilina19 (fuera de indicación) y de la cafeína19,20 (no indicada al tratarse de una fórmula magistral), ambas englobadas en el grupo de las xantinas como fármacos de primera elección para el tratamiento de esta enfermedad. Ocurre lo mismo con el empleo de midazolam21,22 o de fentanilo23 para la sedación y la analgesia de los recién nacidos.
El resto de los fármacos no adecuados según la ficha técnica se emplean en menos ocasiones. Hay publicaciones en la literatura científica que respaldan la utilización de gran parte de ellos. Así ocurre con la dexametasona en la displasia broncopulmonar24, la anfotericina B en la micosis25, el atracurio como relajante muscular en la intubación26, la prostaglandina E1 en los pacientes con persistencia del ductus arterioso27,28 y el óxido nítrico en los pacientes con hipertensión pulmonar29. El empleo en neonatos de alguno de ellos es más controvertido al haber poca experiencia, como es el caso de los broncodilatadores (el salbutamol o la budesonida en la displasia broncopulmonar30).
En el caso del metamizol se planteó una duda al clasificarlo como fuera de indicación o no indicado. Su uso está contraindicado en Estados Unidos. A pesar de esta contraindicación, su uso está aceptado como antitérmico y analgésico débil a moderado31. Finalmente, se decidió clasificarlo como fuera de indicación al no figurar una contraindicación explícita en su ficha técnica.
El grupo de muy grandes prematuros fue aquél en que hubo mayor proporción de fármacos indicados; el de prematuros con complicaciones fue aquél en que la proporción fue menor. Esto es debido a que en éste, la mayor parte de los fármacos se empleó para la profilaxis de la infección bacteriana por transmisión vertical y en las pausas de apnea del prematuro.
No son frecuentes en la UCIN otro tipo de errores a la hora de usar medicamentos, como los causados por déficits educativos del personal sanitario, mucho más frecuentes en otros tipos de unidades o servicios32. Ningún paciente de los registrados en el estudio presentó perjuicio alguno debido a los tratamientos farmacéuticos pautados durante el período de estudio.
No se han registrado en el presente estudio características importantes a la hora de emplear fármacos en la UCIN. Es habitual el manejo de diluciones para conseguir aplicar de manera efectiva la dosis que necesita el paciente, debido a las pequeñas cantidades que precisa. Los errores a la hora de transcribir la orden médica y aplicarla por el personal de enfermería, habituales según algunos estudios32, son infrecuentes en esta unidad. Esto es debido a la fluidez existente en la comunicación entre todo el personal sanitario y la posibilidad de aclaración de dudas. Medidas básicas como la higiene de manos al manipular a los pacientes33 se llevan a cabo con rigor y no suponen una fuente de complicaciones mayores.
En la práctica médica cotidiana de la UCIN es frecuente el empleo de fármacos. Esta práctica, difícil de por sí, se ve complicada por la escasa atención que se presenta a estos pacientes en la ficha técnica de los fármacos. Este problema parece surgir de la falta de estudios de fármacos en niños. Las distintas agencias reguladoras, como la Food and Drug Administration (FDA, URL:www.fda.gov), European Medicines Agency (EMEA, URL:www.emea.europa.eu) y AEMPS (URL: www.agemed.es) realizan un constante esfuerzo por promocionar la realización de ensayos clínicos en niños.