Comparar los resultados de alveoloplastias secundarias realizadas en nuestro Hospital cuando utilizamos material de osteosíntesis y cuando el injerto óseo no precisa de dicho material, relacionándolos con factores como el sexo y la edad.
Material y métodosRealizamos estudio retrospectivo de los años 2014-2019 en nuestro Hospital y seleccionamos los pacientes que cumplían los criterios de inclusión en nuestro estudio. Establecimos 2 grupos de edades: grupo A, edades entre 5-12 años (alveoloplastia secundaria mixta); grupo B, más de 12 años (alveoloplastia secundaria tardía). Para el injerto óseo se utilizó hueso autólogo procedente de cresta ilíaca o calota parietal. Dividimos los pacientes en 2 grupos: grupo I, pacientes con alveoloplastias que precisaron de material de osteosíntesis; grupo II, pacientes que no precisaron de material de osteosíntesis. Parámetros evaluados: los criterios de éxito de la alveoloplastia se valoraron según los parámetros clínicos descritos por Precious. La alveoloplastia era exitosa si cumplían todos los criterios de Precious al año de intervención. Evaluamos las complicaciones postoperatorias en ambos grupos. El análisis estadístico se realizó con el test exacto de Fisher para variables cualitativas.
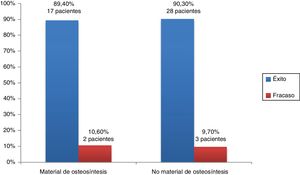
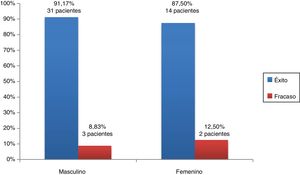
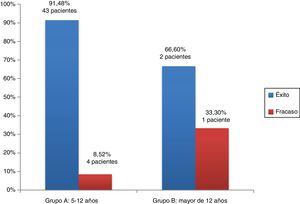
ResultadosEl éxito de la alveoloplastia se produjo en el 89,4% de los pacientes del grupo I, mientras que en el grupo II fue del 90,3%. La alveoloplastia fue exitosa en el 87,5% del sexo femenino frente al 91,17% de varones. En el 91,48% de los pacientes del grupo A la intervención fue un éxito frente al 66,6% del grupo B. En 2 pacientes del grupo I el material de osteosíntesis no se degradó en la valoración anual. No existieron diferencias significativas en ninguna de las comparaciones.
ConclusionesLa utilización de material de osteosíntesis no altera la integración del injerto óseo en pacientes a los que se realiza alveoloplastia. Factores como el sexo o la edad no influyen tampoco en los resultados de las intervenciones.
To compare the results of secondary alveoloplasty performed in one Hospital when osteosynthesis material was used and when the bone graft does not require this material, and relating them to factors such as gender and age.
Material and methodsA retrospective study was conducted from the years 2014 to 2019 in this Hospital on the selected patients who met the inclusion criteria. Two periods of ages, period A: ages between 5-12 years (mixed secondary alveoloplasty) and period B: greater than 12 years (late secondary alveoloplasty). Autologous bone from the iliac crest or parietal calotte was used for the bone graft. The patients were divided into 2 groups: group I: patients with alveoloplasties that required osteosynthesis material. Group II: patients who did not require osteosynthesis material. Parameters evaluated: the success criteria for alveoloplasty were assessed according to the clinical parameters described by Precious. Alveoloplasty was successful if they met all the criteria of Precious in the year of intervention. Postoperative complications in both groups were evaluated. The statistical analysis was performed using the exact Fisher test for qualitative variables.
ResultsAlveoloplasty was successful in 89.4% of patients in group I, while it was 90.3% in group II. Alveoloplasty was successful in 87.5% of females compared to 91.17% of males. The intervention was a success in 91.48% of patients in group A, compared to 66.6% in group B. The osteosynthesis material in two patients of group I was not degraded in the annual assessment. There were no significant differences in any of the comparisons.
ConclusionsThe use of osteosynthesis material does not alter the integration of the bone graft in patients that undergo alveoloplasty. Factors such as gender or age do not influence the results of the interventions.
La fisura labiopalatina es la malformación congénita craneofacial más frecuente. Presenta una incidencia de 1/800 nacidos vivos1. La mayor parte de estos pacientes presentan una fisura alveolar. La reparación del defecto óseo debe formar parte del protocolo de tratamiento de estos pacientes de tal forma que al llegar a la edad adulta el estigma de la fisura sea lo más imperceptible posible2.
En la etiología de la fisura labiopalatina se ven implicados múltiples factores, tanto ambientales como genéticos. En general se reconoce la etiología como multifactorial, aunque en algunos casos se asocian a ciertos síndromes o bien aparecen en una asociación polimalformativa3.
Tras el cierre quirúrgico del labio y del paladar, la alveoloplastia se ha impuesto como tratamiento estándar en la reconstrucción ósea en el paciente fisurado, de tal forma que los protocolos de tratamiento actuales de ortodoncia y prostodoncia se basan en unas estructuras óseas adecuadas antes de la erupción del canino permanente en la región alveolar fisurada.
Los objetivos de la alveoloplastia son los siguientes4,5:
- •
Crear un arco dental maxilar estable y continuo, permitiendo la erupción dentaria a través del injerto.
- •
Dar soporte óseo a los dientes adyacentes, preservándolos y facilitando su manipulación ortodóncica en la fisura.
- •
Mejorar la higiene oral y nasal cerrando la fístula y eliminando los recesos mucosos.
- •
Reducir la necesidad de prótesis.
- •
Proporcionar soporte óseo a la apertura piriforme y mejorar de esta forma la simetría facial al conseguir elevar el ala nasal y mejorar el ángulo nasolabial.
Un factor importante es el material utilizado para realizar el injerto óseo, existiendo unanimidad en que el hueso autólogo fresco es el ideal para el injerto secundario ya que proporciona las células óseas inmunocompatibles que se integran plenamente en el maxilar superior y que son esenciales para la osteogénesis6.
La elección del sitio donante debe considerarse en función del tamaño del injerto requerido, el tipo de hueso, la conformación anatómica, el acceso al sitio donador y las posibles secuelas o complicaciones del sitio donante7.
Existen distintas regiones donantes potenciales, tales como cresta ilíaca, calota, sínfisis mandibular y tibia, entre otras. Sin embargo, para el manejo de las fisuras alveolares destacan la cresta ilíaca y la calota por dar óptimos resultados e integrarse mejor8,9.
En ocasiones las características y el tamaño del injerto obligan a realizar una estabilización adecuada con material de osteosíntesis. Sin duda la osteosíntesis rígida ha supuesto uno de los mayores avances en el campo de la cirugía maxilofacial moderna10.
El titanio ha demostrado sus excelentes cualidades; sin embargo, la aparición y popularización de la combinación de ácidos polilácticos y poliglicólicos (materiales reabsorbibles) ha hecho que estos nuevos materiales se utilicen cada vez más en el campo de la cirugía maxilofacial pediátrica, desplazando en la mayoría de las ocasiones al titanio11.
Estos materiales de osteosíntesis reabsorbibles se disuelven en pequeños fragmentos que son fagocitados por los macrófagos y las células gigantes. Los productos resultantes de la degradación son metabolizados en dióxido de carbono y agua y son eliminados en la respiración. La reabsorción completa de estos materiales varía entre 6 meses y 4 años dependiendo de la composición, aunque la tensión la pierden meses antes12.
Objetivos- 1.
Objetivo general: Comparar los resultados de alveoloplastias secundarias realizadas en nuestro Hospital cuando utilizamos material de osteosíntesis y cuando el injerto óseo no precisa de dicho material.
- 2.
Objetivos específicos: Valorar la relación de factores como el sexo y la edad con los resultados obtenidos.
Realizamos un estudio retrospectivo de los años 2014-2019 en el Complejo Hospitalario Virgen de las Nieves de Granada y seleccionamos los pacientes que cumplían los criterios de inclusión en nuestro estudio.
Criterios de inclusión:
- •
Ambos sexos.
- •
Presencia de fisura alveolar residual tras el cierre del labio y del paladar.
- •
Presencia de un canino o incisivo lateral definitivo en la fisura alveolar pendiente de erupcionar.
- •
No alveoloplastias previas.
- •
Intervenciones realizadas por el mismo equipo quirúrgico.
- •
Ausencia de malformaciones asociadas.
- •
Consentimiento informado firmado por uno de los padres o tutores.
Criterios de exclusión:
- •
Negativa de los padres a formar parte del estudio.
- •
Incumplimiento de los criterios de inclusión.
Establecimos 2 grupos de edades: el grupo A, edades entre 5-12 años que es el periodo de dentición mixta antes de la erupción del canino (alveoloplastia secundaria mixta), y el grupo B, más de 12 años después de la erupción de todos los dientes permanentes (alveoloplastia secundaria tardía).
Para la realización del injerto óseo se utilizó hueso autólogo procedente de cresta ilíaca o de calota parietal de manera indistinta sin ningún criterio dependiente de los pacientes ni de la intervención quirúrgica.
Para la reconstrucción tridimensional del defecto alveolar con hueso procedente de cresta ilíaca o calota se utilizó la técnica descrita por Khoury o técnica del encofrado para la reconstrucción ósea alveolar de los rebordes alveolares atróficos.
Dividimos los pacientes en 2 grupos según la utilización de material de osteosíntesis:
- 1.
Grupo I: se incluyen los pacientes con alveoloplastias que precisan de osteosíntesis bien de material reabsorbible o de titanio.
- 2.
Grupo II: se incluyen los pacientes que no precisan de colocación de material de osteosíntesis.
La decisión para la colocación de material de osteosíntesis se basó únicamente en el objetivo de conseguir una estabilización adecuada del injerto óseo valorado en el mismo procedimiento quirúrgico por el equipo interviniente según práctica clínica.
Parámetros evaluados: los criterios de éxito de la alveoloplastia se valoraron según los parámetros clínicos descritos por Precious13:
- •
Cierre de la fístula oronasal.
- •
Erupción dentaria a través del injerto.
- •
Soporte óseo a los dientes adyacentes.
- •
Estabilidad y continuidad del arco maxilar.
- •
Soporte al ala nasal.
- •
Mejorar la funcionalidad de la nariz fisurada.
Se consideró que la alveoloplastia era exitosa si se cumplían todos los criterios antes expuestos al año de la intervención. Utilizamos la ortopantomografía como técnica para valorar el fracaso de la alveoloplastia (pérdida del injerto, ausencia de erupción dentaria a través del injerto, recidiva de la fístula oronasal, desprendimiento del material de osteosíntesis, etc.).
Evaluamos las complicaciones postoperatorias tales como infección, inflamación, retirada de material de osteosíntesis, biodegradación prolongada, lesión nerviosa y reacción a cuerpo extraño.
Los datos recogidos sobre las variables independientes mencionadas en el estudio se registraron en una base de datos construida para tal fin y se aplicó el test exacto de Fisher para variables cualitativas, procesándose estadísticamente mediante el programa SPSSv21 y considerando el valor p<0,05 como estadísticamente significativo.
ResultadosLa muestra total fue de 53 pacientes, excluyendo 3 pacientes del estudio por una recogida de datos insuficiente en las historias clínicas revisadas.
De los 50 pacientes incluidos definitivamente en el estudio 34 eran niños y 16 niñas (tabla 1).
En el grupo de edad comprendido entre los 5 y 12 años se intervinieron 47 pacientes, y en el grupo de más de 12 años, 3 pacientes. La media de edad de la muestra fue de 9,1±0,4 años.
Referente a la obtención del injerto, en 28 pacientes era de cresta ilíaca frente a 22 pacientes que se extrajo de calota parietal.
El 24% de los casos, en concreto 12 pacientes, presentaban fisura alveolar bilateral.
Se colocó material de osteosíntesis en 19 pacientes; de dicho material, en 3 casos se utilizó placa de titanio y en 16 de ellos material reabsorbible (LactoSorb). La placa de titanio se utilizó en pacientes con edades de 14 años en un caso y de 12 años en 2 casos. En el 62% de pacientes restantes no se implantó material de osteosíntesis.
El éxito de la alveoloplastia se produjo en 17 pacientes del grupo I en los que se utilizó material de osteosíntesis, mientras que en 2 casos fracasó la reconstrucción alveolar: en un caso por recidiva de fístula oronasal y en otro por necrosis de premaxila.
En el grupo II (no se utilizó material de osteosíntesis) hubo éxito en 28 pacientes y en 3 casos fracasó la alveoloplastia: en 2 casos por fístula oronasal y en un caso por la pérdida del injerto (fig. 1).
Utilizando el test exacto de Fisher no encontramos diferencias estadísticamente significativas entre la utilización o no de material de osteosíntesis en cuanto al resultado de la intervención (p=1).
Para establecer la relación del factor sexo con los resultados obtenidos se puede observar en la figura 2 que en 31 pacientes varones (91,17%) la alveoloplastia fue un éxito frente a 14 pacientes de sexo femenino (87,5%). No hubo diferencias estadísticamente significativas entre el factor sexo y el resultado de las intervenciones (p=0,65).
De los resultados de las intervenciones en función de los grupos de edad que hemos establecido en nuestro estudio observamos que en 43 pacientes (91,48%) del grupo A la intervención fue un éxito frente a 2 pacientes (66,6%) del grupo B (fig. 3). No hubo diferencias estadísticamente significativas según el test exacto de Fisher (p=0,26).
Referente a las complicaciones posquirúrgicas, únicamente cabe destacar 2 pacientes con material de osteosíntesis sin degradar (grupo de pacientes con material de osteosíntesis degradable) en la valoración anual, sin ninguna repercusión sobre el resultado de las intervenciones.
DiscusiónTras los trabajos de Bergland et al.14 son múltiples los estudios que demuestran que la alveoloplastia secundaria es la técnica quirúrgica de elección en la corrección de la fisura alveolar residual en el paciente con fisura labiopalatina. Los objetivos de la reparación deben cumplirse sin afectar el crecimiento del tercio mediofacial y por esta razón la alveoloplastia se prefiere en la época de dentición mixta (antes de la erupción del canino permanente o del incisivo lateral si existe) entre los 5 y 12 años15. El injerto óseo alveolar secundario ha aportado grandes beneficios a los pacientes con fisura alveolar porque al completar el arco dentario permite el descenso del canino, proporciona estabilidad al maxilar y soporte al ala nasal con un bajo riesgo de complicaciones16,17.
Precisamente el tipo y material del injerto ha sido ampliamente estudiado y discutido en la literatura tanto en modelos humanos como animales con resultados muy dispares. Estudios recientes en animales demuestran que la dinámica de los injertos de hueso esponjoso (cresta ilíaca) es diferente de los injertos de hueso cortico-medular (calota parietal), teniendo estos últimos una buena vascularización temprana y un mayor volumen de mantenimiento al formar un puente óseo mayor y con menor tasa de reabsorción18. Rychlik y Wojcicki19 señalan que el hueso esponjoso autólogo fresco es ideal para el injerto óseo ya que proporciona las células inmunocompetentes que se integran plenamente en el maxilar superior y que son esenciales para la osteogénesis. Mayer y Molsted3 sugieren que la cresta ilíaca es el sitio donante ideal para el injerto óseo alveolar. En nuestro estudio la obtención del tipo de injerto se hizo de manera indistinta independientemente del paciente y de la intervención quirúrgica, si bien estuvo muy equilibrado en porcentaje. No siendo motivo de estudio en nuestro trabajo, sí observamos que las tasas de éxito fueron similares independientemente de la zona donante y de la utilización o no de material de osteosíntesis. Alonso et al.20 en sus trabajos abren la puerta a los avances en ingeniería tisular con el uso combinado de injerto de cresta ilíaca y una proteína como es el BMP en la reconstrucción ósea a pesar de que los resultados en su trabajo no muestran superioridad cuando añaden esta proteína, pero crea nuevas expectativas en el campo de la cirugía maxilofacial.
La ingeniería tisular permite mejorar la forma en que se reparan los defectos óseos en las fisuras labiopalatinas. El hueso autólogo es actualmente el material preferido para procedimientos de injertos óseos en el paladar fisurado, proporciona un soporte sobre el cual pueden proliferar las células óseas, inducir la proliferación de células indiferenciadas y su diferenciación en osteoblastos.
En nuestro estudio la colocación de material de osteosíntesis lo basamos únicamente en el objetivo de conseguir una estabilización adecuada del injerto óseo. Diversos autores21 publican la utilidad del material de osteosíntesis, bien titanio o material reabsorbible, para lograr fijaciones que permitan intervenciones exitosas. La decisión de la colocación de material de osteosíntesis siempre vendrá dada por múltiples factores, pero principalmente por una adecuada integración del injerto en el maxilar gracias a una correcta estabilización. El uso de material de osteosíntesis reabsorbible en intervenciones de fisura palatina es cada día más frecuente. La literatura demuestra que es una alternativa válida a la osteosíntesis con titanio en la mayoría de las situaciones clínicas22. Están disponibles comercialmente en distintas proporciones de ácido poliglicólico y poliláctico (LactoSorb y BioSorb) y conservan el 70% de su resistencia inicial durante 6-8 semanas y se degradan la amplia mayoría en el transcurso de un año. Ylikontiola et al.23 han utilizado placas reabsorbibles para la osteosíntesis en fisuras alveolares con buenos resultados: solo un paciente sufrió exposición intraoral de la placa, que precisó su retirada. Hoffman et al.24 utilizaron placas de BioSorb en 22 pacientes y no observaron complicaciones en su cicatrización, comprobado clínica y radiológicamente. Suuronen et al.25 en un estudio retrospectivo de más de 200 pacientes tratados con fijación reabsorbible en distintas intervenciones maxilofaciales a lo largo de 7 años sostienen que las placas reabsorbibles pueden utilizarse de rutina en la osteosíntesis maxilofacial. Thrivikraman et al.26 en su estudio hablan de los nuevos biomateriales, entre ellos los reabsorbibles, y los recientes avances en tecnologías de impresión 3D así como de las técnicas de bioimpresión para la reconstrucción craneofacial, concluyendo en el gran potencial de estos biomateriales para reparar defectos óseos. Ferretti y Reyneke27 en su trabajo exponen que la evolución en el diseño de miniplacas y microplacas de titanio con perfiles muy bajos (1-1,5mm) y tornillos muy cortos y autorroscantes ha supuesto un importante avance al lograr una estabilización muy superior a otros materiales. Uno de los aspectos más controvertidos en la utilización de osteosíntesis reabsorbible es la estabilidad, habiéndose publicado casos que necesitaron de reintervención quirúrgica para estabilizar el maxilar. Clínicamente es evidente que la fijación es menor que con titanio, pero no resultan significativos los casos que precisan de nueva estabilización del injerto en la literatura28. El material reabsorbible ideal debe soportar fragmentos óseos durante el periodo de curación y además reabsorberse en su totalidad cuando este se ha completado, sin que los metabolitos resultantes causen ninguna alteración local y sistémica. Estas características proporcionan indudables ventajas, sobre todo porque no precisan de su extracción.
Para la valoración del éxito de la alveoloplastia en nuestro estudio utilizamos los parámetros clínicos descritos por Precious y observamos altas tasas de éxito al año, en concreto del 89,4% y del 90,3% según empleemos o no material de osteosíntesis. Las tasas de éxito de alveoloplastias publicadas en la literatura científica van desde el 51% al 95%. Baldin et al.29, en un estudio realizado entre 2010 y 2015, consideran una inadecuada integración del injerto óseo alveolar en el 51% de los pacientes intervenidos con fisura palatina. Goudy et al.7 consideran que el éxito de las alveoloplastias en su estudio llega al 90%. Los resultados de nuestro estudio se encuentran en rangos similares a los trabajos revisados.
Si bien en nuestro trabajo utilizamos únicamente la ortopantomografía, en caso de sospecha de fracaso del injerto óseo alveolar existen otras técnicas que permiten valorar radiológicamente los resultados de la integración del injerto óseo alveolar. Las escalas más utilizadas son las de Whitherow et al.30; dichas escalas tienen como base la radiología convencional, son un buen método y permiten valorar la integración del injerto aunque tienen algunas limitaciones como la distorsión y la superposición de estructuras. La tomografía volumétrica de haz cónico es un método eficaz, tanto en el postoperatorio para la evaluación del injerto como en el preoperatorio, puesto que arroja el volumen necesario para completar la hendidura alveolar31.
Generalmente se acepta que el momento ideal de la alveoloplastia secundaria es entre los 5 y 12 años de edad, en la etapa de dentición mixta antes de la erupción del canino permanente cuando este presenta un tercio o la mitad de la raíz formada, ya que presentarán altas tasas de éxito debido a que la disponibilidad de hueso es más predecible en este periodo32. En nuestro trabajo establecimos 2 grupos de edades, el primero desde los 5 a los 12 años (periodo de dentición mixta) y un segundo grupo con los mayores de 12 años. El éxito de la alveoloplastia se produjo en el 91,48% de pacientes del grupo A, bajando al 66,6% en el grupo B y no existiendo diferencias estadísticamente significativas. Otros autores como Tabrizi et al.33 establecieron 2 grupos de edades, uno entre los 9 y 13 años y otro para los mayores de 13 años; en el primero obtuvieron un éxito del 92%, mientras que en el segundo fue del 20%, concluyendo que los resultados exitosos aumentan en el periodo de dentición mixta y además que la disponibilidad de hueso es más predecible en esta etapa, lo que beneficia tanto a la zona receptora como a la donadora.
En nuestro trabajo el factor sexo no resultó diferenciador en las tasas de éxito de alveoloplastias secundarias, como lo avalan también otros estudios.
Las complicaciones postoperatorias derivadas de la colocación de material de osteosíntesis en nuestro estudio han sido escasas; únicamente 2 pacientes presentaron material de osteosíntesis sin degradar al año, pero sin ninguna repercusión sobre el éxito de la reconstrucción ósea alveolar. Otros estudios tampoco han reportado complicaciones importantes derivadas tanto del uso de materiales biodegradables como del titanio34.
ConclusionesEn nuestro estudio los resultados de las alveoloplastias secundarias en fisuras labiopalatinas no se alteran cuando se utilizan materiales de osteosíntesis para estabilizar los procesos maxilares, por lo que pueden utilizarse siempre que sean necesarios sin temor a que alteren la integración del injerto. Factores como el sexo o la edad no influyen en el resultado de las intervenciones.
Los avances en ingeniería tisular abren un futuro muy prometedor en el campo de la cirugía maxilofacial, unidos a los tratamientos tradicionales, como lo demuestra el creciente número de publicaciones en los últimos años, y podrían evitar la necesidad de tomar injertos óseos o reducir mucho su volumen disminuyendo la morbilidad en la zona donante.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.