Introducción
La bronquitis plástica es una rara manifestación consistente en la formación de moldes bronquiales de origen linfático que provocan obstrucción a veces fatal de la vía respiratoria. Se ha asociado a enfermedades respiratorias1-4, anomalías de los linfáticos pulmonares5,6 y al postoperatorio de cardiopatías congénitas, sobre todo la operación de Fontan7-13. Se diagnostica por la expectoración de moldes fibrinomucosos de origen bronquial. Como tratamiento de base se han utilizado mucolíticos y fisioterapia respiratoria y en los casos más graves la extracción de los moldes por broncoscopia así como la nebulización de urocinasa o activador tisular del plasminógeno recombinante (rt-PA).
Se describe el caso de un paciente de 12 años operado de Fontan que desarrolló esta complicación. Se revisan las características de los casos publicados en la literatura médica que desarrollaron bronquitis plástica tras una operación de Fontan.
Observación clínica
Paciente varón de 12 años de edad diagnosticado en el período neonatal de atresia pulmonar con tabique íntegro e hipoplasia de la válvula tricúspide y ventrículo derecho.
En el período neonatal se hizo una atrioseptostomía con balón y un Blalock-Taussig derecho. A los 4 años se le realizó una anastomosis de Glenn y a los 7 años una operación de Fontan extracardíaca anastomosando la aurícula derecha con la rama pulmonar izquierda mediante un conducto de politetrafluoroetileno (PTFE).
A la edad de 11 años comenzó a presentar episodios frecuentes de tos productiva con sibilancias. En uno de estos episodios el niño fue ingresado, y en la radiografía practicada se encontró un infiltrado neumónico en lóbulo inferior derecho. Fue tratado con antibióticos, oxigeno y fisioterapia respiratoria mejorando en una semana.
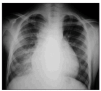
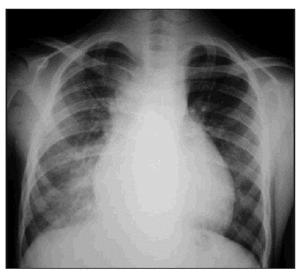
Un año y medio más tarde comienza de nuevo con un cuadro de fiebre, tos productiva, disnea de esfuerzos y leve descenso de la saturación de oxígeno (SaO2) respecto a sus valores habituales. En la auscultación se encontraron crepitantes en hemitórax derecho y en la radiografía de tórax un infiltrado alveolar en base derecha (fig. 1). Mejoró inicialmente con antibióticos, pero sin desaparecer completamente la tos ni la disnea de pequeños esfuerzos, a pesar de tratamiento con broncodilatadores y corticoides.
Figura 1. Radiografía de tórax. Cardiomegalia con infiltrado alveolar en base derecha.
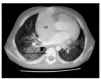
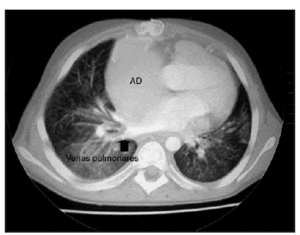
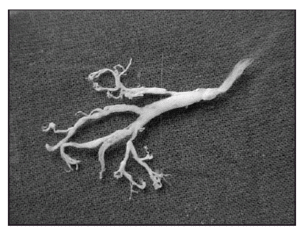
Un mes después de iniciarse el cuadro sufre un empeoramiento con intensa disnea y cianosis con SaO2 del 50 % que precisa un nuevo ingreso. En la analítica de sangre destacaba la presencia de hipoproteinemia (4 g/dl), hipoalbuminemia (1,7 g/dl) y linfopenia (1.220 cél/μl) sin leucopenia. Se inició estudio para valorar la presencia de una enteropatía perdedora de proteínas que se descartó ante la presencia de unas cifras de aclaramiento fecal de a1-antitripsina normales. Se realizó una tomografía computarizada (TC) torácica en el que se encontró la presencia de infiltrado broncoalveolar bilateral y en el corazón una gran aurícula derecha que comprimía las venas pulmonares derechas a nivel hiliar (fig. 2). Durante el ingreso presentó frecuentes episodios de tos en los cuales el paciente expectoraba con gran dificultad moldes bronquiales de aspecto blanquecino, tras lo cual mejoraba (fig. 3). El estudio histológico de estos moldes demostró que estaban formados de material mucoide con depósitos de fibrina y escaso infiltrado inflamatorio.
Figura 2.TC torácica. Compresión de venas pulmonares derechas (flecha) por la dilatación de la aurícula derecha (AD).
Figura 3.Molde bronquial expectorado.
Se realizó un ecocardiograma en el que destacaba la gran dilatación de la aurícula derecha, la cava inferior y el seno coronario con flujo revertido desde la aurícula hacia cava inferior y venas suprahepáticas. La función del ventrículo izquierdo era normal y no había datos de obstrucción a nivel del Glenn, sin poder visualizarse la anastomosis entre la aurícula derecha y las pulmonares. Posteriormente fue sometido a cateterismo cardíaco en el que se encontró una aurícula derecha muy dilatada con retroceso del contraste hacia una cava inferior y seno coronario muy dilatados.
Ante la situación clínica del paciente con tos mantenida y disnea de pequeños esfuerzos se decidió realizar una intervención de Fontan extracardíaca para eliminar la compresión de la aurícula derecha sobre las estructuras adyacentes.
Se intervino mediante esternotomía colocándose un conducto de Goretex de 22 mm entre la cava inferior y la pulmonar izquierda con apertura del tabique interauricular y resección parcial de la aurícula derecha. Tras las primeras horas de estabilidad hemodinámica se intentó extubar al paciente, pero éste no realizaba esfuerzos respiratorios y presentaba una exploración neurológica patológica por lo que se realizó una tomografía computarizada (TC) craneal en la que se encontraron múltiples infartos que afectaban zona hemisférica, cerebelo y tronco. En las siguientes horas las saturaciones comenzaron a disminuir debiendo aumentarse la asistencia respiratoria y presentando episodios de obstrucción de las vías respiratorias por moldes bronquiales. En uno de estos episodios el paciente no mejoró hasta la realización de una broncoscopia en la cual se extrajo un molde bronquial de gran tamaño del bronquio derecho. Posteriormente se inició la nebulización de urocinasa y N-acetilcisteína cada 4 h para tratar de evitar la formación de moldes bronquiales; no volvieron a presentarse episodios de obstrucción de la vía respiratoria. En las siguientes horas la situación neurológica del paciente empeoró con ausencia completa de respuesta a estímulos, ausencia de reflejos oculovestibulares y oculocefálicos, por lo que se decidió no tomar medidas agresivas de tratamiento; el paciente falleció a las 12 h. La familia denegó la realización de autopsia.
Discusión
La bronquitis plástica es un raro y grave trastorno consistente en la formación y expectoración de moldes bronquiales de un material fibrinomucoide. Se ha descrito como complicación de diferentes enfermedades como asma1,4, fibrosis quística2, aspergilosis broncopulmonar3 o malformaciones linfáticas pulmonares5-6, así como en el postoperatorio de cardiopatías congénitas7-11.
La formación de estos moldes bronquiales parece deberse a la estasis linfática en el pulmón5. En los casos asociados a cardiopatía, se especula sobre si la causa es sólo la dificultad en el retorno linfático debido al aumento de la presión venosa o si también contribuye la lesión de los linfáticos secundaria a la cirugía.
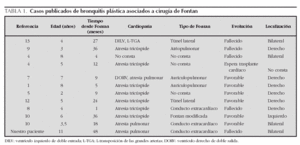
Revisando en la bibliografía los pacientes que presentaron esta complicación asociada a cardiopatía, se han encontrado 21 pacientes, de los cuales en 12, incluido el caso que nosotros exponemos, se había practicado una operación tipo Fontan (tabla 1).
Es indudable que los factores hemodinámicos que se dan en la fisiología de Fontan son importantes en la patogenia de esta complicación. Por un lado, el aumento de la presión venosa sistémica que dificulta el drenaje linfático del pulmón y, por otro, la congestión hepática que aumenta el volumen de linfa en el conducto torácico. Sin embargo, es probable que existan otros factores, ya que también se han descrito casos de bronquitis plástica en pacientes operados de tetralogía de Fallot5,11 o comunicación interauricular con drenaje venoso pulmonar anómalo5. Además, esta complicación se desarrolla en pacientes con buena hemodinámica de Fontan, lo que también apoya la hipótesis de otros factores.
Se especula en otros estudios5, sobre la importancia de la afectación local de los linfáticos a la cual contribuirían la repetición de operaciones como el Blalock-Taussig mediante toracotomía derecha, la anastomosis de Glenn con disección de la cava superior (zona de riesgo para el drenaje linfático del pulmón derecho), los drenajes pleurales que contribuirían al desarrollo de adherencias pleurales y la propia intervención de Fontan. De los 12 pacientes publicados, en seis la patología se localizó en el pulmón derecho, en cuatro fue bilateral, en uno izquierdo y en un caso no disponemos de la información. En nuestro paciente, además de las cirugías repetidas, otro hecho que podría haber contribuido al desarrollo y localización de esta complicación pudo ser la gran dilatación de la aurícula derecha con compresión de los linfáticos en el hilio derecho, factor éste al que previamente no se había dado importancia.
La variante quirúrgica de Fontan no parece influir en el desarrollo de este trastorno. De los 8 casos en los que consta el tipo de técnica de Fontan (tabla 1) en cuatro fue una conexión auriculopulmonar, en dos fue un túnel lateral y en otros dos un conducto extracardíaco. Tampoco parece influir el tipo de cardiopatía, habiéndose descrito en diversas cardiopatías con corazón univentricular funcional (tabla 1).
La pérdida de linfa al árbol bronquial tiene como consecuencia no sólo la obstrucción de la vía respiratoria sino también la pérdida de los elementos que componen dicho fluido (albúmina, gammaglobulinas y linfocitos) que deja a estos pacientes en una situación de inmunodeficiencia que probablemente los hace más susceptibles a las infecciones, sobre todo respiratorias.
El pronóstico de esta complicación es malo en los pacientes operados de Fontan. De los 12 pacientes publicados cinco habían fallecido y uno estaba en espera de trasplante cardíaco; sin embargo, algunos pacientes, probablemente con formas leves, han evolucionado satisfactoriamente lo cual hace pensar en que existe un espectro de gravedad de esta complicación.
El tratamiento de estos procesos ha incluido antibióticos, broncodilatadores, corticoides, fisioterapia respiratoria así como diferentes mucolíticos como alfadornasa o N-acetilcisteína. También se ha utilizado la ligadura del conducto torácico, aunque con resultados irregulares5. En las situaciones más graves, con pacientes intubados, se ha utilizado la broncoscopia como única forma de extraer los moldes bronquiales. En estos casos se ha utilizado de forma esporádica urocinasa12 y rt-PA13 en nebulización para tratar de disminuir la consistencia de los moldes y los resultados han sido alentadores. En nuestro caso la nebulización con urocinasa disminuyó claramente los episodios de obstrucción de la vía respiratoria, por lo que creemos que puede ser una opción para el tratamiento de las formas más graves de esta rara complicación.