El asma es la enfermedad crónica más común en los niños y los adolescentes. Las sobrecargas mecánicas intermitentes durante las crisis pueden inducir cambios funcionales en los músculos respiratorios, que experimentan fenómenos de adaptación. Este trabajo pretende evaluar el estado funcional muscular respiratorio y periférico en niños asmáticos que reciben corticoides inhalados y conocer la correlación entre la función muscular y la función respiratoria.
Pacientes y métodosSe seleccionó a 12 niños con asma mayores de 7 años de edad y tratados durante al menos 2 años con corticoides inhalados a dosis intermedias (budesonida ≥400μg o fluticasona ≥200μg) y a 7 niños controles sanos emparejados por edad. Se determinaron espirometría forzada, volúmenes pulmonares estáticos, resistencia de las vías aéreas, presiones inspiratoria y espiratoria máximas, función muscular esquelética periférica y composición corporal mediante bioimpedanciometría.
ResultadosLas variables antropométricas, nutricionales y de función muscular periférica fueron equivalentes en ambos grupos. Los niños asmáticos presentaban signos de atrapamiento aéreo e hiperinsuflación pulmonar y valores de presión inspiratoria máxima más elevados.
ConclusionesNo se encuentra evidencia de que los esteroides inhalados a dosis altas y de forma crónica deterioren la función muscular respiratoria o periférica en los niños asmáticos. En cambio, se encuentran signos de adaptación muscular respiratoria frente a la sobrecarga a largo plazo que supone el asma persistente. El llamado “efecto entrenamiento” aparenta estar limitado únicamente a los músculos de la inspiración.
Asthma is the most common chronic disease in children and adolescents. The intermittent mechanical overloads during crises can lead to functional changes in the respiratory muscles, which experience adaptation phenomena. This article attempts to evaluate the respiratory and peripheral muscle state in asthmatic children who receive inhaled corticoids, and to find out if there is an association between muscle function and respiratory function.
Patients and methodsThe study involved 12 children over 7-years old with asthma and treated with inhaled corticoids for at least 2 years at intermediate doses (budesonide ≥400ug, or fluticasone ≥200ug) and 7 healthy control children paired by age. The following were determined: forced spirometry, static lung volumes, airway resistance, maximum inspiratory and expiratory pressures, peripheral musculo-skeletal function, and body composition using bioimpedance measurements.
ResultsThe anthropometric, nutritional variables and peripheral muscle function were similar in both groups. The asthmatic children showed signs of air trapping, lung hyperinflation, and higher maximum inspiratory pressure values.
ConclusionsNo evidence was found that continuous high doses of inhaled steroids lead to a deterioration in respiratory or peripheral muscle function in asthmatic children. On the other hand, signs were found of respiratory muscle adaptation to the long-term overload of persistent asthma. The so-called “training effect” seems to be limited only to the inspiratory muscles.
El asma es la enfermedad crónica más común en los niños y los adolescentes. En España, la prevalencia del asma en niños y adolescentes es cercana al 10%1. Uno de los pilares fundamentales del tratamiento del asma son los corticoides inhalados, fundamentalmente de la respuesta tardía y la hiperreactividad bronquial2.
Los músculos respiratorios son los elementos contráctiles causantes de establecer un gradiente de presión intratorácica y, con ello, movilizar el flujo aéreo necesario para establecer el intercambio pulmonar de gases con el medio. Las crisis asmáticas imponen una sobrecarga mecánica sobre los músculos espiratorios e inspiratorios debido a la obstruccción del flujo aéreo y al cambio de los volúmenes pulmonares. En este sentido, y según la gravedad de la crisis, se produce atrapamiento aéreo (incremento de la capacidad residual funcional y volumen residual [VR]) o hiperinsuflación pulmonar (incremento de la capacidad pulmonar total [CPT]). Actualmente, el mecanismo más aceptado para este aumento de la capacidad residual funcional durante una crisis de asma es el cambio del punto de presión equivalente con el consiguiente colapso dinámico de las vías aéreas no cartilaginosas y la persistencia adicional del tono muscular de los músculos inspiratorios durante la espiración, principalmente de los intercostales y los accesorios3,4.
Estas sobrecargas mecánicas intermitentes pueden inducir cambios funcionales en los músculos respiratorios. Así, se ha demostrado que los músculos respiratorios de los pacientes asmáticos presentan fenómenos de adaptación, como hipertrofia de los músculos accesorios y los intercostales5–8. Mediante ecografía se ha comprobado que el espesor del diafragma en pacientes asmáticos crónicos es mayor que en personas sanas9,10. Sin embargo, Weiner et al11 demostraron claramente en adultos que la disminución de la fuerza de los músculos inspiratorios de pacientes asmáticos estables estaba relacionada con la hiperinsuflación pulmonar. En otras palabras, las crisis asmáticas y el asma persistente precipitan cambios estructurales musculares y emulan lo que se conoce como “efecto entrenamiento” para poder afrontar el cambio de configuración del tórax y el incremento de las cargas del sistema8,12. Por otra parte, los pacientes asmáticos frecuentemente reciben tratamiento con corticoides sistémicos, por lo que pueden presentar disfunción muscular (miopatía) esteroidea; éste es un efecto secundario bien conocido del tratamiento13–16. Debido a los efectos secundarios del empleo sistémico de corticoides, en fase estable se recomienda su uso por vía inhalatoria como opción ideal. Los corticoides inhalados se emplean en dosis bajas y no cabe esperar, en principio, efectos adversos importantes17,18.
Todo lo anterior hace difícil predecir el resultado de esa interacción entre mecanismos adaptativos y efectos deletéreos del asma y su tratamiento sobre la musculatura esquelética. Tan sólo existe un estudio19 que muestra 2 casos clínicos (una niña de 8 años y un adolescente de 15 años) de miopatía esteroidea tras la inhalación accidental de dosis excesivas de fluticasona. En otros estudios no se ha demostrado un efecto de los corticoides inhalados sobre la función de los músculos respiratorios y de los músculos periféricos9,20–22. Este trabajo pretende evaluar el estado funcional (es decir, la fuerza) muscular respiratorio y periférico en niños asmáticos que reciben corticoides inhalados a dosis altas y conocer la correlación entre la función muscular y la función respiratoria en ellos.
Pacientes y métodosTipo de estudio. Se ha realizado un estudio de casos y controles. El estudio se ha realizado en la Unidad de Consulta de Neumología y Alergia Pediátrica del Hospital del Mar (Barcelona), y el comité ético local lo ha aprobado.
Identificación de casos y controles. Los casos estuvieron representados por 12 niños (todos varones en fase de desarrollo prepuberal para evitar el sesgo por sexo) con diagnóstico clinicofuncional de asma bronquial de acuerdo con los criterios diagnósticos aceptados2, predefinido como niño asmático de edad superior a 7 años y en tratamiento crónico (mayor o igual a 2 años consecutivos) con corticoides inhalados a dosis intermedias (budesonida ≥400μg o fluticasona ≥200μg). El grupo control estuvo representado por 7 niños (todos varones en fase de desarrollo prepuberal) emparejados por edad y sanos. Se realizó un cuestionario sobre datos diagnósticos y terapéuticos referidos al asma. El comité ético local aprobó el estudio y los participantes y sus tutores recibieron una hoja de información y firmaron un consentimiento informado para que se los pueda incluir en él.
Pruebas de funcionalismo respiratorio. Se determinaron el peso corporal y el índice de masa corporal de forma estandarizada. En todos los casos se realizó espirometría forzada (Datospir 92, Sibel, Barcelona, España) y volúmenes pulmonares estáticos (Masterlab, Jaeger, Würzburg, Alemania). Los datos obtenidos se analizaron en términos absolutos y relativos, según valores de normalidad predichos2.
Evaluación funcional de los músculos respiratorios. La función de los músculos respiratorios se evaluó en términos de una de sus 2 características funcionales más importantes: la variable de fuerza. Se registraron variables representativas tanto de los músculos inspiratorios como de los músculos espiratorios. Para ello, se realizaron sendas determinaciones de las presiones respiratorias máximas en boca inspiratoria y espiratoria, respectivamente, según las recomendaciones de diversos autores23–25. Para ello, se instruyó a los pacientes para realizar esfuerzos respiratorios máximos con la vía aérea ocluida. Se utilizó una válvula bucal ocluible con un pequeño orificio para minimizar la participación de los músculos buccinadores (SIBEL, Barcelona, España). Para la presión inspiratoria máxima (PIM) los pacientes realizaron las maniobras inspiratorias desde VR pulmonar, mientras que para la presión espiratoria máxima (PEM) los pacientes realizaron las maniobras espiratorias desde CPT. Se incluyó en el análisis el máximo valor de 3 a 5 maniobras válidas y reproducibles (diferencia<5%, aproximadamente). La pieza bucal se conectó a un manómetro de presión (TSD 104, Biopac Systems, Goleta, CA, EE. UU.), cuya señal se registró mediante un polígrafo digital (Biopac Systems, Goleta, CA, EE. UU.) y se almacenó para posteriores análisis. Los valores de PIM y PEM se evaluaron tanto en valores absolutos de presión (cm, H2O) como en valores relativos, según los valores de referencia.
Evaluación funcional de los músculos periféricos. Se evaluó la función muscular esquelética periférica mediante el empleo de un dinamómetro isométrico (MEC100 Biopac Systems, Goleta, CA, EE. UU.) conectado al polígrafo digital descrito para registrar la fuerza máxima (fuerza de la extremidad superior, en kg) y la resistencia anaerobia (resistencia anaerobia de la extremidad superior, en s) de los músculos flexores de ambas manos (dominante y no dominante). Los valores se analizaron en términos absolutos de fuerza y en términos relativos, según los valores de referencia25,26. Los pacientes y los voluntarios sanos se instruyeron para realizar, además, la prueba de resistencia anaerobia de los músculos de ambas manos en 3 maniobras consecutivas separadas por 3 min de descanso. La variable resultado fue el tiempo máximo tolerado durante una contracción isométrica máxima (s).
Estudio de compartimentos de composición corporal. Se realizaron estudios mediante la técnica de bioimpedanciometría corporal eléctrica27 para evaluar los cambios en los compartimentos corporales con un equipo portátil (BODYSTAT® 1500, Bodystat Ltd, Isla de Man, Gran Bretaña). Brevemente, se colocaron 4 electrodos de acuerdo con las instrucciones del fabricante en el pie derecho (uno por encima de la línea maleolar y otro en la parte proximal del segundo dedo) y la mano derecha (uno en la línea imaginaria por encima de la apófisis cubital y otro en la parte proximal del tercer dedo). A partir de los algoritmos de predicción validados, se estimaron la proporción de masa grasa, la masa magra y el H2O corporal total, tanto en términos absolutos como en términos relativos respecto al peso corporal total.
Análisis estadístico. Para el estudio descriptivo de la variable cualitativa “debilidad muscular” se determina el número de niños y el porcentaje de cada clase para cada grupo. El análisis de correlaciones se realiza mediante el cálculo del coeficiente de correlación lineal de Pearson. Las diferencias en las variables cuantitativas continuas se determinan según el cálculo de la t de Student. El criterio de significación estadística utilizado es p<0,05 y, por tanto, el intervalo de confianza es del 95%. El programa estadístico utilizado es Stata, versión 5.0 (StataCorp, 1997, College Station, TX, EE. UU.).
ResultadosCaracterísticas demográficas y funcionales respiratorias. En la tabla 1 se muestran la estadística descriptiva diferenciada general, de la composición corporal y de la función muscular respiratoria y periférica, según el grupo de estudio (controles y asmáticos). Al observar el análisis de las diferencias entre los 2 grupos, se observa que las variables antropométricas, nutricionales y la fuerza muscular periférica han sido equivalentes entre los 2 grupos de estudio.
Estadística descriptiva diferenciada general de la composición corporal y de la función muscular respiratoria y periférica, según el grupo de estudio (controles y asmáticos)
| Variables | Controles sanos (±DE) | Pacientes asmáticos (±DE) |
| (n=7) | (n=12) | |
| Datos generales | ||
| Edad | 10,57±1,14 | 11,83±2,48 |
| Peso, kg | 43,71±8,78 | 44,91±14,35 |
| Talla, m | 1,50±0,12 | 1,49±0,14 |
| IMC, kg/m2 | 17,91±2,52 | 19,78±3,52 |
| Compartimentos de la composición corporal | ||
| RAGUA, l | 65,97±9,79 | 69,86±11,03 |
| RMAGRO, % | 13,10±0,85 | 14, 97±1,27 |
| RGRASA, % | 21,25±8,91 | 23,03±7,64 |
| RFFMI, % pred. | 79,07±10,19 | 82,63±11,65 |
| Función muscular respiratoria | ||
| APIM¿ | 62,03±2179 | 91,23±21,79 |
| RPIM¿ | 49,13±15,60 | 64,08±12,32 |
| APEM¿ | 80,35±14,51 | 115,20±26,20 |
| RPEM | 49,44±11,46 | 52,81±14,23 |
| RAESD, s | 41,75±20,18 | 25,42±15,72 |
| RAESND, s | 44,18±21,67 | 25,34±14,50 |
| FESD, kg | 17,28±5,28 | 22,18±9,41 |
| FESND, kg | 14,57±5,47 | 19,09±8,04 |
| Función pulmonar | ||
| VEF1, % pred. | 98,71±11,08 | 95,66±18,77 |
| CVF, % pred. | 100,00±8,32 | 105,41±14,68 |
| VEF1/CVF, % | 84,24±5,23 | 76,55±10,11 |
| CPT, % pred. | 100,00±6,19 | 105,54±15,57 |
| VR¿% pred. | 103,42±15,64 | 145,75±42,63 |
| VR/CPT¿ | 104,00±15,04 | 136,09±25,84 |
| VGIT¿% pred. | 109,50±11,30 | 121,09±26,00 |
APEM: valores absolutos de la presión espiratoria máxima (medida en boca, maniobra de Valsalva) según valores de referencia; APIM: valores absolutos de la presión inspiratoria máxima (medida en boca, maniobra de Müller) según valores de referencia; CPT: capacidad pulmonar total; CVF: capacidad vital forzada; DE: desviación estándar; FESD: fuerza de la extremidad superior dominante; FESND: fuerza de la extremidad superior no dominante; IMC: índice de masa corporal; RAESD: resistencia anaerobia de la extremidad superior dominante; RAESND: resistencia anaerobia de la extremidad superior no dominante; RAGUA: agua corporal total; RFFMI: (fat free mass index) índice de masa corporal libre de grasa; RGRASA: masa grasa; RMAGRO: masa magra; RPEM: valores relativos de la presión espiratoria máxima según valores de referencia; RPIM: valores relativos de la presión inspiratoria máxima según valores de referencia; VEF1: volumen espiratorio forzado en el primer segundo; VGIT: volumen de gas intratorácico medido por pletismografía corporal (equivalente a capacidad residual funcional); VR: volumen residual; VR/CPT: índice de atrapamiento aéreo estático determinado por volumen residual/capacidad pulmonar total.
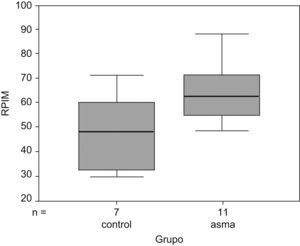
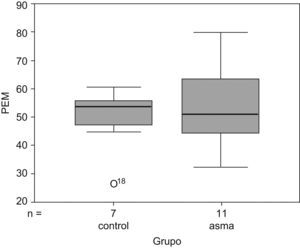
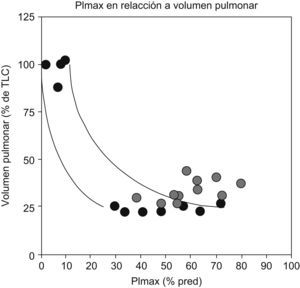
Fuerza muscular respiratoria. Los niños asmáticos presentaban signos de atrapamiento aéreo e hiperinsuflación pulmonar (VR: el 145 frente al 103%; VR/CPT: el 136 frente al 104%, respectivamente; p<0,05, en ambos casos). En la figura 1 se observa que los niños asmáticos tenían valores superiores de PIM (el 64 frente al 49% en controles; p<0,05). Sin embargo, tanto la PEM como la fuerza de los músculos periféricos (representada por la fuerza de las manos) mostraron valores sin diferencias significativas entre ambos grupos (fig. 2). En la tabla 2 se muestra la correlación lineal de las variables de volúmenes pulmonares y la PIM, y se observa que existe una correlación lineal discreta entre el grado de atrapamiento aéreo estático (expresado como índice VR/CPT) y el aumento de la fuerza de los músculos inspiratorios en todos los niños. En la figura 3 se observan simultáneamente las relaciones de normalidad entre volúmenes pulmonares y PIM en los niños sanos y los valores obtenidos en los niños asmáticos, normalizados según la maniobra de Müller hecha a isovolumen (VR, en este caso); no hubo diferencias significativas entre ambos grupos.
Coeficientes de correlación lineal (Pearson) entre la fuerza de los músculos inspiratorios (presión inspiratoria máxima) y los volúmenes pulmonares estáticos medidos por pletismografía corporal
| PIM | VR | VR/CPT | CPT | VGIT | |
| Correlación de Pearson | |||||
| PIM | 1,000 | 0,355 | 0,502¿ | 0,306 | 0,006 |
| VR, % pred. | 0,355 | 1,000 | 0,938¿¿ | 0,607¿¿ | 0,590¿ |
| VR/CPT, % | 0,502¿ | 0,938¿¿ | 1,000 | 0,396 | 0,539¿ |
| CPT, % pred. | 0,306 | 0,670¿¿ | 0,396 | 1,000 | 0,309 |
| VGIT, % pred. | 0,006 | 0,590¿ | 0,539¿ | 0,309 | 1,000 |
| Significación | |||||
| PIM | 0,149 | 0,040 | 0,233 | 0,985 | |
| VR, % pred. | 0,149 | 0,000 | 0,003 | 0,026 | |
| VR/CPT, % | 0,040 | 0,000 | 0,116 | 0,047 | |
| CPT, % pred. | 0,233 | 0,003 | 0,116 | 0,283 | |
| VGIT, % pred. | 0,985 | 0,026 | 0,047 | 0,283 | |
| n | |||||
| PIM | 18 | 18 | 17 | 17 | 14 |
| VR, % pred. | 18 | 18 | 17 | 17 | 14 |
| VR/CPT, % | 17 | 17 | 17 | 17 | 14 |
| CPT, % pred. | 17 | 17 | 17 | 17 | 14 |
| VGIT, % pred. | 14 | 14 | 14 | 14 | 14 |
CPT: capacidad pulmonar total; PIM: presión inspiratoria máxima; VGIT: volumen de gas intratorácico medido por pletismografía corporal (equivalente a capacidad residual funcional); VR: volumen residual; VR/CPT: índice de atrapamiento aéreo estático determinado por volumen residual/capacidad pulmonar total.
El presente estudio aporta información novedosa, que se puede resumir en 2 aspectos principales. Primero, el tratamiento crónico con corticoides inhalados no se asocia a disfunción de los músculos respiratorios ni periféricos en niños con asma bronquial. Segundo, el estudio evidencia que el diafragma y los músculos accesorios de la inspiración muestran un fenómeno de adaptación ante la situación mecánica desfavorable, que se relaciona con el atrapamiento aéreo crónico y la obstrucción crónica del flujo aéreo. Dado que tanto los músculos periféricos (representados por los flexores de la mano) como los músculos espiratorios no muestran cambios en los niños asmáticos, el llamado “efecto entrenamiento” aparenta estar limitado únicamente a los músculos de la inspiración.
En nuestro estudio, la dosis total (diaria o acumulada) de corticoides inhalados recibida por los niños asmáticos de forma crónica es realmente alta (budesonida ≥400μg o fluticasona ≥200μg/día). No disponemos de una cuantificación objetiva del depósito intrapulmonar de los esteroides, dosis deglutida ni dosis absorbida a plasma. A pesar de esta limitación relativa, si existía absorción sistémica, nuestro estudio demuestra que no tiene impacto clínicamente relevante sobre el sistema muscular esquelético, respiratorio ni periférico. Probablemente estos hallazgos nos permiten indicar que las dosis relativamente “bajas” que se emplean actualmente hacen que la miopatía esteroidea por corticoides inhalados sea improbable. Nuestros resultados son consistentes con lo descrito por Jardim et al20, ya que ellos no encuentran diferencias antes y después del empleo de flunisolida inhalada y placebo en las presiones de los músculos respiratorios, sin cambios en la función de los músculos periféricos. En la misma línea, Akkoca et al21 describieron PIM y PEM de asmáticos tratados con beclometasona inhalada.
Nuestro estudio permite postular y confirmar por primera vez que existen cambios adaptativos en el diafragma y demás músculos inspiratorios en frente de la enfermedad, y emulan un efecto entrenamiento en los niños asmáticos. Al contrastar nuestros resultados con los que obtuvieron Sette et al25, se observa que ellos no encontraron diferencias estadísticamente significativas entre pacientes asmáticos y controles en la variable PIM. Lavietes et al8, en un estudio realizado en pacientes adultos, tampoco encontraron una reducción de la fuerza de la musculatura inspiratoria en adultos asmáticos. Sin embargo, Stell et al22 sí encontraron diferencias significativas en relación con la PIM en pacientes asmáticos, y encontraron unos valores de PIM un 20% inferiores en adultos con asma moderada-grave frente a adultos controles. No obstante, nuestros hallazgos son coherentes con la descripción de cambios adaptativos en el diafragma y los músculos intercostales en pacientes adultos portadores de enfermedades pulmonares obstructivas crónicas, como el enfisema y la bronquitis crónica.
Sin embargo, como limitación del estudio tenemos que resaltar la ausencia de valoraciones funcionales de resistencia muscular. Esto hace que la relativa inocuidad del tratamiento esteroideo inhalado deba considerarse con cautela hasta que se evalúe la resistencia muscular en los niños asmáticos.
A pesar de la relativa “estabilidad” del asma en estos niños, con dosis de corticoides importantes y con poca actividad (en forma de reagudizaciones) de la enfermedad, resulta evidente que existe una alteración obstructiva persistente, lo que se confirma por la hiperinsuflación detectada en las pruebas funcionales respiratorias. El grado de esta mayor adaptación muscular en los niños con asma podría correlacionarse de forma directa con un mayor grado de hiperinsuflación y, probablemente, la presencia de fenómenos inflamatorios y de broncoconstricción persistentes. Clínicamente, podría representar un mayor riesgo en caso de descompensación por agudización asmática.
El estudio de la función muscular puede ser un complemento en la valoración funcional del sistema respiratorio en estos pacientes. Nuestro estudio incluye la determinación de PIM (maniobras de Müller) en los niños del grupo control a diferentes volúmenes pulmonares, desde VR hasta CPT. Como punto intermedio se realizó además la maniobra en la capacidad residual funcional. Estas determinaciones permitieron realizar una gráfica de dispersión que expone las relaciones normales entre PIM y volúmenes pulmonares. El fundamento de realizar esta evaluación funcional tiene como base una expresión particular de la denominada ley física de Laplace. Esta ley hace referencia a la presión generada por la curvatura de una superficie. El diafragma tiene una configuración de cúpula, con lo que la presión generada será inversamente proporcional al radio de curvatura de acuerdo con la fórmula tensión (T)=2π·r, en la que r es el radio de curvatura. Desde un punto de vista clínico, la traducción funcional es que a mayor atrapamiento aéreo (por ejemplo, asma bronquial), el diafragma se aplana, el radio de curvatura del diafragma aumenta, se desplaza caudalmente y, por esto, disminuye la capacidad de generar presión (tensión). En nuestro estudio, como se puede apreciar en la figura 3, resalta un hallazgo especialmente relevante desde el punto de vista clínico: el diafragma y los músculos accesorios de la inspiración no tienen disminuida su capacidad de generar tensión, sino que incluso está aumentada en los niños asmáticos a pesar del atrapamiento aéreo. Este hallazgo, expresado en términos estadísticos y gráficos, sin lugar a duda refleja que estos músculos (especialmente el diafragma) se han adaptado a la nueva posición mecánica representada por el atrapamiento aéreo crónico que muestran los pacientes con asma bronquial (inclusive en fase de estabilidad).
Una de las limitaciones potenciales del presente estudio es el sesgo potencial por una eventual realización defectuosa de las maniobras respiratorias en los niños asmáticos. Sin embargo, la estimación de la validez de las maniobras incluyó la reproducibilidad de éstas. Otra limitación potencial es la ausencia de un estudio sobre la correlación estructural mediante biopsias de los músculos respiratorios o periféricos.
Como conclusiones de este estudio, se puede afirmar que no se encuentra evidencia de que los esteroides inhalados deterioren la función muscular respiratoria o periférica en los niños asmáticos a pesar del tratamiento crónico con éstos y de las dosis altas suministradas con los sistemas de administración por vía inhalada. En cambio, se encuentran signos de adaptación muscular respiratoria frente a la sobrecarga a largo plazo que supone el asma persistente.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.