En los últimos años se ha objetivado un incremento de niños portadores de traqueostomía. El objetivo del estudio es describir las características de los pacientes pediátricos traqueostomizados en seguimiento por el SAPPCC de un hospital de tercer nivel.
MétodosEstudio unicéntrico, observacional y retrospectivo que incluyó pacientes ≤18años portadores de traqueostomía atendidos por el SAPPCC de un hospital de tercer nivel (noviembre de 2020-junio de 2022). Se analizaron datos epidemiológicos, clínicos, microbiológicos y sociales mediante la revisión de la historia clínica.
ResultadosSe incluyeron 44 pacientes traqueostomizados. La patología de base más frecuente fue la patología de vía aérea superior adquirida (20,5%), siendo la obstrucción de vía aérea superior (66%) la indicación más frecuente de traqueostomía. El 84% presentaron aislamientos bacterianos en aspirado traqueal, y Pseudomonas aeruginosa (56,8%) fue el microorganismo más frecuentemente aislado. El antibiótico sistémico más prescrito fue ciprofloxacino (84%). El 18,1% de los pacientes recibieron como mínimo una tanda de antibioterapia intravenosa y el 29,5% recibieron más de tres pautas de antibiótico sistémico en los últimos 20meses. El 59% de los niños estaban escolarizados: el 38,6% en escuela ordinaria, el 15,9% en escuela de educación especial y el 4,5% en domicilio. Se identificó familia en crisis en el 53,7% de los pacientes, y el 22,7% de las familias disponían de la prestación por cuidado de menores con enfermedad grave.
ConclusionesDada la complejidad de los niños traqueostomizados, es fundamental un manejo integral y coordinado. La escolarización es posible y segura si se capacita a sus cuidadores/enfermeras escolares.
In recent years, there has been an increase in the number of children with tracheostomies. The objective was to describe the characteristics of paediatric patients with a tracheostomy followed up by the palliative care and complex chronic patient service (PCCCPS) of a tertiary care hospital.
MethodsSingle-centre retrospective observational study in patients aged less than 18years with a tracheostomy manage by the PCCCPS of a tertiary care hospital (November 2020-June 2022). We analysed epidemiological, clinical, microbiological and social data by reviewing the health records.
ResultsThe sample included 44 tracheostomized patients. The most frequent underlying disease was acquired upper airway disease (20.5%). The most common indication for tracheostomy was upper airway obstruction (66%). Bacterial isolates were detected in 84% of the tracheal aspirates, among which Pseudomonas aeruginosa was most frequent (56.8%). The most frequently prescribed antibiotic was ciprofloxacin (84%). In addition, 18.1% of the patients received at least one course of intravenous antibiotherapy and 29.5% received more than three systemic antibiotic regimens in the past 20months. Fifty-nine percent of the children were schooled: 38.6% attended a regular school, 15.9% a special needs school and 4.5% were home-schooled. We identified social difficulties in 53.7%. Also, 22.7% of the families received financial support to care for a child with severe illness.
ConclusionsBecause of the complexity of caring for tracheostomized children, integral and coordinated management is essential. Schooling is possible and safe if caregivers are trained.
En los pacientes adultos críticamente enfermos, la colocación de una traqueostomía es un procedimiento frecuente. En pediatría es mucho menos común debido a su dificultad técnica y a la alta tasa de complicaciones1,2. Los avances en las unidades de cuidados intensivos pediátricas y neonatales han supuesto una mayor supervivencia de niños con enfermedades graves. La traqueostomía es un procedimiento que puede incrementar tanto la supervivencia como la calidad de vida de pacientes que necesitan ventilación mecánica (VM) prolongada: mejora la interacción entre el niño y su familia, aporta confort y reduce la necesidad de sedación y el riesgo de abstinencia. Además, una traqueostomía temprana puede disminuir la gravedad de la aversión oral y las necesidades metabólicas, lo que permite un mejor desarrollo y crecimiento1. Sin embargo, la complejidad de estos pacientes representa un desafío3. La mayoría son pacientes críticos, médicamente complejos y con enfermedades subyacentes que requieren tecnificación4. Las principales indicaciones de la traqueostomía son aliviar la obstrucción de la vía aérea superior, facilitar la limpieza de la vía respiratoria y la necesidad de VM a largo plazo5.
Los niños con traqueostomía se consideran médicamente frágiles porque pueden presentar complicaciones que den lugar a una emergencia vital6. Las complicaciones peri y postoperatorias incluyen hemorragia, infección, neumotórax, obstrucción de la cánula y decanulación accidental. Las tardías son formación de granulomas, obstrucción de la cánula, decanulación accidental, sangrado y traqueomalacia3.
Los cuidados principales de la traqueostomía pediátrica incluyen aspiración de secreciones, cuidado del estoma, cambio y limpieza de la cánula7. Los niños con traqueostomía a largo plazo que antes permanecían hospitalizados, ahora pueden estar en casa gracias a los avances tecnológicos8 y a la capacitación de sus cuidadores.
En la literatura existen pocos estudios descriptivos sobre el seguimiento integral de los pacientes pediátricos traqueostomizados. Los artículos suelen reflejar datos clínicos, sin enfatizar en el impacto en el seno de una familia a nivel de aspectos sociales como vulnerabilidad familiar, barrera idiomática o problemas relacionados con la escolarización.
Por las características mencionadas anteriormente, en nuestro hospital maternoinfantil de tercer nivel todos los pacientes pediátricos traqueostomizados realizan seguimiento por el Servicio de Atención Paliativa y de Paciente Crónico Complejo (SAPPCC).
El objetivo de este artículo es describir el perfil clínico y social de los pacientes portadores de traqueostomía en seguimiento por el SAPPCC en los últimos dos años.
Material y métodosSe trata de un estudio descriptivo unicéntrico, observacional y retrospectivo en el que se incluyeron todos los pacientes pediátricos portadores de traqueostomía atendidos por el SAPPCC de un hospital de tercer nivel desde noviembre de 2020 hasta junio de 2022. Los padres o tutores legales de los pacientes incluidos firmaron un consentimiento informado.
La recogida de datos se realizó mediante la revisión de la historia clínica informatizada.
Para describir el perfil de los pacientes se recogieron variables cuantitativas y cualitativas, que se clasificaron en demográficas, clínicas, microbiológicas y sociales. Dentro de las demográficas se incluyeron la edad, el sexo y la fecha de colocación de la traqueostomía. En las variables clínicas se analizaron la patología de base, la indicación de la traqueostomía, los trastornos de deglución y la vía de alimentación, la necesidad de VM y/u oxigenoterapia, el uso de válvula fonatoria o tapón, la periodicidad del cambio de cánula, las complicaciones y la fecha de decanulación. En cuanto a las variables microbiológicas, se recogieron los aislamientos bacterianos en aspirados traqueales, cursados solo ante síntomas sugestivos de traqueobronquitis (fiebre, tos, aumento de secreciones). Desde el Servicio de Microbiología de nuestro centro se considera que el aspirado traqueal es significativo cuando existe una bacteria predominante que además pueda ser un potencial patógeno de infección respiratoria. En estos cultivos considerados significativos se realiza el antibiograma. La decisión de considerar el patógeno identificado como una colonización o una infección depende del clínico. También se registró la prescripción de antibioterapia por vía nebulizada, oral o intravenosa.
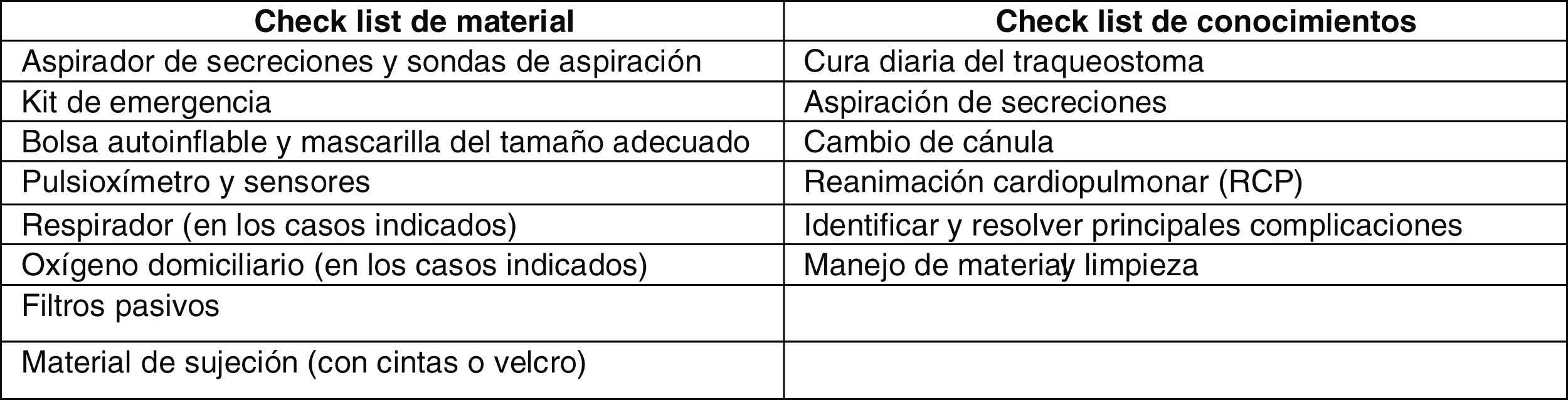
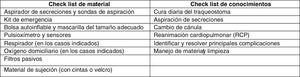
Dentro de las variables sociales, se recogieron la formación realizada a las familias, el riesgo social, la solicitud de prestación de cuidado al menor enfermo, el tipo de escolarización y la existencia de barrera idiomática. La formación en el manejo de la traqueostomía se realizó a los cuidadores principales del paciente (habitualmente madre y padre), mínimo dos personas por paciente. La formación se inició durante su ingreso en la UCI pediátrica por enfermeras y médicos intensivistas pediátricos, justo después de la realización de la traqueostomía, y se continuó durante el ingreso en planta (enfermeras y médicos de planta, de neumología y del SAPPCC). A las familias se les entregó la guía del cuidado del niño traqueostomizado, documento elaborado en el centro y que se va modificando según los cambios y actualizaciones en el manejo de estos pacientes. Previo al alta, se realizó a los cuidadores principales del niño un check list de material y de conocimientos (fig. 1).
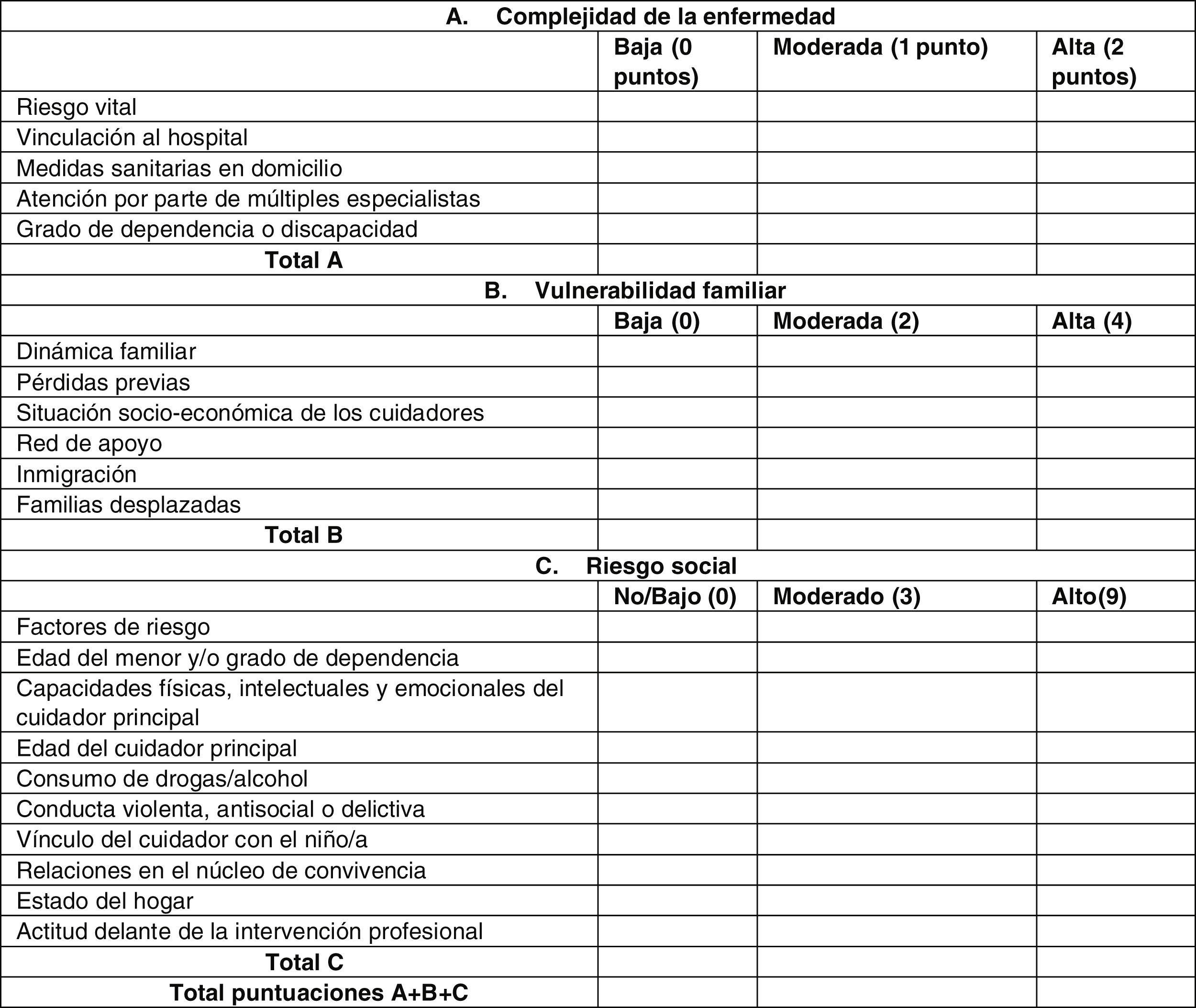
El riesgo social, en ausencia de escalas validadas, se evaluó mediante una herramienta de orientación (Instrumento de Aproximación Diagnóstica e Intervención Social en la Enfermedad Infantil Crónica, escala ADISMIC)9, utilizada de forma habitual para el diagnóstico social por el servicio de trabajo social del hospital (fig. 2). El trabajador social del SAPPCC pasó la escala a cada familia al inicio del seguimiento, poco después de la realización de la traqueostomía.
Escala ADISMIC para realizar una aproximación del diagnóstico social. Cada ítem se puntúa como no/bajo, moderado o alto. Las categorías agrupadas en A hacen referencia a la complejidad de la enfermedad; las agrupadas en B, a la vulnerabilidad familiar, y las del apartado C, a riesgo social. La suma total de la puntuación de los 3 apartados permite una aproximación al diagnóstico social y sugiere el tipo de intervención a realizar desde trabajo social (ver fig. 3).
Los datos se registraron codificados en una base de datos Excel creada específicamente para este fin. El análisis estadístico se llevó a cabo con el software SPSS®, versión 24. Se realizó un análisis descriptivo de los datos: en variables cuantitativas, mediante media o mediana y rango intercuartílico (RIC); en cualitativas, mediante porcentajes. El estudio fue aprobado por el comité de ética de investigación del hospital.
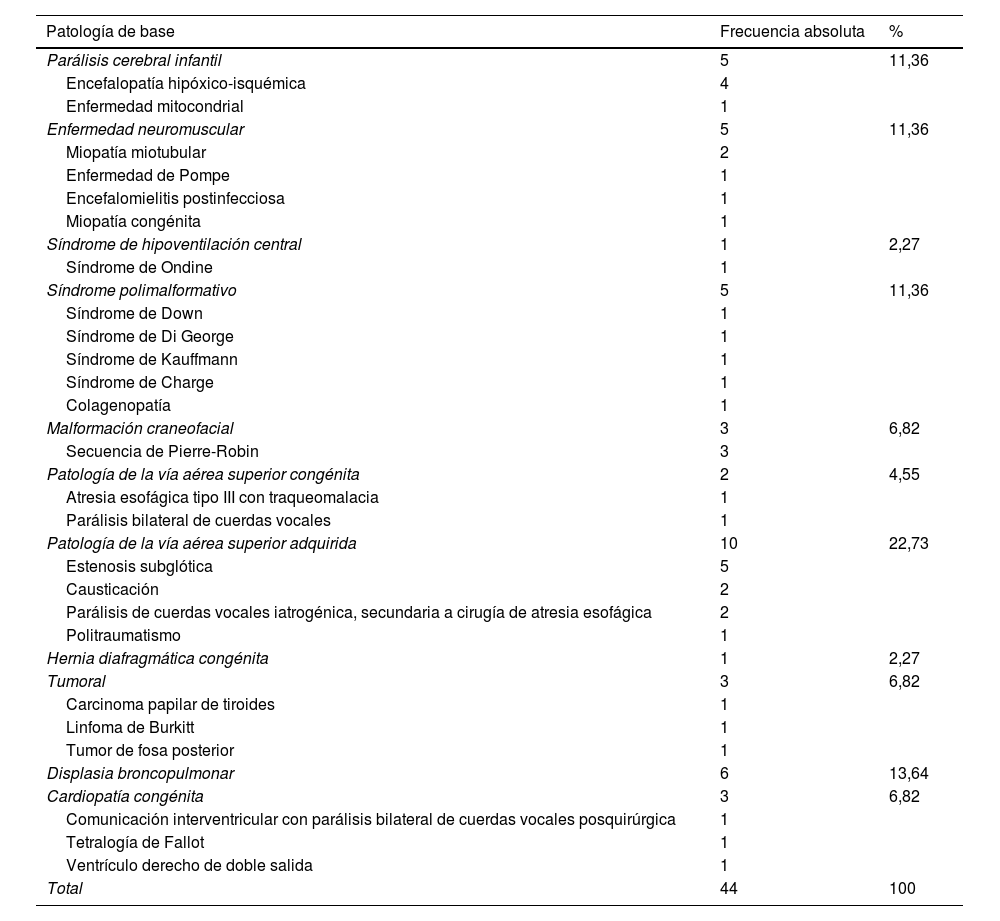
ResultadosCaracterísticas de los pacientes y complicacionesDe un total de 210 pacientes en seguimiento por el SAPPCC de un hospital de tercer nivel, 44 (20%) eran portadores de traqueostomía. La edad mediana de estos pacientes fue de 7,9años (RIC: 3,85-11,84), con un 73% de niños. La edad mediana de colocación de la traqueostomía fue de 5,62meses (RIC: 2,6-28,8). Como patología de base10, la más frecuente fue la patología de vía aérea superior adquirida (10 pacientes, 23%). La tabla 1 detalla las patologías de base de estos pacientes. El 65% de los pacientes presentaban trastornos de la deglución. La vía de alimentación era oral en el 46%, sonda nasogástrica (SNG) o gastrostomía en el 36% y mixta (ambos métodos) en el 18%.
Diagnósticos de base de nuestra cohorte de pacientes
| Patología de base | Frecuencia absoluta | % |
|---|---|---|
| Parálisis cerebral infantil | 5 | 11,36 |
| Encefalopatía hipóxico-isquémica | 4 | |
| Enfermedad mitocondrial | 1 | |
| Enfermedad neuromuscular | 5 | 11,36 |
| Miopatía miotubular | 2 | |
| Enfermedad de Pompe | 1 | |
| Encefalomielitis postinfecciosa | 1 | |
| Miopatía congénita | 1 | |
| Síndrome de hipoventilación central | 1 | 2,27 |
| Síndrome de Ondine | 1 | |
| Síndrome polimalformativo | 5 | 11,36 |
| Síndrome de Down | 1 | |
| Síndrome de Di George | 1 | |
| Síndrome de Kauffmann | 1 | |
| Síndrome de Charge | 1 | |
| Colagenopatía | 1 | |
| Malformación craneofacial | 3 | 6,82 |
| Secuencia de Pierre-Robin | 3 | |
| Patología de la vía aérea superior congénita | 2 | 4,55 |
| Atresia esofágica tipo III con traqueomalacia | 1 | |
| Parálisis bilateral de cuerdas vocales | 1 | |
| Patología de la vía aérea superior adquirida | 10 | 22,73 |
| Estenosis subglótica | 5 | |
| Causticación | 2 | |
| Parálisis de cuerdas vocales iatrogénica, secundaria a cirugía de atresia esofágica | 2 | |
| Politraumatismo | 1 | |
| Hernia diafragmática congénita | 1 | 2,27 |
| Tumoral | 3 | 6,82 |
| Carcinoma papilar de tiroides | 1 | |
| Linfoma de Burkitt | 1 | |
| Tumor de fosa posterior | 1 | |
| Displasia broncopulmonar | 6 | 13,64 |
| Cardiopatía congénita | 3 | 6,82 |
| Comunicación interventricular con parálisis bilateral de cuerdas vocales posquirúrgica | 1 | |
| Tetralogía de Fallot | 1 | |
| Ventrículo derecho de doble salida | 1 | |
| Total | 44 | 100 |
Se clasificaron los motivos de la realización de traqueostomía en insuficiencia respiratoria crónica (15 pacientes, 34%) u obstrucción de vía aérea superior (29 pacientes, 66%). El 36% eran dependientes de VM y el 11% precisaban oxigenoterapia. El 59% de los pacientes usaron válvula fonatoria o tapón.
En cuanto a las complicaciones, estuvieron presentes en el 61% de los pacientes. Las más frecuentes fueron tardías: granulomas (16 pacientes, 36,4%) y decanulación accidental (3 pacientes, 6,8%). Dos pacientes (4,6%) presentaron una complicación precoz, la dehiscencia del traqueostoma. El resto de complicaciones se detallan en la tabla 2.
Complicaciones relacionadas con la traqueostomía
| Complicación | Frecuencia absoluta | % pacientes afectos |
|---|---|---|
| Granuloma | 16 | 36,4 |
| Decanulación accidental | 3 | 6,8 |
| Dehiscencia de sutura | 2 | 4,6 |
| Celulitis peritraqueostoma | 2 | 4,6 |
| Obstrucción por tapón de moco | 2 | 4,6 |
| Estenosis traqueostoma | 1 | 2,3 |
| Cuerpo extraño en traqueostoma | 1 | 2,3 |
En la actualidad se han decanulado 16 (36,3%) de los pacientes, de los cuales el 75% (12 pacientes) han presentado fístula traqueocutánea que ha precisado cierre quirúrgico. De estos pacientes, la principal indicación de traqueostomía fue la obstrucción de la vía aérea superior (68%), y el resto, por necesidad de VM a largo plazo. Entre los decanulados, la media de tiempo con traqueostomía fue de 2,3años (rango: 6meses-7,4años).
Se registró un fallecimiento durante el periodo de estudio, secundario a una arritmia como complicación de su enfermedad de base. Uno de los pacientes interrumpió el seguimiento por traslado a otro centro.
Aislamientos microbiológicos y antibioterapia recibidaEl 84% de los pacientes presentaron aislamientos bacterianos traqueales, en los cuales fue frecuente la coinfección bacteriana por más de un microorganismo. El microorganismo aislado con mayor frecuencia fue Pseudomonas aeruginosa (56,8%) y otros bacilos gramnegativos adquiridos en el ámbito hospitalario (56,8%), seguido de Staphylococcus aureus meticilín sensible (34,1%). Del total de pacientes con aislamiento de P.aeruginosa, el 8% fueron multirresistentes. El resto de aislamientos microbiológicos se detallan en la tabla 3.
Aislamientos microbiológicos en la cohorte de pacientes
| Microorganismo | % pacientesa |
|---|---|
| Pseudomonas aeruginosa | 56,8 |
| Otros bacilos gramnegativosS. marcescens, S. maltophilia, B. cepacia, E. cloacae, A. xylosoxidans, K. pneumoniae, K. aerogenes, K. oxytoca | 56,8 |
| Staphylococcus aureus meticilín sensible (SAMS) | 34,1 |
| Moraxella catarrhalis | 29,5 |
| Streptococcus pneumoniae | 29,5 |
| Haemophilus influenzae | 25 |
| Staphylococcus aureus meticilín resistente (SAMR) | 2,3 |
El 22,73% de los pacientes recibieron tratamiento antibiótico nebulizado en los últimos 20meses. La intención terapéutica fue reducir el número de agudizaciones respiratorias. Las pautas antibióticas fueron largas (mínimo 6meses) y se utilizó tobramicina en tandas on-off de 28días o colistina diaria.
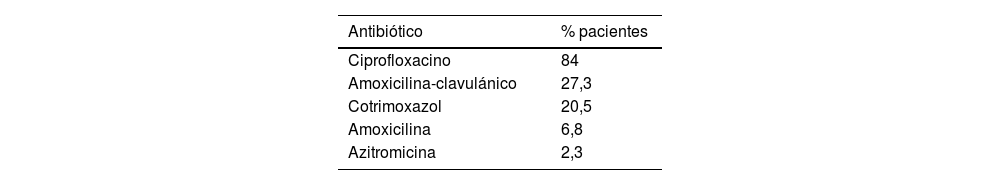
En el 95% de los pacientes se prescribió algún antibiótico oral en el periodo de estudio. Para la elección del antibiótico se tuvieron en cuenta los aislamientos traqueales del último año. El antibiótico más prescrito fue ciprofloxacino (84%), seguido de amoxicilina-clavulánico (27,3%). El resto de antibióticos se detallan en la tabla 4. El 29,5% recibieron más de tres pautas de antibiótico oral en este mismo periodo de estudio.
El 18,1% recibieron como mínimo una tanda de antibioterapia intravenosa en los últimos 20meses.
Aspectos sociales y educacionalesCambios de cánula por la familia. Previo al alta hospitalaria de un paciente traqueostomizado, se realizó la capacitación a las familias; en el 55% la recibieron padre y madre.
La periodicidad del cambio de cánula fue cada 7días en el 45% de los pacientes y cada 14días en el 41% (especialmente niños mayores). El cambio de cánula lo realizaban los padres, con soporte por parte del SAPPCC inicialmente y de forma autónoma cuando estaban capacitados. El lugar del cambio de cánula fue en el domicilio en el 90% de los pacientes, en el 7% en el hospital y en el 3% restante en el centro de atención primaria.
Escolarización. El 59% de los niños estaban escolarizados: 17 en escuela ordinaria (38,6%), 7 en escuela de educación especial (15,9%) y 2 bajo un régimen de escolarización domiciliaria (4,5%). De los 18 niños no escolarizados, 15 (83,3%) estaban en etapa educativa no obligatoria por ser menores de 3años. Los 3 niños mayores de 3años no escolarizados presentaban una pluridiscapacidad con déficit intelectual grave, permaneciendo en su domicilio a cargo de sus cuidadores. Los niños que acudían a la escuela ordinaria estaban acompañados por una cuidadora a la que se había capacitado en el cuidado básico de un niño con traqueostomía. El cuidador escolar fue asignado desde educación y su capacitación fue a cargo de las enfermeras del SAPPCC. En los centros de educación especial, 3 pacientes disponían de enfermera escolar que se había capacitado también por el SAPPCC. Uno de ellos presentó una decanulación accidental en el colegio, resuelta rápidamente por la enfermera escolar.
Evaluación del riesgo familiar. En función de la puntuación obtenida en la escala ADISMIC, las familias se clasificaron en: familia en crisis (22/42) y familia vulnerable (17/42), siendo tres familias no valorables por no disponer de toda la información para pasar la escala.
En el 36% de las familias existía barrera idiomática. El 22,7% se acogieron a la prestación por cuidado de menores con enfermedad grave (CUME).
DiscusiónExisten pocos estudios en la literatura que reflejen el perfil del paciente pediátrico traqueostomizado. Al-Samri et al.11 definieron la historia natural de 72 niños portadores de traqueostomía a lo largo de 17años. Dividieron las indicaciones de traqueostomía en tres grupos: obstrucción de vía aérea superior en una localización anatómica concreta (45%), obstrucción de vía aérea superior con una condición médica compleja (33%) y necesidad de acceso a las vías respiratorias inferiores para ventilación a largo plazo (22%). La indicación más común de traqueostomía fue la obstrucción por estenosis subglótica (21%) o en contexto de un síndrome craneofacial complejo (21%). En nuestra población de estudio, el motivo más frecuente de realización de traqueostomía también fue por obstrucción de vía aérea superior (66%), siendo la estenosis subglótica y la parálisis de cuerdas vocales las indicaciones más frecuentes. Por este motivo, la mayoría de los pacientes de la cohorte no son dependientes de VM. Hay que tener en cuenta los avances que ha habido en los últimos 30años en la ventilación no invasiva domiciliaria12, lo que ha podido reducir la indicación de traqueostomía en pacientes con necesidad de VM a largo plazo.
Las complicaciones más frecuentes en nuestra serie fueron los granulomas, como reportaron Lubianca Neto et al.13 en una revisión sistemática de casos desde 1978 hasta 2020. La tasa media de complicaciones fue del 40% y las más frecuentes fueron lesiones cutáneas y granulomas, al igual que en nuestra serie.
Las infecciones respiratorias, tanto la traqueobronquitis como la neumonía, son comunes en los pacientes pediátricos traqueostomizados y están asociadas a prescripciones antibióticas y hospitalizaciones frecuentes14. En la mayoría de niños con vía aérea artificial la tráquea se coloniza por una amplia variedad de bacterias que no están presentes en el microbioma faríngeo sano. En un estudio americano de 93 niños con traqueostomía crónica15 se describió que las bacterias gramnegativas fueron las predominantes. Sin embargo, el 55,9% tuvieron cultivos positivos para Staphylococcus aureus meticilín resistente (SAMR), y la prevalencia de este y la de Staphylococcus aureus meticilín sensible (SAMS) fueron más altas durante el primer año tras la realización de la traqueostomía y disminuyeron después. En contraposición, la prevalencia de P.aeruginosa se mantuvo relativamente estable entre el 60-80% de los pacientes, sin tener en cuenta el tiempo desde la realización de la traqueostomía. En nuestra muestra, el microorganismo más frecuente fue P.aeruginosa, seguido de otros bacilos gramnegativos nosocomiales, y en tercer lugar por SAMS, siendo la prevalencia de SAMR menor que en las series americanas.
Los pacientes pediátricos traqueostomizados reciben con frecuencia antibioterapia sistémica de amplio espectro. En nuestro estudio, la mayoría de los pacientes recibieron una tanda de antibiótico sistémico en los últimos 20meses, y ciprofloxacino fue el antibiótico más prescrito. Casi el 30% de los pacientes han recibido tres o más pautas de antibiótico sistémico en los últimos 20meses. La antibioterapia de amplio espectro aumenta el riesgo de resistencias microbiológicas, potenciado por la frecuente exposición a los entornos sanitarios que sirven de reservorio para estos microrganismos. Además, tienen efectos adversos, siendo el más frecuente la diarrea14. Es importante reflexionar sobre la indicación de tratar los aislamientos bacterianos en aspirados traqueales, ya que puede tratarse de colonizaciones de vía respiratoria. Debe contemplarse también la posibilidad de no tratar inicialmente una exacerbación respiratoria con antibiótico, dado que en pediatría la etiología viral es más frecuente. En caso de una estabilidad clínica, en ausencia de otros signos de infección bacteriana, debe considerarse la conducta expectante. En el caso de iniciar antibioterapia, debe valorarse suspender precozmente si no se confirma aislamiento o desescalar según el antibiograma obtenido.
La decisión de enviar a domicilio a un niño traqueostomizado exige una cuidadosa planificación16. Hay poca bibliografía sobre el seguimiento de estos pacientes por unidades multidisciplinares de pacientes pediátricos crónicos complejos. El SAPPCC de nuestro hospital está formado por pediatras, enfermeras, trabajadores sociales, psicólogos y un servicio de atención espiritual, lo que permite un cuidado integral de los pacientes y la coordinación con los diferentes niveles asistenciales, especialmente entre atención primaria y la especializada. Los pacientes traqueostomizados son derivados al SAPPCC tras la realización de la traqueostomía para dar soporte en la capacitación de familias, la gestión del alta domiciliaria, iniciar el seguimiento ambulatorio posterior y coordinar la atención extrahospitalaria.
Tener un hijo portador de traqueostomía supone un impacto en la vida del niño y su familia, como estudiaron Hopkins et al.17 en una serie británica. Se hallaron efectos adversos en su calidad de vida, sueño, vida social y laboral. Es difícil definir las necesidades sociales de los pacientes pediátricos, ya que no hay escalas validadas en pediatría que puedan ayudar en la elaboración del diagnóstico social y del plan de intervención. En nuestra serie se analiza el riesgo social mediante la escala ADISMIC, y observamos que más de la mitad de las familias están en crisis, y el resto, en situación de vulnerabilidad familiar. En casi el 25%, uno de los cuidadores mantiene dedicación exclusiva al cuidado de su hijo por requerir atención directa y continua. Esta tarea resulta incompatible con las responsabilidades laborales, por lo que reciben la prestación para el cuidado del menor enfermo. El elevado porcentaje (36%) de familias con barrera idiomática debe tenerse en cuenta a la hora de capacitar a las familias porque supone una dificultad añadida.
Más de la mitad de los pacientes de nuestra serie están escolarizados, la mayoría en escuela ordinaria, porcentaje que sube al 89,6% si solo se consideran la etapa de escolarización obligatoria. Los niños que acuden a escuela ordinaria están acompañados por una cuidadora a la que se capacita en el cuidado básico de la traqueostomía, labor que realizan las enfermeras del SAPPCC y sin la cual no sería posible una escolarización con garantías de seguridad. Existen pocos estudios en la literatura en relación a la escolarización de niños traqueostomizados. Patel et al.18 evaluaron la necesidad de apoyo escolar de una cohorte de niños traqueostomizados: la mitad de las escuelas no tenían ningún personal capacitado, en dos casos los padres no sabían si había alguien entrenado en la escuela y en cinco escuelas tenían enfermera escolar o algún profesor capacitado, pero no siempre estaban disponibles. Los autores concluyen que es necesaria la coordinación con las escuelas como parte del manejo multidisciplinar de estos niños.
ConclusionesExiste un número creciente de niños portadores de traqueostomía, con patologías de base muy variadas, siendo la principal indicación la obstrucción de la vía aérea superior. Son pacientes frágiles con riesgo de complicaciones, por lo que es fundamental la capacitación de las familias y un manejo integral y coordinado. El análisis social de las familias del estudio muestra que más de la mitad están en crisis, lo que refleja el impacto de una traqueostomía pediátrica en el seno de una familia y enfatiza la importancia de atender las necesidades sociales de estos pacientes. Por este motivo, son necesarios modelos de atención por unidades multidisciplinares que ofrecen un seguimiento integral y coordinación entre servicios y diferentes niveles asistenciales, como las unidades de pacientes crónicos complejos pediátricos. La escolarización de los niños traqueostomizados es posible y segura si se capacita específicamente a sus cuidadores y/o enfermeras escolares en el manejo de la traqueostomía.
Responsabilidades éticasEste estudio ha sido aceptado por el Comité Ética de Investigación con medicamentos de la Fundació Sant Joan de Déu. Código CEIm: PIC-39-21.
FinanciaciónNo se ha recibido financiación.
Conflicto de interesesLos autores no tienen conflicto de intereses que declarar.