La ectopia cordis (EC) es una malformación congénita rara (5,5-7,9/millón recién nacidos (RN)1–4. Se caracteriza por una posición anómala del corazón fuera del tórax, asociado a defectos del pericardio parietal, diafragma, esternón y cardiopatías congénitas1–3. Su tratamiento es quirúrgico1. En la etapa neonatal se ha descrito inestabilidad hemodinámica al introducir el corazón en la cavidad torácica5–8.
Se presenta un caso de EC torácica incompleta sin cardiopatía, con complicaciones hemodinámicas tras cirugía correctora.
RN a término (3.750 g) sin antecedentes obstétricos de interés, Apgar 9/10.
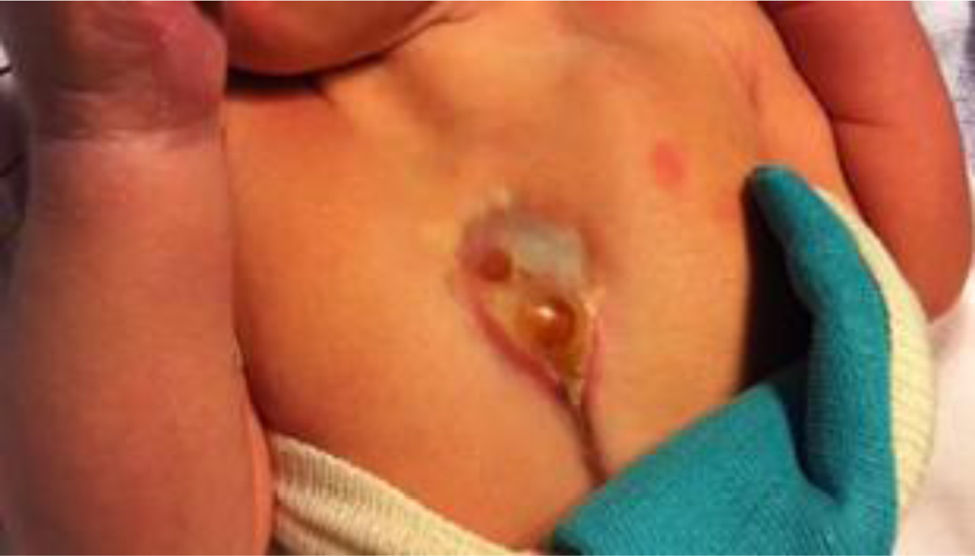
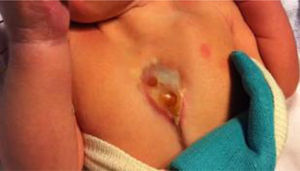
Al nacimiento, se observó defecto de fusión de línea media de la pared torácica con exposición de parte del corazón en la cara anterior del tórax, cubierto por pericardio (fig. 1).
Ante el diagnóstico clínico de EC, se realizó cribado de malformaciones (ecografías cardíaca/abdominal/cerebral normales, cariotipo 46XY). En la radiografía de tórax se observó un defecto de fusión esternal. La tomografía computarizada torácica evidenció defecto de la pared anterior, con esternón bipartito (separación máxima 38mm) y arco aórtico izquierdo con salida aberrante de subclavia derecha.
La cirugía se realizó de forma programada al mes. Ante EC incompleta, sin malformación cardíaca y con defecto de la pared anterior poco extenso (máximo 38mm), se decidió realizar cirugía en un acto único. No obstante, a nivel intraoperatorio antes de realizar el cierre definitivo, se realizó una prueba, aproximando hemiesternones, comprobando que no hubiese repercusión hemodinámica (bajada significativa de presión arterial [PA], aumento de PVC y/o repercusión en el gasto sistémico) o respiratoria. El paciente presentó una tolerancia adecuada, decidiéndose continuar con el cierre definitivo.
Al realizar el cierre torácico completo presentó taquicardia (170 lpm) e hipotensión (PA sistólica 45/PA diastólica 35), precisando expansión de volumen para su estabilización. En el postoperatorio, continuó con clínica de fallo diastólico del ventrículo derecho (VD) (taquicardia [200 lpm] con respuesta a volumen, necesidad de mantener una PVC en torno a 9 y oliguria) sin hipotensión ni hiperlactacidemia. Por ecocardiografía, se objetivaron dilatación y escaso colapso de la vena cava inferior, dilatación de venas suprahepáticas, VD con contractilidad normal pero con cara anterior rectificada, compatible con disfunción ventricular derecha tras el cierre torácico. Se manejó de forma conservadora, manteniendo adecuado gasto sistémico. El manejo conservador consistió en evitar factores que aumentasen las resistencias vasculares pulmonares (hipoxia/hipercapnia/acidosis), maniobras ventilatorias para disminuir la presión intratorácica, optimización de precarga, soporte vasoconstrictor durante 5 días (dopamina y noradrenalina a dosis bajas) y tratamiento diurético. Tras estabilización hemodinámica, se llevó a cabo extubación, precisando oxigenoterapia durante 3 días. Fue dado de alta el 12.° día, estando asintomático.
La EC fue descrita por primera vez por Stensen (1671). Según su localización, se clasifica: cervical/torácica (más frecuente)/toracoabdominal y abdominal, y según la exposición del corazón: completa (ausencia de piel y pericardio parietal) o incompleta (cubierto por piel, pericardio parietal o ambos)1,3. Su etiología es desconocida1,3.
El 80-95% presenta cardiopatías congénitas asociadas1-3. La ausencia de cardiopatía, tal y como ocurre en nuestro paciente, es poco frecuente y mejora el pronóstico1,2,7.
Puede asociar otros defectos (hernia diafragmática/onfalocele/hipoplasia pulmonar/labio leporino/hendidura palatina/malformaciones cerebrales…)1,3–7.
La única opción terapéutica es la cirugía. Dependiendo del tamaño del defecto/cobertura y malformaciones asociadas, se realiza en uno1,2,7 o varios tiempos8,9. Son candidatos a cirugía en un único tiempo las formas incompletas sin cardiopatía asociada, siendo aconsejable realizar una prueba intraoperatoria para comprobar si aparece repercusión hemodinámica antes del cierre definitivo.
En el caso de hacer cirugía en varios tiempos, primero se realiza cobertura del corazón, después la reparación paliativa o completa de la cardiopatía9 y, por último, reconstrucción de la pared torácica e introducción del corazón, para permitir durante este tiempo el crecimiento de la cavidad torácica8. Se ha descrito deterioro hemodinámico tanto durante la manipulación cardíaca, como tras la introducción del corazón en la cavidad intratorácica5–7,9. En nuestro paciente, dado que se trataba de una forma incompleta de EC sin malformaciones asociadas, se realizó corrección en una única intervención. En el postoperatorio presentó repercusión hemodinámica por dificultad al llenado diastólico del VD debido al espacio intratorácico reducido, que se resolvió con medidas conservadoras10, logrando mantener un adecuado gasto sistémico con maniobras ventilatorias para disminuir la presión intratorácica, optimización de precarga, soporte vasoconstrictor (dopamina y noradrenalina a dosis bajas) y tratamiento diurético. En aquellos casos en los que, a pesar de un manejo óptimo, no se logre mantener un gasto sistémico adecuado o se necesite para ello PVC muy elevada (> 18mmHg) o noradrenalina a dosis altas (> 0,1 μg/kg/min), sería necesario plantear la necesidad de reabrir el esternón.
Por lo tanto, concluimos que tras el cierre torácico en los casos EC debemos monitorizar estrechamente la aparición de signos de disfunción ventricular derecha, iniciar el tratamiento médico de forma precoz y plantear la reapertura de tórax si no hay respuesta al manejo conservador.