Analizar las características de los niños diagnosticados de trombocitopenia inmunitaria primaria crónica (PTIc) en el Hospital Infantil Universitario Niño Jesús (HIUNJ) entre los años 2003 y 2008 y comprobar si variables como la edad, el sexo, tratamiento recibido, o el número inicial de plaquetas tienen importancia en la evolución de la enfermedad.
Pacientes y métodosSe recogieron datos retrospectivamente de las historias clínicas de 288 pacientes diagnosticados de «púrpura y otras patologías hemorrágicas» en los informes de alta del HIUNJ. De ellos, 42 estaban diagnosticados de PTI crónica.
ResultadosDiez pacientes de los 42 (23,8%) lograron la remisión completa con esplenectomía y 25 (59%) lo hicieron sin ella (14 eran remisiones completas y 11 parciales). En casi el 20% de los pacientes diagnosticados de PTI crónica se logró la remisión entre los 6 y los 12 meses del diagnóstico inicial de PTI. No se correlacionó ninguna variable clínica con la evolución de la enfermedad.
ConclusionesSe observan recuperaciones entre los 6 y los 12 meses después del diagnóstico sin tratamiento, por lo que, de acuerdo con las denominaciones internacionales más recientes, es aconsejable restringir el término PTI crónica para aquellos casos con más de un año de evolución. No existe relación entre las variables analizadas y el pronóstico de la enfermedad. La esplenectomía es el tratamiento con mayor número de respuestas completas. Sin embargo, la alta incidencia de recuperación espontánea, la baja tasa de hemorragia y el pronóstico en general benigno aconsejan retrasar esta intervención si es posible.
To analyse the characteristics of children with chronic ITP (chronic immune thrombocytopenia) in the Hospital Infantil Universitario Niño Jesús (HIUNJ) between 2003 and 2008. To also evaluate whether clinical variables as age, gender, initial platelet count, and treatment have any prognostic significance on the outcome of ITP.
Patients and methodsData were retrospectively collected from 288 patients diagnosed with «Purpura and other haemorrhagic illnesses». Forty-two out of these 288 satisfied the criteria for «chronic ITP».
ResultsTen patients out of 42 (23.8%) achieved remission with splenectomy, and 25 (almost 60%) achieved it without splenectomy (14 were complete remissions and 11 were partial remissions). Eight patients (almost 20% of patients with chronic ITP) had spontaneous remissions between 6 and 12 months from initial diagnosis. None of the clinical variables analysed were related to the outcome of the disease and the prognosis of the disease.
ConclusionsAlmost 60% of children with chronic ITP achieve remission without treatment regardless of age, gender, initial treatment or platelet count. Splenectomy is one of the treatments with best results; however the high spontaneous recovery rate in children with cITP, the low percentage of bleeding, and the generally benign outcome should encourage delaying this as long as possible. As it is possible to have a remission between 6 and 12 months from the initial diagnosis, the term «chronic» should be reserved for patients with ITP lasting more than 1 year.
La púrpura trombocitopénica idiopática (PTI) es una de las enfermedades hematológicas más comunes en la infancia. Se caracteriza por un bajo recuento del número de plaquetas circulante en la sangre, debido fundamentalmente a su destrucción por el sistema reticuloendotelial, especialmente el bazo. Aunque esta destrucción incrementada del número de plaquetas desempeña un papel clave en la patogénesis de la PTI, últimamente se sostiene que la producción plaquetaria podría estar también alterada. El turnover plaquetario estaría reducido por el efecto inhibidor de los autoanticuerpos en la megacariopoyesis1.
Desde noviembre del año 2008, se ha optado por cambiar la nomenclatura clásica (púrpura trombocitopénica idiopática) con el fin de aclarar el mecanismo patológico de la enfermedad, pasando a llamarse trombocitopenia inmunitaria primaria2. Actualmente, se prefiere eliminar la calificación de «púrpura» ya que esta no siempre está presente, así como utilizar el término «inmunitario» en vez de idiopática para enfatizar el carácter inmunomediado subyacente2.
En la infancia, la PTI es generalmente un proceso autolimitado, con una recuperación completa en los 2-4 meses siguientes al momento del diagnóstico3. Sin embargo, en un 10-20% de los casos la plaquetopenia persiste más de 6 meses. Hay una gran variabilidad en la presentación y el pronóstico de esta enfermedad. Basados en la duración de la plaquetopenia, clásicamente se ha hecho la distinción entre aguda (duración menor de 6 meses) y crónica (mayor de 6 meses).
Se han asociado con un riesgo mayor de cronicidad distintos factores, como el sexo femenino, la edad mayor de 10 años en el momento del diagnóstico o el recuento plaquetario inicial > 20.000/μl4.
Los objetivos de este estudio retrospectivo son analizar las características de los niños diagnosticados de PTI crónica en el Hospital Infantil Universitario Niño Jesús de Madrid entre los años 2003 y 2008 y comprobar si existe correlación entre algunas variables clínicas y la evolución de la enfermedad.
Pacientes y métodosSe analizan retrospectivamente las historias clínicas de 288 pacientes diagnosticados de alguna de las entidades incluidas en el apartado de «Púrpura y otras patologías hemorrágicas» (codificado según la Clasificación Internacional de Enfermedades, 9.ª modificación clínica) entre los años 2003 y 2008 en el Hospital Infantil Universitario Niño Jesús de Madrid.
Definiciones- PTI: enfermedad caracterizada por recuento plaquetario al diagnóstico < 100.000/μl con el resto de líneas celulares normales y número de megacariocitos en médula ósea normal o aumentado, ausencia de esplenomegalia, y exclusión de otras causas de trombocitopenia.
- PTI de reciente instauración: el primer descenso del número de plaquetas en el contexto de una PTI, hasta un periodo máximo de 3 meses. Corresponde a la anteriormente denominada PTI aguda. El pronóstico de la enfermedad en este momento inicial es incierto: podría resolverse de forma autolimitada o cronificar.
- PTI crónica (PTIc): PTI que persiste más de 6 meses.
- Remisión completa: último recuento plaquetario ≥ 100.000/μl sin necesidad de tratamiento en los últimos 3 meses.
- Remisión parcial: último recuento plaquetario < 100.000/μl, sin haberse administrado tratamiento en los últimos 3 meses.
- Enfermedad activa: independientemente del número de plaquetas, han recibido tratamiento en los últimos 3 meses para mejorar la clínica y/o recuento plaquetario.
- Remisión completa con esplenectomía: último recuento plaquetario ≥ 100.000/μl, tras realización de esplenectomía, sin poder atribuir esta normalidad a otro posible tratamiento.
Mención especial merece otra forma de presentación clínica de la enfermedad denominada PTI recurrente. Consiste en episodios intermitentes de trombocitopenia, seguidos de periodos prolongados de recuperación clínica y analítica, mantenidos sin tratamiento. Estos episodios de plaquetopenia pueden tener una frecuencia y duración variables entre sí y entre diferentes pacientes5.
Análisis estadísticoPara el análisis estadístico se ha empleado el software Stat-view; se llevó a cabo el contraste de independencia de variables aleatorias cualitativas con la prueba de la χ2. El valor de p < 0,05 se considera como diferencia estadísticamente significativa.
ResultadosCaracterísticas globales de la serieEl número total de pacientes con diagnóstico inicial de «púrpura y otras patologías hemorrágicas», entre las que se incluye la púrpura trombocitopénica primaria, fue de 288. De este número se obtiene un total de 42 pacientes (14,6%) con el diagnóstico de PTIc. Las características de estos 42 pacientes se exponen en la Tabla 1.
Tabla 1. Características globales de la serie
| N=42 | |
| Sexo | n.° (%) |
| Masculino | 26 (61,9) |
| Femenino | 16 (38,9) |
| Edad al diagnóstico del episodio agudo | 5 años |
| Mediana (rango) | (6 meses-15 años) |
| Tiempo de seguimiento medio | 27 meses |
| Mediana (rango) | (8-72 meses) |
| N.° de plaquetas/μl al diagnóstico del episodio agudo | 19.000 |
| Mediana (rango) | (2.000-85.000) |
| N.° de pacientes (%) que han recibido los siguientes tratamientos en el episodio agudo | |
| Glucocorticoides | 6 (14,3%) |
| Inmunoglobulinas | 2 (4,8%) |
| Glucocorticoides e inmunoglobulinas | 11 (26,2%) |
| Ningún tratamiento farmacológico | 23 (54,8%) |
Respecto a la PTI recurrente, entre las historias revisadas en nuestro hospital, existe un niño con estas características. No se ha incluido esta forma de presentación en el estudio por no considerarse crónica como tal.
Evolución clínica de los pacientes diagnosticados de trombocitopenia inmunitaria primaria crónicaDe manera global los 42 pacientes evolucionaron de la siguiente manera: 35 de ellos (83,3%) alcanzaron la remisión. En 11 de ellos (26,2%) la remisión fue parcial, mientras que en 24 (57,1%) la recuperación fue completa (se incluyó a 10 pacientes en los que la recuperación se consiguió tras esplenectomía). En 7 pacientes (16,7%) la enfermedad persiste de manera activa a pesar de los diferentes tratamientos administrados. La evolución se muestra en la Tabla 2.
- Remisión parcial: se engloban en este subtipo 11 niños (26,2%), de los cuales 9 son niños y 2 niñas. Diez de los 11 son menores de 10 años. La mitad tenían un recuento plaquetario al diagnóstico de PTI ≥ 20.000/μl. En cuanto al tratamiento en la fase inicial de la enfermedad, a 4 pacientes no se les pautó ningún tratamiento, a 4 se les administró tanto esteroides como inmunoglobulinas y a 3 únicamente esteroides. Solo 3 de los 11 pacientes obtuvieron respuesta al tratamiento administrado en el momento del diagnóstico inicial. En otros 6 no se obtuvo un recuento plaquetario mayor de 100.000/μl tras el episodio inicial de la enfermedad. Existen dos pacientes de los que no se dispone de los recuentos plaquetarios desde el diagnóstico hasta el primer año de evolución por haber sido remitidos desde otro centro.
- Remisión completa: se logra en 24 pacientes (57,1%). En 10 de ellos gracias a la esplenectomía y serán analizados más adelante por separado. Los restantes, por tanto, son 14 pacientes (33,3%), 8 son niños y 6 niñas. Respecto a la edad, 9 de ellos son < 10 años y 5 ≥ 10 años. El número de plaquetas al diagnóstico de PTI fue < 20.000/μl en 8 de ellos, y ≥ 20.000/μl en los 6 restantes. En cuanto al tratamiento en el momento de la instauración de la enfermedad, 9 no lo precisaron, a 2 se les administró únicamente esteroides y a 3 tanto esteroides como inmunoglobulinas. Sin embargo, solo 3 pacientes, que no habían recibido tratamiento, superaron las 100.000/μl plaquetas al alta del episodio agudo. El resto, incluso con tratamiento, no superó esta cifra.
- Enfermedad activa: persistió en 7 de los 42 pacientes (16,67%). De ellos, 5 son niñas y 2 niños. En cuanto a la edad, 5 son < 10 años. Con el diagnóstico de PTI aguda (terminología usada cuando se diagnosticó a estos pacientes), a 2 pacientes se les administró esteroides e inmunoglobulinas, teniendo solo 1 de ellos buena respuesta. Al resto no se les administró ningún tratamiento. Según progresó la enfermedad, a uno de estos pacientes se le realizó esplenectomía, persistiendo la trombopenia a pesar de ello.
Tabla 2. Características de la serie de acuerdo a los datos analizados para la evolución clínica
| RP | EA | RC | RC ESP | Total | |
| 11 | 7 | 14 | 10 | 42 | |
| 26,19% | 16,67% | 33,33% | 23,81% | 100% | |
| Sexo | |||||
| Masculino | 9 | 2 | 8 | 7 | 26 |
| Femenino | 2 | 5 | 6 | 3 | 16 |
| Edad | |||||
| < 10 años | 10 | 5 | 9 | 7 | 31 |
| ≥ 10 años | 1 | 2 | 5 | 3 | 11 |
| Número de plaquetas al diagnóstico | |||||
| < 20.000/μl | 5 | 3 | 8 | 4 | 20 |
| ≥ 20.000/μl | 5 | 4 | 6 | 6 | 21 |
| Tratamiento al diagnóstico | |||||
| Solo corticoides | 3 | 0 | 2 | 1 | 6 |
| Solo inmunoglobulinas | 0 | 0 | 0 | 2 | 2 |
| Corticoides + inmunoglobulinas | 4 | 2 | 3 | 2 | 11 |
| Ningún tratamiento | 4 | 5 | 9 | 5 | 23 |
EA: enfermedad activa; EC: remisión completa; RC ESP: remisión completa con esplenectomía; RP: remisión parcial.
En nuestra serie no se halló ningún paciente con procesos hemorrágicos graves. En general, los sangrados que presentaron los pacientes de nuestro estudio fueron de carácter leve (9 epistaxis, 2 hematoquecias, y 2 gingivorragias, sin gran repercusión clínica).
Factores pronósticos en la trombocitopenia inmunitaria primaria crónicaPara estudiar los factores que pueden influir en la evolución de esta enfermedad y tras excluir los pacientes en los que su recuento plaquetario mejora tras la esplenectomía (10 pacientes), dividimos los 32 pacientes restantes en dos grupos (Tabla 3):
1. Siete pacientes con enfermedad activa (21,9%).
2. Veinticinco pacientes en remisión (78,1%), es decir, que no han precisado tratamiento en los 3 meses previos al análisis de los datos (se incluye tanto remisión parcial como completa).
Tabla 3. Factores pronósticos en la evolución de la trombopenia inmunitaria crónica
| Remisión | EA | p | |
| 25 (78,1%) | 7 (21,9%) | ||
| Sexo | |||
| Masculino | 17 (89,5%) | 2 (10,5%) | 0,06 |
| Femenino | 8 (61,5%) | 5 (38,5%) | |
| Edad | |||
| < 10 años | 19 (79,2%) | 5 (20,8%) | NS |
| ≥ 10 años | 6 (75%) | 2 (25%) | |
| N.° de plaquetas al diagnóstico | |||
| < 20.000/μl | 13 (81,3%) | 3 (18,7%) | NS |
| ≥ 20.000/μl | 11 (73,3%) | 4 (26,7%) | |
| Tratamiento al diagnóstico de PTI de reciente instauración | |||
| Solo corticoides | 5 (100%) | 0 | NS |
| Corticoides + inmunoglobulinas | 7 (77,8%) | 2 (22,2%) | |
| Ningún tratamiento | 13 (72,2%) | 5 (27,8%) | |
| N.° de plaquetas tras el episodio agudo | |||
| ≥ 100.000/μl | 6 (85,7%) | 1 (14,3%) | NS |
| < 100.000/μl | 16 (84,2%) | 3 (15,8%) | |
EA: enfermedad activa; NS: no significativo.
Después de clasificar a estos 32 pacientes en los dos grupos mencionados, hemos analizado distintas variables que podrían estar relacionadas con la evolución de la enfermedad, como el sexo, el número de plaquetas en el momento de la PTI de reciente instauración, la edad del paciente al diagnóstico. Ninguna de ellas resultó estadísticamente significativa. Sin embargo, se demostró una tendencia a la significación estadística en el sexo (p=0,06; RR=1,45; IC del 95%, 0,92-2,29), lo que indicaría que quizás sería posible alcanzar significación estadística con un mayor tamaño muestral. La proporción de niñas que alcanza remisión con el paso del tiempo (61,5%) es menor que la de niños (89,5%) en nuestra serie.
Ocho pacientes (19%) alcanzan la remisión entre los 6 y 12 meses del tratamiento inicial. En este subgrupo tampoco tiene importancia pronóstica la edad (50% < 10 años frente al 50% ≥ 10 años), ni el sexo (el 62,5% niños vs. el 37,5% niñas), ni el número de plaquetas en el momento de la PTI de reciente instauración (el 50% < 20.000/μl vs. el 50% ≥ 20.000/μl). A pesar de ser un subgrupo reducido de personas, los datos que se obtienen concuerdan con los datos obtenidos en el grupo de pacientes total.
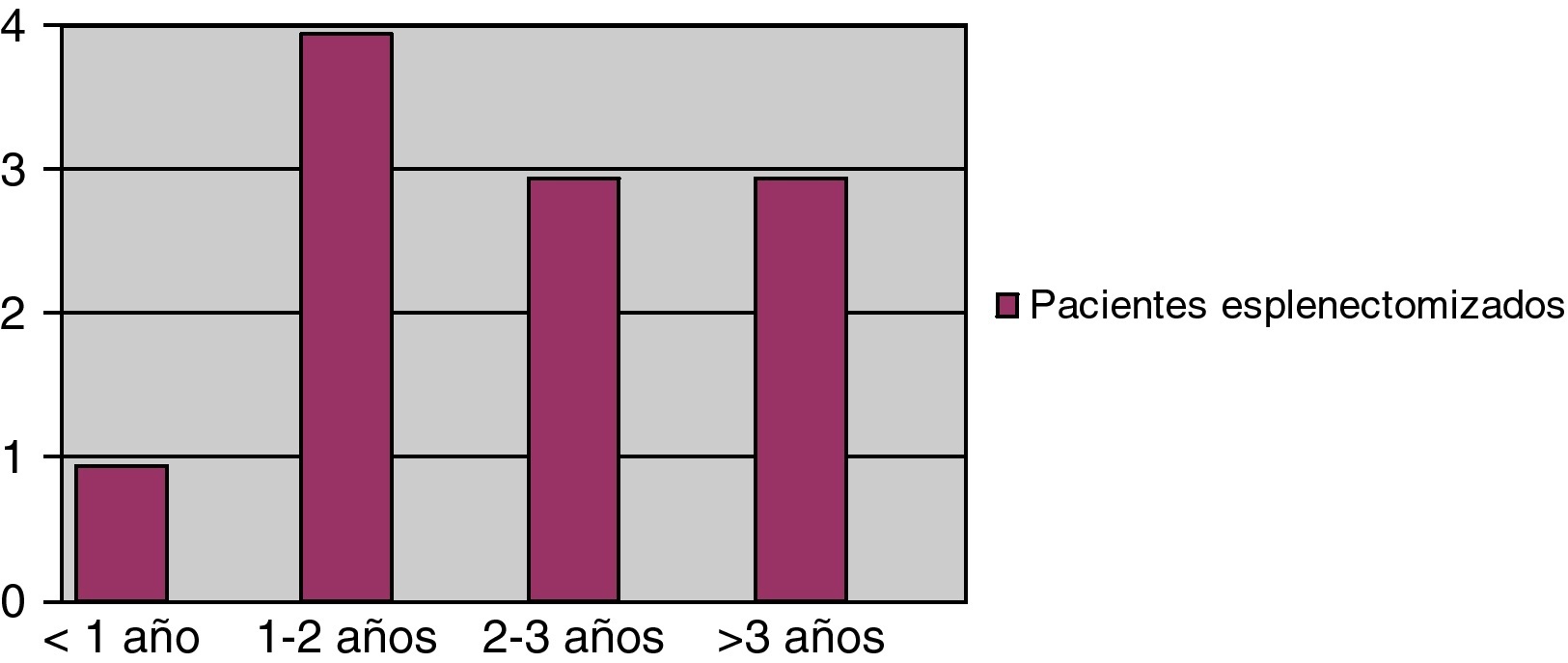
Pacientes esplenectomizadosMención especial merece la esplenectomía como tratamiento de esta entidad. Esta intervención fue realizada a 11 pacientes, 8 de sexo masculino y 3 de sexo femenino, con una mediana de edad al diagnóstico de 8 años (rango de 2 a 13 años), 8 de los cuales < 10 años y 3 ≥ 10 años. El recuento plaquetario inicial era < 20.000/μl en 5 de ellos y ≥ 20.000/μl en 6. En cuanto al tratamiento recibido, 6 de los 11 pacientes habían recibido algún tipo de tratamiento en el momento del diagnóstico inicial. La mediana de tiempo hasta la esplenectomía fue 30 meses (rango: 9-94 meses) (véase Figura 1). Se logró remisión completa en 10 (90,9%) de ellos y solo 1 precisó diversos tratamientos post-esplenectomía. Si tenemos en cuenta estos 10 pacientes que sí responden a este tratamiento, en total se alcanza la remisión en 35 de 42 pacientes (83,3%).
Figura 1. Tiempo en años desde el diagnóstico hasta la realización de la esplenectomía.
DiscusiónEn nuestro estudio hemos utilizado algunas de las definiciones acordadas por el grupo de expertos reunidos en el Vicenza Consensus Conference en noviembre de 20082, como la de «PTI de reciente instauración» en vez de «PTI aguda». Sin embargo, no hemos seguido la terminología acordada sobre PTI crónica. En el mencionado encuentro se amplió el margen para considerar la cronicidad desde los 6 meses hasta los 12 meses desde el momento del diagnóstico, dado que un amplio número de niños puede recuperarse en ese intervalo siguiendo la evolución natural de la enfermedad6. Sin embargo, en la literatura médica se ha utilizado con frecuencia la terminología «crónica» a partir de los 6 meses7, 8. En esta revisión hemos seguido la terminología previa, pues de otra forma sería muy difícil comparar nuestros resultados con los de otros trabajos. Al igual que estos, obtenemos un elevado número de pacientes que se recupera en el intervalo comprendido entre los 6 y los 12 meses desde el diagnóstico inicial.
Predecir en el momento del diagnóstico inicial qué niños progresarán a PTI crónica es difícil. Los datos clínicos y de laboratorio que se han asociado a un mayor riesgo de desarrollo de PTI crónica son la edad mayor o igual a 10 años y un recuento plaquetario elevado (≥ 20.000/μl) en el momento agudo de la enfermedad9. Para otros autores, el sexo femenino también está asociado a mayor riesgo de cronicidad10, así como la historia previa de sintomatología vírica y un volumen plaquetario pequeño en el momento de presentación inicial de la enfermedad8.
Sin embargo, hay otros estudios, como el de Lowe et al11, en que algunos de los factores epidemiológicos de los anteriormente mencionados, como son el sexo o la edad de los pacientes, no tendrían importancia en cuanto a la evolución de la PTI recién instaurada.
Por tanto, no existe unanimidad entre los diferentes autores sobre cuáles pueden ser las características capaces de predecir qué niños evolucionarán con más probabilidad a PTI crónica.
El objetivo de nuestro estudio es analizar la evolución de las PTI diagnosticadas como crónicas. Se ha descrito que ni la edad ni el género ni el número inicial de plaquetas tienen valor predictivo a la hora de pronosticar cómo va a evolucionar la enfermedad en cada uno de los pacientes10. Estas conclusiones coinciden con los datos obtenidos en nuestro trabajo.
En nuestro estudio obtenemos prácticamente un 60% de niños con PTI crónica que muestran remisión (ya sea parcial o completa). Hemos definido remisión completa como recuperación sin esplenectomía, independientemente del tratamiento administrado previamente (corticoides, inmunoglobulinas, etc.) porque dichos tratamientos no alteran la evolución natural de la enfermedad, aunque de manera transitoria sí puedan aumentar el número de plaquetas4, 10. El 59,5% de las remisiones espontáneas obtenido en nuestro análisis es similar a los datos hallados en estudios parecidos sobre PTI crónica en niños: el 56% en el estudio de Jayabose et al10 y el 76,5% en el de Reid12.
El 59,5% mencionado anteriormente se eleva hasta un 83,3% si además incluimos los 10 pacientes en los que la enfermedad remite tras la esplenectomía.
La incidencia de hemorragia amenazante para la vida en la PTI es infrecuente (0,2-0,9%) pero puede tener consecuencias fatales1, 3. Lo más temido es la hemorragia intracraneal. En nuestra serie, no contamos con ningún episodio hemorrágico grave.
Nuestra definición de recuperación parcial y completa está en relación con otros datos publicados10 para poder establecer comparaciones con trabajos previos. Para considerar remisión, hemos admitido como número de plaquetas límite 100.000/μl y no 150.000/μl porque recuentos entre estos dos valores no tienen apenas importancia desde el punto de vista hemostático. De hecho, en algunos países no occidentales, recuentos plaquetarios entre 100.000 y 150.000/μl son frecuentes en gente aparentemente sana.
A pesar de la alta tasa de remisión, existen 11 pacientes (26%) que no mejoran a pesar de los tratamientos administrados y en los que finalmente se decide la esplenectomía. En solo uno de ellos el número de plaquetas posterior no superó las 100.000/μl, precisando otros tratamientos. En el resto de los esplenectomizados (91%) la recuperación fue completa e inmediata. Estas cifras son concordantes con las halladas en otros estudios, en los que la remisión tras esplenectomía varía entre 64,7-97%3, 6, 7, 9, 13, 14.
Sin embargo, las sucesivas guías sobre esplenectomía publicadas son conservadoras en sus indicaciones. En ellas se reflejan los posibles riesgos asociados a esta operación, que pueden ser incluso amenazantes para la vida (como, por ejemplo, la sepsis post-esplenectomía por gérmenes encapsulados)7. A pesar de ser una intervención que podría suponer una mejoría en la mayor parte de los casos, no es la primera elección terapéutica. De manera general, el tratamiento de los niños con PTI crónica varía en función del número de plaquetas y de la posibilidad de sangrado según la actividad habitual del paciente. Muchos niños se mantienen estables con recuentos plaquetarios mayores de 20-30.000/μl y no tienen síntomas a menos que presenten algún traumatismo o agresión. En estos casos, podría mantenerse una actuación expectante dada la baja posibilidad de sangrado, siempre teniendo en cuenta el grado de actividad del niño (deportes, juegos, etc.). En los niños con un recuento de plaquetas entre 10.000 y 30.000/μl, el sangrado muchas veces no es importante ni vital. Sin embargo, el tratamiento en estos casos sí puede ser beneficioso, especialmente por el perjuicio psicológico de la púrpura, sobre todo en los adolescentes15. En los casos de cronicidad que no responden a los tratamientos de primera línea (inmunoglobulinas, corticoides), se deben intentar otras alternativas antes que la esplenectomía. Entre ellas están: rituximab, ciclosporina A, azatioprina y danazol15. En la PTI, además de la destrucción plaquetaria, la producción plaquetaria también puede estar comprometida. La trombopoyetina es el principal factor regulador de la trombopoyesis. Existen fármacos agonistas del receptor de dicha hormona (romiplostim y eltrombopag) y trabajos prometedores con ellos en casos de PTI crónica en adultos15, 16, 17, 18. Sin embargo, todavía no hay estudios concluyentes sobre su uso en niños. Si finalmente se aprueba el uso de dichos medicamentos en esta edad, la esplenectomía se reservaría únicamente para los casos refractarios a estos tratamientos o los casos con hemorragia y compromiso vital.
Hay quienes consideran que puede haber relación entre el Helicobacter pylori (H. pylori) y la PTI (esta sería una PTI secundaria, no primaria como tal), mediada por mecanismo inmunitario19. Debe considerarse el cribado del H. pylori en los adultos con PTI típica, pues puede tener relevancia clínica (nivel de evidencia IIa)20. Sin embargo, en pacientes pediátricos no está indicado dicho cribado de manera rutinaria, salvo en lugares de alta prevalencia o sospecha clínica importante15. En nuestro trabajo se realizó el test del aliento en 9 de los 42 pacientes, siendo el resultado positivo en 4 de ellos y negativo en los 5 restantes. Dado el pequeño número de pacientes a los que se realizó dicha técnica, no es posible extraer conclusiones al respecto.
En conclusión, casi el 60% de los pacientes diagnosticados de PTI crónica, independientemente de sus características personales (edad, sexo, recuento plaquetario, etc.), alcanzan remisión de la enfermedad incluso sin tratamiento. Hasta en un 20% de los casos puede producirse una recuperación espontánea entre los 6 y los 12 meses, por lo que, de acuerdo con las denominaciones internacionales más recientes, es aconsejable restringir el término PTI crónica para aquellos casos con más de un año de evolución. Finalmente, la esplenectomía es un tratamiento eficaz. Sin embargo, teniendo en cuenta la alta tasa de recuperación sin precisar esta intervención es conveniente retrasarla, en la medida de lo posible, al ser un tratamiento agresivo, irreversible y no exento de complicaciones.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Recibido 25 Febrero 2010
Aceptado 26 Septiembre 2010
Autor para correspondencia. jsevilla.hnjs@salud.madrid.org