Las deformidades craneales, que han existido desde siempre, recientemente han suscitado un gran interés. Varios estudios muestran un aumento llamativo de consultas por plagiocefalia occipital. En este trabajo se analizan los factores clínico-epidemiológicos relativos a esta deformación.
Pacientes y métodosSe revisaron las historias de 158 niños atendidos en nuestro hospital para evaluación de deformación craneal. Se recogieron datos clínicos y de neuroimagen, tratamientos y resultados, analizando especialmente los factores de riesgo.
ResultadosDurante el estudio se apreció un aumento de visitas por esta causa. La media de edad al consultar fue de 9 meses, existiendo un claro predominio (68%) de varones. El tipo de deformación fue: plagiocefalia occipital unilateral (89,2%), bilateral (7,6%) y dolicocefalia (3,2%). Aparte de la posición para dormir, se encontraron diversos factores de riesgo, como colecciones pericerebrales de líquido cefalorraquídeo (LCR) en el 50% de los niños valorados mediante estudios de neuroimagen. El tratamiento fue conservador (posicional y/o fisioterapia) en la mayoría de niños y con cascos en 12, apreciándose mejoría en 136 pacientes.
Discusión y conclusionesEstos hallazgos concuerdan con los de la bibliografía. Un resultado original del estudio fue la elevada incidencia de colecciones pericerebrales de LCR. El aumento de plagiocefalia posicional coincidió con las indicaciones de la Academia Americana de Pediatría sobre la posición para dormir, con el fin de evitar la muerte súbita del lactante. Se destaca el papel del pediatra en la detección y el manejo inicial de estos pacientes. La instauración de medidas de prevención se considera más importante que las indicadas para su tratamiento.
Cranial deformities have always existed, but it is only until recently that they provoked a greater interest. Several reports have demonstrated an increasing tendency for occipital plagiocephaly. This work presents an analysis of the clinical-epidemiological features of these deformities in our area.
Patients and methodsThe medical records and neuroimaging studies of 158 children seen at our hospital due to a skull deformation were analyzed, paying special attention to risk factors.
ResultsDuring the study period, an increase in the number of consultations for skull deformation of children was noted. The mean age for the patients at consultation was 9 months. There was a predominance of boys (68%) over girls. The deformities were: unilateral- (89.2%) or bilateral-posterior plagiocephaly (7.6%), and dolicochephaly (3.2%). In addition to the supine position for sleeping, there were several risk factors, among them pericerebral collections of cerebrospinal fluid found in 50% of children subjected to neuroimaging studies. Most children were managed conservatively, while 12 patients were given helmets, which led to an improvement in 136 cases.
Discussion and conclusionsThe present findings agree with those in the current literature. A unique result of this study was the high rate of pericerebral fluid collections found in children assessed with neuroimaging methods. The increase in positional plagiocephaly seems to parallel the application of the recommendations for supine sleeping position established by the American Academy of Pediatrics for preventing the sudden infant death syndrome. The role played by Pediatricians in the detection, initial management and referral of these children is highlighted. Prevention measures seem to be more important than those regarding treatment.
Las deformidades craneales han existido a lo largo de la historia en diversas poblaciones y culturas. Algunas de estas deformidades eran espontáneas, pero muchas de ellas fueron intencionadas, con finalidad puramente estética o para destacar rasgos tribales o de rango social, como sucedió en Egipto, algunas culturas peruanas, indios de Norte-América…1–4. A mediados del siglo XIX se describieron los primeros casos de craneoestenosis y, progresivamente, se entró en la fase del tratamiento quirúrgico que experimentó un gran desarrollo debido a los avances médicos5. Varios autores han destacado las dificultades encontradas para el diagnóstico diferencial entre la plagiocefalia posicional, que no requiere tratamiento quirúrgico, y la plagiocefalia por cierre precoz de la sutura lambdoidea, que sí lo requiere5–9.
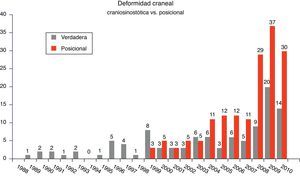
En 1992, la Academia Americana de Pediatría publicó las recomendaciones para prevenir el síndrome de muerte súbita del lactante indicando que los niños deberían dormir boca arriba10,11. Estas indicaciones tuvieron una amplia repercusión y fueron adoptadas casi inmediatamente por una gran cantidad de países, lo que contribuyó a reducir la incidencia de este síndrome10,11. Casi paralelamente, algunos autores notaron que aumentaba el número de casos de aplanamiento craneal occipital, deformación que se atribuyó a la aplicación de fuerzas externas sobre el cráneo del niño10–13. Posteriormente, diversas publicaciones analizaron los factores de riesgo que podrían favorecer la aparición de esta deformación, señalando la importancia de los factores prenatales14–18. Asimismo, se sugirieron diversas formas de manejo, como el cambio de posición de los niños para dormir, el empleo de fisioterapia y, finalmente, el uso de los cascos correctores14–16,19,20. Por otra parte, el mejor conocimiento de la plagiocefalia posicional por parte de los pediatras ha contribuido a este aumento del número de niños enviados para consulta a los servicios de neuropediatría, neurocirugía y unidades de cirugía cráneo-facial con este diagnóstico. La figura 1 muestra el aumento de los casos de deformación craneal relacionada con la posición en relación con los de craneosinostosis verdadera.
Ante la creciente demanda de consultas, varios centros españoles han revisado las opciones de tratamiento de la plagiocefalia posicional y han establecido unos protocolos de envío y manejo para su aplicación en distintas comunidades autónomas21–23. Sin embargo, los aspectos clínico-epidemiológicos de estas deformaciones han recibido escasa atención en nuestro país, aspectos que se analizan en el presente trabajo20,24.
Pacientes y métodosSe recogieron las fichas de 158 niños vistos en la consulta de neurocirugía por deformación craneal posicional, anotando los resultados en hojas de cálculo (Microsoft, Excel 2008), que constituyeron la base de datos del estudio. Se incluyeron aspectos de las historias familiar, gestacional, de parto y periodo neonatal, así como los de patologías asociadas, desarrollo psicomotor, y hallazgos de neuroimagen en los casos en que se habían realizado estos estudios. Asimismo, se anotaron los tratamientos y sus resultados. Se excluyó a los pacientes con diagnósticos incorrecta o insuficientemente codificados, así como los casos de craneosinostosis, en especial los de la sutura coronal o lambdoidea. Igualmente se eliminaron del estudio las deformidades craneales secundarias a patologías craneales evidentes (hidrocefalia, hematoma subdural crónico y colección pericerebral benigna del lactante). Dado el carácter descriptivo y retrospectivo del estudio, no se consideró necesaria su aprobación por parte de las comisiones de investigación o ética. Para el análisis de los datos recogidos se utilizaron métodos de estadística descriptiva.
ResultadosEl motivo principal de consulta fue la propia deformación craneal, notada casi siempre por el pediatra durante los exámenes periódicos de salud de los niños, casi siempre alrededor de los 2 meses de vida. En 2 casos, la plagiocefalia se descubrió tras un traumatismo craneoencefálico. La media de edad de los niños en su presentación en la consulta fue de 9 meses (rango 1-60 meses). Se encontró un claro predominio de varones sobre mujeres, con una relación de 108/50, para una proporción de 2,2/1, similar a la descrita en la mayoría de los estudios. El perímetro craneal estaba dentro de la normalidad excepto en dos casos de microcefalia y uno de macrocefalia. En 153 de 158 casos se pudo documentar un predominio de la posición supina para dormir. El aplanamiento fue occipital unilateral en 141 (89,2%) y bilateral en 12 (7,6%), presentando los 5 (3,2%) niños restantes dolicocefalia (fig. 2). El lado afectado en las plagiocefalias unilaterales fue el derecho en 84 (53,2%) casos y el izquierdo en 57 (36,1%) sujetos. En varios niños se notó un adelantamiento de la frente ipsilateral al aplanamiento. Aparte de la deformación craneal, la mayoría de los niños con aplanamiento occipital presentaban áreas de alopecia localizada que marcaban la zona de apoyo. En la mayoría de los pacientes la exploración neurológica fue normal, excepto en los casos con patologías asociadas. No se observaron casos que cursaran con estrabismo. Los datos epidemiológicos se muestran en la tabla 1.
Datos epidemiológicos de 158 niños con deformidad craneal posicional
| Datos | n (%) |
| Sexo | |
| Masculino | 108 (68,35) |
| Femenino | 50 (31,64) |
| Edad | |
| Media | 9 meses |
| Rango | 1-60 meses |
| Tipo de deformidad | |
| Plagiocefalia derecha | 84 (53,16) |
| Plagiocefalia izquierda | 57 (36,07) |
| Braquicefalia | 12 (7,59) |
| Dolicocefalia | 5 (0,03) |
| Con factores de riesgo | 83 (52,53) |
| Estudios neuroimagen | 66 (41,77) |
| Tratamiento | |
| Conservador | 146 (92,41) |
| Ortesis craneal | 12 (7,59) |
| Resultado tratamientos | |
| Mejoría | 136 (86) |
| Igual o escaso cambio | 22 (14) |
Además de la posición para dormir, se detectaron factores de riesgo en 83 niños (52,5%). Entre ellos se notaron los siguientes: colecciones pericerebrales del LCR en 36 casos (23% del total), tortícolis en 11, lesiones diversas del esternocleidomastoideo en 7, fracturas de la clavícula en 2 y parálisis braquial obstétrica en 2 casos. Dos de los partos precisaron el uso de fórceps y otros 2 partos requirieron cesárea. La gestación fue múltiple en 7 casos, existiendo prematuridad/bajo peso en 5 y posiciones intrauterinas anómalas en otros 4 casos. Cinco niños presentaron complicaciones hemorrágicas: 3 cefalohematomas importantes y 2 hemorragias periventriculares. Siete pacientes tenían malformaciones congénitas o síndromes (2 síndrome de Down, 2 síndromes no filiados aún y 3 tenían malformaciones cerebrales o vertebrales). Otros factores fueron: diabetes gestacional (n=1) e hipotiroidismo materno (n=1). Solo en un caso había el antecedente de un hermano con la misma deformación. En un niño, la sutura lambdoidea contralateral estaba afectada por un quiste dermoide craneal y en otro, por esclerosis de la sutura. Un resumen de los factores predisponentes de plagiocefalia posicional encontrados en nuestro estudio se muestra en la tabla 2.
Factores de riesgo para la deformación craneal posicional
| Factor | n (%) |
| Perinatales | |
| Sexo masculino | 108 (68,35) |
| Colección pericerebral de LCR | 36 (22,8) |
| Tortícolis/lesión ECM/plexo o clavícula | 22 (13,9) |
| Malformaciones/síndromes/cerebral/espinal | 8 (5) |
| Gemelaridad | 7 (4,4) |
| Prematuridad/bajo peso | 6 (3,8) |
| Hemorragia perinatal/cefalohematomas | 5 (3,16) |
| Malposición intrauterina | 4 (2,5) |
| Cesárea o fórceps | 4 (2,5) |
| Macro/microcefalia | 3 (1,9) |
| Posnatales | |
| Posición para dormir | 153 (96,8) |
| Trauma craneal | 2 (1,26) |
| Familiar | |
| Diabetes materna | 2 (1,26) |
| Hipotiroidismo materno | 1 (0,63) |
| Hermano anterior afectado | 1 (0,63) |
ECM: esternocleidomastoideo; LCR: líquido cefalorraquídeo.
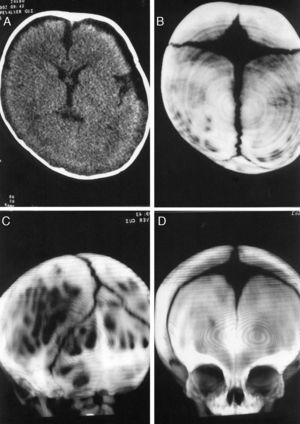
En 72 de 158 (45,6%) casos se dispuso de algún estudio de neuroimagen craneal: 16 radiografías de cráneo, 45 tomografías computarizadas (TC) con o sin reconstrucción 3D (fig. 3) y 11 resonancias magnéticas (RM). Un resultado llamativo del estudio fue la presencia de colecciones pericerebrales de LCR en 36 niños, lo que supone un 23% del total y un 64% de los casos estudiados mediante TC o RM.
Los niños menores de 6-8 meses generalmente habían recibido ya educación y tratamiento dirigido por su pediatra y/o por su médico rehabilitador, que se había seguido de una mejoría notable. Los niños mayores de esta edad venían a consulta para descartar craneosinostosis o para tratamiento con ortesis craneal. En general, estos niños siguieron tratamiento conservador. Doce niños (7,6%) con deformación de moderada a grave fueron tratados con cascos, de acuerdo con la opinión de los padres. Los resultados con tratamiento conservador o cascos consistieron en: mejoría de diverso grado en 136 casos (86%) y poco o ningún cambio en 22 (14%). No se indicó ningún tratamiento para los niños mayores de 2 años. Los niños tratados con casco toleraron bien su uso, no encontrándose complicaciones debidas a su empleo excepto en un niño, que presentó una erosión superficial frontal. Solo en un caso la adquisición del casco fue sufragada por la seguridad social.
DiscusiónHistoria de la plagiocefalia posteriorSe tiene conocimiento histórico de casos de deformación craneal intencionada, sobre todo en la cultura egipcia y en algunas tribus de indios norteamericanos y peruanos2–4. Gracia et al. han revisado los aspectos prehistóricos e históricos de la plagiocefalia posterior en un estudio reciente sobre el cráneo de una homínido encontrado en la Sima de los Huesos de Atapuerca, que data de unos 530.000 años a. de C.1. Los libros de Hipócrates, Galeno y Celso ya refieren anomalías en la forma craneal. En una excavación de restos de un osario de Checoslovaquia de los siglos XIII a XVIII se encontraron deformaciones craneales posteriores en 106 de 745 cráneos, de los que 93 (12,5%) correspondieron a plagiocefalia posicional y 13 (1,75%) a craneosinostosis lambdoidea auténtica, cifras que corresponden con las estimaciones actuales de prevalencia de la plagiocefalia posicional y las de sinostosis lambdoidea1. Sommering e Hyrtl describieron los primeros casos de craneosinostosis. En 1851, Virchow estableció las características de la malformación, aunque la primera operación de craneoestenosis se realizó en 1890 por Lannelongue. A partir de los años setenta, las intervenciones de craneosinostosis adquirieron mayor auge, sobre todo en las últimas 2 décadas, siguiendo los avances de la anestesia y de los cuidados intensivos pediátricos1,5.
Hasta 1992 se acostaba a los niños en decúbito prono, describiéndose entonces algunos casos de aplanamiento craneal frontal4. A partir de ese año, tras la publicación de la Academia Americana de Pediatría sobre la recomendación de acostar a los recién nacidos boca arriba para prevenir el síndrome de la muerte súbita del lactante, empiezan a aparecer casos de plagiocefalia posicional occipital5,9,11. Algunos autores incluso refieren este aumento de la deformidad como «epidemia»13. Las recomendaciones antes señaladas se extienden por una gran cantidad de países, entre ellos España, lo que motiva la realización de protocolos de envío de pacientes y de recomendaciones de prevención y tratamiento de esta deformación21–23.
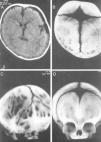
Deformidades craneales posicionalesLa craneosinostosis, que consiste en el cierre precoz de una o varias suturas craneales, produce 2 tipos de consecuencias: deformidad estética craneal y posibilidad de compresión y daño cerebral. La craneosinostosis puede ser primaria, incluyendo causas genéticas, o secundaria a diversas etiologías5. Su incidencia es de 5-10/10.000 nacimientos. El cierre de la sutura lambdoidea es la forma menos frecuente de todas las craneosinostosis y se denomina plagiocefalia posterior sinostótica, siendo su incidencia de 1-3% de todas las craneoestenosis5. Su diagnóstico es clínico y habitualmente se confirma mediante una TC-3D, procediéndose después a su tratamiento mediante cirugía.
Las deformaciones craneales posicionales son conocidas desde siempre, siendo una observación habitual en niños prematuros la presencia de dolicocefalias de diverso grado25. Igualmente, se encuentran también en niños con hidrocefalias severas y con posiciones craneales mantenidas durante el decúbito. Con anterioridad, se veían algunos aplanamientos frontales unilaterales debidos a la posición habitual de acostar a los niños en decúbito prono. Recientemente, la tendencia se ha invertido, encontrándose ahora con mucha mayor frecuencia niños con aplanamiento occipital uni o bilateral. La prevalencia de la deformidad posicional se sitúa entre el 18 y el 20% de los recién nacidos sanos, disminuyendo esta cifra según aumenta la edad de los niños, lo que indica una tendencia a la corrección espontánea4,12,16. Lógicamente, el número de casos remitidos a la consulta es directamente proporcional al interés del médico sobre la posibilidad de esta deformación, así como sobre su conocimiento de la misma.
Factores predisponentesLa causa principal de las deformaciones craneales (plagiocefalia, braquicefalia o dolicocefalia posicionales) parece estar en relación con la aplicación de fuerzas externas que comprimen la parte posterior del cráneo4,5,9,11. La compresión externa puede producirse dentro del útero materno o bien tras el nacimiento. Se han descrito diversos factores prenatales, como los embarazos múltiples, las anomalías uterinas y de la pelvis ósea, el oligoamnios y las presentaciones transversas o de nalgas4,13–19. El predominio de plagiocefalia posicional derecha se relaciona con la mayor frecuencia de la presentación fetal occipito-ilíaca izquierda anterior.
Entre los factores posnatales4,13–19 se han descrito el predominio en niños varones por su mayor perímetro craneal y peso, la prematuridad por la menor movilidad de los niños, tortícolis y lesiones del esternocleidomastoideo, parálisis braquial obstétrica y anomalías vertebrales, que obligan al niño a adoptar posiciones viciosas mantenidas, y pacientes con síndromes neurológicos, congénitos o adquiridos, que cursan con hipotonía o con disminución de la movilidad espontánea. Otro tipo de causas estarían relacionadas con la estructura del propio hueso, como sucede en el hipotiroidismo y el raquitismo, ambos de presentación excepcional hoy día1.
En un trabajo previo de nuestro servicio26 y en el estudio actual, se encontró un alto número de pacientes: 36 casos (23% del total) que presentaban en los estudios de TC o RM colecciones extraaxiales de LCR e incluso acúmulos como los observados en la colección pericerebral benigna del lactante. Esta cifra parece elevada, sobre todo teniendo en cuenta que los 36 casos representan el 64% de los niños evaluados mediante estudios de neuroimagen. Existen 2 posibles explicaciones para este hallazgo26. La primera sería que el acúmulo pericerebral de LCR produciría una disminución de la resistencia craneal a la aplicación de presiones externas. Una explicación alternativa consistiría en una redistribución pasiva del LCR dentro del cráneo, que tendería a desplazarse hacia las zonas de menor resistencia.
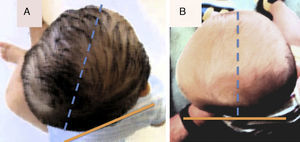
Diagnóstico de las deformaciones craneales posicionalesEl estudio de los niños afectados de deformación craneal posicional debe incluir una detallada historia que incluya datos del embarazo, el parto y periodo neonatal, así como aspectos relevantes de los antecedentes familiares5,11–19. Asimismo, se indagará la posición preferida del niño para dormir y datos de enfermedades o malformaciones asociadas. El diagnóstico diferencial entre la deformidad occipital posicional y sinostótica es muy importante, ya que en la craneosinostosis la cirugía está indicada en prácticamente todos los casos6–11,27. El moldeamiento del cráneo a su salida por el canal del parto puede producir deformaciones que generalmente desaparecen en horas o días. En la exploración, es fundamental la inspección de la forma de la cabeza vista desde arriba, así como la palpación de las suturas craneales, examen que se completará con una exploración neurológica y general4,5. Durante la consulta, se puede observar la forma de la cabeza de los padres ya que, en algunos casos, la forma craneal es de presentación familiar. De manera simplificada, en la plagiocefalia posicional la forma de la cabeza se describe como de paralelogramo, estando la oreja del lado afectado adelantada respecto de la del lado sano, es decir, la oreja «huye» de la deformidad. En pocos casos también puede apreciarse una mínima protrusión de la frente del mismo lado de la deformación craneal. En la craneosinostosis lambdoidea, la cabeza adopta una forma trapezoidal y la oreja se desplaza hacia atrás, hacia el lado afectado, es decir, la oreja «se acerca» a la deformación5. Existen diversos índices y mediciones que se han utilizado tanto para el diagnóstico como para la estimación del grado de la deformidad de poca utilidad práctica, bastando la determinación del índice cefálico (relación anchura/longitud de la cabeza que debe ser <93) para su valoración. Otro índice es el de la relación de los diámetros oblicuos mayor y menor (<106)4.
Para la confirmación diagnóstica de deformación craneal posicional se ha empleado la ecografía de las suturas10. En casos seleccionados, se puede obtener una única radiografía craneal en proyección de Towne, que es suficiente para valorar ambas suturas lambdoideas. No obstante, en caso de duda, el método diagnóstico de elección consiste en la obtención de una TC-3D que permite ver tanto el estado de las suturas como el del cerebro10,28. La RM se emplea sobre todo para evaluar el cerebro y los espacios de LCR en casos con sospecha de patología intracraneal asociada.
Tratamiento de las deformaciones craneales posicionalesEl diagnóstico precoz por parte del pediatra constituye el pilar fundamental para el tratamiento. Inicialmente, el manejo consistirá en aconsejar los cambios de posición del niño en la cuna, posición vigilada en decúbito prono, cambios de colocación de la cuna para que esta mire hacia los padres, y en casos de posiciones anómalas del cuello se indicará fisioterapia11,15,16,19. Asimismo se evitarán colchones, cochecitos y asientos para el automóvil que sean demasiado duros. Estas medidas se deben instaurar antes de los 6-7 meses. El empleo de ortesis craneales («cascos») se debe reducir a casos con deformidad importante y su uso se recomienda antes del año, ya que su aplicación parece poco eficaz después de los 12-16 meses11,19,20. Hay que reseñar el elevado coste de estos cascos y el hecho de que no son financiados en la mayoría de las comunidades autónomas de nuestro país12. De todas formas, la mayoría de los niños experimentarán una mejoría espontánea con el paso del tiempo, incluso hasta después de los 2 primeros años de vida. En ocasiones excepcionales, y por motivos casi exclusivamente estéticos, algunos autores han realizado operaciones utilizando técnicas parecidas a las empleadas en la corrección de las craneosinostosis6,8,11,27. En nuestro servicio de neurocirugía, la mayoría de los pediatras de otros hospitales y de los centros de salud utilizan un sistema rápido de citación telefónica para la evaluación de los pacientes con sospecha de craneosinostosis o para segunda opinión sobre el empleo de ortesis craneales, dada la importancia del diagnóstico y el tratamiento precoces.
La repercusión de este tipo de anomalías craneales sobre las funciones neurocognitivas y visuales ha sido objeto de diversos estudios, incluyendo la realización de tests neuropsicológicos, que escapan del ámbito del presente estudio, aunque los resultados iniciales parecen ser discordantes29,30.
ConclusionesLa deformación craneal posicional, sobre todo la plagiocefalia occipital, constituye una entidad cada vez más frecuente y es motivo de consulta habitual en los servicios de neurocirugía. El conocimiento de su existencia y de los métodos de prevención y tratamiento precoces por parte de los pediatras desempeña un papel fundamental. De hecho, el aumento del número de casos parece estar relacionado con el mejor conocimiento de la deformidad por parte del pediatra y de su interés sobre este tipo de patología. El diagnóstico se basa fundamentalmente en la exploración clínica. La realización de pruebas de neuroimagen, sobre todo TC craneal-3D, debería reservarse para casos dudosos de tener una craneosinostosis lambdoidea auténtica. La mayoría de los niños mejoran con medidas correctoras y de fisioterapia, quedando el empleo de cascos relegado a casos de deformidades importantes que no mejoran con los tratamientos conservadores. En cualquier caso, es preferible el envío de los pacientes a neurocirugía en casos dudosos de craneosinostosis o de los que no mejoran tras tratamiento conservador.
Responsibilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran que no existe ningún conflicto de intereses.
Un resumen de este trabajo fue presentado como póster en el XVI Congreso Nacional de la Sociedad Española de Neurocirugía, Madrid, 24-27 de mayo de 2011.