La causa más frecuente de derrame pleural unilateral en la población infantil es la infecciosa. Un pequeño porcentaje son secundarios a enfermedades tumorales y pueden deberse tanto a la infiltración directa de la pleura por el tumor primario como a la afectación de otros órganos situados a distancia (diseminación micrometastásica, infección, etc.). Los tumores más frecuentemente asociados a este hecho son los linfomas y las leucemias; tras ellos, los neuroblastomas, los nefroblastomas, los hepatoblastomas, los tumores de células germinales y los rabdomiosarcomas1,2.
Los rabdomiosarcomas representan el 5-8% de todas las enfermedades malignas en la infancia. La sintomatología asociada a los mismos es muy variable y está en relación con la localización, el volumen del tumor y la presencia o no de metástasis. El tratamiento está basado en quimioterapia, cirugía y radioterapia. Para el diagnóstico inicial se recomienda la biopsia, ya que en la mayoría de los casos el tumor no es completamente resecable.
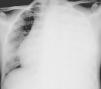
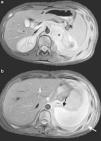
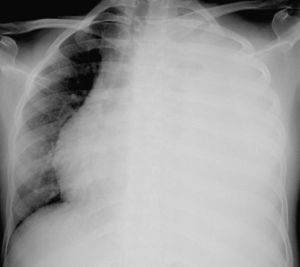
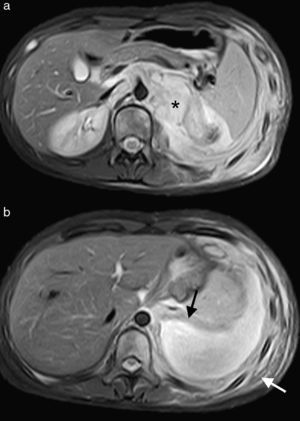
Presentamos el caso de una adolescente de 15 años de edad, sin antecedentes de interés, que presenta dolor dorsolumbar progresivo y astenia de 20 días de evolución. Dicho dolor genera disnea de pequeños-moderados esfuerzos. En la auscultación pulmonar se observa hipoventilación marcada en el hemitórax izquierdo. Se realiza radiografía de tórax (fig. 1) que evidencia derrame pleural masivo izquierdo, procediéndose a toracocentesis evacuadora sin dejar tubo de drenaje. Se evacúan 1.500ml de líquido pleural de coloración amarillenta (pH: 7,41 con predominio de linfocitos, glucosa: 82mg/dL, proteínas: 4,3g/dL, LDH: 391U/L y ADA: 26,3U/L). Evoluciona desfavorablemente, con aumento de la dificultad respiratoria y reacumulación de líquido en la cavidad pleural. Se realiza nueva toracocentesis, manteniéndose el drenaje con aspiración durante 5 días. Se obtienen aproximadamente 5 L de líquido con características de exudado. El despistaje microbiológico es negativo. En la resonancia magnética abdominal (fig. 2) se visualiza una masa retroperitoneal superior y lesiones focales que afectan a múltiples cuerpos vertebrales y a la cresta ilíaca izquierda, sugestivas de metástasis óseas.
Ante la sospecha de enfermedad tumoral, sin obtenerse un diagnóstico a partir del análisis del líquido pleural y considerando la difícil accesibilidad de la masa tumoral, se decide completar el estudio con aspirado y biopsia de médula ósea. Dichas muestras ponen de manifiesto la infiltración de la médula ósea por rabdomiosarcoma alveolar (RT-PCR para el ARNm de fusión PAX 3/FKHR t(2;13)).
Se inicia tratamiento quimioterápico según protocolo de la Sociedad Internacional de Oncología Pediátrica (SIO) EpSSG RMS-2005 grupo H para pacientes de alto riesgo con ifosfamida, vincristina, actinomicina D y doxorrubicina. La respuesta al tratamiento es excelente, con desaparición progresiva del derrame pleural, observándose en los controles seriados por imagen una marcada disminución tanto de la masa tumoral como del tamaño de las metástasis óseas, junto con negativización del estudio de médula ósea. Debido a la irresecabilidad quirúrgica del tumor primario, se decide administrar radioterapia como tratamiento local, recibiendo una dosis total de 45Gy. La paciente entra en remisión completa de su enfermedad previamente al inicio del tratamiento de mantenimiento durante un año con ciclofosfamida y vinorrelbina. En el momento actual, una vez finalizado el tratamiento, continúa en remisión completa 22 meses tras el diagnóstico.
Existen un gran número de enfermedades que pueden asociar derrame pleural, a través de múltiples mecanismos: infección, malignidad, respuesta inmunológica exagerada, alteraciones linfáticas o a través de mecanismos inflamatorios. El análisis del líquido pleural, asociado a los hallazgos clínicos, puede ayudarnos a determinar la causa hasta en el 75% de los casos3.
Las enfermedades neoplásicas pueden asociar derrame pleural a través de distintos mecanismos, que pueden relacionarse entre sí: aumento de la permeabilidad de la membrana pleural y capilar debido a la invasión tumoral o por afectación micrometastásica, invasión de los ganglios linfáticos o por un mecanismo de obstrucción bronquial que conduciría a una disminución marcada de la presión intrapleural. El diagnóstico definitivo, realizado a través del hallazgo de células tumorales en el líquido pleural, solo se establece en aproximadamente el 25% de los pacientes4,5. El tratamiento de estos derrames depende de la situación clínica del paciente y del inicio precoz del tratamiento quimioterápico. En un paciente no tratado previamente y con distrés respiratorio se debe realizar una toracocentesis terapéutica y diagnóstica. Por lo general, es suficiente realizarla en una sola ocasión, ya que el líquido no se vuelve a acumular una vez iniciado el tratamiento específico de la enfermedad de base. En el caso de nuestra paciente, a pesar de la citología de líquido pleural negativa para células malignas, el reacúmulo de líquido en la cavidad pleural se debía a la presencia de la enfermedad tumoral a nivel retroperitoneal. El inicio del tratamiento quimioterápico produjo la resolución del mismo.
Por lo tanto, ante todo paciente con derrame pleural de etiología desconocida que persiste pese a los tratamientos convencionales, no debemos descartar la patología oncológica como parte del diagnóstico diferencial.