La fiebre recurrente es un problema relativamente frecuente en la infancia. En la mayoría de las ocasiones es sencillo establecer su etiología generalmente asociada a episodios infecciosos banales. No obstante, en un pequeño porcentaje de casos estos episodios se deben a procesos de causa no infecciosa a menudo de complejo diagnóstico. En este documento se analiza el diagnóstico diferencial de la fiebre recurrente o periódica frente a otros procesos, con especial atención a las enfermedades autoinflamatorias (EA). Las EA son alteraciones de la inmunidad innata recientemente incluidas dentro de las inmunodeficiencias, sin embargo no se caracterizan por presentar infecciones lo que las diferencia de las inmunodeficiencias clásicas. Un importante número de las EA tienen una base genética conocida. La sintomatología que ocasionan se deriva de una inflamación sistémica que puede dar clínica y procesos muy variados. Uno de los grupos mejor conocidos es el formado por los síndromes hereditarios de fiebre periódica. Este grupo se caracteriza por presentar fiebre recurrente, asociada a diversos síntomas, con una relativa periodicidad y con intervalos libres o casi libres de síntomas. Para algunas de las entidades más frecuentes se dispone de criterios diagnósticos que son aquí recogidos, así como las características que deben hacernos iniciar el estudio genético. El tratamiento debe ser individualizado dada la complejidad de estos cuadros si bien se pueden dar algunas recomendaciones generales.
Recurrent fever is a relatively common problem during childhood. Diagnosis is often easy and related to mild viral infections. However a small proportion of these cases originate from an underlying non-infectious process that is generally difficult to diagnose. In this paper we describe the differential diagnosis of recurrent or periodic fever versus other processes, with especial attention to autoinflammatory disorders (AD). AD are alterations of innate immunity, and they have been recently classified as an immunodeficiency. Anyhow, since infections are not present, these processes are different to the classic primary immunodeficiency. An important part of AD is of known genetic aetiology. The symptoms originate from an underlying inflammatory process and can have different clinical expressions. One of the most relevant groups is the hereditary syndromes of periodic fever. This group of diseases associates recurrent fever and several clinical symptoms with a relative periodicity, separated by intervals free or almost free of symptoms. We include the diagnostic criteria for some processes as well as the characteristics that should, eventually, lead to a genetic study. Although treatment should be individualised, we also include some general recommendations.
Los niños presentan de forma habitual cuadros febriles generalmente debidos a infecciones banales que ceden con o sin tratamiento, dependiendo del agente infeccioso responsable. Sin embargo, cuando la fiebre se prolonga o recurre en el tiempo, es preciso realizar un diagnóstico diferencial amplio y excluir infecciones poco habituales, neoplasias, enfermedades autoinmunes, inmunodeficiencias (ID) primarias o secundarias, y enfermedades autoinflamatorias.
En este documento se aborda el diagnóstico diferencial de las patologías más significativas que se manifiestan como fiebre recurrente o periódica, entre las que destacan las enfermedades autoinflamatorias (EA) que han sido incluidas en la clasificación de las inmunodeficiencias primarias (IDP) en las últimas revisiones periódicas del grupo de expertos formado por la International Union of Immunology Societies (IUIS) (http://www.iuisonline.org)1,2. Por este motivo, y para evitar confusiones, es importante, por una parte, definir inmunodeficiencia en un sentido amplio como una alteración de los mecanismos implicados en la respuesta inmunológica (por lo que se incluirían las EA), y por otra, diferenciar a los pacientes afectados de IDP susceptibles de padecer infecciones de aquellos que tienen una EA y desarrollan episodios de inflamación sistémica y fiebre sin una etiología infecciosa, tumoral o autoinmune conocida. Así, mientras que las IDP son producidas por un “defecto” inmunológico, las enfermedades autoinflamatorias y las enfermedades autoinmunes se deben a una “mala regulación” o disregulación de la inmunidad innata o de la inmunidad adquirida respectivamente.
De una manera sencilla y práctica, cuando un niño se presenta en la consulta relatando procesos repetidos de fiebre, debemos evaluarlo de una manera global, intentando descartar las diferentes posibilidades diagnósticas. En primer lugar, y como causa más frecuente, se deben descartar procesos virales autolimitados de repetición. Es importante por tanto, conocer la normalidad y la frecuencia de los procesos infecciosos en la infancia, que pueden llegar en la primera infancia hasta 12 al año, la mayoría en los meses fríos. Una vez descartada esta posibilidad, un porcentaje pequeño de estos niños tendrá como procesos más frecuentes una enfermedad autoinmune o una neoplasia, no tratándose estos dos últimos grupos en este documento, por la gran extensión que ello conllevaría, o una IDP o secundaria. Se realizará una breve descripción de cuándo debemos sospechar una IDP, más allá de las infecciones normales de la infancia y cómo orientar a estos pacientes, sin pretender profundizar en el manejo de esta compleja patología. Por último, hay que tener presente la posibilidad de que nuestro paciente sufra una enfermedad autoinflamatoria, entidad que va a centrar la mayor parte de este documento.
Según la sistemática de otros documentos de consenso vamos a añadir la fuerza de la recomendación (A = buena evidencia, B = moderada evidencia, C = poca evidencia) y la calidad de la evidencia científica (I: ensayos controlados aleatorizados, II: estudios bien diseñados pero no aleatorizados, III: opiniones de expertos basadas en experiencia clínica o series de casos) de las medidas propuestas, siguiendo el sistema de calificación de la Infectious Disease Society of America.
Infecciones recurrentes e inmunodeficiencias primariasNo es infrecuente que en la consulta de cualquier pediatra se presente un niño con múltiples infecciones. La pregunta que surge en ese caso acostumbra a ser si el número de infecciones es superior a lo normal, y en caso afirmativo, cual sería la actitud a adoptar. Es en este punto donde aparece la sospecha de si existe o no una alteración en el sistema inmunitario, y por tanto, alguna IDP o secundaria, especialmente la asociada al virus de la inmunodeficiencia humana (VIH). Por ello es importante conocer los patrones de normalidad en cuanto al número y localización de las infecciones en la población pediátrica sana de nuestro entorno, en función de su edad y factores de riesgo, evitando estudios innecesarios en muchos casos y, sobre todo, orientando los casos de posible IDP de forma correcta (la tabla 1 enumera los principales signos de alarma que pueden hacernos sospechar una IDP).
Signos de alarma para sospechar una inmunodeficiencia primaria (IDP)
| 1) ≥ 6-8 otitis media aguda en un año |
| 2) ≥ 2 neumonías (confirmadas radiológicamente) en un año |
| 3) ≥ 2 sinusitis en un año |
| 4) ≥ 2 meningitis u otras infecciones graves |
| 5) ≥ 2 infecciones de tejidos profundos en un año o de localización no habitual |
| 6) Infecciones recurrentes cutáneas profundas o abscesos viscerales |
| 7) Necesidad frecuente de usar antibioterapia endovenosa para curar infecciones |
| 8) Infecciones por microorganismos no habituales u oportunistas |
| 9) Historia familiar de inmunodeficiencias o infecciones recurrentes |
| 10) Fenómenos autoinmunes frecuentes |
| 11) Muguet o candidiasis cutánea en paciente mayor de un año |
| 12) Rasgos dismórficos asociados a infecciones frecuentes |
| 13) Infecciones postvacunales tras vacunas de virus vivos |
| 14) Retraso de más de 4 semanas en la caída del cordón umbilical |
| 15) IgE > 2.000 UI/L sin otra causa aparente (sobre todo con infecciones cutáneas o respiratorias graves o recurrentes) |
| 16) Fiebre recurrente o persistente |
| 17) Bronquiectasias sin causa aparente |
| 18) Microorganismos comunes producen clínica grave o infecciones recurrentes o complicaciones poco habituales |
| 19) Retraso del desarrollo y crecimiento |
Adaptada de Jeffrey Modell Foundation (www.info4PI.org).
Es básico tener presente que una correcta y precoz orientación diagnóstica, se asocia a un mejor pronóstico del paciente, y que esa responsabilidad suele recaer en el pediatra habitual del niño.
¿Qué es una IDP?Las IDP son un grupo de enfermedades causadas por la alteración cuantitativa y/o funcional de distintos mecanismos implicados en la respuesta inmunológica3. Los pacientes con IDP, generalmente son susceptibles a infecciones de gravedad variable y que, de no ser tratadas de forma adecuada, pueden ser fatales o dejar secuelas importantes4. De hecho, las diferencias en sus manifestaciones clínico-inmunológicas, especialmente el tipo de infecciones que presentan, están relacionadas con la alteración molecular en cada caso. Además, aparecen cada día más ejemplos de IDP en los cuales existe susceptibilidad selectiva a patógenos únicos, lo que nos lleva a estar más alerta de la existencia de estas entidades2,5,6.
Clasificación y frecuenciaEn la actualidad se han descrito cerca de 200 IDP, de las cuales en más de 150 se conoce el defecto genético2. La clasificación actual fue elaborada por un comité internacional de expertos, la IUIS que, en su última reunión bienal, agrupó las IDP en los 8 grupos que se detallan en la tabla 2.
Principales grupos de inmunodeficiencias primarias (www.esid.org)
| (1) Inmunodeficiencias combinadas de células T y B |
| Inmunodeficiencia combinada grave |
| Síndrome de Omenn |
| (2) Déficit predominante de anticuerpos |
| Inmunodeficiencia común variable |
| Déficit de IgA |
| Agammaglobulinemia ligada al cromosoma X (E. Bruton) |
| Síndrome de hiper IgM |
| (3) Otras inmunodeficiencias bien definidas |
| Síndrome de DiGeorge, síndrome de Wiskott-Aldrich |
| (4) Disregulación inmune |
| Síndrome linfoproliferativo autoimmune (ALPS) |
| Síndrome de disregulación immune, poliendocrinopatía y enteropatía (IPEX) |
| (5) Defectos del número y/o función fagocítica |
| Enfermedad granulomatosa crónica |
| Neutropenia congénita grave |
| Neutropenia cíclica |
| Síndrome de Chediak-Higashi |
| (6) Defectos de la inmunidad innata |
| Mutación del gen NEMO |
| Déficit de IRAK-4 |
| Déficit de Myd-88 |
| (7) Defectos del complemento |
| Déficit de C2,C3,C4, C9, properdina |
| (8) Enfermedades autoinflamatorias |
| Fiebre mediterránea familiar |
| Síndrome de hiper IgD |
| TRAPS |
| Criopirinopatías |
TRAPS: síndrome periódico asociado al receptor del factor de necrosis tumoral.
En cada grupo se especifican los cuadros más representativos.
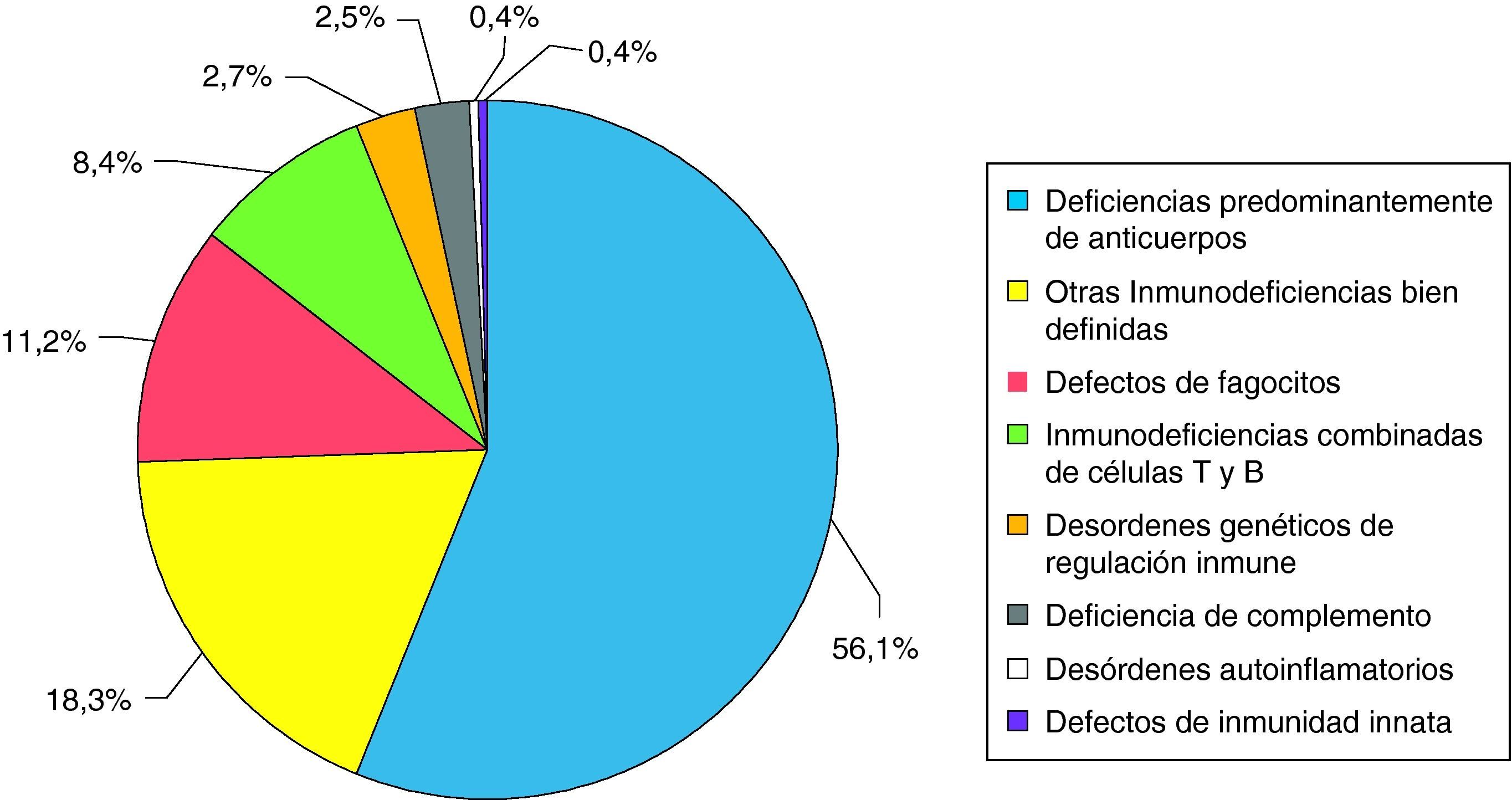
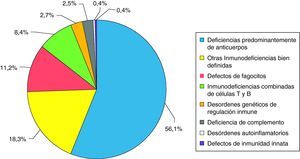
Las IDP aparecen en más de 1/2.000 recién nacidos vivos, con una gran variabilidad entre las diferentes entidades. Así, mientras el déficit selectivo de IgA es tan frecuente como 1/500 en la población caucásica, el grupo de las ID combinadas graves aparecen en alrededor 1/250.000 recién nacidos vivos. De todos modos, se asume que es un grupo de patologías ampliamente infradiagnosticadas (podrían diagnosticarse alrededor de un 10% de las IDP existentes). Las deficiencias predominantemente de anticuerpos suponen más de la mitad de los casos (fig. 1)7.
Frecuencias relativas de los diferentes grupos de IDP (datos extraídos de los registros de ESID, LAGID, Australia y Nueva Zelanda e Irán). Adaptada de Rezaei N et al7.
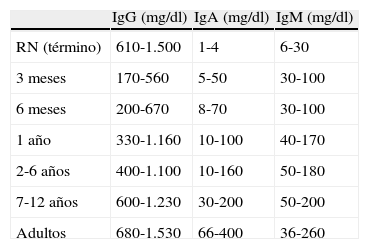
La gran mayoría de las IDP pueden orientarse con una correcta anamnesis, exploración física, un hemograma y una determinación de inmunoglobulinas (Ig) plasmáticas cotejando los resultados con los valores de normalidad para cada grupo etario (tabla 3). Así, corresponde preguntar por historia familiar de IDP, consaguinidad parental y familiares fallecidos a temprana edad, especialmente varones (por las formas ligadas al X). La exploración física debe ser exhaustiva, valorando el estado nutricional, secuelas de infecciones previas y buscar algunos signos claves como presencia o ausencia de cadenas ganglionares, amígdalas, hepatoesplenomegalia, etc, pudiendo en ciertos casos, orientar hacia una IDP específica (tabla 4). Así mismo, la edad de presentación suele orientar hacia algunos tipos de IDP: inmunodeficiencias combinadas en los primeros meses de vida y defectos predominantes de anticuerpos a partir de los 6-8 meses. Podemos definir, aunque se pueden solapar, ciertas infecciones típicas de los diferentes tipos de IDP. Así, las infecciones respiratorias por microorganismos encapsulados son típicas de las deficiencias predominantemente de anticuerpos, las infecciones por microorganismos oportunistas de las inmunodeficiencias combinadas graves, las infecciones por microorganismos catalasa positivos (como Staphylococcus aureus o Aspergillus spp.) de los defectos de la fagocitosis o las infecciones meningocócicas recurrentes de los defectos de los últimos factores de la vía del complemento.
Valores de referencia de inmunoglobulinas a distintas edades
| IgG (mg/dl) | IgA (mg/dl) | IgM (mg/dl) | |
| RN (término) | 610-1.500 | 1-4 | 6-30 |
| 3 meses | 170-560 | 5-50 | 30-100 |
| 6 meses | 200-670 | 8-70 | 30-100 |
| 1 año | 330-1.160 | 10-100 | 40-170 |
| 2-6 años | 400-1.100 | 10-160 | 50-180 |
| 7-12 años | 600-1.230 | 30-200 | 50-200 |
| Adultos | 680-1.530 | 66-400 | 36-260 |
Tomada de: Jolliff CR, Lost KM, Stirvinis PC, Grossman PP, Nolte CR, Franco SM, et al. Referente intervals for serum IgG, IgA, IgM, C3 and C4 as determined by rate nephelometry Clinical Chemistry. 1982;28:126-8.
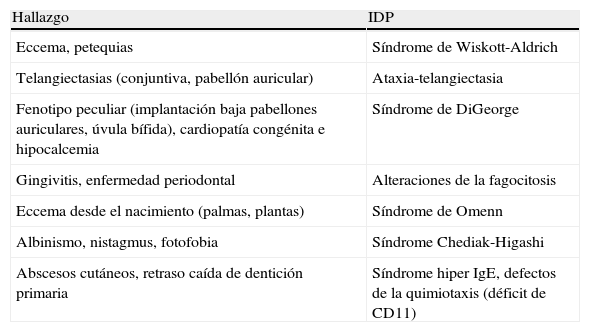
Hallazgos en la exploración física que orientan hacia determinadas inmunodeficiencias primarias (IDP)
| Hallazgo | IDP |
| Eccema, petequias | Síndrome de Wiskott-Aldrich |
| Telangiectasias (conjuntiva, pabellón auricular) | Ataxia-telangiectasia |
| Fenotipo peculiar (implantación baja pabellones auriculares, úvula bífida), cardiopatía congénita e hipocalcemia | Síndrome de DiGeorge |
| Gingivitis, enfermedad periodontal | Alteraciones de la fagocitosis |
| Eccema desde el nacimiento (palmas, plantas) | Síndrome de Omenn |
| Albinismo, nistagmus, fotofobia | Síndrome Chediak-Higashi |
| Abscesos cutáneos, retraso caída de dentición primaria | Síndrome hiper IgE, defectos de la quimiotaxis (déficit de CD11) |
En la tabla 5 se muestran los estudios que deben realizarse en caso de sospecha de IDP. En el caso de una sospecha elevada de IDP sin un diagnóstico definitivo, podrían ser necesarias pruebas adicionales, tales como estudios funcionales o moleculares4,8,9. Estos pacientes deben ser controlados, dada su complejidad, en una unidad con experiencia en IDP.
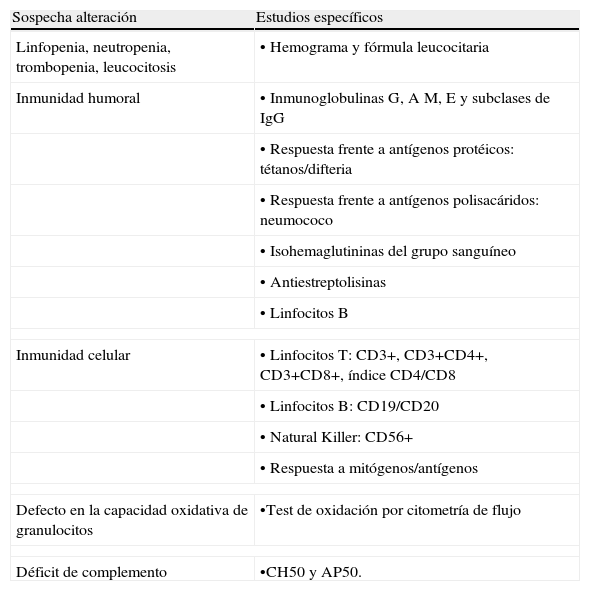
Estudios de laboratorio en caso de sospecha de IDP
| Sospecha alteración | Estudios específicos |
| Linfopenia, neutropenia, trombopenia, leucocitosis | • Hemograma y fórmula leucocitaria |
| Inmunidad humoral | • Inmunoglobulinas G, A M, E y subclases de IgG |
| • Respuesta frente a antígenos protéicos: tétanos/difteria | |
| • Respuesta frente a antígenos polisacáridos: neumococo | |
| • Isohemaglutininas del grupo sanguíneo | |
| • Antiestreptolisinas | |
| • Linfocitos B | |
| Inmunidad celular | • Linfocitos T: CD3+, CD3+CD4+, CD3+CD8+, índice CD4/CD8 |
| • Linfocitos B: CD19/CD20 | |
| • Natural Killer: CD56+ | |
| • Respuesta a mitógenos/antígenos | |
| Defecto en la capacidad oxidativa de granulocitos | •Test de oxidación por citometría de flujo |
| Déficit de complemento | •CH50 y AP50. |
IDP: inmunodeficiencias primarias. Complement alternative pathway activation o vía de activación alternativa de complemento (AP50).
De entre las IDP, la neutropenia cíclica, por su característica manifestación como un cuadro de fiebre periódica, merece una especial consideración en este capítulo. Es un síndrome neutropénico bien conocido, pero poco frecuente, que, aunque puede aparecer de forma esporádica, suele heredarse de forma autosómica dominante, asociándose a la mutación del gen ELANE (elastase neutrophil expressed, antiguamente ELA2). Esta mutación en el gen ELANE, localizado en el cromosoma 19p, ocasiona la interrupción periódica de la producción celular mieloide en la médula ósea. Las mutaciones de este gen se pueden asociar también con la neutropenia congénita, cuadro de mayor gravedad, asociado a infecciones importantes desde el nacimiento10,11.
El cuadro clínico típico se caracteriza por episodios de fiebre recurrente (5-7 días), cada 3 semanas (4 semanas en un 5% de los casos; hasta 8 semanas), úlceras orales e inflamación orofaríngea, desde el primer año de vida. Puede cursar con celulitis, especialmente perianal. Estos cuadros suelen acompañarse de neutropenia < 200/μl de 3-5 días de duración. La bacteriemia es rara (bacilos gramnegativos o anaerobios), pero pueden cursar como neumonías, abscesos dentarios, gingivitis, amigdalitis, e incluso peritonitis o necrosis intestinal. Entre los episodios, los individuos se encuentran asintomáticos, las cifras de neutrófilos se normalizan y el desarrollo es normal. El cuadro suele mejorar en la edad adulta y no está asociado a riesgo de malignidad12. Para llegar al diagnóstico se requiere la realización de hemogramas seriados al menos tres veces por semana, durante cuatro a seis semanas, para confirmar el patrón cíclico13. Si realizamos un estudio de médula ósea en fase neutropénica no observaremos neutrófilos maduros, siendo normal en fases de no neutropenia. El tratamiento con factor estimulador de colonias de granulocitos (G-CSF) es eficaz, tanto para minimizar las infecciones, como para acortar los ciclos de neutropenia (IIB).
ResumenEn general, las IDP son entidades poco frecuentes caracterizadas por infecciones de repetición. Ciertos datos clínicos (tablas 1 y 4), así como la asociación con microorganismos específicos y la edad de presentación, pueden hacernos sospechar que nos encontramos ante estas entidades. El estudio (tabla 5) y seguimiento de estos pacientes es complejo y debe ser asesorado por expertos en la materia. Siempre debe descartarse mediante la realización de hemogramas seriados la posibilidad de una neutropenia cíclica como causa de fiebre periódica.
Enfermedades autoinflamatoriasSe denominan EA a un conjunto de entidades caracterizadas por episodios espontáneos, recurrentes, a veces persistentes, de inflamación sistémica, sin etiología infecciosa, neoplásica o autoinmune14. Todas ellas tienen en común una alteración de la inmunidad innata que conlleva una disfunción del sistema inflamatorio, a nivel del inflamasoma15,16.
Bajo este concepto se incluyen las EA sistémicas en las que se ha identificado una base genética17y uno de cuyos principales síntomas es la fiebre, recurrente o persistente, principal grupo de entidades desarrollado en este documento. Dentro de los síndromes autoinflamatorios de base genética conocida existen otras entidades caracterizadas fundamentalmente por su clínica articular que no serán comentadas en esta revisión como son las artritis granulomatosas pediátricas (síndrome de Blau y sarcoidosis de inicio precoz) y el síndrome de artritis piogénica estéril, pioderma gangrenoso y acné (PAPA) que hay que diferenciar de la artritis idiopática juvenil en su forma poliarticular y de la artritis séptica respectivamente.
Entre las entidades en las que no se ha podido identificar una causa genética se encuentran la artritis idiopática juvenil en su forma sistémica, y que tampoco es objeto de esta revisión, y el síndrome PFAPA (acrónimo en inglés de fiebre periódica, aftas orales, faringitis y adenitis cervical -Periodic Fever, Aphtous stomatitis, Pharyngitis, y cervical Adenophathy-) que cursa con fiebre periódica y a cuyo diagnóstico se dedica un apartado.
Por último, se incluyen entre las EA algunas enfermedades tan diversas como la enfermedad de Behçet, la osteomielitis multifocal recurrente o la alveolitis fibrosante idiopática que tampoco van a ser aquí tratadas, al no producir como principal manifestación una clínica de fiebre periódica.
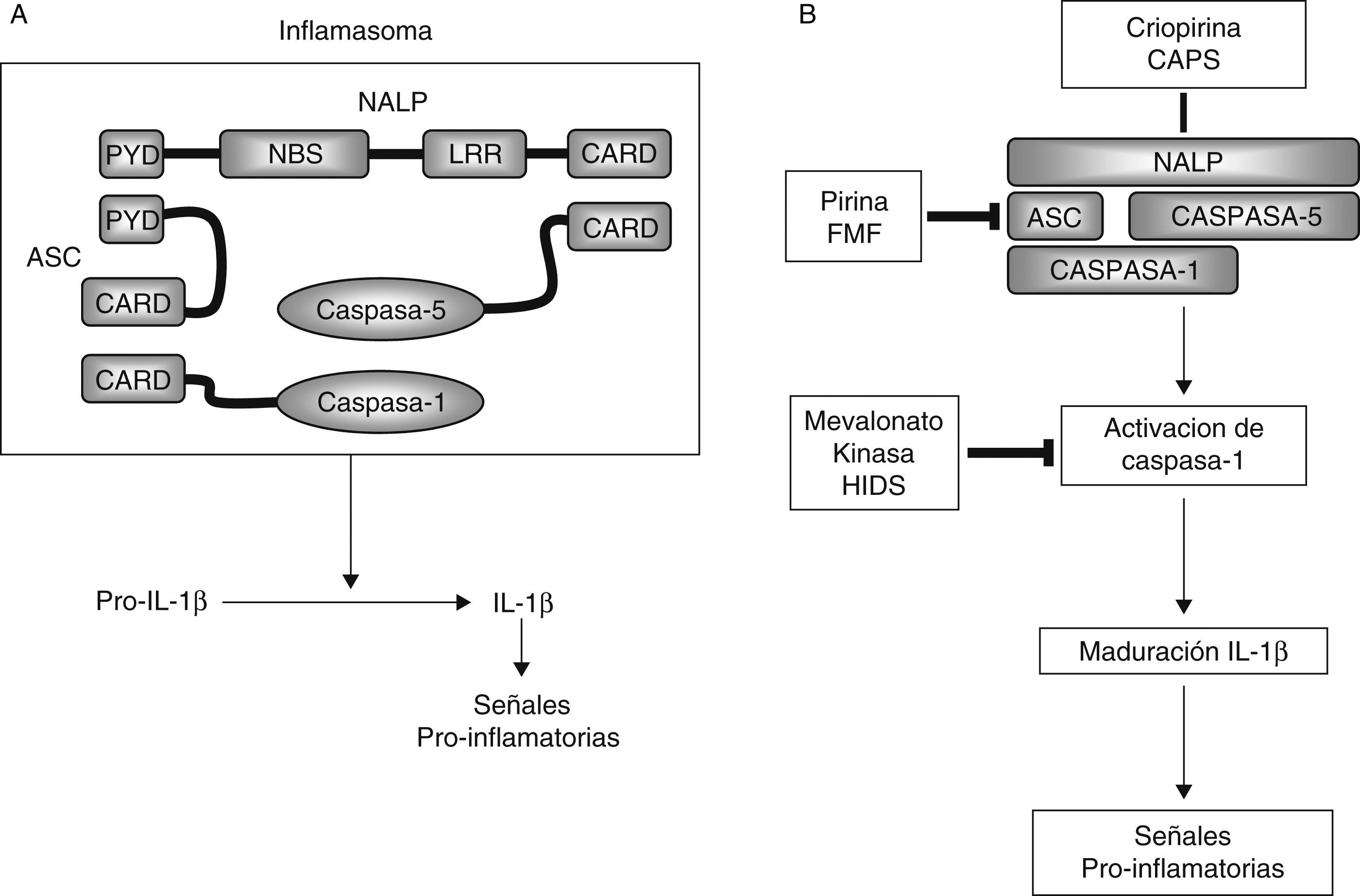
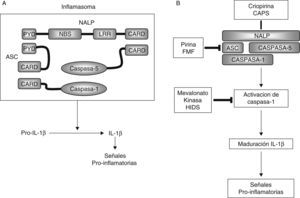
EtiopatogeniaEl inflamasoma18 (fig. 219) es un complejo multiproteico, de localización citosólica, no delimitado por ninguna membrana, y dinámico en la medida en que sus componentes se ensamblan y desensamblan en función de la presencia o ausencia de determinados estímulos. El objetivo final del inflamasoma es la generación de la forma activa de caspasa-1, que dará lugar a la síntesis de las formas activas de diferentes citocinas inflamatorias, incluyendo la interleucina (IL)-1β, la IL-18 y la IL-33.
A) Representación esquemática del inflamasoma. B) Representación esquemática de la vía de transducción de señales del inflamasoma y localización de las proteínas asociadas a diferentes SHFP.
Las EA son producidas por una mala regulación de la respuesta inmunitaria innata secundaria a mutaciones genéticas que activan el inflamasoma20, lo que da lugar, en último término a un aumento de la producción de determinadas citocinas, entre ellas la IL-1β. En los últimos años se ha demostrado que la gran mayoría de proteínas involucradas en la fisiopatología de las EA bien son componentes constitutivos del inflamasoma (por ejemplo, criopirina), o bien son reguladores, directos o indirectos, del mismo (pirina, PSTPIP1, mevalonato kinasa) (fig. 2).
La IL-1β actúa como un potente mediador soluble de inflamación aguda induciendo fiebre y produciendo un aumento de otras citocinas como la IL-6, que a su vez estimula la síntesis de proteínas de fase aguda por el hígado, favoreciendo leucocitosis con neutrofilia y trombocitosis.
En la inmunidad innata21, a diferencia de la inmunidad adquirida responsable de las enfermedades autoinmunes -participan como células patogénicas los granulocitos, los monocitos, los macrófagos o las células NK y no intervienen los linfocitos T o B, –el mecanismo responsable de su puesta en marcha es la organización del sensor de activación que se ha denominado inflamasoma y no un fallo de tolerancia a los auto-antígenos –no aparecen autoanticuerpos, células T auto-reactivas (Th1/Th2) ni asociación con los antígenos HLA de clase II.
Por tanto, en las EA existen datos clínicos y analíticos de inflamación aguda, sin que sea posible demostrar la presencia de agentes infecciosos o autoanticuerpos. Finalmente, y no menos importante, es que en general todas ellas tienen una excelente repuesta a los fármacos que bloquean la IL-1, lo que apoya la fisiopatología de estas entidades.
Síndrome PFAPA: fiebre periódica de base genética no conocidaEl síndrome PFAPA fue descrito por primera vez por Marshall22 en 1987 y denominado como tal en 198923, habiéndose publicado desde entonces numerosas series y casos24-27.
Patogenia: es desconocida aunque se sospecha, al igual que en otros síndromes de fiebre periódica, que existe una alteración inmunitaria, dado que se ha detectado elevación de interferón (IFN), IL-6 y factor de necrosis tumoral (TNF) durante los episodios febriles28. Esta teoría se ve igualmente apoyada por la respuesta favorable de esta entidad al tratamiento con esteroides en los episodios. Sin embargo, no se ha detectado aún una alteración genética, y es por ello que el diagnóstico se basa en los criterios clínicos establecidos por Marshall (tabla 6).
Criterios diagnósticos del síndrome PFAPA
| 1. Episodios recurrentes de fiebre de inicio antes de los 5 años. |
| 2. Síntomas constitucionales en ausencia de infección de vías respiratorias altas con al menos uno de los tres siguientes: |
| • Estomatitis aftosa |
| • Linfadenitis cervical |
| • Faringitis |
| 3. Exclusión de neutropenia cíclica. |
| 4. Completamente asintomático entre episodios. |
| 5. Crecimiento y desarrollo normales. |
Fuente: Marshall GS et al22.
Epidemiología y edad de presentación: se manifiesta generalmente antes de los 5 años, especialmente entre los 2 y 5 años y en varones. Es sin duda, el cuadro más frecuente de fiebre periódica.
Frecuencia de las recurrencias: los episodios se repiten cada 3-6 semanas.
Clínica: se trata de un proceso benigno, caracterizado por episodios de fiebre elevada (> 39°C), de 3-5 días de duración, y de aparición brusca. En la mayoría de los casos los episodios son precedidos de un pródromo de malestar, irritabilidad o cefalea de corta duración. Los síntomas acompañantes más frecuentes son las adenopatías cervicales que aparecen en dos tercios de los casos, seguidas de estomatitis aftosa y faringitis. Al menos uno de estos tres síntomas cardinales debe aparecer en todos los casos. Además pueden acompañarse de náuseas, vómitos, tos, dolor abdominal, diarrea y exantema. Excepcionalmente se ha descrito encefalitis aséptica recurrente29.
Hallazgos de laboratorio: suele cursar con leucocitosis, neutrofilia y elevación de la velocidad de sedimentación globular (VSG). En ocasiones puede aparecer también una moderada elevación de la IgD (muy por debajo de la presente en el síndrome de hiper IgD). No se detecta ningún agente bacteriano causante de los episodios. Parámetros que no suelen alterarse son la hemoglobina, el sistemático de orina, las transaminasas y el resto de inmunoglobulinas. El estudio analítico ayuda a establecer fácilmente el diagnóstico diferencial con la neutropenia cíclica.
Prónostico: a largo plazo, los pacientes evolucionan favorablemente, permaneciendo asintomáticos entre los episodios y con un desarrollo pondero-estatural normal. Estos episodios se repiten durante 4 o 5 años, haciéndose cada vez más infrecuentes hasta desaparecer24.
Tratamiento: el tratamiento de elección son los corticoides orales. Generalmente una o dos dosis de prednisona oral (1mg/kg o incluso dosis inferiores) son suficientes para conseguir la finalización del brote30, apoyando el diagnóstico de este síndrome25 (IIB). En caso de recurrencia de la fiebre a las 48-72 horas se podría valorar dar alguna dosis más de entre 0,5-1mg/kg31. En un 25% de los casos se ha objetivado un acortamiento del periodo libre de sintomatología tras la administración de los corticoides. Los antibióticos y los antinflamatorios no esteroideos son ineficaces. Se han propuesto otros tratamientos de dudosa eficacia como la cimetidina oral durante 6 meses (alrededor del 29% de eficacia) o la amigdalectomía (65% de eficacia). Como han demostrado algunos estudios aleatorizados la amigdalectomía podría ser un tratamiento eficaz (IA), que se propone cuando los esteroides no son capaces de controlar los síntomas o si se acortan excesivamente los intervalos libres de síntomas32,33.
Síndromes hereditarios de fiebre periódicaLos síndromes hereditarios de fiebre periódica con base genética son el subgrupo mejor conocido de los síndromes autoinflamatorios34,35. Se caracterizan por episodios repetidos de fiebre de duración variable (desde unos pocos días a 2-3 semanas), separados por intervalos libres o casi libres de síntomas.
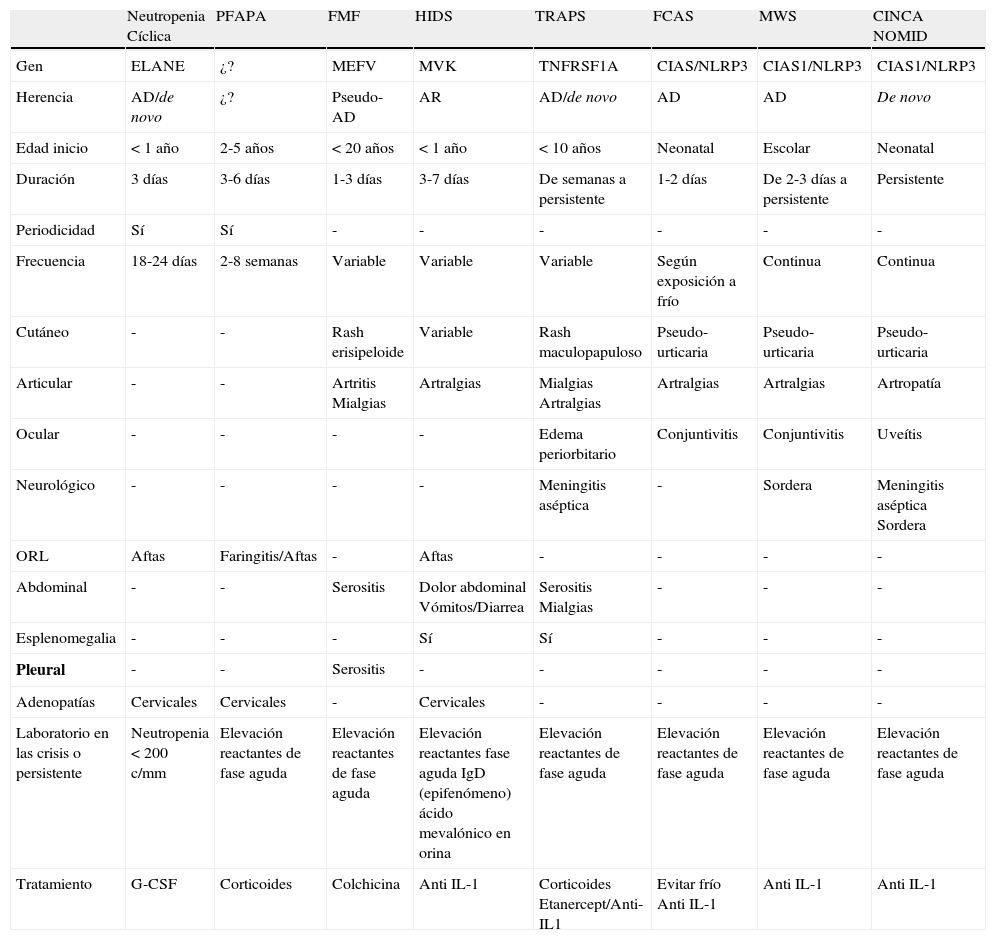
ClasificaciónTodas las entidades a las que nos vamos a referir a continuación (tabla 7)36 son poco frecuentes (< 5 casos/100.000 habitantes) y caracterizadas por episodios de fiebre, lesiones cutáneas y afectación articular junto a síntomas propios con un difícil diagnóstico diferencial entre ellas dada la similitud clínica. Desde el punto de vista genético se pueden diferenciar dos grandes grupos: los síndromes con herencia autosómica recesiva entre los que se encuentran la fiebre mediterránea familiar (FMF) y el síndrome de hipergammaglobulinemia D con fiebre periódica (HIDS), y aquéllos con herencia autosómica dominante entre los que se incluyen el síndrome periódico asociado al receptor del TNF (TRAPS) y los síndromes periódicos asociados a criopirina (CAPS). CAPS está formado por un espectro de entidades de diferente gravedad pero que son la expresión de una misma enfermedad como el síndrome autoinflamatorio familiar inducido por frío (FCAS) en la parte más leve del espectro, el síndrome de Muckle-Wells, y el síndrome crónico, infantil, neurológico, cutáneo y articular o síndrome CINCA en la parte más grave de la escala. En la tabla 7 se muestra un resumen de los diferentes cuadros con sus características genéticas, clínicas y terapéuticas.
Características asociadas a los síndromes hereditarios de fiebre periódica, la neutropenia cíclica y el PFAPA
| Neutropenia Cíclica | PFAPA | FMF | HIDS | TRAPS | FCAS | MWS | CINCA NOMID | |
| Gen | ELANE | ¿? | MEFV | MVK | TNFRSF1A | CIAS/NLRP3 | CIAS1/NLRP3 | CIAS1/NLRP3 |
| Herencia | AD/de novo | ¿? | Pseudo-AD | AR | AD/de novo | AD | AD | De novo |
| Edad inicio | < 1 año | 2-5 años | < 20 años | < 1 año | < 10 años | Neonatal | Escolar | Neonatal |
| Duración | 3 días | 3-6 días | 1-3 días | 3-7 días | De semanas a persistente | 1-2 días | De 2-3 días a persistente | Persistente |
| Periodicidad | Sí | Sí | - | - | - | - | - | - |
| Frecuencia | 18-24 días | 2-8 semanas | Variable | Variable | Variable | Según exposición a frío | Continua | Continua |
| Cutáneo | - | - | Rash erisipeloide | Variable | Rash maculopapuloso | Pseudo-urticaria | Pseudo-urticaria | Pseudo-urticaria |
| Articular | - | - | Artritis Mialgias | Artralgias | Mialgias Artralgias | Artralgias | Artralgias | Artropatía |
| Ocular | - | - | - | - | Edema periorbitario | Conjuntivitis | Conjuntivitis | Uveítis |
| Neurológico | - | - | - | - | Meningitis aséptica | - | Sordera | Meningitis aséptica Sordera |
| ORL | Aftas | Faringitis/Aftas | - | Aftas | - | - | - | - |
| Abdominal | - | - | Serositis | Dolor abdominal Vómitos/Diarrea | Serositis Mialgias | - | - | - |
| Esplenomegalia | - | - | - | Sí | Sí | - | - | - |
| Pleural | - | - | Serositis | - | - | - | - | - |
| Adenopatías | Cervicales | Cervicales | - | Cervicales | - | - | - | - |
| Laboratorio en las crisis o persistente | Neutropenia < 200 c/mm | Elevación reactantes de fase aguda | Elevación reactantes de fase aguda | Elevación reactantes fase aguda IgD (epifenómeno) ácido mevalónico en orina | Elevación reactantes de fase aguda | Elevación reactantes de fase aguda | Elevación reactantes de fase aguda | Elevación reactantes de fase aguda |
| Tratamiento | G-CSF | Corticoides | Colchicina | Anti IL-1 | Corticoides Etanercept/Anti-IL1 | Evitar frío Anti IL-1 | Anti IL-1 | Anti IL-1 |
AD: autosómica dominante; AR: autosómica recesiva; CINCA: síndrome crónico infantil, neurológico y cutáneo; FCAS: síndrome autoinflamatorio inducido por frío, familiar; FMF: fiebre mediterránea familiar; G-CSF: factor estimulador de crecimiento de colonias de granulocitos; HIDS: síndrome de hiperinmunoglobulinemia D; IL: interleucina: MWS: síndrome de Muckel Wel; NOMID: enfermedad inflamatoria multisistémica de comienzo neonatal; PFAPA: fiebre periódica, aftas, faringitis y adenitis; TRAPS: síndrome periódico asociado al receptor del factor de necrosis tumoral.
Epidemiología y edad de presentación: es la enfermedad autoinflamatoria más frecuente en todo el mundo y es el prototipo de los síndromes hereditarios de fiebre periódica. Originaria de Oriente Medio hace más de dos milenios y posteriormente difundida por el norte de Africa, Europa y América. Tiene una alta incidencia en las poblaciones de la cuenca mediterránea. Aunque se han dado casos en todo tipo de poblaciones, la procedencia de una raza propia del mediterráneo oriental (judíos, árabes, armenios y turcos) hace aumentar las posibilidades de padecer esta enfermedad en caso de sospecha. La enfermedad suele empezar en la infancia o adolescencia, de modo que en el 80% de los pacientes se inicia antes de los 20 años.
Gen afectado y tipo de herencia: las mutaciones asociadas con la enfermedad se localizan en el gen MEFV (MEditerranean FeVer) según fue denominado por el Consorcio Internacional y el Consorcio Francés, en 199737,38. Se han descrito más de 80 mutaciones de este gen, siendo las más frecuentes las siguientes: p.E148Q, p.M680I, pM694V, p.M694I y p.V726A. La mayoría se localizan en el exón 10 del gen, ubicado en el cromosoma 16 y están disponibles, como el resto de las mutaciones conocidas de las enfermedades autoinflamatorias, en la base internacional de datos INFEVERS (http://fmf.igh.cnrs.fr/infevers). Se caracteriza fundamentalmente por la agregación familiar con un patrón de herencia autosómica recesiva, si bien existe una gran heterogeneidad genética en los pacientes y sus familias, de modo que no siempre se comporta como autosómica recesiva, y en algunos casos su patrón es autosómico dominante39.
Patogenia: el gen MEFV se expresa en las células mieloides (neutrófilos y monocitos) y codifica la proteína pirina o marenostrina, implicada en el buen funcionamiento del inflamasoma, como se comentó anteriormente.
Frecuencia de las recurrencias: los episodios pueden repetirse cada 4-5 semanas, pero el intervalo libre puede ser de meses o años.
Clínica: su cuadro clínico es el mejor conocido40-42. Se caracteriza por brotes de fiebre de 1 a 3 días de duración acompañados de dolor intenso en varias localizaciones secundario a poliserositis (peritonitis a veces determinante de apendicectomía, pleuritis, pericarditis, inflamación de la túnica vaginalis causando dolor escrotal que puede emular una torsión testicular) y sinovitis inflamatoria (artralgias difusas, y con menor frecuencia, artritis monoarticular en los miembros inferiores con líquido estéril y de características inflamatorias). La peritonitis con dolor abdominal aparece en un 95% de los casos y es uno de los síntomas dominantes, pudiendo inducir la formación de adherencias. Por otro lado, la artritis suele tener una evolución independiente del resto de síntomas, pudiéndose mantener durante semanas o meses. Se acompaña también de lesiones cutáneas de tipo eritema erisipeloide en dorso de pie o cara anterior de la pierna, uni o bilaterales, asemejándose a celulitis. El cuadro clínico puede variar de un brote a otro y de unos pacientes a otros. La peritonitis aparece casi en el 100% de los pacientes mientras que pleuritis y artritis en el 50%. Las lesiones cutáneas solo afectan al 30% de los pacientes. Otros síntomas no tan frecuentes son mialgias, cefalea e incluso convulsiones por irritación meníngea, o algunas formas de vasculitis.
Hallazgos de laboratorio: en los brotes se objetiva leucocitosis con neutrofilia y desviación izquierda, trombocitosis y cierto grado de anemia, así como elevación de VSG, proteína C reactiva (PCR) y proteína sérica del amiloide (SAA1).
En los intervalos intercrisis los pacientes suelen encontrarse asintomáticos aunque pueden referir pequeñas molestias abdominales o febrícula. Los reactantes de fase aguda como la VSG, la PCR o la SAA1 pueden permanecer elevados como signo de inflamación subclínica subyacente. Recientemente se han descrito unos criterios diagnósticos adaptados a niños con una alta sensibilidad y especificidad (tabla 8)43 (IIB).
Criterios diagnósticos de fiebre mediterránea familiar (FMF)
| Criterios mayores |
| Crisis típicas |
| 1. Peritonitis (generalizada) |
| 2. Pleuritis (unilateral) o pericarditis |
| 3. Monoartritis (cadera, rodilla, tobillo) |
| 4. Fiebre aislada |
| Criterios menores |
| 1-3 crisis incompletas involucrando 1 o más de los siguientes: |
| 1. Abdomen |
| 2. Tórax |
| 3. Articulaciones |
| 4. Dolor de piernas con el esfuerzo |
| 5. Respuesta favorable a colchicina |
| Criterios de apoyo |
| 1. Historia familiar de FMF |
| 2. Origen étnico asociado a FMF |
| 3. Edad < 20 años al inicio de la enfermedad |
| 4-6: Características de los ataques |
| 4. Graves, requieren reposo en cama |
| 5. Remisión espontánea |
| 6. Intervalo libre de síntomas |
| 7. Reactantes de fase aguda transitorios con uno mas resultados elevados de: leucocitos, VSG, amiloide sérico A y/o fibrinógeno |
| 8. Hematuria/proteinuria episódica |
| 9. Laparotomía blanca o apendicectomía blanca |
| 10. Padres consanguíneos |
| Para el diagnóstico se requieren: ≥ 1 criterio mayor, o ≥ 2 criterios menores, o ≥ 1 criterio menor mas ≥ 5 criterios de apoyo, o ≥ 1 criterio menor mas ≥ 4 criterios de apoyo de entre los 5 primeros. Las crisis típicas se definen como recurrentes (≥ 3 del mismo tipo), febriles (temperatura rectal de 38°C o mayor) y cortos (duración entre 12 horas y 3 días). Las crisis incompletas se definen como dolor y crisis recurrentes que difieren de las crisis típicas en uno o dos de los hallazgos siguientes: 1) la temperatura es normal o menor de 38°C; 2) las crisis son más largas o más cortas de lo especificado (pero no más cortas de 6 horas o más largas de una semana); 3) no se detectan signos de peritonitis durante las crisis abdominales; 4) las crisis abdominales son localizadas; 5) la artritis afecta a otras articulaciones de las específicas. |
| Las crisis no son contabilizadas si no reúnen los criterios para ser incluidas en típicas o incompletas. |
| Partiendo de estos criterios clásicos, se han seleccionado en niños los siguientes 5 criterios. La presencia de dos o más de ellos diagnostica la FMF con una sensibilidad del 86,5% y una especificidad del 93,6%: |
| Criterio | Descripción |
| Fiebre | Temperatura axilar >38°C |
| 6-72 h de duración y > 3 episodios | |
| Dolor abdominal | 6-72 h de duración y > 3 episodios |
| Dolor torácico | 6-72 h de duración y > 3 episodios |
| Artritis | 6-72 h de duración y > 3 episodios y oligoartritis |
| Historia familiar de FMF |
Tomada de Yalçinkaya F et al43.
Pronóstico: el pronóstico a largo plazo de la enfermedad lo marca la aparición de amiloidosis secundaria que es la principal complicación44. Ocurre en <5% de los pacientes (desde el uso de la colchicina), a partir de la tercera o cuarta década de la vida y se debe al depósito de amiloide en diferentes órganos y tejidos. Clínicamente se manifiesta como enfermedad renal en forma de síndrome nefrótico y es consecuencia de la persistencia en el tiempo de numerosos brotes inflamatorios no bien controlados (el amiloide depositado procede de la degradación de la proteína SAA1 que es un reactante de fase aguda originado en los brotes). Desde el uso de la colchicina para el control de la enfermedad la presencia de amiloidosis es menos frecuente. Entre los factores de riesgo para la amiloidosis secundaria en la FMF se encuentran el sexo masculino, la presencia de artritis importante, la homocigosidad para la mutación p.M694V del gen MEFV y el genotipo alfa/alfa de la proteína SAA1. También lo es la pertenencia al tipo II de la enfermedad (si bien es más frecuente el tipo I, que es la aquí descrita) que se caracteriza por presentarse de forma tardía con síntomas derivados de la amiloidosis sin episodios inflamatorios previos.
Tratamiento: es de elección45 la colchicina (IIB) por vía oral a dosis de 0,5mg/día para los niños menores de 5 años, 1mg/día entre 5 y 10 años y 1,5mg/día para los mayores de 10 años, aunque para controlar los síntomas se puede aumentar hasta 2mg/día. El tratamiento debe ser de por vida ya que, además de controlar la sintomatología, tiene un efecto protector contra la amiloidosis secundaria. Entre los efectos secundarios está la intolerancia digestiva fundamentalmente por diarrea, lo que suele mejorar fraccionando la dosis. Un 5% de los casos no responden a ella, habiéndose propuesto otros tratamientos alternativos como IFN, colchicina iv, agentes biológicos bloqueantes de los inhibidores del TNF como infliximab, etanercept o adalimumab, o bloqueantes de la IL 146-48 (IIIB).
Síndrome de hiperinmunoglobulinemia D y fiebre periódicaEpidemiología y edad de presentación: fue descrito en 1984 por un grupo holandés y denominada “fiebre holandesa”, aunque posteriormente se ha descrito en otras poblaciones. Se inicia en la infancia temprana, generalmente en el primer año de vida.
Gen afectado y tipo de herencia: se debe a una mutación del gen mevalonato kinasa49 (MVK). Existen, al menos, 63 mutaciones en el HIDS, siendo la más frecuente la V377I. Su patrón de herencia es también autosómica recesiva50. Hay un registro de casos descritos en www.hids.net
Patogenia: el gen MVK codifica la enzima del mismo nombre involucrada en la regulación de la síntesis del colesterol, la vitamina D, los ácidos biliares, las hormonas esteroideas y los isoprenoides. Cuando las mutaciones en el mismo gen eliminan totalmente la actividad enzimática se ocasiona la aciduria mevalónica, una enfermedad metabólica rara, que no sólo se manifiesta con fiebre periódica, sino también con fallo en el crecimiento, diversos grados de retraso mental, ataxia y facies dismórfica51.
Frecuencia de las recurrencias: son cuadros muy repetitivos, hasta 10-12 al año, a menudo desencadenados por las vacunas, que pueden ir disminuyendo en frecuencia al llegar a la edad adulta.
Clínica: se caracteriza52,53 por cuadros febriles de 4-5 días de duración. El inicio de la fiebre es brusco, hasta 40°C, y se mantiene unos días para después ceder lentamente. Presentan adenopatías latero-cervicales dolorosas, uni o bilaterales, el 98% de los pacientes (también a otros niveles) y exantema el 85% de ellos, generalmente eritematoso maculo-papuloso. También en un porcentaje elevado, en torno al 85%, sufren dolor abdominal por peritonitis inflamatoria, así como vómitos y náuseas, y menos frecuentemente diarrea. Sin embargo, estos pacientes son intervenidos quirúrgicamente con menor frecuencia que en la FMF. En un 50% de los casos aparece esplenomegalia o hepatomegalia. También pueden presentar artralgias (80%) y artritis (70%), generalmente monoarticulares. Otros síntomas menos frecuentes son cefalea, aftas orales, odinofagia y mialgias.
Hallazgos de laboratorio: durante la fase aguda se puede encontrar leucocitosis y elevación de los reactantes de fase aguda (PCR y VSG). Además, durante los episodios inflamatorios podemos encontrar en orina elevación de la excreción de ácido mevalónico (disponible sólo en laboratorios especializados), lo cual diferencia esta entidad de otros síndromes de fiebre periódica. Hay que tener en cuenta que en los intervalos intercrisis no se detecta dicha alteración.
Otro dato analítico característico, pero no patognomónico, es la elevación policlonal de IgD, por encima de 100 U/ml o 14mg/dl, en dos determinaciones separadas por un periodo mínimo de 1 mes. Puede aparecer en otros síndromes de fiebre periódica y su ausencia no descarta la enfermedad, considerándose un epifenómeno, a pesar de haber dado nombre a la enfermedad. Suele llevar acompañado una elevación de IgA (> 260mg/dl) en el 80% de los casos. El colesterol suele estar en niveles bajos.
Al diagnóstico se puede llegar mediante la secuenciación del gen MVK o bien demostrando el déficit enzimático que suele tener una actividad entre el 1-7%.
Pronóstico: a largo plazo es generalmente bueno, con disminución o desaparición de los episodios, siendo muy infrecuente la aparición de complicaciones del tipo de amiloidosis secundaria.
Tratamiento: no está definido, existiendo experiencias con diversos fármacos54,55 tan variados como talidomida que se ha mostrado ineficaz (IA), estatinas (IIIC), etanercept (IIIB) y anakinra (IIIB).
Síndrome periódico asociado al receptor del factor de necrosis tumoralEpidemiología y edad de presentación: este síndrome fue descrito en población irlandesa y denominado como fiebre hiberniana familiar56 hasta el descubrimiento de la mutación responsable en el gen que codifica el receptor 1 del TNF14. Desde entonces ha recibido la denominación actual y se ha comprobado su distribución en poblaciones de todo el mundo. Se inicia en la infancia o adolescencia, a menudo alrededor de los tres años.
Gen afectado y tipo de herencia: se debe a una mutación en el gen TNFRSF1A que codifica el receptor 1 del TNF y que se encuentra localizado en el cromosoma 12p. Existen más de 50 mutaciones conocidas de dicho gen y se han detectado también casos esporádicos debidos a mutaciones de novo. Su herencia es autosómica dominante aunque algunas de las citadas variantes presentan una baja penetrancia y pueden ser encontrados en individuos sanos de una familia afectada o dando lugar a un síndrome clínico con menor expresividad57
Frecuencia de las recurrencias: presentan periodos febriles prolongados entre una y varias semanas de duración, que a veces son continuados sin apenas intervalo libre o con atenuación y exacerbación de los síntomas. Se pueden desencadenar por estrés o por la menstruación.
Clínica57,46: la fiebre suele elevarse hasta 40-41°C sin un claro patrón, aunque a menudo presentan un pico vespertino. Hay que destacar que la fiebre no aparece en el 100% de los casos, pero esto suele ocurrir en adultos58. Los síntomas acompañantes más frecuentes son osteoarticulares y cutáneos. Aparece una intensa mialgia migratoria debida a fascitis, motivo por el cual no se eleva la CPK en los brotes. Desde el punto de vista cutáneo se caracteriza por un exantema eritematoso maculopapular, en grandes placas, doloroso y migratorio en sentido centrífugo. Suele acompañarse de artralgias y raramente de artritis. Además, tiene un dato clínico característico que son las manifestaciones oculares que aparecen en un 80% de los casos y que lo distinguen de otros síndromes de fiebre periódica. Se trata de una conjuntivitis con edema periorbitario y dolor uni o bilateral. Esta afectación puede preceder a la aparición de la fiebre, junto con cefalea. También son muy frecuentes los síntomas digestivos con dolor abdominal por peritonitis inflamatoria que puede inducir a la realización de cirugía, vómitos o estreñimiento. Menos frecuentes son adenopatías, dolor torácico tipo pleural o dolor y tumefacción testicular y meningitis aséptica.
Hallazgos de laboratorio: al igual que en otros síndromes periódicos, aparece leucocitosis, neutrofilia, trombocitosis, cierto grado de anemia y elevación de los reactantes de fase aguda, PCR, VSG y proteína SAA1.
Pronóstico: a largo plazo lo marca su principal complicación, la amiloidosis secundaria que conduce a insuficiencia renal hasta en el 25% de los casos.
Tratamiento: suele basarse en corticoides (IIIB), a veces a dosis altas, para controlar los síntomas clínicos durante los brotes. Sin embargo, los corticoides no evitan el desarrollo de amiloidosis secundaria por lo que suele emplearse etanercept (IIIB) que es un bloqueante del TNF, generalmente efectivo para el control de los síntomas y de la amiloidosis59,60. Ocasionalmente, el etanercept no controla los parámetros inflamatorios ni el desarrollo de insuficiencia renal. En los casos en que no es efectivo se ha empezado a emplear anakinra (IIIB), un bloqueante de IL 1, con buenos resultados61,62.
Síndromes autoinflamatorios asociados a criopirinaSon una serie de enfermedades de herencia autosómica dominante causadas por mutación en el gen CIAS1 (actualmente conocido como NLRP3), localizado en el cromosoma 1, que codifica la proteína denominada criopirina63,64. Como ya se ha comentado anteriormente, incluye varias entidades con diferente gravedad. Los tres cuadros clínicos tienen en común la presencia de exantema que simula una urticaria, mostrando en la histología un infiltrado de neutrófilos, que no de mastocitos, como sucede en la verdadera urticaria. Aunque se ha incluido una breve descripción el CINCA/NOMID tiene una sintomatología continua, sin ajustarse a los cuadros de fiebre periódica.
Síndrome autoinflamatorio familiar inducido por fríoEl FCAS65 es el más benigno de los tres cuadros incluidos en los síndromes CAPS. Las lesiones cutáneas pueden aparecer con precocidad, incluso en las primeras horas de vida por la exposición generalizada al frío. Tras dicha exposición aparecen exantema urticarial generalizado, dolor e inflamación de las articulaciones, escalofríos y fiebre. La variabilidad clínica es grande, existiendo pacientes con episodios febriles graves, acompañados de artritis e incluso otras manifestaciones como miocardiopatía, neuropatía o tiroiditis. Esta entidad se diferencia de la urticaria física inducida por frío por existir una demora entre la exposición generalizada al frío y la aparición de la clínica y por tener un test del cubito de hielo negativo (consiste en sujetar sin presionar un cubito de hielo en el antebrazo del paciente durante 1-10 minutos, considerandose positivo si a los 10 minutos de quitarlo aparecen habones y/o angioedema). En general, evitando la exposición al frío se evita la aparición de los síntomas.
Síndrome de Muckle-WellsNo se desencadena con el frío, pero al igual que el anterior, presenta urticaria, fiebre y artralgias, a las que se suman conjuntivitis y dolor abdominal. En su evolución se ha descrito sordera neurosensorial en los adultos (hasta en el 35% de los pacientes) así como amiloidosis secundaria hasta en un 25% de los casos66.
Síndrome CINCA (síndrome crónico, infantil, neurológico, cutáneo y articular)Es la criopirinopatía más grave, también denominado NOMID (neonatal-onset multysistem inflammatory disease). Los síntomas cutáneos están presentes desde los primeros días de vida, con aparición de lesiones urticariformes recurrentes, cambiantes, poco o nada pruriginosas. Con frecuencia desarrollan una artropatía crónica con sobrecrecimiento de la rótula y afectación del sistema nervioso central (meningitis aséptica, hipertensión intracraneal y pérdida de visión)67. La afectación articular es variable de unos pacientes a otros con formas poco agresivas. En los casos graves, la afectación articular es precoz, simétrica, y afecta a metáfisis y epífisis. La rótula suele ofrecer una imagen radiológica característica en miga de pan. Los pacientes acaban presentando unos rasgos morfológicos comunes consistentes en frente abombada, nariz en silla de montar y, a veces, dedos en maza, y palmas y plantas arrugadas. Desde el punto de vista neurológico lo más frecuente es la aparición de meningitis crónica, junto con cefalea, vómitos, crisis convulsivas y trastornos motores. Puede aparecer amiloidosis y conviene recordar que sólo el 50% tienen mutación en el gen CIAS1, desconociéndose la base molecular subyacente en los otros casos.
El tratamiento con anakinra68,69 es eficaz (IIIB), mejorando la calidad de vida y el pronóstico de los pacientes, tengan o no mutación en el CIAS1. Recientemente nuevos fármacos anti-IL 1, el canakinumab y el rilonacept también se postulan como alternativa terapéutica en estos pacientes70-72(IIIB).
Diagnóstico de sospecha y signos de alarma¿En que pacientes debemos iniciar un estudio para excluir una EA?Aunque no hay un patrón único de síntomas, deberíamos iniciar el estudio ante los siguientes síntomas y signos:
- •
Fiebre que se presenta con recurrencia, en la que se ha descartado un agente causal infeccioso, u otras causas como tumores o enfermedades del colágeno, y acompañada de una o varias de las siguientes manifestaciones:
- -
Alteraciones cutáneas: exantemas y urticaria.
- -
Serositis (abdominal, pleural, pericárdica o en la túnica vaginalis).
- -
Artralgias o artritis.
- -
Conjuntivitis o edema periorbitario.
- -
Adenopatías/visceromegalia.
- -
Manifestaciones clínicas desencadenadas por: frío, vacunaciones, estrés, traumatismos, ayuno, menstruación…
- -
Alteraciones neurológicas.
- -
Elevación de reactantes de fase aguda durante los episodios.
- -
Existencia de antecedentes familiares sugestivos.
- -
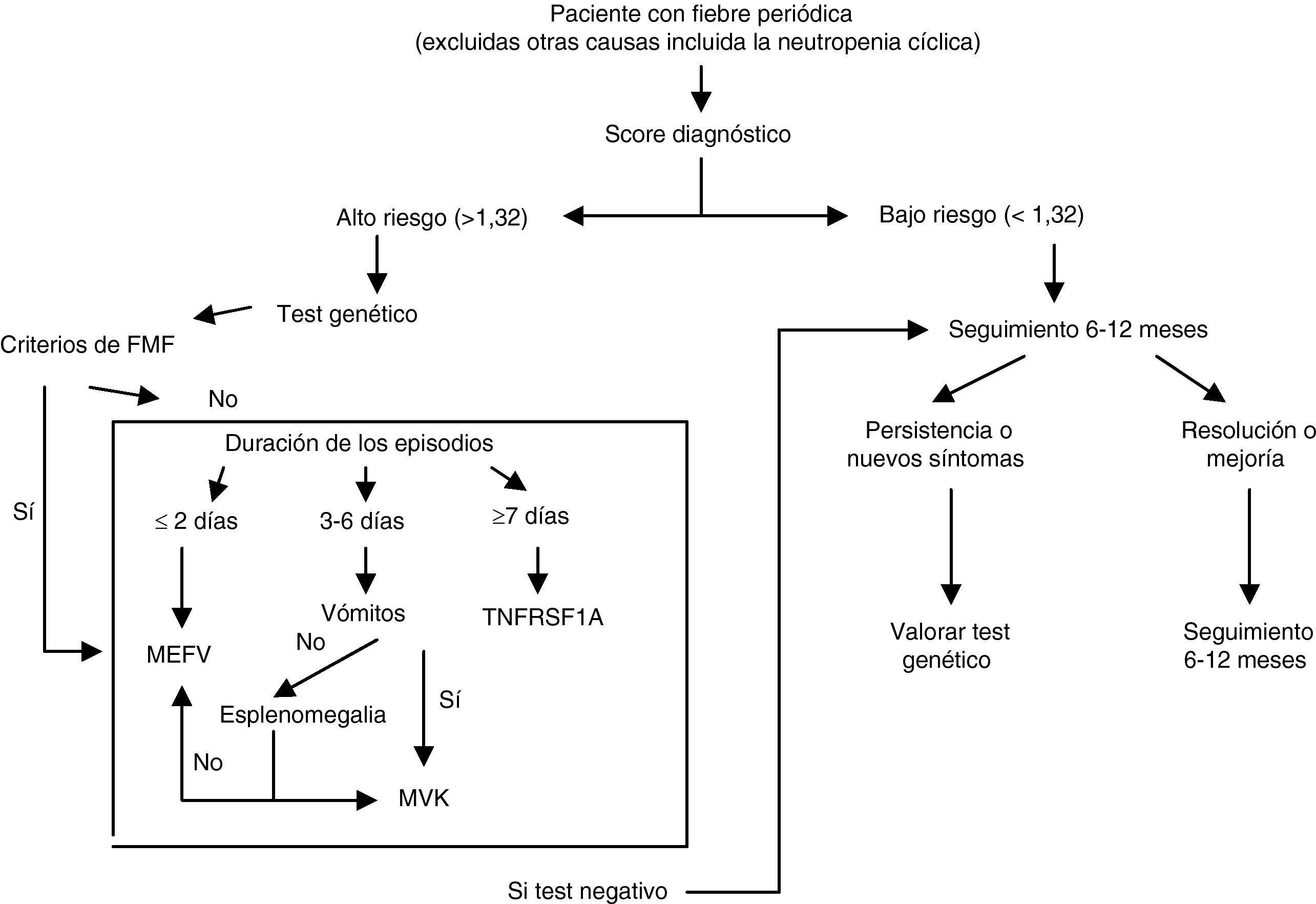
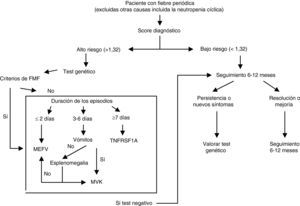
Además de realizar los estudios de laboratorio mencionados a lo largo del texto, en general, todos ellos inespecíficos, el diagnóstico definitivo de los síndromes hereditarios de fiebre periódica va a requerir el estudio genético. No hay que olvidar, sin embargo, que aunque la identificación genética positiva confirma el diagnóstico, la falta de dicha identificación no invalida el diagnóstico clínico, puesto que sabemos que solo entorno a un 50% de los pacientes que presentan clínicamente enfermedad, se conoce la base molecular subyacente. Para determinar a qué pacientes se les debe realizar el estudio genético, proponemos emplear el Score diagnóstico de Gaslini creado por Gattorno et al73,74. En función de los síntomas y la gravedad de los mismos obtenemos un valor numérico que nos permite clasificar a los pacientes en alto o bajo riesgo de padecer un síndrome de fiebre periódica hereditaria. El cálculo del valor se puede obtener en la página web de Printo (Pediatric Rheumatology Internacional Trials Organization): http://www.printo.it/periodicfever/
En la figura 3 se detalla el algoritmo de diagnóstico y seguimiento según el riesgo obtenido mediante el Score de Gaslini, en función de los hallazgos clínicos.
Score y algoritmo para el diagnóstico genético de síndromes hereditarios de fiebre periódica62.
Score diagnóstico de Gaslini:
Edad al inicio (meses).
Dolor abdominal: nunca (0), a veces (2), a menudo (2), siempre (3).
Aftosis: nunca (0), a veces (1), a menudo (1), siempre (2).
Dolor torácico: nunca (0), a veces (1), a menudo (1), siempre (1).
Diarrea: nunca (0), a veces (1), a menudo (2), siempre (3).
Historia familiar: si (1), no (0).
Estos datos se incluyen en el programa creado al efecto y disponible en:
www.printo.it/periodicfever/ para el cálculo del valor de riesgo.
FMF: fiebre mediterránea familiar. MVK: mevalonato kinasa. MEFV: gen Mediterranean Fever.
Para el estudio genético se requieren entre 6 y 10ml de sangre repartidos en una muestra sin anticoagulante (1ml) y el resto conservado con anticoagulante. Las muestras se deben remitir a laboratorios especializados donde se realiza el citado estudio (Anexo I).
Otros diagnósticos diferencialesAunque se ha mencionado a lo largo del texto, estas patologías complejas deben incluir necesariamente y en función de los síntomas de cada paciente y de las características de la fiebre un diagnóstico diferencial con innumerables procesos, algunos de los cuales se recogen en la tabla 975.
Diagnóstico diferencial de los síndromes hereditarios de fiebre periódica
| • Infecciones recurrentes o crónicas: malaria, brucelosis, Borrelia, etc. |
| • Inmunodeficiencias primarias clásicas: neutropenia cíclica |
| • Enfermedades autoinmunes: lupus eritematoso |
| • Otras enfermedades autoinflamatorias: |
| ¿ Trastornos piogénicos: síndrome PAPA, síndrome CRMO, síndrome Majeed |
| ¿ Enfermedad de Behcet |
| ¿ Artritis idopática juvenil sistémica |
| ¿ Síndrome de Blau |
| • Neoplasias |
| Trastornos piogénicos | |||
| Síndrome PAPA | Síndrome CRMO | Síndrome Majeed | |
| Inicio | Infancia | Niño y adolescente | Lactante |
| Herencia | Dominante | Recesiva | Recesiva |
| Gen | PSTPIP1 | - | LPIN2 |
| Locus cromosómico | 15q24-q25.1 | 18q21.3-22 | 18p11.31 |
| Afectación piel | Pioderma gangrenoso, acné quístico, dermatitis ulcerativa. | Pustulosis palmo-plantar, psoriasis, pioderma gangrenoso, acné. | Dermatosis neutrofílica. |
| Afectación articular y esqueleto | Artritis piogénica esteril. | Osteomielitis multifocal recurrente. | Osteomielitis multifocal recurrente. |
| Afectación hematológica | - | - | Anemia congénita diseritropoyética microcítica. |
| Tratamiento | Corticoides, tacrólimus, infliximab, anakinra. | Antinflamatorios (indometacina), corticoides, bifosfonatos, interferón, infliximab. | Corticoides, interferón-alfa. |
Tomada de Rigante D et al75.
CRMO: osteomilitis multifocal recurrente; PAPA: artritis biogénica estéril, pioderma gangrenoso y acné.
No se pueden dar unas normas generales de tratamiento para entidades tan diversas como las que se han referido y los fármacos más eficaces en cada caso se han nombrado anteriormente. Sin embargo, si podemos dar una orientación76:
- •
En primer lugar, se trata de pacientes complejos que deberían ser tratados siempre que sea posible por un equipo multidisciplinar, y con experiencia en el manejo de estas patologías y de los fármacos.
- •
La FMF es algo diferente en cuanto a su respuesta al tratamiento de los otros síndromes autoinflamatorios, ya que responde generalmente bien a un fármaco clásico y bien conocido como es la colchicina que se debe emplear de por vida para evitar la aparición de amiloidosis.
- •
Los corticoides son en la mayoría de los síndromes capaces de controlar o reducir los síntomas temporalmente pero no son capaces de controlar la enfermedad. Los antinflamatorios no esteroideos no suelen aportar beneficios.
- •
En la mayoría de los pacientes, sobre todo en el grupo de síndromes autoinflamatorios asociados a criopirina (CAPS), va a ser necesario emplear agentes biológicos que bloquean la IL-1. Estos fármacos se han mostrado eficaces en controlar la enfermedad tanto clínica como analíticamente y son, por ahora, la mejor alternativa terapéutica para estos enfermos, una vez valorada individualmente la relación riesgo-beneficio.
Las enfermedades autoinflamatorias son alteraciones de la inmunidad innata que conllevan una disfunción del inflamasoma (fig. 2). Un importante número de ellas tienen una base genética conocida. La sintomatología que ocasionan se deriva de una inflamación sistémica que puede dar clínica y procesos muy variados. Uno de los grupos mejor conocidos es el formado por los síndromes hereditarios de fiebre periódica. Este grupo se caracteriza por presentar fiebre recurrente, asociada a diversos síntomas, con una relativa periodicidad y con intervalos libres o casi libres de síntomas (tabla 7). Estos cuadros no se deben a infecciones, lo que las diferencia de las IDP clásicas. Para las entidades más frecuentes como el PFAPA (el cuadro más frecuente y no estrictamente considerado EA) y la FMF se dispone de criterios diagnósticos que pueden facilitarnos el abordaje de estos pacientes (tablas 6 y 8). Algunas características nos pueden hacer sospechar que estamos ante uno de estos síndromes (fig. 3) e iniciar el estudio genético, que será positivo en un porcentaje de casos. El tratamiento debe ser individualizado dada la complejidad de estos cuadros.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
| Centro y contacto | Estudios realizados |
| Hopital Clinic. Barcelona | Estudio genético completo de síndromes hereditarios de fiebre periódica. |
| Servicio de Inmunología. Escalera 5-5° planta. | |
| Villarroel 170. Barcelona 08036 | |
| Dr. Jordi Yagüea | |
| Dr. Juan I. Arósteguia | |
| Teléfono: 932275488 y 932275400 Ext 2195 | |
| Fax: 93 4518038 | |
| jyague@clinic.ub.es | |
| jiaroste@clinic.ub.es | |
| Hospital 12 de Octubre. Madrid | FMF (secuenciación de exón 2 y 10 del gen MEFV). |
| Pablo Morales y Luis Allendea | |
| e-mail: pmorales@h12o.es | HIDS (screening mutación 1129G>A del gen MVK. Cuantificación IgD en suero (Pilar Varela). |
| lallende.hdoc@salud.madrid.org | TRAPS (secuenciación de exón 2,3 y 4 del gen TNFRSF1A). |
FMF: fiebre mediterránea familiar; HIDS: síndrome de hiperinmunoglobulinemia D y fiebre periódica; TRAPS: síndrome periódico asociado al receptor del factor de necrosis tumoral.