En España no existen presentaciones pediátricas de fármacos antituberculosos, salvo para rifampicina. Algunos pediatras prescriben fórmulas magistrales (FM), mientras que otros administran comprimidos triturados. No existe consenso al respecto, ni estudios de farmacocinética que avalen estos procedimientos. Ante esta situación, la Red Española de Estudio de la Tuberculosis Pediátrica (pTBred) desarrolla el Proyecto Magistral, con el objetivo de analizar, en su primera fase, la conveniencia de desarrollar formas farmacéuticas específicas para niños, así como estudiar otros aspectos relacionados con la administración de antituberculosos en niños.
Material y métodosEstudio transversal, multicéntrico y de ámbito nacional, mediante encuesta on-line enviada por correo electrónico a los instituciones pertenecientes a pTBred entre febrero y marzo del 2015
ResultadosSe recibieron 54 respuestas de 67 instituciones consultadas. La mayoría de los centros trituran los comprimidos. Un porcentaje elevado, aunque menor, administra FM, cuya disponibilidad es variable entre las instituciones. El 83% responde que sería ideal disponer de combinaciones fijas de antituberculosos, adaptadas a las dosis pediátricas y administradas mediante FM o en un comprimido. Entre las instituciones encuestadas existen diferencias en el tratamiento de la infección tuberculosa latente, el uso de la terapia directamente observada y la monitorización de efectos adversos.
ConclusionesNuestra encuesta revela gran heterogeneidad en la prescripción de antituberculosos en niños debido a la falta de formulaciones específicas para esta edad, que podría tener implicaciones en la adherencia al tratamiento y evolución. pTBred propone elaborar un pionero y útil documento de consenso sobre la administración de medicación antituberculosa en niños.
There are no paediatric formulations of anti-tuberculous drugs in Spain, with the only exception being rifampicin. Some paediatricians often prescribe composite formulations (CF), while others prefer to give crushed tablets. Nevertheless, there is no consensus in this regard, or any pharmacokinetic studies validating these procedures. In this situation, the Spanish Network for the Study of Paediatric Tuberculosis (pTBred) has launched the Magistral Project, which has as its first phase aims to analyse the desirability of developing child-friendly pharmaceutical formulations and other aspects regarding the anti-tuberculous drug prescription in children.
Material and methodsA cross-sectional, multicentre, nationwide study was conducted, based on an online questionnaire sent to members of pTBred between February and March 2015.
ResultsFifty-four responses from 67 consulted institutions were received. Most of the respondents reported prescribing crushed tablets. A significant number of those surveyed, although being fewer, prescribe CF, for which availability varies widely among institutions. Eighty-three percent replied that it would be essential to have fixed dose combinations of anti-tuberculous drugs, specifically adapted to paediatric doses and administered by CF or tablets. Among the surveyed institutions, differences were found in the management of latent tuberculosis infection, in the use of directly observed therapy, and in the monitoring of adverse events.
ConclusionsOur survey reveals great diversity in anti-tuberculous drug prescription in children, due to the lack of suitable infant formulations, which could have an impact on treatment adherence and outcomes. pTBred intends to develop a pioneering and useful consensus document on the management of anti-tuberculous medication in children.
Entre 2003 y 2010, el Grupo de Trabajo de Tuberculosis e Infección por otras Micobacterias de la Sociedad Española de Infectología Pediátrica (SEIP) publicó los documentos de consenso1-6 sobre el diagnóstico y el tratamiento de la tuberculosis en niños, colaborando en el más reciente6 con la Sociedad Española de Neumología Pediátrica (SENP). En ellos, se destaca la ausencia de presentaciones en solución o suspensión pediátrica de la mayoría de fármacos antituberculosos, especialmente de los de primera línea, lo que añade una dificultad para el cumplimiento terapéutico5,6. Hoy, aún no está resuelto el problema más habitual al que debe enfrentarse el neumólogo o infectólogo pediátrico en su práctica clínica diaria: cómo administrar los medicamentos antituberculosos en aquellos niños que aún no han desarrollado la habilidad de deglutir formas farmacéuticas sólidas.
En nuestro medio, el único antituberculoso de primera línea comercializado en suspensión es la rifampicina7 (tabla 1). Ante esta situación, algunos pediatras prescriben fórmulas magistrales (FM), mientras que otros recetan comprimidos que trituran y diluyen posteriormente en diferentes líquidos para su administración. No existe un consenso al respecto, ni estudios de farmacocinética que avalen estos procedimientos. Hay además gran variabilidad en el uso de las FM, con diferencias de estabilidad entre preparaciones farmacéuticas y excipientes necesarios para su formulación y condiciones propias de la preparación. Los estudios publicados sobre estabilidad de FM son escasos8,9. También es escasa la evidencia en el empleo de combinaciones fijas de medicamentos antituberculosos (fixed dose combination [FDC];tabla 2), cuyo uso además no está autorizado en menores de 8 años10. En 2009, la Organización Mundial de la Salud establece unas instrucciones para el uso de FDC en niños según peso, y advierte que ninguna de las combinaciones existentes es ideal para su prescripción en pediatría11.
Antituberculosos disponibles en solución o suspensión oral en España
| Principio activo | Presentación pediátrica comercial | Formulación magistral |
|---|---|---|
| Isoniazida | No disponible | Isoniazida 10mg/ml Isoniazida 100mg/ml |
| Rifampicina | Rifaldin® suspensión oral 100mg/5ml | |
| Pirazinamida | No disponible | Pirazinamida 50mg/ml Pirazinamida 100mg/ml |
| Etambutol | No disponible | Etambutol 50mg/ml Etambutol 100mg/ml |
Fármacos coformulados en dosis fijas (FDC) disponibles en España. En julio del 2015, la comercialización de Rimactazid® y Rimcure® se encuentra suspendida según el Centro de Información online de Medicamentos de la Agencia Española de Medicamentos y Productos Sanitarios (CIMA-AEMPS)
| Preparado comercial | Formulación y dosis (mg) |
|---|---|
| Combinaciones de H+R | |
| Rifinah® | Comprimidos 150 (H)/300 (R) |
| Rimactazid® | Grageas 150 (H)/300 (R) y comprimidos 75 (H)/150 (R) |
| Combinaciones de H+R+Z | |
| Rifater® | Comprimidos 50 (H)/120 (R)/300 (Z) |
| Rimcure® | Comprimidos 75 (H)/150 (R)/400 (Z) |
| Combinaciones de H+R+Z+E | |
| Rimstar® | Comprimidos 75 (H)/150 (R)/400 (Z)/275 (E) |
E: etambutol; H: isoniazida; R: rifampicina; Z: pirazinamida.
En 2013, se creó la Red Española de Estudio de la Tuberculosis Pediátrica (pTBred)12. En febrero del 2015, la red está constituida por más de 120 investigadores pertenecientes a 67 instituciones y dispone de información de más de 200 niños diagnosticados de enfermedad tuberculosa en nuestro país.
Ante la dificultad y la falta de consenso en la administración de medicamentos antituberculosos en niños, un grupo de investigadores de pTBred desarrolla entre enero y febrero del 2015 el Proyecto Magistral (pTBred#3), con el objetivo principal de analizar, en su primera fase, la conveniencia de desarrollar formas farmacéuticas específicas para niños, que incluyeran las dosis adecuadas, según kilogramos de peso, de los antituberculosos de primera línea administrados por vía oral. El estudio pretende además conocer cómo se prescriben los fármacos antituberculosos en las instituciones participantes en pTBred, cuál es la disponibilidad de FM en dichos centros, cuáles son las pautas habituales de tratamiento de la infección tuberculosa latente (ITBL), qué porcentaje de instituciones solicita terapia directamente observada (TDO) y de qué manera se monitorizan los efectos adversos de los fármacos de primera línea.
Material y métodosSe trata de un estudio transversal, multicéntrico, descriptivo, multidisciplinar y de ámbito nacional. La fuente de información del estudio fue la recogida de datos mediante encuesta voluntaria, enviada a las instituciones pertenecientes a pTBred mediante correo electrónico y diseñada mediante la tecnología de Google Drive®. Las encuestas fueron avaladas por el Comité Científico de pTBred y se realizaron entre el 15 de febrero del 2015 y el 1 de marzo del 2015.
La encuesta (anexo 1) se diseñó con una primera parte para identificar las características de las instituciones encuestadas y una segunda parte con un total de 21 preguntas, organizadas en 3 áreas temáticas: 7 preguntas sobre conceptos relacionados con el abordaje del tratamiento de la tuberculosis en niños, 8 preguntas específicas sobre el uso de los antituberculosos más habituales, y 6 preguntas finales sobre la disponibilidad de FM en los diferentes centros hospitalarios.
El número de instituciones participantes en pTBred a 1 de febrero del 2015 era de 67. Se estimó que era necesaria la respuesta de al menos 51 instituciones para conseguir un tamaño muestral suficiente para poder extrapolar los resultados a todos los participantes de pTBred con un margen de error menor del 3%, un nivel de heterogeneidad del 95% y un intervalo de confianza (IC) del 95%. El único criterio de inclusión fue ser miembro de pTBred y se aceptó solo una respuesta por cada institución.
El análisis descriptivo de las variables cualitativas se concreta mediante el cálculo de las distintas frecuencias relativas, utilizando el programa estadístico SPSS v20.0. No se incluyen datos de pacientes, solo opiniones de práctica clínica, por lo que no se consideró valoración por Comités de Ética. Los investigadores del estudio han sido los únicos que han tenido acceso a los datos de la encuesta, recogidos únicamente con fines estadísticos.
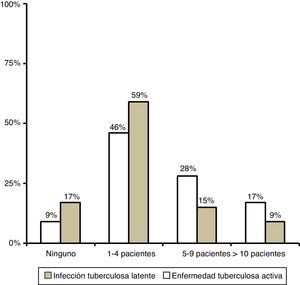
ResultadosSe recibieron 54 respuestas: 24 de instituciones de la Comunidad de Madrid, 10 de Cataluña, 4 de Andalucía y 16 del resto de las comunidades autónomas, todas representadas salvo Aragón, Murcia y Castilla-León. En el año 2014, la mayor parte de los centros encuestados habían atendido un volumen de 1 a 4 niños con ITBL y de 1 a 4 niños con enfermedad tuberculosa activa (fig. 1).
La manera más habitual de administrar la medicación antituberculosa en niños que no son capaces de deglutir formas farmacéuticas sólidas es mediante la trituración de comprimidos, salvo en el caso de la rifampicina, disponible en solución (tabla 3). La segunda opción es la administración de los fármacos como FM, aunque la presentación y la disponibilidad es muy variable en las instituciones pertenecientes a pTBred (tabla 4). Con respecto al uso de FDC, más de la mitad de las instituciones las utilizan de forma habitual, aunque no se ha especificado en la encuesta si su uso se reserva a niños mayores y adolescentes o también a los menores de 8 años, motivo por el que los resultados podrían estar sesgados y se ha decidido no incluirlos finalmente en la discusión del artículo.
Manera más habitual para administrar la medicación antituberculosa en niños que no son capaces de deglutir formas farmacéuticas sólidas. Respuesta única
| Isoniacida | Total (n=54) |
| Fórmula magistral isoniacida 10mg/ml | 16 (30%) |
| Fórmula magistral isoniacida 100mg/ml | 6 (11%) |
| Comprimidos de isoniazida (50, 150 o 300mg), triturados y mezclados con agua o zumo | 25 (46%) |
| Comprimidos de FDC triturados y mezclados con agua o zumo | 0 (0%) |
| Otro | 7 (13%) |
| Rifampicina | Total (n=54) |
| Rifaldin® suspensión 20mg/ml | 49 (90%) |
| Cápsulas de rifampicina 300mg, abiertas y mezcladas con agua o zumo | 1 (2%) |
| Comprimidos de rifampicina 600mg, triturados y mezclados con zumo o agua | 2 (4%) |
| Comprimidos de FDC triturados y mezclados con agua o zumo | 2 (4%) |
| Otro | 0 (0%) |
| Pirazinamida | Total (n=54) |
| Fórmula magistral pirazinamida 50mg/ml | 0 (0%) |
| Fórmula magistral pirazinamida 100mg/ml | 23 (43%) |
| Comprimidos de pirazinamida 250mg triturados y mezclados con agua o zumo | 26 (48%) |
| Comprimidos de FDC triturados y mezclados con agua o zumo | 4 (7%) |
| Otro | 1 (2%) |
| Etambutol | Total (n=54) |
| Fórmula magistral etambutol 50mg/ml | 9 (17%) |
| Fórmula magistral etambutol 100mg/ml | 14 (26%) |
| Grageas de etambutol 400mg triturados y mezclados con agua o zumo | 20 (37%) |
| Comprimidos de FDC triturados y mezclados con agua o zumo | 6 (11%) |
| Otro | 5 (9%) |
Disponibilidad de fórmulas magistrales en el hospital
| Disponibilidad de fórmulas magistrales en el hospital (n=54) | Isoniacida | Pirazinamida | Etambutol |
|---|---|---|---|
| Desconocido | 6 (11%) | 6 (11%) | 5 (9%) |
| Nunca | 6 (11%) | 6 (11%) | 9 (17%) |
| Casi nunca | 1 (2%) | 3 (6%) | 3 (6%) |
| A veces sí, otras no | 5 (9%) | 6 (11%) | 8 (15%) |
| Casi siempre | 9 (17%) | 10 (19%) | 7 (13%) |
| Siempre | 27 (50%) | 23 (42%) | 22 (40%) |
FM: fórmula magistral respuesta única.
En caso de triturar comprimidos, un 58% los diluye con agua, un 19% con zumo y un 4% con leche. Un 13% responde que es indiferente con qué diluirlo y un 6% que nunca trituran los comprimidos. El 76% de las 50 instituciones que sí trituran comprimidos no recomienda ningún tipo específico de cortador o triturador de la medicación. El 89% administra toda la medicación en ayunas y el resto recomiendan hacerlo junto con alimentos, en caso de mala tolerancia.
Con respecto a la pregunta «¿Considerarían útil para el tratamiento de la tuberculosis en niños una fórmula magistral, o bien una FDC, con la siguiente asociación de antituberculosos: 150mg H, 200mg R, 350mg Z±200mg E (o bien 75mg H, 100mg R, 175mg Z±100mg E)?» —dosis calculadas según las recomendaciones6 de la SEIP y el Comité de Medicamentos13 de la AEP (CM-AEP), basadas a su vez en recomendaciones14 de la OMS y estudios recientes de farmacocinética10,15—, el 83% responde que sería lo ideal, un 4% que es suficiente con las FDC que ya existen y un 13% opina que las dosis planteadas son subóptimas para pirazinamida y etambutol, o bien que es mejor administrar cada medicación por separado.
Las pautas de tratamiento de la ITBL difieren entre unas instituciones y otras. Así, un 50% utiliza isoniacida durante 9 meses, un 30% durante 6 meses y un 20% isoniacida y rifampicina durante 3 meses. Con respecto al uso de etambutol, el 69% lo utiliza de forma sistemática en el tratamiento de la enfermedad tuberculosa, salvo que se conozca sensibilidad a isoniacida, rifampicina y pirazinamida del paciente o del caso índice y un 4% lo utiliza siempre, con independencia de conocer la sensibilidad de la cepa, y el resto responde otras opciones, como, por ejemplo, su uso exclusivo para determinadas formas de enfermedad como la meningitis tuberculosa.
En cuanto a la TDO, el 72% la solicita solo cuando considera que existen factores de riesgo de mala adherencia al tratamiento, un 17% no las solicita nunca y un 11% casi siempre, salvo en casos seleccionados, en los que se considera que la adherencia al tratamiento será óptima. Ninguna institución la solicita en todos los casos.
Se encuentran también diferencias en la monitorización de efectos adversos. Con respecto al control de enzimas hepáticas, el 52% realiza analítica antes de iniciar el tratamiento, pero no después, salvo desarrollo de clínica compatible con toxicidad hepática, un 28% hace controles seriados posteriores, un 7% no realiza ningún control previo ni posterior y existen hasta 7 instituciones con actuaciones diferentes a las respuestas planteadas (antes y después, semanales, mensuales, etc.).
El control oftalmológico a los menores de 5 años en tratamiento con etambutol se solicita siempre en el 33% de las instituciones, frente al 9% que no los solicita nunca, y al 58% que los pide solo en algunas ocasiones, por ejemplo, con dosis mayor o igual a 25mg/kg/día en el tratamiento de la meningitis tuberculosa.
DiscusiónLos resultados de la encuesta muestran una falta de consenso nacional con respecto a la forma de administración de antituberculosos en niños, salvo en el caso de la rifampicina, que se administra habitualmente como suspensión oral. La mayoría de los pediatras prescriben comprimidos, que deben triturarse y diluirse, mientras que el resto administran FM. Más del 20% de las instituciones encuestadas no disponen o no saben si se realizan FM en sus centros de trabajo. Resulta difícil comprender esta heterogeneidad en la administración de antituberculosos en nuestro país, así como aceptar que no existan presentaciones pediátricas específicas para administrar un tratamiento complejo cuyo éxito depende directamente de la adherencia al mismo.
El Grupo Español de Farmacia Pediátrica, dependiente de la Sociedad Española de Farmacia Hospitalaria (SEFH), ofrece en su página web16 un listado de instrucciones para preparar diferentes FM en nuestro país. Para los fármacos antituberculosos, solo están referenciados isoniacida 10mg/ml y pirazinamida 100mg/ml. La FM de isoniacida a esa concentración es poco útil para el tratamiento, pues da lugar a grandes volúmenes mal aceptados por los niños. En dicha página web, no hay descrita, en el momento de escribir el presente artículo, ninguna FM de etambutol, aunque en muchos servicios de farmacia ya se dispone de información relativa a la formulación de dicho principio activo en forma de suspensión oral. Que conozcamos, no se han realizado ensayos clínicos recientes que avalen y certifiquen la seguridad de la administración de estos medicamentos como FM, o bien los disponibles son antiguos17. Sin embargo, como ocurre con tantos otros medicamentos en pediatría18, su uso sí está permitido como medicación fuera de ficha técnica (off-label). Debe obtenerse el consentimiento verbal de los padres o tutores legales, y tener en cuenta que el uso off-label de un fármaco es legal, pero queda fuera de las garantías de las Agencias de Medicamentos y, en caso de reclamaciones, fuera de la responsabilidad de las compañías farmacéuticas18.
El 83% de las instituciones encuestadas responde que sería ideal disponer de formas farmacéuticas combinadas específicas para niños, con dosis calculadas según las últimas recomendaciones6,13,14 de la SEIP, CM-AEP y OMS. Sin embargo, un 13% cree que las dosis planteadas serían subóptimas para pirazinamida y etambutol, algo que puede ser discutible ya que existen diferentes rangos de dosis aceptados según peso, o bien que es mejor administrar cada medicación por separado, opinión que coincide con la de algunos expertos cuando se trata del uso de FDC en adultos19. Otros consideran que, en cualquier caso, las dosis combinadas constituyen en la actualidad la mejor opción terapéutica20,21.
En el caso de comprimidos triturados, tampoco existe consenso sobre el líquido empleado para la dilución. De hecho, aunque un 13% de los centros encuestados cree que es indiferente, tanto la leche como el zumo de algunas frutas pueden reducir la biodisponibilidad de algunos fármacos, por lo que la recomendación de administración junto con lácteos o zumos, como el de pomelo, deben hacerse siempre con mucha precaución22.
Los resultados de la encuesta muestran además que, a pesar de la existencia de los documentos de consenso1-6, y de que se presuponen actuaciones homogéneas en los miembros de pTBred12, existen importantes diferencias entre las instituciones.
Por ejemplo, el 30% de los centros consultado utiliza la pauta de isoniacida durante 6 meses para el tratamiento de la ITBL, a pesar de que nuestras guías recomiendan en primer lugar la pauta de 9 meses5,6. Con respecto a la TDO, un 16% de las instituciones nunca la solicitan y casi el 75% solo cuando hay factores de riesgo de mal cumplimiento terapéutico. Conviene recordar las implicaciones legales de profesionales sanitarios y autoridades en el cumplimiento terapéutico con el objetivo de interrumpir la transmisión de la tuberculosis a la comunidad5.
Con respecto a la seguridad del paciente y al control de los efectos adversos de la medicación, tampoco existe una actuación homogénea. No todos los centros realizan el mismo número de controles de enzimas hepáticas. La SEIP no recomienda la monitorización sistemática de enzimas hepáticas si el paciente no presenta ningún factor de riesgo para desarrollo de hepatitis5,6. Sin embargo, más del 90% de los encuestados realiza al menos un control de transaminasas, generalmente antes del inicio del tratamiento. Tampoco parece existir consenso con respecto a los controles oftalmológicos al utilizar etambutol. Es conocido que la toxicidad es leve y reversible en la mayoría de los casos al retirar el fármaco, que su aparición es dependiente de la dosis, y que puede tratarse de un efecto secundario infraestimado23,24. En nuestro país, la gran mayoría realiza algún control, pero solo con dosis iguales o superiores a 25mg/kg/día.
La principal limitación del presente trabajo consiste en que solo se ha enviado la encuesta a las instituciones pertenecientes a pTBred, que evidentemente no son los únicos centros que diagnostican y tratan a niños con tuberculosis en nuestro país.
Sin embargo, y a pesar de dicha limitación, los autores del estudio consideramos que los resultados de la encuesta reflejan una realidad que debe ser revisada, analizada y modificada por pediatras y farmacéuticos. Existen suficientes guías de práctica clínica en nuestro país que recomiendan un tratamiento adecuado y homogéneo para la tuberculosis en niños, pero no serán útiles si no se utilizan y si no podemos asegurar el cumplimiento terapéutico. Calculamos con exactitud las dosis de los medicamentos antituberculosos por kilogramo de peso, sin embargo, los fármacos son administrados sin conocer la dosis final que reciben los niños y sin seguridad en cuanto a su farmacocinética. Existen además significativas diferencias con respecto al seguimiento de los posibles efectos secundarios y la instauración de la TDO.
En conclusión, la encuesta evidencia que en la actualidad, y a pesar de los documentos de consenso disponibles, el manejo terapéutico de la tuberculosis en niños y la administración de los medicamentos no son homogéneos en nuestro país. La Red Española de Estudio de la Tuberculosis Pediátrica propone analizar las diferencias encontradas en la encuesta y elaborar un pionero y útil documento de consenso sobre la administración de medicación antituberculosa en niños, enfocado especialmente a la población infantil, susceptible de no deglutir formas farmacéuticas sólidas. En esta propuesta de pTBred, en la que ya se han implicado la SEIP y la SENP, se invitará a participar a la SEFH, al CM-AEP y a la Agencia Española de Medicamentos y Productos Sanitarios, para la elaboración conjunta de dicho documento. El objetivo es consensuar una guía de elaboración de FM en suspensión de isoniacida, pirazinamida y etambutol, priorizando concentraciones de 100mg/ml. Además, y en la misma línea de trabajo, se estudiará la posibilidad de desarrollar formas farmacéuticas pediátricas con concentraciones fijas de 2, 3 o 4 antituberculosos, según las dosis necesarias en la edad pediátrica, ajustadas por kilogramo de peso. Por último, se reconsiderarán aspectos en los que la actitud a nivel nacional no es homogénea, como por ejemplo el tratamiento de la ITBL, la necesidad de la TDO para asegurar la adherencia terapéutica o la monitorización de los efectos secundarios de los antituberculosos de primera línea.
FinanciaciónEstudio avalado por el Comité de Medicamentos de la Asociación Española de Pediatría (CM-AEP).
pTBred recibió la Beca de Investigación de la AEP 2013. Este trabajo en particular no ha recibido ninguna financiación específica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Validación de la dosis única diaria de isoniazida a 10mg/kg de peso en el lactante menor de 3 meses de vida. Ref. PI13/01740
Ensayo clínico abierto fase iiA de estudio de la absorción de una suspensión de isoniazida a 10mg/ml para el tratamiento de la infección tuberculosa en pacientes menores de 6 años. Ref. ICI14/00228
Asociación Española de Pediatría. Beca de Investigación 2013.
Provincia: texto libre.
CC. AA.: texto libre.
Hospital: texto libre.
Número de niños con infección TB latente y enfermedad TB diagnosticados en su centro el año 2014 (no incluye exposición a TB):
Ninguno
1-5 niños
5-10 niños
Más de 10 niños
Señale cuál de las siguientes asociaciones o FDC utiliza habitualmente en su centro (respuesta múltiple):
Combinaciones de 150 mg isoniazida + 300 mg rifampicina (Rifinah®)
Combinaciones de 50 mg isoniazida + 120 mg rifampicina + 300 mg pirazinamida (Rifater®)
Combinaciones de 75 mg isoniazida + 150 mg rifampicina + 400 mg pirazinamida + 275 mg etambutol (Rimstar®)
Otros, señale cuál: texto libre.
Con respecto al tratamiento de la infección tuberculosa latente, ¿cuál es la pauta más habitual en su centro?
Isoniazida durante 9 meses
Isoniazida durante 6 meses
Isoniazida + rifampicina durante 3 meses
Rifampicina durante 4 meses
Otra. ¿Cuál?: texto libre.
Con respecto a la terapia directamente observada o la terapia supervisada en niños:
Las solicitamos siempre, en todos los casos.
Las solicitamos casi siempre, salvo en casos seleccionados de familias en las que consideramos que la adherencia al tratamiento será óptima.
Las solicitamos más o menos en el 50% de los casos.
Las solicitamos solo cuando consideramos que existen factores de riesgo de mala adherencia al tratamiento.
No las solicitamos nunca.
Con respecto al etambutol como cuarto fármaco antituberculosa (respuesta múltiple):
Se utiliza en determinados casos de enfermedad tuberculosa (miliar, meníngea, etc.).
Se utiliza en caso de desconocer la sensibilidad de la cepa del caso índice.
Se utiliza de forma sistemática en inmigrantes procedentes de áreas en las que la resistencia a isoniacida es > 4%.
Se utiliza en todos los casos, con independencia de la resistencia del caso índice.
Se utiliza de forma sistemática a menos que la cepa (del caso pediátrico o de su caso índice) se conozca sensible a H, R y Z.
No se utiliza nunca.
Otros: texto libre.
Con respecto a los controles oftalmológicos en niños menores de 5 años a los que se les administra etambutol:
Los solicitamos siempre, en todos los casos.
Los solicitamos casi siempre, pero no en todos los casos.
Los solicitamos algunas veces, más o menos en la mitad de los casos.
Los solicitamos solo en algunas ocasiones, por ejemplo con dosis de 25 mg/kg/día en tratamiento de meningitis tuberculosa.
No los solicitamos nunca, puesto que la evidencia con respecto a la aparición de neuritis óptica en niños en tratamiento con etambutol es insuficiente.
Con respecto a los controles de enzimas hepáticas:
No se solicitan nunca, salvo desarrollo de clínica compatible con citólisis hepática.
Se realiza siempre un control antes de iniciar el tratamiento, pero no después, salvo desarrollo de clínica compatible con citólisis hepática.
Se realiza un control antes de iniciar el tratamiento y posteriormente de forma seriada.
Otras respuestas: texto libre.
ISONIAZIDA
Escriba de qué manera(s) suele prescribir isoniazida a los niños que no son capaces de tomar pastillas (respuesta múltiple):
Fórmula magistral isoniazida 10 mg/ml.
Otra fórmula magistral isoniazida. ¿A qué concentración?: texto libre.
Comprimidos de isoniazida (50, 150 o 300 mg), triturados y mezclados con agua o zumo.
Comprimidos de FDC triturados y mezclados con agua o zumo.
Escriba cuál es su manera más habitual de prescribir isoniazida a los niños que no son capaces de tomar pastillas (respuesta única):
- –
Fórmula magistral isoniazida 10 mg/ml.
- –
Fórmula magistral isoniazida (otra). ¿A qué concentración?: texto libre.
- –
Comprimidos de isoniazida (50, 150 o 300 mg), triturados y mezclados con agua o zumo.
- –
Comprimidos de FDC triturados y mezclados con agua o zumo.
RIFAMPICINA
Escriba de qué manera(s) suele prescribir rifampicina a los niños que no son capaces de tomar pastillas (respuesta múltiple):
Rifaldin® suspensión 20 mg/ml.
Fórmula magistral. ¿A qué concentración?: texto libre.
Cápsulas de rifampicina 300 mg, abiertas y mezcladas con agua o zumo.
Comprimidos de rifampicina 600 mg, triturados y mezclados con zumo o agua.
Comprimidos de FDC triturados y mezclados con agua zumo.
Escriba cuál es su manera más habitual de prescribir rifampicina a los niños que no son capaces de tomar pastillas (respuesta única):
- –
Rifaldin® suspensión 20 mg/ml.
- –
Fórmula magistral. ¿A qué concentración?: texto libre.
- –
Cápsulas de rifampicina 300 mg, abiertas y mezcladas con agua o zumo.
- –
Comprimidos de rifampicina 600 mg, triturados y mezclados con zumo o agua.
- –
Comprimidos de FDC triturados y mezclados con agua zumo.
PIRAZINAMIDA
Escriba de qué manera(s) suele prescribir pirazinamida a los niños que no son capaces de tomar pastillas (respuesta múltiple):
Fórmula magistral pirazinamida 100 mg/ml.
Fórmula magistral pirazinamida (otra). ¿A qué concentración?: texto libre.
Comprimidos de pirazinamida 250 mg, triturados y mezclados con zumo o agua.
Comprimidos de FDC triturados y mezclados con agua zumo.
Escriba cuál es su manera más habitual de prescribir pirazinamida a los niños que no son capaces de tomar pastillas (respuesta única):
- –
Fórmula magistral pirazinamida 100 mg/ml.
- –
Otra fórmula magistral. ¿A qué concentración?: texto libre.
- –
Comprimidos de pirazinamida 250 mg, triturados y mezclados con zumo o agua.
- –
Comprimidos de FDC triturados y mezclados con agua zumo.
ETAMBUTOL
Escriba de qué manera(s) suele prescribir etambutol en su centro a los niños que no son capaces de tomar pastillas (respuesta múltiple):
- –
Fórmula magistral etambutol 50 mg/ml.
- –
Fórmula magistral etambutol (otra). ¿A qué concentración?: texto libre.
- –
Grageas de etambutol 400 mg trituradas y mezclados con zumo o agua.
- –
Comprimidos de FDC triturados y mezclados con agua zumo.
Escriba cuál es la manera más habitual de prescribir etambutol en su centro a los niños que no son capaces de tomar pastillas (respuesta múltiple):
- –
Fórmula magistral etambutol 50 mg/ml.
- –
Otra fórmula magistral. ¿A qué concentración?: texto libre.
- –
Grageas de etambutol 400 mg trituradas y mezclados con zumo o agua.
- –
Comprimidos de FDC triturados y mezclados con agua zumo.
DISPONIBILIDAD DE FÓRMULAS MAGISTRALES EN EL HOSPITAL
Con respecto a las fórmulas magistrales de isoniazida en su centro (opción múltiple):
Disponemos de la concentración 1 ml = 10 mg.
Disponemos de la concentración 1 ml = 100 mg.
Disponemos de otra concentración. ¿Cuál?: texto libre.
No disponemos de ninguna fórmula magistral de isoniazida.
No lo sabemos.
Con respecto a las fórmulas magistrales de pirazinamida en su centro (opción múltiple):
- –
Disponemos de la concentración 1 ml = 10 mg.
- –
Disponemos de la concentración 1 ml = 100 mg.
- –
Disponemos de otra concentración. ¿Cuál?: texto libre.
- –
No disponemos de ninguna fórmula magistral de pirazinamida.
- –
No lo sabemos.
Con respecto a las fórmulas magistrales de etambutol en su centro (opción múltiple):
- –
Disponemos de la concentración 1 ml = 50 mg.
- –
Disponemos de la concentración 1 ml = 100 mg.
- –
Disponemos de otra concentración. ¿Cuál?: texto libre.
- –
No disponemos de ninguna fórmula magistral de etambutol.
- –
No lo sabemos.
En caso de triturar pastillas, lo más habitual es mezclarlas con:
- –
Agua.
- –
Leche.
- –
Zumo.
- –
Otros: texto libre.
- –
No trituramos pastillas.
- –
Nos es indiferente.
En caso de triturar pastillas, ¿recomiendan algún tipo de cortador/triturador de pastillas?
- –
Sí.
- –
No.
- –
No trituramos pastillas.
Con respecto a la administración de la medicación en ayunas:
Siempre se administra toda la medicación en ayunas.
Solo se administra la rifampicina en ayunas.
No se administra en ayunas, sino junto con alimentos.
No se administra en ayunas ni junto con alimentos.
Otras respuestas: texto libre.
¿Considerarían útil para el tratamiento de la tuberculosis en niños una fórmula magistral, o bien una FDC, con la siguiente asociación de antituberculosos: 150 mg H, 200 mg R, 350 mg Z ± 200 mg E (o bien 75 mg H, 100 mg R, 175 mg Z ± 100 mg E)?
Sí, sería lo ideal.
No, ya existen FDC con esas concentraciones.
No existen FDC con esas concentraciones, pero las que ya existen son suficientes para poder tratar de forma adecuada a los niños.
Presentaciones previas: trabajo original. No ha sido presentado previamente en reuniones, congresos ni simposios.