Streptococcus pneumoniae es un agente etiológico infrecuente del síndrome hemolítico urémico (SHU) con una mayor gravedad que el SHU clásico.
Casos clínicosPresentamos 2 pacientes con pleuroneumonía neumocócica que desarrollaron SHU. En un caso la evolución fue hacia la normalización de la función renal y en el otro, hacia la insuficiencia renal, que requirió trasplante renal.
ConclusiónLa enfermedad neumocócica invasiva puede ser causa de SHU grave. Un alto índice de sospecha es necesario para un diagnóstico precoz y un adecuado tratamiento.
Streptococcus pneumoniae is an infreqüent casual agent of hemolytic uremic syndrome (HUS) with more severity than classic HUS.
Case reportWe present two patients with pneumococcal pneumonia and empyema who developed HUS. One patient the renal function returned to normal and the other needed a renal transplantation.
ConclusionPneumococcal invasive disease may be a cause of severe HUS, so a high index of suspicion is mandatory to prompt appropriate diagnosis and management.
El síndrome hemolítico-urémico (SHU) es la causa más frecuente de insuficiencia renal aguda en la infancia1. La mayor parte de casos ocurren tras una gastroenteritis por Escherichia coli 0157:H7 (SHU clásico o D+). Se han determinado otros microorganismos implicados1–3, entre ellos Streptococcus pneumoniae, agente etiológico frecuente de las infecciones respiratorias bacterianas en niños. La forma clínica de infección neumocócica desencadenante más frecuente es la neumonía con empiema y, en segundo lugar, la meningitis1–4. El SHU neumocócico se diferencia del SHU clásico, en cuanto a la patogenia, al pronóstico, con un mayor riesgo de insuficiencia renal crónica, y al tratamiento. S. pneumoniae produce neuraminidasa, una enzima que se une al ácido N-acetilneuramínico de la superficie de las membranas celulares de los eritrocitos, plaquetas y capilares glomerulares, exponiendo el antígeno de Thomsen-Freidenreich (antígeno T)1–6. En el plasma humano circulan normalmente anticuerpos (IgM) frente al antígeno T, produciéndose una reacción antígeno-anticuerpo (T-activación). Ésta da lugar a anemia hemolítica por el paso de hematíes por la pared vascular alterada, trombocitopenia por adhesión plaquetaria al endotelio lesionado y lesión renal por microangiopatía. La presencia de T-activación se ha relacionado con SHU y anemia hemolítica aislada.
Se presentan 2 pacientes pediátricos con enfermedad neumocócica invasiva asociada a SHU, diagnosticados en el período 2004–2005, y tratados en nuestro hospital.
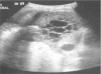
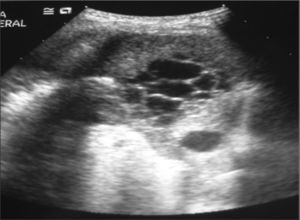
OBSERVACIONES CLÍNICASCaso 1Niño de 13 meses de edad que ingresa en octubre de 2004 por pleuroneumonía derecha. Corresponde a un paciente sano sin antecedentes patológicos de interés y correctamente inmunizado, aunque no había recibido la vacuna antineumocócica conjugada heptavalente. En la ecografía torácica se observó un derrame pleural derecho con tabiques y septos gruesos en su interior (fig. 1). Se inició tratamiento antibiótico empírico con amoxicilinaácido clavulánico (100mg/kg/día) intravenoso (i.v.) y se realizó una videotoracoscopia asistida (VATS) para el desbridamiento de los tabiques y el drenaje del derrame pleural. Éste tenía las características bioquímicas de un empiema. El hemocultivo y el cultivo del líquido pleural fueron positivos a S. pneumoniae, sensible a penicilina y cefotaxima. No se pudo identificar el serotipo ya que la cepa no fue viable. A las pocas horas del ingreso presentó un empeoramiento clínico, por lo que se realizó un control analítico que mostró los siguientes valores: hemoglobina 4,9g/dl, plaquetas 11,0 × 109/l, urea 130mg/dl, creatinina 1,3mg/dl, bilirrubina total 12mg/dl, LDH 4000 UI/l y acidosis metabólica. Se trasladó a la unidad de cuidados intensivos pediátricos (UCIP) con la sospecha de SHU secundario a la enfermedad neumocócica invasiva. Al ingresar precisó una transfusión de concentrado de hematíes “no lavados” y de plaquetas. Ante la situación de anuria, sin responder a diuréticos, se iniciaron sesiones diarias de hemodiálisis hasta un total de seis. Se cambió tratamiento antibiótico por cefotaxima i.v. con dosis ajustada a insuficiencia renal durante 14 días. El estudio inmunohematológico demostró la presencia de T-activación de los eritrocitos del paciente, el test de Coombs resultó poliespecífico a complemento y en la extensión de sangre periférica había algunos esquistocitos. El enfermo recibió una transfusión de plaquetas de pool y una de concentrado de hematíes “lavados”. A las 2 semanas presentó mejoría de la función renal (filtrado glomerular [FG]: 80ml/min/1,73 m2) con diuresis espontánea, aunque manteniendo proteinuria (20mg/m2/h) e hipertensión arterial que requirió tratamiento con nifedipino e hidralazina. Se pudo trasladar a la sala de nefrología a las tres semanas de su ingreso con los siguientes valores de hemoglobina 9,4g/dl y plaquetas 165 × 109/l. Progresivamente fue mejorando la función renal y se controló la hipertensión arterial, hasta poder suspender el tratamiento. A los tres años del seguimiento en consultas externas de nefrología está asintomático, normotenso, con un FG normal para la edad y sin proteinuria (tabla 1).
Resumen de los dos pacientes con síndrome hemolítico urémico por enfermedad neumocócica invasiva
| Caso | Edad | Hemoglobina al ingresar (g/dl) | Plaquetas al al ingresar (× 109/l) | IRA/depuración extrarrenal | Transfusiones | Evolución |
| 1 | 13 meses | 4,9 | 11,0 | Hemodiálisis 6 días | 1 HSL1 plaquetas1 HL y 1 PP | Curación a los 2 meses |
| 2 | 6 meses | 6 | 26,0 | Hemodiálisis 6 meses | 2 HSL2 HL2 PP | IRC. Trasplante renal a los 6 mesesBuena evolución postrasplante |
HL: hematíes lavados; HSL: hematíes sin lavar; IRA: insuficiencia renal aguda; IRC: insuficiencia renal crónica; PP: plaquetas de pool.
Lactante varón de 6 meses de edad que ingresa en octubre de 2005 en la UCIP por bronquiolitis positiva al virus respiratorio sincitial (VRS). No tenía antecedentes patológicos de interés y las inmunizaciones eran correctas, aunque no había recibido la vacuna antineumocócica conjugada heptavalente. Presentaba una bronquiolitis de una semana de evolución, con empeoramiento respiratorio progresivo hasta precisar ventilación asistida. Al ingresar en nuestro centro, se constató en la radiografía de tórax una condensación retrocardíaca y derrame pleural izquierdo. El líquido tenía las características bioquímicas de empiema. Precisó ventilación mecánica durante 5 días. Desde su ingreso se constató anemia hemolítica (hemoglobina: 6g/dl, LDH: 2000 Ul/l, bilirrubina total: 1mg/l), plaquetopenia (26,0 × 109/l) e insuficiencia renal aguda (urea: 250mg/dl, creatinina: 2,5mg/dl). El hemocultivo fue positivo a S. pneumoniae sensible a penicilina y cefotaxima, y el cultivo del líquido pleural fue negativo; la identificación del serotipo correspondió al 19A. Se inició tratamiento antibiótico con cefotaxima i.v. (dosis ajustada a insuficiencia renal) durante 21 días. El estudio inmunohematológico de los eritrocitos del paciente demostró T-activación, el test de Coombs resultó poliespecífico a complemento y se observaron esquistocitos en la extensión de sangre periférica. El enfermo precisó dos transfusiones de plaquetas de pool y cuatro de hematíes (dos “sin lavar” y dos “lavados”) y se inició hemodiálisis diaria por anuria mantenida. A las tres semanas del ingreso pudo trasladarse a la sala de nefrología en situación de insuficiencia renal oligoanúrica (diuresis: 50ml/día) y sin signos de reactivación del SHU (hemoglobina: 12,4g/dl y plaquetas: 203 × 109/l). Durante el ingreso fue sometido a depuración extrarrenal con hemodiálisis cada 72h. Presentó hipertensión arterial y requirió para su control tratamiento con losartán, atenolol y amlodipino. A los tres meses fue dado de alta en situación de insuficiencia renal crónica, con un FG de 2ml/min/1,73 m2, proteinuria de 33mg/m2/h, y diuresis de 150ml/día. Precisó sesiones de hemodiálisis dos veces por semana, triple terapia para el control de la hipertensión arterial y tratamiento médico sustitutivo de la insuficiencia renal crónica. A los 6 meses del episodio, con 1 año de edad y 8kg de peso, se realizó trasplante renal con muy buena evolución. En el control al año postrasplante presenta una función renal conservada y buen control de la tensión arterial (tabla 1).
DISCUSIÓNEl SHU es una complicación grave, aunque poco frecuente, de la enfermedad neumocócica invasiva. Se desconoce su incidencia, aunque parece estar en aumento7. En una revisión realizada en el Children's Hospital of New México se recogen 12 casos desde 1990 hasta el año 19992. En este trabajo se incluyen todas las publicaciones de SHU neumocócico hasta el año 2001 con un total de 58 casos. En otra publicación del Chang Gung Children's Hospital de Taiwán se recogen 7 casos durante el período 2000-20054. En un estudio recientemente publicado realizado en hospitales del Reino Unido se presentan 43 casos ingresados desde enero de 1998 hasta mayo de 20057. Sus resultados muestran una mortalidad del 11%, una evolución a insuficiencia renal crónica del 23%, y la presencia de proteinuria y de hipertensión arterial en el 28 y el 19% de los casos, respectivamente, a los 9 meses de seguimiento.
La forma clínica de enfermedad neumocócica predisponente más frecuente es la neumonía y en el 51 % de los casos asociada a empiema2,4,7,8. Nuestros 2 pacientes presentaron neumonía con empiema. La serie descrita con mayor número de casos de SHU tras meningitis es la correspondiente al Hospital Armand-Trousseau de París con 8 de los 11 pacientes estudiados, en la que se refleja una mayor morbimortalidad, con 4 muertes y 3 pacientes que evolucionaron a insuficiencia renal crónica8. Nuestros 2 casos fueron niños menores de 2 años y se presentaron en los meses de otoño-invierno, como en la mayoría de casos descritos2,3,7,8. La tríada característica, anemia hemolítica, plaquetopenia e insuficiencia renal en una enfermedad neumocócica invasiva, debe hacer sospechar un SHU para su rápido tratamiento.
Los serotipos de neumococo identificados con más frecuencia en la bibliografía son el 14, seguido del 6B y 23F, que son los responsables del mayor número de casos de enfermedad neumocócica invasiva en niños menores de 2 años1,9. El 19A es un serotipo emergente en la etapa posvacunal en nuestro país y en la mayoría de países, como Estados Unidos10 y el Reino Unido7.
La función renal de los 2 pacientes refleja las diferentes evoluciones, desde la recuperación completa hasta la insuficiencia renal crónica tributaria de un trasplante renal. Es ampliamente conocida la mayor gravedad del SHU neumocócico comparada con el asociado a E. coli 0157:H71–3,7,8,11. El tiempo de anuria es el mejor predictor de la enfermedad y la presencia de hipertensión arterial y proteinuria son factores pronóstico de evolución a insuficiencia renal crónica1. Hay tres casos descritos en la literatura médica de trasplante renal realizado en niños afectados de SHU por enfermedad neumocócica invasiva4,12. Nuestro caso sería el cuarto descrito, y destaca por su corta edad (12 meses).
En otro estudio se ha determinado el valor predictivo positivo, la sensibilidad y la especificidad de la determinación precoz de la T-activación en 36 niños afectados de enfermedad neumocócica invasiva9; los resultados fueron del 76, el 86 y el 57 %, respectivamente. Por eso, algunos autores recomiendan estudiar la T-activación en los pacientes con enfermedad neumocócica invasiva, sin esperar a la anemia hemolítica o a la insuficiencia renal, como factor predictor9.
Como conclusión, se puede resumir que debido a la gravedad del SHU neumocócico se precisa un alto índice de sospecha para un diagnóstico precoz y un adecuado tratamiento. La transfusión de hemoderivados debe realizarse con hematíes “lavados” y plaquetas de pool, por la presencia de anticuerpos frente al antígeno T plasmático que agravarían el cuadro; además, se evitarán las transfusiones de plasma5. En nuestros casos la primera transfusión fue de hematíes “no lavados” debido a la urgencia por inestabilidad hemodinámica, sin poder esperar al procedimiento de lavado. Destacamos la importancia de la identificación precoz de la presencia de T-activación en los casos de SHU por neumococo ya que es beneficiosa para su adecuado tratamiento.
Dado el escaso número de pacientes con SHU neumocócico descritos en la literatura médica, consideramos importante hacer un llamamiento para la realización de un estudio multicéntrico nacional.