Sr. Editor:
El eritema nudoso es la paniculitis sin vasculitis más frecuente, y su incidencia es mayor a partir de los 20 años y excepcional por debajo de los 2 años de vida1,2.
Se trata de una hipersensibilidad celular de aparición brusca, generalmente bilateral, que consiste en lesiones nodulares inflamatorias de bordes mal definidos, localizadas en superficies extensoras de las extremidades inferiores y que curan espontáneamente entre 2 y 6 semanas sin secuelas; su recurrencia es rara. Generalmente se desconoce la causa, aunque en ocasiones es secundario a infecciones, enfermedades autoinmunes o inflamatorias, fármacos o neoplasias3.
Niño de 9 años que acude a urgencias por la aparición de lesiones eritematosas en extremidades inferiores, dolorosas, de 6 días de evolución. Acudió a su centro de salud y se inició el tratamiento con ácido acetilsalicílico. Dos semanas antes refiere gastroenterocolitis. No refiere ingesta de medicamentos ni traumatismos. Hoy asocia fiebre y astenia.
Antecedentes personales: infecciones urinarias recurrentes con estudio nefrourológico normal; amigdalitis pultáceas de repetición; neumonía a los 33 meses; fractura de cúbito y radio a los 6 años; giardiasis y sinusitis maxilar a los 7 años; rinitis alérgica desde los 8 años, con sensibilización a ácaros.
Antecedentes familiares: madre hipotiroidea y hermano de 5 años con brote de eritema multiforme menor a los 4 años y un episodio prolongado de urticaria.
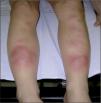
Exploración física: lesiones nodulares eritematosas pretibiales que blanquean a la presión, de 1–2cm de diámetro, calientes, edematosas, dolorosas y con sensación de infiltración al tacto (fig. 1). No hay otros hallazgos patológicos.
Estudios complementarios: hemograma: 14.200 leucocitos/μl (70 % neutrófilos; 20 % linfocitos, 9 % monocitos, 1 % eosinófilos); hemoglobina: 11,5g/dl; hematocrito: 33 %; VCM: 79fl; plaquetas: 293.000/μl.
Bioquímica: PCR: 67mg/l; VSG: 71mm/h; sideremia: 20μg/dl; el resto fue resto normal. Sedimento de orina: normal.
Prueba rápida de estreptococo grupo A y frotis faríngeo negativos. Coprocultivo negativo. PPD: negativa.
Anticuerpos antinucleares: negativos. ASLO: 585 UI/ml. Factor reumatoide, C3, C4, Ig: normales.
Serología negativa frente a VHB, VHC, Toxoplasma, CMV, EBV, parvovirus B19, Coxiella burnetii, Chlamydia pneumoniae, Salmonella typhi y Brucella.
Anticuerpos frente a Yersinia positivos (título de 1/1.600 frente al serogrupo 0:3). No se realizó la determinación del HLA.
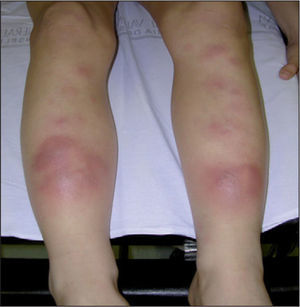
Se pautó reposo, ácido acetilsalicílico y antihistamínicos hasta comprobar una mejoría en aproximadamente 15 días (fig. 2). Asimismo, se administra ferroterapia oral durante 3 meses. El control analítico posterior mostró una normalización del metabolismo férrico, la VSG y la serología frente a Yersinia. No se produjo reactivación del cuadro.
En pediatría, la etiología más frecuente de eritema nudoso es la infecciosa, principalmente por Mycobacterium tuberculosis, estreptococo betahemolítico grupo A, y enteropatógenos como Salmonella, Campylobacter y Yersinia; estos últimos constituyen la causa más frecuente desde la década de 19901–4.
El diagnóstico es clínico. Es importante realizar el cribado etiológico por si la causa subyacente precisase tratamiento. Es fundamental la exploración física y la anamnesis detallada para descartar patología inflamatoria y orientar el diagnóstico.
Para descartar la etiología infecciosa, deben solicitarse: hemograma, proteína C reactiva, VSG, anticuerpos antiestreptolisina, prueba de la tuberculina, radiografía de tórax, test rápido de Streptoccocus pyogenes y/o frotis faríngeo, coprocultivo y serología de Yersinia, Mycoplasma, Chlamydia y virus de la familia herpes y hepatitis B y C1,5. El valor de la VSG eritrocitaria aumenta proporcionalmente con el número de lesiones cutáneas del eritema nudoso2.
El tratamiento consiste en reposo, antiinflamatorios no esteroideos y, si es pertinente, el tratamiento de la causa1. Raramente precisa la administración de corticoides2.
Yersinia enterocolitica es el quinto agente más frecuente de eritema nudoso y la tercera de los patógenos intestinales1,5. El serogrupo que más se asocia con más frecuencia es O:3 biotipo 4, que es el más extendido en Europa6.
En un ensayo clínico con animales se ha observado una activación policlonal de IgG e IgM tras la infusión de componentes de membrana de Y. enterocolitica serogrupo O:37; esta respuesta inmunitaria puede ser la base de las complicaciones inflamatorias asociadas a la infección por este patógeno.
Otras secuelas inflamatorias asociadas a la infección por Yersinia son la artritis y, más raramente, el síndrome de Reiter, glomerulonefritis y miocarditis. La mayoría de los pacientes que presentan alguna de estas complicaciones son HLA B27 positivos6.
Son necesarias series de casos de eritema nudoso a los que se les haya realizado toda la batería de cribado etiológico para conocer la prevalencia real de las distintas causas conocidas.