Evaluar si existe deficiencia de yodo en niños sanos con edades comprendidas entre los 6 meses y los 3 años, mediante cuantificación de yoduria.
DiseñoEstudio descriptivo transversal, con muestreo intencional de niños que acuden a sus centros de salud para una revisión de salud rutinaria, en 10 centros de salud de Guipúzcoa.
SujetosCiento treinta niños de edades comprendidas entre los 6 y los 36 meses, sanos, 61 (46.9%) eran niñas y 69 (53.7%) niños.
MedicionesEdad en meses, procedencia, sexo, encuesta nutricional (en especial ingesta de sal yodada, pescado de mar y lácteos) y yoduria en micción aislada.
ResultadosLa mediana de yoduria es de 127μg/l. Aproximadamente, un tercio (36.9%) de los niños presentaban yoduria inferior a 100μg/l. No hemos encontrado asociación entre la yoduria y las variables de la encuesta nutricional.
ConclusiónLa ingesta de yodo en los niños estudiados es adecuada de acuerdo a las recomendaciones de la Organización Mundial de la Salud.
To assess whether iodine deficiency exists in healthy children aged 6 months to 3 years by measuring urinary iodine.
DesignA descriptive, cross-sectional study using purposeful sampling of children who attended 10 Primary Health Care centres in Guipúzcoa for routine health examinations.
SubjectsA total of 130 healthy children aged between 6 and 36 months, of whom 61 (46.9%) were girls and 69 (53.1%) boys.
MeasurementsAge in months, origin, sex, nutritional survey (particularly intake of iodised salt, sea fish and dairy products) and urinary iodine excretion in a random urine sample.
ResultsThe median urinary iodine was 127μg/L. About one third (36.9%) of children had a urinary iodine below 100μg/L. No relationship was found between urinary iodine and nutritional survey variables.
ConclusionIodine intake in the children studied is adequate according to WHO recommendations
Los problemas generales relacionados con la yododeficiencia (DY) en España han sido analizados recientemente en un editorial de esta misma revista1 y no vamos a entrar en ellos.
Centrándonos en la DY en los niños de 6 meses a 3 años, es necesario recordar una vez más que el yodo es necesario para el funcionamiento del tiroides y que las hormonas tiroideas son imprescindibles para el normal crecimiento y desarrollo del cerebro, un proceso que se prolonga al menos hasta el tercer año de la vida, por lo que un déficit de hormonas tiroideas en este periodo de la vida puede afectar negativa e irreversiblemente al desarrollo cerebral.
Los niños de esta edad toman poco pescado de mar y poca sal yodada, que son las fuentes conocidas y controladas de yodo para la población general, y en estudios realizados en los últimos años en Europa se ha podido observar en este grupo de edad una DY generalizada2,3, lo que ha llevado a recomendar la suplementación de la dieta de todos los niños de 6 meses a 3 años de edad con 90μg diarios de yodo en forma de yoduro potásico (IK) para garantizar la ingesta de al menos 90μg de yodo al día recomendada por la Organización Mundial de la Salud (OMS), el Fondo de las Naciones Unidas para la Infancia (Unicef) y el Comité Internacional para el Control de los Desórdenes producidos por la Deficiencia de Yodo (ICCIDD)4.
La encuesta nutricional realizada en el País Vasco en el año 2005 muestra unos indicadores muy buenos de ingesta de yodo en la población escolar y embarazadas, pero no se ha estudiado a los niños de 6 meses a 3 años5.
Con la preocupación de que se pudiera llegar a recomendar en nuestro medio la suplementación con IK de la dieta de los niños sin haber estudiado previamente en ellos la existencia o no de una DY, nos animó a realizar un estudio previo sobre la ingesta de yodo en un grupo de niños de 6 meses a 3 años representativos de la población infantil de Guipúzcoa utilizando la yoduria en micción aislada como indicador de la ingesta de yodo, siguiendo las recomendaciones de la OMS, el UNICEF y el ICCIDD2.
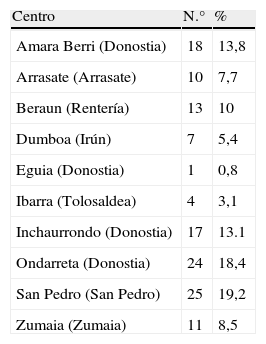
Material y métodosSe seleccionaron 10 centros de salud (CS) repartidos por Guipúzcoa (tabla 1) y se estudió a 130 niños con edades comprendidas entre los 6 meses y los 3 años residentes habituales de Guipúzcoa que acudieron a sus CS para una revisión de salud rutinaria sin presentar patología conocida ni modificaciones de la dieta en los últimos días. Se les realiza una encuesta nutricional para conocer principalmente la ingesta de sal yodada, pescado de mar y lácteos (tabla 2), y se recoge en el propio centro una muestra de orina de unos 10ml en un recipiente utilizado habitualmente para dicho fin (Contenedor Microlab Esteril) que se mantiene bien cerrado y sin congelar hasta su envío al laboratorio normativo de Salud Pública de Bilbao para la determinación de la yoduria en μg/l mediante cromatografía líquida de alta eficiencia (HPLC). Con el objetivo de evitar toda contaminación con yodo, se prohíbe formalmente la introducción de las tiras reactivas Multistix® y Combur Test D® en la muestra de orina por su alto contenido en yodo6,7.
CS colaboradores con el número de niños estudiados
| Centro | N.° | % |
| Amara Berri (Donostia) | 18 | 13,8 |
| Arrasate (Arrasate) | 10 | 7,7 |
| Beraun (Rentería) | 13 | 10 |
| Dumboa (Irún) | 7 | 5,4 |
| Eguia (Donostia) | 1 | 0,8 |
| Ibarra (Tolosaldea) | 4 | 3,1 |
| Inchaurrondo (Donostia) | 17 | 13.1 |
| Ondarreta (Donostia) | 24 | 18,4 |
| San Pedro (San Pedro) | 25 | 19,2 |
| Zumaia (Zumaia) | 11 | 8,5 |
CS: centros de salud.
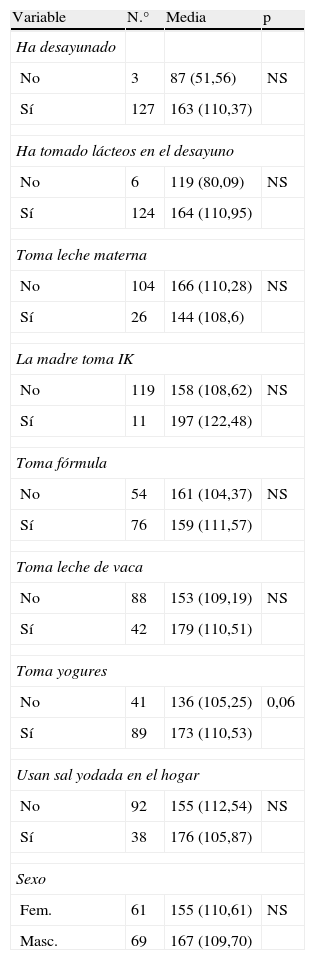
Análisis de las variables estudiadas y su asociación con la yoduria
| Variable | N.° | Media | p |
| Ha desayunado | |||
| No | 3 | 87 (51,56) | NS |
| Sí | 127 | 163 (110,37) | |
| Ha tomado lácteos en el desayuno | |||
| No | 6 | 119 (80,09) | NS |
| Sí | 124 | 164 (110,95) | |
| Toma leche materna | |||
| No | 104 | 166 (110,28) | NS |
| Sí | 26 | 144 (108,6) | |
| La madre toma IK | |||
| No | 119 | 158 (108,62) | NS |
| Sí | 11 | 197 (122,48) | |
| Toma fórmula | |||
| No | 54 | 161 (104,37) | NS |
| Sí | 76 | 159 (111,57) | |
| Toma leche de vaca | |||
| No | 88 | 153 (109,19) | NS |
| Sí | 42 | 179 (110,51) | |
| Toma yogures | |||
| No | 41 | 136 (105,25) | 0,06 |
| Sí | 89 | 173 (110,53) | |
| Usan sal yodada en el hogar | |||
| No | 92 | 155 (112,54) | NS |
| Sí | 38 | 176 (105,87) | |
| Sexo | |||
| Fem. | 61 | 155 (110,61) | NS |
| Masc. | 69 | 167 (109,70) | |
Se describen las variables mediante el estadístico más apropiado a la naturaleza y escala de medición de cada una: media ± desviación estándar para variables continuas y frecuencias absolutas y relativas; en porcentaje, para variables categóricas.
Comparamos la distribución de la yoduria entre grupos de niños, definidos por categorías de las diferentes variables, mediante prueba de la t de Student. El nivel de significación se estableció en el 5%.
ResultadosSe ha encuestado a las familias de 130 niños de edades comprendidas entre 5 y 36 meses (media: 14,7, desviación estándar: 7,6). El 46,9% de ellos eran niñas (n=61) y el 53,1%, niños (n=69).
El reclutamiento se realizó por medio de los médicos pediatras de los CS, cuya distribución se muestra en la tabla 1.
Se obtuvo la yoduria de 130 niños. La yoduria media fue de 162μg/l, con una desviación estándar de 109,9 y una mediana de 127μg/l, es decir, más de un tercio (48/130=36,9%) de todos los niños presentaba una yoduria inferior a 100μg/l.
Hemos buscado alguna relación entre las variables recogidas y la yoduria, y, como se muestra en la tabla 2, no hemos encontrado ninguna asociación significativa entre ellas.
DiscusiónLa única exigencia en la selección de los niños ha sido la ausencia de enfermedad y la no modificación de su dieta en los días precedentes al estudio para evitar cambios puntuales en la ingesta de yodo.
Del análisis de los resultados de la encuesta nutricional se puede deducir que prácticamente todos los niños toman lácteos en el desayuno, que de las 26 madres que amamantan a sus hijos tan solo el 42% (11/26) recibe un suplemento de yodo en forma de IK, cuando las recomendaciones de los organismos competentes aconsejan que se suplemente la dieta de las madres lactantes con 200μg de yodo al día hasta que se erradique de una forma definitiva la deficiencia de yodo en la población2, y que tan solo en el 37% de los hogares se consume habitualmente sal yodada.
La toma de leche con el desayuno antes de la recogida de la orina puede aumentar la yoduria por su alto contenido en yodo8, cosa que no hemos podido analizar porque prácticamente todos los niños habían desayunado (127/130).
En cuanto al consumo habitual de lácteos (leche de fórmula, leche de vaca o yogures), se puede decir que es la norma entre los niños de esa edad. El 96% de los niños de la Comunidad Autónoma del País Vasco (CAPV) consume leche o derivados lácteos en el desayuno según se desprende de la encuesta nutricional realizada en 2.0055.
Las leches de fórmula para niños contienen 100μg/l de yodo y las distintas leches de vaca comercializadas en España presentan una concentración media de 259,1±55,9μg/l, pero fluctuante a durante el año al parecer en relación con la estabulación o no del ganado y, por lo tanto, con el consumo o no de piensos enriquecidos con yodo, observándose lógicamente un aumento muy significativo en invierno (270,2±55 vs 247,1±58,3μg/l; p<0,0001)9.
El consumo de leche de vaca entre los niños de la CAPV oscila entre 300 y 350ml al día, sin contar derivados lácteos, pero disminuye progresivamente con la edad5. Con una ingesta recomendada de yodo de 90μg/día para los niños hasta los 6 años4, el consumo de 300ml de leche al día, que contienen entre 60 y 80μg de yodo, aportaría al menos el 75% de sus necesidades.
Con los datos que conocemos sobre el consumo de lácteos por la población infantil5, podemos asumir sin riesgo de error que la leche es su principal fuente de yodo y que garantiza una ingesta «circunstancialmente suficiente» pero con riesgo de dejar de serlo si se modificaran las prácticas ganaderas, como ya ha sucedido en otros países10,11, y hemos denunciado recientemente1.
En resumen, la primera y principal conclusión del estudio es que la ingesta de yodo en los niños estudiados se ajusta a las recomendaciones de la OMS4, lo nos que permite desaconsejar formalmente el suplemento medicamentoso con IK de la dieta de los niños de 6 meses a 3 años de Guipúzcoa. Esta recomendación se podría extender a todos los niños españoles de la misma edad, ya que sus hábitos dietéticos no pueden ser muy diferentes.
Es necesario subrayar que una ingesta adecuada de yodo por la población infantil, gracias al consumo de leche enriquecida con yodo, no garantiza que lo sea en la población adulta de su misma área geográfica, y mucho menos en las mujeres embarazadas y lactantes con necesidades aumentadas, ya que en general no consumen tanta leche como los niños ni tampoco sal yodada, lo que nos lleva a cuestionar que la población escolar sea el mejor exponente de la población general cuando se trata de estudiar la ingesta de yodo en una región o país.
El enriquecimiento con yodo de forma irregular y sin control conocido de la leche comercial de vaca demanda una intervención rápida y contundente por parte de la Agencia Española de Seguridad Alimentaria y Nutrición, que ponga fin a esta situación de riesgo para la salud de toda la población, logrando además un amplio acuerdo al más alto nivel institucional que resuelva de una vez por todas la lacra anacrónica de la deficiencia nutricional de yodo en España.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A los pediatras y a los CS por haber hecho posible este proyecto de investigación:
C. Solórzano, CS. Amara Berri, M.J. Balzategi, CS Arrasate, P. Gorrotxategi, CS Beraun, J. Múgica, CS Dumboa, F. Egaña, CS Eguía, A. Garmendia, CS Ibarra, M.A. Arcelus y M.J. Caballero, CS Intxaurrondo, M.V. Albisu, M. Bereciartúa, L. Aramburu y R. Argamasilla, CS Ondarreta, A. Olondris, CS San Pedro, I. Aseguinolaza, CS Zumaia