Las fístulas arteriovenosas pulmonares (FAVP) son malformaciones vasculares poco frecuentes que producen un shunt de derecha a izquierda1. La incidencia es de 2–3 casos por cada 100.000 habitantes, siendo más frecuentes en mujeres. Más del 80% de los casos son congénitos; de ellos, la mitad están asociados a la enfermedad de Rendu-Osler-Weber (EROW), de los que solo el 20% presentan fístulas pulmonares2. Una de las variantes más raras de fístulas arteriovenosas es aquella que drena de arteria pulmonar izquierda a aurícula izquierda3–7.
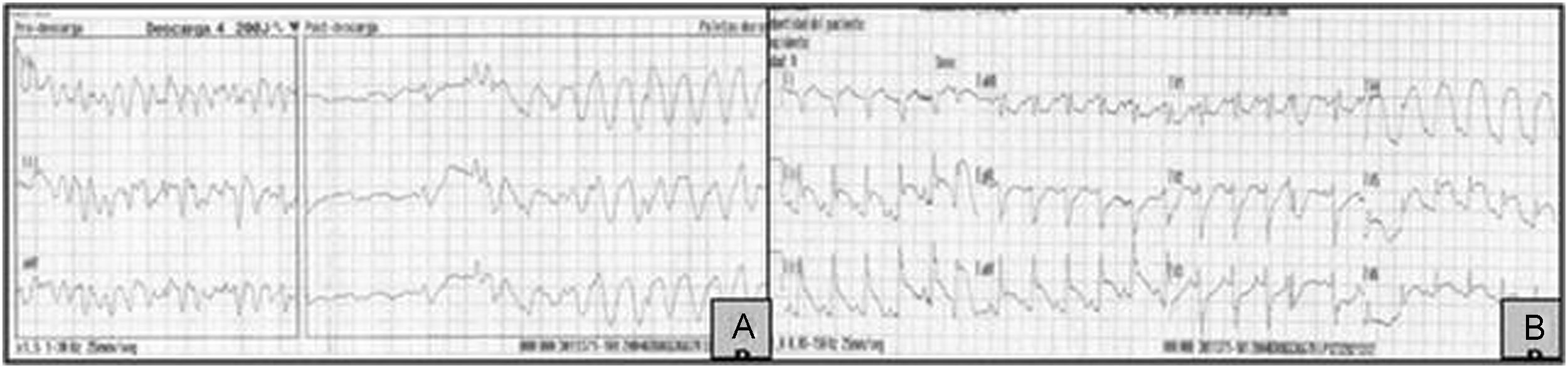
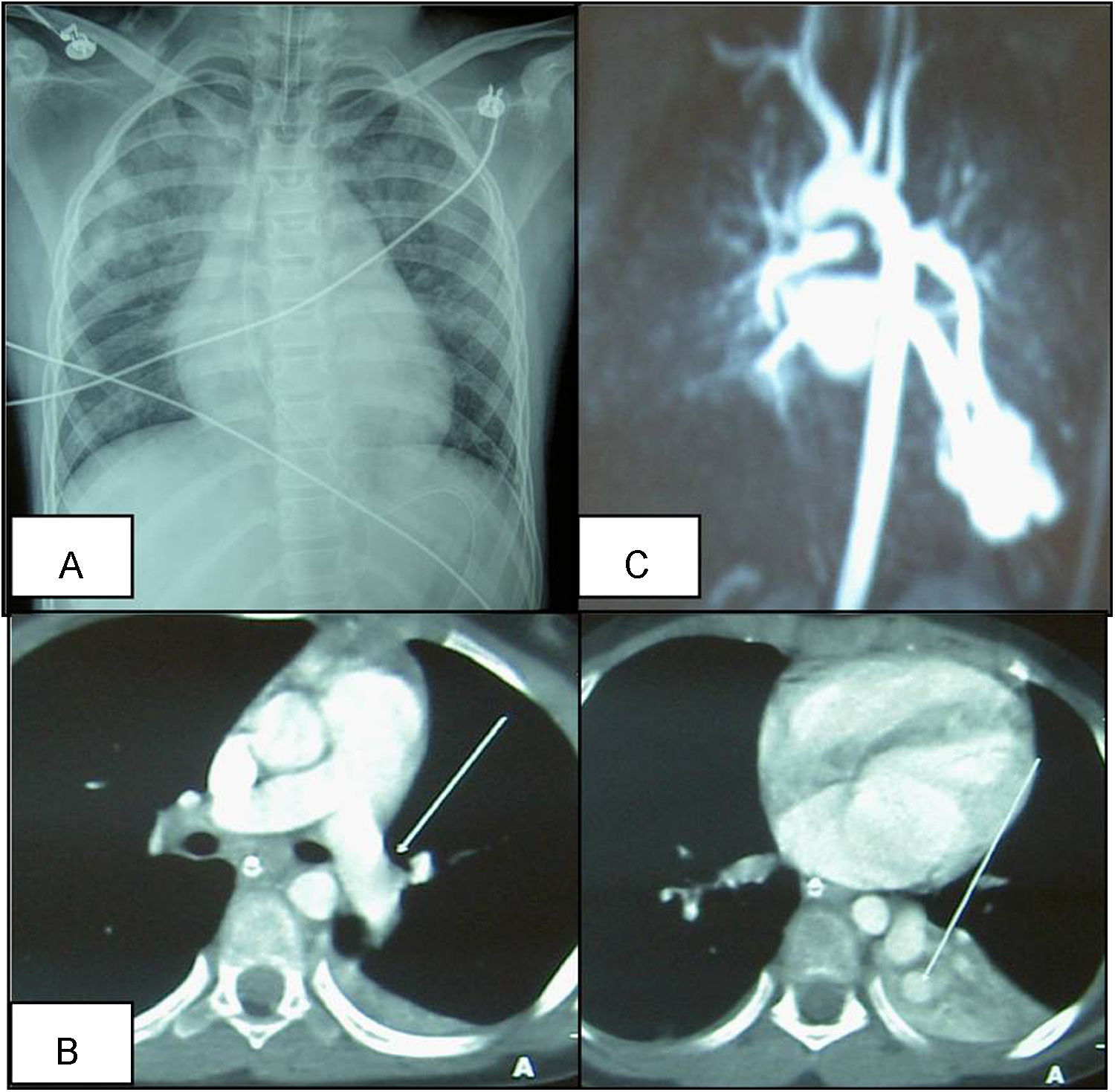
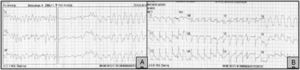
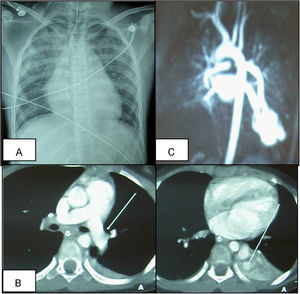
Se presenta el caso de una niña de 9 años de edad que sufre un episodio brusco de parada cardiaca prolongada, con fibrilación ventricular (fig. 1A), que precisa reanimación cardiopulmonar avanzada durante 30min, incluyendo 4 desfibrilaciones. Destacan en los antecedentes personales un episodio de amaurosis brusca transitoria un año antes y un episodio de atonía sin pérdida de consciencia e imposibilidad de movilidad de minutos de duración el mes previo; se realizó TC cráneo, fondo de ojo y estudio neurológico que fueron normales. Antecedentes familiares de EROW y FAVP en la rama paterna. Se recibe en nuestro centro en ventilación mecánica, con saturaciones de oxígeno del 94% con FiO2 de 1. Presenta taquicardia sinusal, con datos electrocardiográficos de lesión subepicárdica en derivaciones anterolaterales, y bloqueo incompleto de rama derecha (fig. 1B), que se normaliza al alta. En las exploraciones complementarias destaca poliglobulia con hemoglobina: 16,8g/dl y hematocrito: 51%; ácido láctico: 5,5mmol/l; elevación inicial de enzimas cardiacas (CPK: 600U/l con CPK-MB: 370mg/dl, troponina I: 19,98ng/ml), con normalización progresiva en días siguientes. Se mantiene en ventilación asistida durante 80h, requiriendo FiO2 elevadas y óxido nítrico por hipoxemia refractaria (PaO2/FiO2=67), precisando soporte hemodinámico durante 4 días. La Rx simple de tórax evidencia imagen de condensación basal retrocardiaca y la ecocardiografía descarta hipertensión pulmonar y cardiopatía estructural. Se realiza angio-TC pulmonar (fig. 2A) comprobándose malformación vascular parenquimatosa en lóbulo inferior izquierdo, correspondiente a FAV, con aporte de arteria pulmonar principal izquierda y drenaje vascular a aurícula izquierda, que se confirma en angiorresonancia magnética, evidenciándose vaso neoformado de gran tamaño (mayor que arterias pulmonares principales) y 2 malformaciones vasculares pequeñas satélites asociadas en campo pulmonar izquierdo adyacente (fig. 2B). Tras confirmarse shunt derechaizquierda al cuarto día, se procede a extubación, con buena tolerancia, manteniendo saturaciones entre 85–90% sin oxígeno suplementario, pudiéndose retirar apoyo vasoactivo. Al alta la exploración neurológica es completamente normal.
No se objetivan malformaciones vasculares cutáneas ni internas, con RM craneal, ecografía doppler abdominal y de miembros inferiores normales. Estudio de hemostasia, coagulación, ANA y complemento normales. En gammagrafía cardiaca con Tc99m tetrofosmina, no se encuentran áreas de necrosis ni aturdimiento miocárdico.
Los objetivos del tratamiento de las FAVP son eliminar o reducir el shunt y prevenir las complicaciones neurológicas, la hipoxia crónica y progresiva, el fallo cardiaco y la hemoptisis; pues las lesiones no tratadas se asocian con un 26% de morbilidad y un 11% de mortalidad6. La clínica neurológica se refiere con frecuencia como complicación de embolismos paradójicos en estas situaciones9; la causa de los eventos neurológicos está más relacionada con lo anterior que con la fibrilación en sí misma. Las opciones terapéuticas varían entre: la embolización angiográfica con espirales metálicas, la oclusión con balón o la extirpación quirúrgica. El tratamiento de elección suele ser la embolización angiográfica10, como se realizó en nuestro caso, por ser menos invasivo y poder repetirse con facilidad (fig. 2C), hasta este momento la paciente se mantuvo heparinizada.
En las exploraciones realizadas no se encuentran datos de cardiopatía ni enfermedad eléctrica, con ECG, Holter de 24h, ecocardiograma y coronariografía normales. Estudio electrofisiológico normal (protocolo de estimulación ventricular sin inducción de arritmias. Test de isoprenalina con prolongación del QT no corregido en rango de normalidad. Test de flecainida negativo). Aunque no hemos hallado datos publicados en la literatura que relacionen la presencia de FAVP con fibrilación ventricular no podemos descartarla como desencadenante, sobre todo teniendo en cuenta la existencia de clínica neurológica previa también explicable por la misma. Sin embargo, ante la posibilidad de que la FAVP fuera un hallazgo casual y el diagnóstico de fibrilación ventricular idiopática se indicó la colocación de un DAI, a pesar de la falta de evidencia de cardiopatía estructural, enfermedad coronaria y trastorno del ritmo. Actualmente, se encuentra asintomática sin nuevos episodios clínicos relevantes.
La asociación de FAVP y EROW tiene peor pronóstico que los casos de FAVP aisladas, por presentar mayor frecuencia de FAVP múltiples y grandes. La predisposición familiar para EROW y FAVP está presente al nacimiento, pero las lesiones no se manifiestan hasta la segunda década de la vida, por lo que el cribaje de familiares de primer grado de los pacientes con EROW y FAVP es importante, debiéndose realizar un seguimiento estrecho para evitar complicaciones y tratar en caso necesario. Nuestra paciente cumple 2 de los 4 criterios diagnósticos8, por lo que se diagnostica de posible EROW.