La bacteriemia asociada a catéter venoso central (BACVC) es una infección nosocomial frecuente. Su incidencia es mayor en los pacientes pediátricos que en los adultos y en aquellos ingresados en unidades de cuidados intensivos (UCI). La morbimortalidad asociada a esta entidad hace de la BACVC un problema de salud importante frente al que es imprescindible desarrollar estrategias de prevención.
Pacientes y métodosSe ha realizado un estudio de intervención en una UCI pediátrica (UCIP) para valorar el impacto de la implantación, en diciembre de 2007, del programa «Bacteriemia zero», que tiene como objetivo la prevención de la BACVC. Se han recogido datos demográficos y variables relacionadas con la hospitalización y la infección de los pacientes desde enero a diciembre de 2007 (antes de la intervención) y desde enero a diciembre de 2008 (después de la intervención), estudiándose 497 pacientes en el primer periodo y 495 en el segundo, y se han comparado los resultados entre ambos periodos.
ResultadosSe ha observado una reducción del 30,4% en la tasa de incidencia de BACVC (p=0,49) en el segundo año de estudio (de 5,5 a 3,8 episodios por 1.000 catéter-días). La ratio de utilización de CVC ha sido de 0,59 y de 0,64, respectivamente. El microorganismo más frecuentemente aislado ha sido Staphylococcus spp. coagulasa negativo.
ConclusionesLa implantación de un programa de «bacteriemia 0» que implica tanto a los profesionales de la UCIP como a los de control de la infección nosocomial consigue reducir la incidencia de BACV.
Central line-associated bloodstream infection (CLABSI) is one of the most common nosocomial infections. The incidence is higher in paediatric patients than in adults, especially in those admitted to Intensive Care Units (ICU). CLABSI-related morbidity makes it a major health problem; therefore it is necessary to develop prevention strategies against it.
Patients and methodsAn intervention study in a paediatric ICU (PICU) was performed, in order to assess the impact of the introduction of the program «Bacteraemia zero» in December 2007. This program aims to prevent CLABSI. Demographic data and variables related to hospitalisation and infection were collected from January to December 2007 (before the intervention) and from January to December 2008 (after the intervention), and were compared. In the first period, 497 patients were studied, and 495 in the second.
ResultsA reduction of 30.4% in the incidence of CLABSI (P=0.49) in the second year was observed (5.5 to 3.8 episodes per 1000 catheter-days). The CVC use ratio was 0.59 and 0.64, respectively. The most frequently isolated organism was coagulase-negative Staphylococcus spp.
ConclusionsThe implementation of a «no bacteraemia» program, involving all staff in the PICU as well as the professionals in infection control, reduces the incidence of CLABSI.
Las infecciones nosocomiales son un importante problema de salud pública por su elevada morbilidad y mortalidad. Los pacientes pediátricos hospitalizados en unidades de cuidados intensivos (UCI) tienen un riesgo elevado de adquirir infecciones asociadas a la propia atención sanitaria1. La localización más frecuente es la bacteriemia asociada a catéter venoso central (BACVC), seguida de la infección respiratoria y de la infección urinaria asociadas a dispositivos2,3. En general, la incidencia de BACVC es mayor en niños que en adultos, y en aquellos ingresados en UCI neonatales y pediátricas (UCIP) es mayor que en el resto de las unidades o los servicios de hospitalización3. En los pacientes de edad inferior a 2 meses, la BACVC representa hasta el 34% de las infecciones asociadas a la atención sanitaria2. En EE. UU., según datos del National Healthcare Safety Network (NHSN), la incidencia media de BACVC en UCIP es de 5,3 y 2,9 bacteriemias por 1.000 catéter-días en 2006 y 2007, respectivamente4,5.
Es importante señalar la morbimortalidad asociada a estas infecciones, con un incremento marcado de la estancia hospitalaria y su coste6. Las cifras correspondientes a UCIP y UCI neonatales varían según las series: entre 4 y 40 días de prolongación de la estancia y una letalidad que oscila entre el 3 y el 12%, aumentando hasta un 25-29% si están causadas por bacterias gramnegativas u hongos7–12. Según estimaciones realizadas en los EE. UU., el coste de una BACVC se estima entre 11.971 y 39.219 dólares por episodio13,14.
Es difícil determinar cuántas de estas infecciones son evitables, pero las intervenciones destinadas a ello son coste-efectivas, dada la elevada carga adicional que generan dichas infecciones14. La experiencia en UCI de pacientes adultos demuestra que las intervenciones realizadas para disminuir la tasa de BACVC —principalmente la higiene de manos y los cuidados del catéter— son efectivas15,16. Se dispone de pocos estudios publicados en pediatría. Un estudio realizado en EE. UU. en 2006 en 29 UCIP consiguió una disminución del 43% en la tasa de bacteriemia después de una intervención de ese tipo17.
El objetivo de nuestro estudio es determinar la incidencia y los factores relacionados con la BACVC en la UCIP del Hospital Universitari Vall d’Hebron y valorar el impacto de una estrategia de intervención.
Pacientes y métodosSe ha realizado un estudio de intervención antes/después en la UCIP del Hospital Universitari Vall d’Hebron desde el 1 de enero al 31 de diciembre de 2007 y del 1 de enero al 31 de diciembre de 2008 para evaluar el impacto de una intervención que tiene como objetivo reducir la incidencia de BACVC. Dicha intervención fue implementada en diciembre de 2007. El Hospital Universitari Vall d’Hebron es un centro de tercer nivel de Barcelona que dispone de 229 camas en el área materno-infantil, y sirve a una población de referencia de 455.000 habitantes. La UCIP es una unidad multidisciplinar que tiene 15 camas ubicadas en 2 boxes abiertos de 6 camas/box y 3 camas de aislamiento en boxes individuales.
Se han considerado las siguientes variables: características demográficas de los pacientes (edad y sexo); variables relacionadas con la hospitalización (días de estancia en UCIP, días de catéter, lugar de inserción del catéter y uso del catéter); y variables relacionadas con la infección (fecha de la bacteriemia y microorganismo causante). La información sobre los días de catéter en función del lugar de inserción sólo se recogió en el segundo año de estudio. Se ha definido BACVC según los criterios de los Centers for Disease Control and Prevention (CDC)/National Nosocomial Infections Surveillance System (NNISS)18. Se han considerado CVC aquellos catéteres que terminan en el corazón o en un vaso principal cercano al corazón, independiente de la zona de inserción (se incluyen CVC de inserción periférica). El uso de múltiples líneas vasculares en un único paciente se ha contabilizado como un catéter, de acuerdo con la guía NNISS. Se ha excluido a los pacientes con dispositivos intravasculares permanentes, y aquellos con una estancia en UCIP inferior a 48horas en el momento del diagnóstico de bacteriemia. No se han incluido en el estudio las sepsis clínicas. El seguimiento de los pacientes incluye sólo el periodo de estancia en UCIP.
La detección de casos de bacteriemia se ha realizado mediante vigilancia prospectiva diaria de los resultados de los hemocultivos, facilitados por el servicio de microbiología. La recogida de datos de los pacientes y el seguimiento de los catéteres se ha realizado mediante la hoja de recogida de datos estandarizada propuesta por el NNISS19, por personal entrenado de la UCIP y a través de la visita diaria a la UCIP por facultativos especialistas en medicina preventiva.
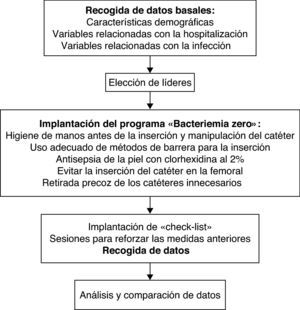
En diciembre de 2007 se puso en marcha en esta unidad el programa «Bacteriemia zero», propuesto por la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC)20, basado en el proyecto de EE. UU. de Peter Pronovost16. El programa incluye la aplicación de 5 medidas de eficacia probada para la prevención de las BACVC, recomendadas por el CDC como las de mayor impacto para el control de este tipo de infección21: la higiene de manos antes de la inserción y manipulación del catéter, el uso adecuado de métodos de barrera para la inserción, la antisepsia de la piel con clorhexidina al 2%, evitar la inserción del catéter en la femoral siempre que sea posible y la retirada precoz de los catéteres innecesarios. Dicha intervención se implementó durante todo el año a través de la elección de líderes (un médico y un diplomado de enfermería para cada turno de trabajo) que actuaran como referentes, sesiones de formación continuada del personal, y la implantación de check-list para asegurar la adhesión a las medidas de prevención durante la inserción de un CVC. Durante el año 2008 se realizaron sesiones para reforzar las medidas anteriores, así como para dar a conocer al personal las cifras basales de incidencia de BACVC correspondientes al año 2007.
El cálculo de la tasa o densidad de incidencia de BACVC se realizó mediante el cociente entre el número de bacteriemias asociadas al dispositivo y la suma total de días de exposición al factor multiplicado por 1.000. Se expresa como número de infecciones por 1.000 días de exposición al factor. El cálculo de la ratio de utilización de CVC se realizó mediante el cociente entre el sumatorio de días de exposición a CVC y el total de días de estancia en UCIP. Se ha realizado un análisis descriptivo de las variables categóricas mediante el cálculo de frecuencias; en el caso de variables continuas se han calculado la mediana y los límites. Para estudiar la variación de las tasas de infección entre los 2 años de estudio se ha calculado la razón de tasas de incidencia con su intervalo de confianza del 95% (IC del 95%). Se ha considerado estadísticamente significativo un valor de p<0,05. El análisis estadístico se ha realizado mediante el programa Epidat22 (fig. 1).
ResultadosDurante el año 2007 ingresaron en UCIP 497 pacientes y se diagnosticaron 13 BACVC. El número total de pacientes-días de exposición a CVC fue de 2.369 y el total de estancias en UCIP fue de 4.010 días. La tasa de incidencia de BACVC fue de 5,5 por 1.000 catéter-días. La ratio de utilización de CVC fue de 0,59 (tabla 1). La mediana de días desde la inserción del CVC hasta el diagnóstico de la BACVC fue de 9 (límites: 3-20). El 84,6% de los CVC que se asociaron a bacteriemia fueron CVC de inserción directa (femoral 53,8% y yugular 30,8%) y el 15,4% fueron CVC de inserción periférica. Según el uso del catéter, la administración de medicación fue el motivo más frecuente (61,5%), seguido del uso mixto (medicación y nutrición parenteral) en el 38,5% de casos. El microorganismo aislado con mayor frecuencia fue Staphylococcus spp. coagulasa negativo (7 casos, 53,8%), seguido de Serratia spp. (2 casos, 15,4%), Enterococcus spp. (2 casos, 15,4%), Enterobacter spp. (1 caso, 7,7%) y Escherichia coli (1 caso, 7,7%).
Tasas de incidencia de bacteriemia asociada a CVC y ratio de utilización de CVC (2007-2008)
| 2007 | 2008 | |
| Número de pacientes | 497 | 495 |
| Número de bacteriemias | 13 | 11 |
| Tasa de bacteriemia (x 1.000 catéter-días) | 5,5 | 3,8 |
| Ratio de utilización de CVC | 0,59 | 0,64 |
| Mediana de días desde inserción de catéter hasta bacteriemia (límites) | 9 (3-20) | 22 (1-46) |
En 2008, ingresó un total de 495 pacientes y se diagnosticaron 11 BACVC. El número total de pacientes-días de CVC fue de 2.880, con 4.489 días de estancia en UCI. La tasa de incidencia de BACVC fue de 3,8 por 1.000 catéter-días. La ratio de utilización de CVC fue de 0,64 (tabla 1). La mediana de días desde la inserción del catéter hasta la presentación de BACVC fue de 22 (límites: 1-46). La distribución de la BACVC según el lugar de punción fue la siguiente: femoral 27,3%, yugular 63,6% y subclavia 9,1%. La tasa de incidencia según localización del catéter fue la siguiente: femoral 3,1 por 1.000 catéter-días, yugular 4,5 por 1000 catéter-días y subclavia 2,2 por 1.000 catéter-días. Según el uso del catéter, la BACVC se distribuyó de la siguiente manera: administración de medicación (36,4%) y mixto (medicación y nutrición parenteral) (63,6%). Los microorganismos implicados en este periodo fueron Staphylococcus spp. coagulasa negativo (7 casos, 63,6%) Enterococcus spp. (2 casos, 18,2%), E. coli (1 caso, 9,1%) y Candida parapsilosis (1 caso, 9,1%).
Aunque se ha observado una reducción del 30,4% (IC del 95%, 68,8%- –55,4%) en la tasa de incidencia en ambos periodos, la diferencia no es estadísticamente significativa (p=0,49) (tabla 1).
DiscusiónLas tasas de incidencia de BACVC observadas en la UCIP de nuestro centro son similares a las descritas por los estándares internacionales para este tipo de unidades4,5,8,23–26 (tabla 2).
Tasas de incidencia de BACVC en UCIP
| Estudio | Año | País | Tasa de incidencia de BACVC (x 1.000 catéter-días) |
| García-Teresa et al23 | 1998 | España | 6,4 |
| Odetola et al24 | 1997-1999 | EE. UU. | 4-20,1 |
| Yogaraj et al8 | 1999-2000 | EE. UU. | 13,8 |
| Almuneef et al25 | 2000-2003 | Arabia Saudí | 20,1 |
| Ben Jaballah et al26 | 2004-2005 | Túnez | 14,8 |
| Costello et al33 | 2004-2006 | EE. UU. | 7,8-2,3 |
| Edwards et al4 | 2006 | EE. UU. | 5,3 |
| Edwards et al5 | 2007 | EE. UU. | 2,9 |
| Espiau et al | 2007 | España | 5,5 |
| Urrea et al32 | 2007 | España | 5,7-4,9 |
| Espiau et al | 2008 | España | 3,8 |
En EE. UU., según datos de la NHSN de 2006, que incluye 36 UCIP médico/quirúrgicas, la incidencia media de BACVC es de 5,3 bacteriemias por 1.000 catéter-días, con una ratio de utilización de CVC de 0,494. Los datos de 2007, correspondientes a 71 UCIP, recogen una incidencia media de BACVC de 2,9 bacteriemias por 1.000 catéter-días, con una ratio de utilización de CVC de 0,465. La reducción observada entre ambos periodos puede explicarse, según los autores, por los cambios en la definición de BACVC, por la incorporación de un número importante de UCI médico-quirúrgicas de hospitales de un nivel asistencial más bajo, y por un incremento de estrategias preventivas de este tipo de infecciones en los hospitales participantes5.
La tasa de incidencia de BACVC en la UCIP de nuestro centro en el primer año del estudio se encuentra entre los percentiles 50 y 75 en relación con los datos descritos por el NHSN para 2006, y entre los percentiles 75 y 90 en relación con los de 2007. En el segundo año del estudio y en comparación con los datos de la NHSH correspondientes al periodo 2006, la tasa de incidencia de BACVC en nuestro centro está entre el percentil 50 y 75, y en el percentil 75 si se compara con los datos de 2007.
La ratio de utilización de CVC en nuestra UCIP (0,59-0,64) es también superior a la descrita por el NHSN en las UCI pediátricas de los EE. UU. (0,46-0,49)4,5. Esta diferencia se debe probablemente a la mayor permanencia de inserción de los CVC en nuestro centro, más que a factores relacionados con la propia complejidad de los enfermos o a las características intrínsecas de la unidad, por lo que es necesario incidir en la retirada precoz de los catéteres innecesarios.
Coincidiendo con nuestros resultados, el microorganismo más frecuentemente asociado a la BACVC es Staphylococcus spp. coagulasa negativo, seguido de Enterococcus spp., S. aureus, Enterobacter spp., Candida albicans, Pseudomonas aeruginosa y Klebsiella pneumoniae2,9,27.
Algunos de los factores de riesgo para presentar una BACVC son la hospitalización prolongada previa a la cateterización, la duración de ésta (al menos 7 días27), la colonización microbiana del punto de inserción y/o del catéter, la neutropenia, la nutrición parenteral, la prematuridad, la administración de hidrocortisona y la frecuencia de acceso o manipulaciones del catéter6,27. Es un hecho bien descrito en la literatura que la vía femoral es la zona de inserción más asociada a bacteriemia en pacientes adultos, por lo que todas las guías recomiendan minimizar la utilización de esta vía de inserción o su recambio precoz6,28. En pacientes pediátricos se dispone de pocos datos y éstos no son concluyentes29,30. Aunque los resultados de nuestro estudio, correspondientes al segundo periodo, muestran una tasa de BACVC superior para la vía yugular que para la femoral, estas cifras deben valorarse con precaución debido al pequeño tamaño muestral.
Un aspecto particular de los pacientes pediátricos, y especialmente de los críticamente enfermos, es que el acceso vascular está frecuentemente limitado, lo cual afecta tanto al diagnóstico como al tratamiento de la BACVC, dado que obtener un cultivo de sangre periférica y/o retirar un catéter puede no ser factible31.
La implantación del programa «Bacteriemia zero» en nuestro centro ha sido efectiva, con una disminución de la tasa basal o fracción prevenida del 30,4%. El limitado poder estadístico del estudio, asociado con toda probabilidad al pequeño tamaño muestral, hace que la comparación de tasas no alcance significación estadística.
Pronovost et al16 han sido pioneros en la implantación de programas dirigidos a la reducción de este tipo de infecciones, integrados en el contexto de proyectos de seguridad del paciente en UCI. Tras 18 meses de la introducción de una intervención basada en la evidencia en 108 UCI de Michigan, se ha conseguido una reducción sostenida de las tasas de BACVC del 66% (7,7 a 1,4 BACVC por 1.000 catéter-días; p<0,002). Aunque este estudio se realizó de forma casi exclusiva en UCI de adultos —incluye sólo una UCIP—, los factores de riesgo, las medidas de prevención y control aplicadas y la metodología de la vigilancia son comunes para ambas poblaciones en estudio. Trabajos recientes realizados en áreas pediátricas con protocolos similares al descrito indican también disminuciones significativas de la incidencia de BACVC, desde cifras del 5,7 al 4,9 por 1.000 catéter-días en una UCIP de un hospital de tercer nivel de Barcelona32, y de 7,8 a 4,7 por 1.000 catéter-días en una UCIP de cardiología en Boston33. Se estima que en EE. UU., según los resultados de la intervención de Pronovost et al16, con esta clase de estrategias se pueden evitar 80.000 BACVC, 28.000 muertes y 2,3 billones de dólares cada año atribuidos a estas infecciones16.
En nuestro caso, la puesta en marcha del programa de intervención no ha requerido costes adicionales importantes en cuanto a la disponibilidad de personal ni a la aplicación de nuevas tecnologías. No obstante, hay que destacar la importante implicación de los líderes, lo que ha supuesto muchas horas de trabajo extra y dedicación al proyecto.
Entre las limitaciones del estudio cabe señalar la dificultad de establecer una relación causal entre el programa de intervención y la reducción de incidencia de BACVC. Sin embargo, durante el periodo de estudio no parecen haber incidido otros factores que pudieran explicar por sí mismos los efectos observados, y la observación de una disminución sostenida durante el segundo año sugiere una asociación causal con el programa.
En conclusión, nuestra experiencia indica que la implantación de medidas de prevención de las infecciones nosocomiales en el marco de proyectos de intervención que impliquen a todo el personal de la unidad, con la colaboración de los profesionales de control de infección del centro, es útil para conseguir una reducción de las tasas de BACVC en la UCIP. La reducción en morbilidad y mortalidad para los pacientes, y en los costes asociados a la asistencia sanitaria de este tipo de infecciones, son importantes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.