La desnutrición en el paciente pediátrico hospitalizado es una comorbilidad prevalente que puede influir en la evolución clínica y se estima en un 31,4% en nuestro medio.
ObjetivoNuestro objetivo fue describir el riesgo de desnutrición de los pacientes que ingresan en nuestro centro, mediante la herramienta Screening Tool for the Assessment of Malnutrition in Paediatrics (STAMP), así como analizar su asociación con la evolución del ingreso hospitalario.
MétodosSe realizó un estudio prospectivo, unicéntrico y analítico desde octubre hasta diciembre de 2017 en pacientes hospitalizados, de edades entre 1 mes y 15 años. Se recogieron variables clínicas y datos antropométricos (peso, talla, peso según Waterlow al ingreso (T0), a las 48 h (T1) y al alta (T2). Se construyeron modelos multivariantes para identificar variables predictoras de gravedad.
ResultadosAnalizamos a 200 pacientes (55% varones) con una mediana de edad de 15,8 meses (RIQ 2,5-42,8) y una estancia media de 3 días (RIQ 1-18 días). El 48,3% presentaba alto riesgo de desnutrición en T0 (STAMP ≥ 4) y un 48,2% riesgo moderado (STAMP = 2-3). En el análisis bivariante, una mayor puntuación de STAMP se asoció a mayor estancia media (p < 0,01) y a mayor gravedad (p < 0,01). En el análisis multivariante, el STAMP en T0 fue predictor de gravedad (OR 1,48; IC 95%: 1,18-1,86; p < 0,01).
ConclusionesCasi el 50% de los pacientes ingresados tenían un elevado riesgo de desnutrición durante el ingreso. El riesgo de desnutrición al ingreso medido según el cribado nutricional STAMP se asoció con una mayor estancia media y mayor gravedad. Es importante evaluar el riesgo de desnutrición al ingreso dada su influencia en la evolución de la enfermedad.
Paediatric malnutrition during hospital admission is a prevalent comorbidity, which it is estimated around 31.4% in our environment, and could influence the clinical outcomes of paediatric patients.
ObjectiveThe aim of this study was to describe the malnutrition risk in hospitalised children using STAMP (Screening Tool for the Assessment of Malnutrition in Paediatrics), and to study its relationship with clinical outcomes.
MethodsA single-centre, analytical and prospective study was conducted on children aged 1 month to 15 years hospitalised in a tertiary hospital between October and December 2017. An analysis was made of the clinical data and anthropometric measurements (weight, height, Waterlow weight classification). Patients were classified according to STAMP, which is a validated screening tool used to classify the risk of paediatric malnutrition during hospital admission. Multivariate statistical analysis was used to identify predictive variables of illness severity.
ResultsAn analysis was made on a total of 200 patients (55% male), with a median age of 15.8 months (IQR 2.5-42.8), and a median length of stay of 3 days (IQR 1-18 days). Almost half (48.3%) of them had high risk of malnutrition at admission (STAMP ≥4), and 48.2% showed medium risk (STAMP 2-3). A higher STAMP score was associated with longer length of hospital stay (P<.01) and greater severity (P<.01). Multivariable analysis showed that STAMP could be a predictor of illness severity (OR 1.48, 95% CI: 1.18-1.86, P<.01).
ConclusionsNearly 50% of hospitalised children have a high risk of malnutrition at admission according to the STAMP screening tool. Risk of malnutrition at admission measured according to STAMP nutritional screening was associated with a longer length of stay and greater severity of illness. It is important to evaluate the risk of malnutrition as this could be related to illness severity.
La desnutrición en el niño hospitalizado supone una importante comorbilidad que influye en la evolución de la enfermedad y repercute negativamente en los costes sanitarios1-5. Se ha descrito un aumento de la morbimortalidad secundaria a la desnutrición por favorecer un estado de relativa inmunodepresión, el retraso de la cicatrización de las heridas, la atrofia muscular o el aumento de estancia hospitalaria5,6.
Según el estudio PREDyCES, la prevalencia de la desnutrición en los hospitales españoles alcanza hasta al 37% de los pacientes mayores de 70 años y supone un coste adicional de más de 12.000 € por paciente4. No está muy clara cuál es la prevalencia de desnutrición en niños hospitalizados. En algunos estudios se estima que la prevalencia en países desarrollados oscila entre el 12 y el 24%7-18. Sin embargo, el estudio DHOSPE de desnutrición hospitalaria en el paciente pediátrico realizado en el año 2011 en 32 hospitales españoles describe una prevalencia de desnutrición pediátrica al ingreso más alta, en torno al 31,4%19.
En el momento del ingreso hospitalario se pueden dar diferentes situaciones. Hay niños que ya presentan algún grado de desnutrición, pero también hay otro grupo de pacientes que desarrollan desnutrición durante el ingreso, por lo que no solo es importante detectar la desnutrición, sino prevenirla.
Existen distintas herramientas para evaluar el riesgo de desnutrición en niños hospitalizados. Las más empleadas son el STRONGkids (Screening Tool for Risk on Nutritional Status and Growth) propuesto por Hulst et al.20-23 y la valoración STAMP (Screening Tool for the Assessment of Malnutrition in Pediatrics) diseñada por McCarthy et al.17,24. Esta última es una herramienta de cribado nutricional, validada en España en el año 2012, que utiliza el método antropométrico, el análisis de la composición corporal y la situación clínica del paciente para determinar el riesgo nutricional al ingreso. Es un cribado muy sensible (90%) pero poco específico25. No existe consenso sobre el método de cribado ideal o las escalas que se deben utilizar para detectar y estratificar la desnutrición en el niño ingresado21,22,26,27, pero los estudios previos recomiendan el uso de estas herramientas incluso en el ámbito ambulatorio desde atención primaria28.
Existen pocos estudios en Pediatría que relacionen la desnutrición durante el ingreso con la evolución clínica de los pacientes y ninguno que haya estudiado concretamente si la herramienta STAMP podría predecir la evolución clínica de los pacientes y su gravedad.
El objetivo principal de nuestro estudio fue describir mediante la herramienta STAMP el riesgo de desnutrición de los pacientes hospitalizados gracias a la implantación de un cribado nutricional al ingreso, así como analizar la asociación entre el grado de desnutrición y la evolución clínica de los pacientes durante el ingreso hospitalario.
Material y métodosDiseño del estudio e inclusión de pacientesSe llevó a cabo un estudio longitudinal, prospectivo, unicéntrico y analítico entre el 1 de octubre y el 31 de diciembre de 2017. El ámbito de estudio fue un hospital terciario con 38 camas de hospitalización de Pediatría General y 1.750 ingresos anuales.
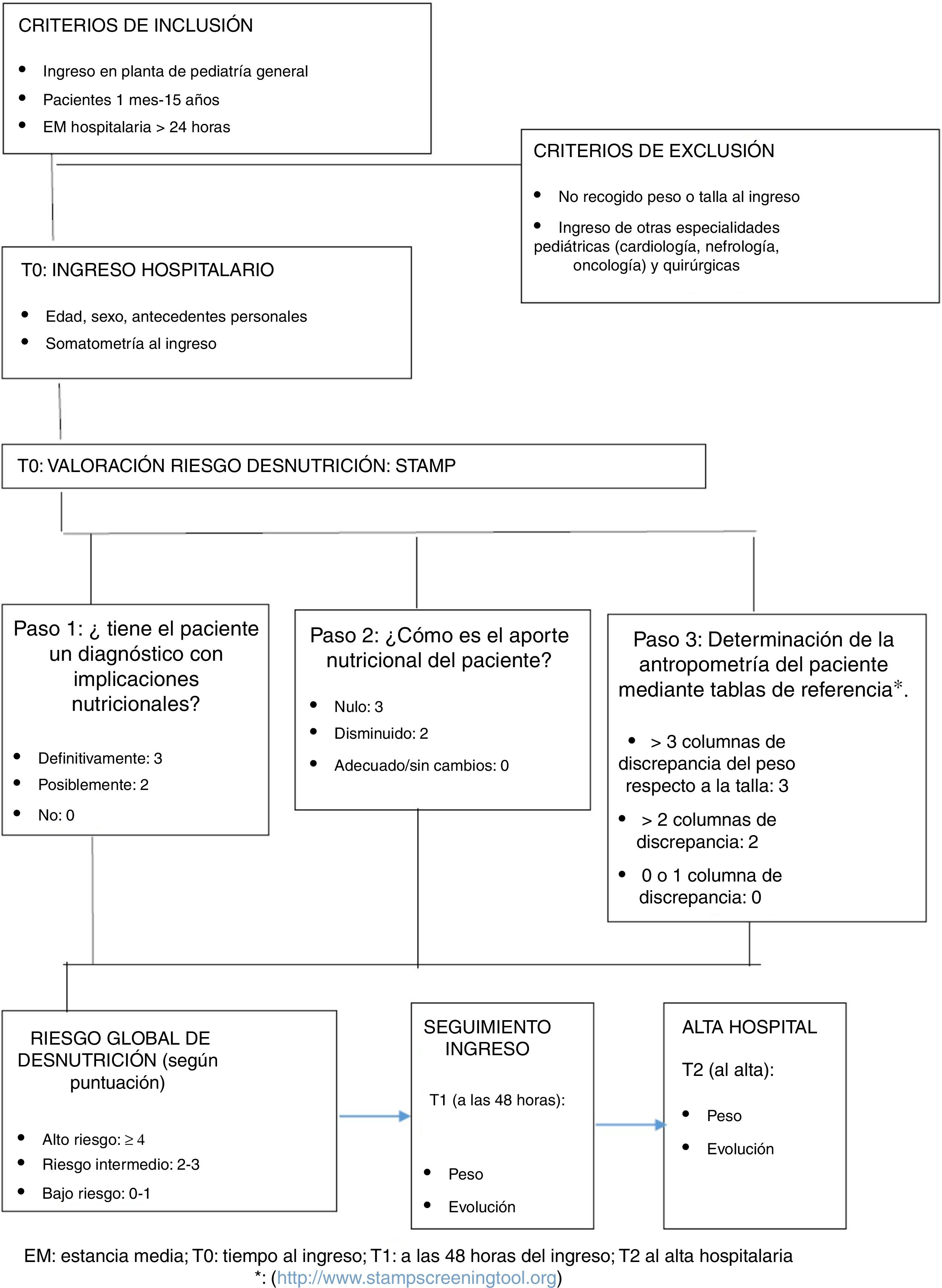
El muestreo fue consecutivo, durante el periodo de estudio. Se incluyó a todos los pacientes ingresados en la planta de hospitalización pediátrica, con edades comprendidas entre 1 mes y 15 años que permanecían ingresados al menos 24 h y de los que se disponía de medidas antropométricas en las primeras 24 h del ingreso hospitalario. En el estudio se excluye a pacientes de otras especialidades pediátricas (cardiología, nefrología, oncohematología) y a pacientes postoperatorios quirúrgicos.
Estos pacientes fueron pesados y tallados al ingreso (T0), a las 48 h del ingreso (T1) y en el momento del alta (T2). Los niños fueron pesados por el personal de enfermería en el momento del ingreso y después a primera hora de la mañana, desnudos o con ropa ligera, en posición de decúbito en los pacientes menores de 2 años y en bipedestación en los mayores de esa edad, en básculas homologadas modelo SECA gmbh 375®. La talla de los pacientes menores de 2 años se obtuvo midiendo la longitud entre la parte superior de la cabeza y el talón, en posición horizontal con tallímetro ASMEDIC® modelo T101. Los niños mayores de 2 años se tallaron de pie, con tallímetros homologados modelo SECA gmbh 797®.
Recogida de datosSe recogieron variables clínicas y demográficas de cada paciente, incluyendo mediciones antropométricas expresadas como peso en kg, talla en cm, índice de masa corporal (IMC), e índice Waterlow de peso.
El índice Waterlow de peso evalúa el estado nutricional del paciente teniendo en cuenta el peso actual en relación con la mediana de peso de la población de referencia correspondiente a la talla. Según este índice, se clasifica el estado nutricional en sobrepeso/obesidad (>100%), estado nutricional normal (90-100%), desnutrición leve (80-90%), desnutrición moderada (70-80%) y desnutrición grave (<70%)5.
El IMC se calculó según el cociente de peso/talla2 (kg/m2). Se registró el peso, talla e IMC según las tablas de Carrascosa de 201029.
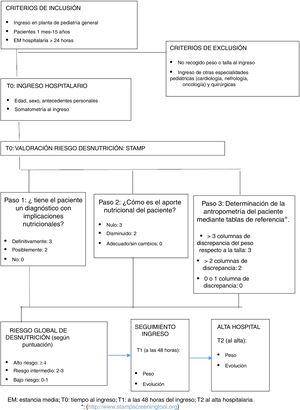
Se diseñó una hoja de recogida de datos específica para este estudio en la que las medidas antropométricas fueron registradas en distintos tiempos: T0 (en el momento del ingreso), T1 (a las 48 h del ingreso) y T2 (en el momento del alta). También se registraron otros datos como el aporte nutricional durante el ingreso, el tiempo de estancia hospitalaria, el motivo de ingreso o la existencia de enfermedades de base. La gravedad del paciente fue definida siguiendo las escalas validadas con puntuación de Wood-Downes ≥ 8 en pacientes con bronquiolitis o Pulmonary Score mayor o igual a 7 (en el caso de crisis asmática). El resto de las enfermedades se consideró grave si requerían ingreso en Unidad de Cuidados Intensivos Pediátricos (UCIP). Dentro de los pacientes respiratorios graves, se diferenciaron los que precisaron oxigenoterapia de alto flujo (OAF) en plantas de Pediatría de los que precisaron ingreso en UCIP (fig. 1).
Cribado nutricionalSe evaluó el riesgo de desnutrición de los pacientes incluidos en nuestro estudio con la herramienta de cribado nutricional pediátrico denominada STAMP validada en castellano en ese mismo año en niños españoles entre 1 mes y 18 años30.
El cribado STAMP permite detectar al paciente en riesgo de desnutrición al ingreso y establece las pautas en función de la puntuación asignada. Para ello, evalúa 3ítems: si la enfermedad del ingreso tiene implicaciones nutricionales; el aporte nutricional recibido en los días previos y la discrepancia de percentiles del peso y talla del paciente según las columnas de la escala (fig. 1 http://www.stampscreeningtool.org31). A cada uno de los parámetros mencionados se le asigna una puntuación determinada que oscila entre 0 y 9, con lo que se obtiene una puntuación final que establece el riesgo nutricional del paciente: riesgo alto (≥4 puntos), medio (2-3 puntos) o bajo (0-1 puntos)24,30 (fig. 1). Las recomendaciones son que aquellos pacientes con alto riesgo nutricional deben ser valorados por un nutricionista pediátrico, quien determinará las medidas dirigidas a disminuir el riesgo de desnutrición durante el ingreso24,30. Los pacientes con un riesgo medio deben ser valorados por el pediatra de la planta de hospitalización y deben ser medidos de nuevo con STAMP en los siguientes 3 días y, en aquellos con riesgo bajo, se realizará control de STAMP semanal24,30.
Previamente a la implantación de este cribado nutricional se realizaron sesiones educativas sobre su uso correcto a todo el personal de enfermería y médico de la planta de hospitalización. Las mediciones de peso y talla fueron realizadas por el personal de enfermería y auxiliares y el cribado nutricional por el personal médico.
Análisis estadísticoSe realizó el análisis estadístico de los datos recogidos con el programa SPSS, versión 22 (IBM SPSS Statistics, Armonk, NY, EE. UU.) y GraphPad Prism version 7 (La Jolla CA, EE. UU.). Las variables cuantitativas se expresaron como media y desviación estándar o mediana y rango intercuartílico, según la distribución normal o no de la muestra. Las variables cualitativas se expresaron como porcentajes. Para comparar las variables categóricas se utilizaron los test de chi cuadrado y Fisher. Para las variables continuas, la U de Mann Whitney y el test de Kruskall-Wallis. El grado de correlación entre variables cuantitativas se analizó con la prueba de Spearman. Para el estudio de la estancia media según el grado de desnutrición se utilizó la curva de Kaplan-Meier.
Se realizó un estudio comparativo bivariante y posteriormente multivariante. Así, para valorar los factores que podrían condicionar la estancia media de los pacientes se construyó un modelo probabilístico de regresión lineal, en el que se incluyeron como covariables todas las variables con significación estadística y las clínicamente relevantes como edad, sexo, enfermedad de base, aporte nutricional al ingreso y valor del índice STAMP al ingreso. Después, se construyó un modelo de regresión logística en el que la variable dependiente fue la gravedad y en el que se incluyeron como covariables la edad y el índice STAMP al ingreso. Los resultados se expresaron en la regresión lineal como coeficientes β y t, y en la regresión logística como OR e IC 95%. La bondad del ajuste del modelo fue evaluada mediante la R2 o la R2 de Nagelkerke. Se descartó colinealidad en todos los modelos. Se consideró estadísticamente significativa una p < 0,05. El estudio fue aprobado por el Comité Ético de Investigación Clínica de nuestro centro (CEIC 286/17).
ResultadosGeneralesDurante el periodo de estudio (octubre-diciembre de 2017) ingresaron en las plantas de hospitalización de Pediatría General 568 pacientes, de los que cumplieron criterios de inclusión en este estudio 200 pacientes. El 55% fueron varones, con una mediana de edad de 15,8 meses (RIQ 2,5-42,8). La estancia media fue de 3 días (RIQ 1-18 días). La mayoría de los pacientes eran niños previamente sanos y solo el 29,5% tenía enfermedad de base, de los que el 7,5% eran prematuros. El principal diagnóstico al ingreso fue enfermedad respiratoria aguda (68%) y de ellos precisaron OAF un 10%. El 7,5% de los pacientes de esta cohorte precisó ingreso en UCIP.
Estado nutricionalEl 1,5% de la muestra tenía un índice de Waterlow de peso <70% al ingreso (desnutrición grave) y un 45,5% tenían sobrepeso u obesidad.
El 48,3% de los pacientes presentaba un alto riesgo de desnutrición, con una puntuación de STAMP ≥ 4; el 48,2% tenían riesgo moderado (STAMP = 2-3) y solo un 3,5% riesgo leve de desnutrición (STAMP = 0-1). Las puntuaciones obtenidas de los diferentes ítems del STAMP se exponen en la tabla 1.
Puntuaciones obtenidas en los diferentes ítems del STAMP en los pacientes del estudio
| Ítem STAMP | 0 puntos | 2 puntos | 3 puntos |
|---|---|---|---|
| • Diagnóstico con implicaciones nutricionales | No: 5% | Posible: 82% | Definitivo: 13% |
| • Aporte nutricional del paciente | Adecuado: 55% | Disminuido: 42% | Nulo: 2,5% |
| • Antropometría del paciente | 0-1 columna: 88,5% | >2 columnas: 5% | >3 columnas: 6,5% |
Durante el ingreso hospitalario, casi un 31% de los pacientes mantuvieron una ingesta alimentaria inferior al 50% de la habitual en sus condiciones basales tras el tercer día de ingreso según los registros de enfermería, y solo un 2,5% de ellos recibieron suplementos nutricionales. Los diferentes parámetros nutricionales en los distintos tiempos del estudio se muestran en la tabla 2.
Parámetros nutricionales en los distintos tiempos del estudio
| Al ingreso (T0) | A las 48 horas del ingreso (T1) | Al alta (T2) | p | |
|---|---|---|---|---|
| IMC | 15,9 (14,4-17,7) | 16,2 (13,8-17,8) | 15,9 (14,9-17,7) | 0,94 |
| Percentil de IMC | 38,5 (17-83,2) | 38 (15,2-79) | 38 (15-93) | 0,85 |
| Waterlow de peso | 98,4 (88,3-113,8) | 100,6 (87,8-117,9) | 101,3 (89,1-113,6) | 0,92 |
Los resultados se expresan en medianas (p25-75).
IMC: índice de masa corporal.
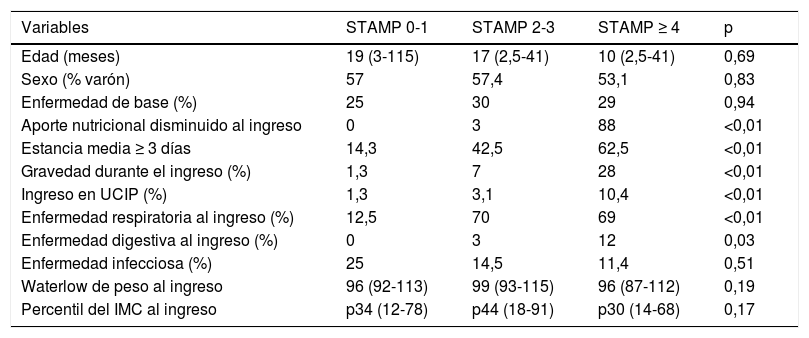
Se realizó un estudio comparativo según la puntuación de la herramienta STAMP, así se dividió la cohorte en 3grupos: STAMP 0-1, STAMP 2-3 y STAMP ≥ 4 (tabla 3). Los 3grupos fueron comparables en lo referente a edad, sexo y enfermedad de base.
Estudio comparativo según la puntuación de la herramienta STAMP al ingreso
| Variables | STAMP 0-1 | STAMP 2-3 | STAMP ≥ 4 | p |
|---|---|---|---|---|
| Edad (meses) | 19 (3-115) | 17 (2,5-41) | 10 (2,5-41) | 0,69 |
| Sexo (% varón) | 57 | 57,4 | 53,1 | 0,83 |
| Enfermedad de base (%) | 25 | 30 | 29 | 0,94 |
| Aporte nutricional disminuido al ingreso | 0 | 3 | 88 | <0,01 |
| Estancia media ≥ 3 días | 14,3 | 42,5 | 62,5 | <0,01 |
| Gravedad durante el ingreso (%) | 1,3 | 7 | 28 | <0,01 |
| Ingreso en UCIP (%) | 1,3 | 3,1 | 10,4 | <0,01 |
| Enfermedad respiratoria al ingreso (%) | 12,5 | 70 | 69 | <0,01 |
| Enfermedad digestiva al ingreso (%) | 0 | 3 | 12 | 0,03 |
| Enfermedad infecciosa (%) | 25 | 14,5 | 11,4 | 0,51 |
| Waterlow de peso al ingreso | 96 (92-113) | 99 (93-115) | 96 (87-112) | 0,19 |
| Percentil del IMC al ingreso | p34 (12-78) | p44 (18-91) | p30 (14-68) | 0,17 |
Las variables cuantitativas se analizaron usando el test de Kruskal-Wallis y las variables categóricas usando los test de Fisher o chi cuadrado. Se expresan los datos como medianas y percentiles 25%-75% o como porcentajes.
IMC: índice de masa corporal; UCIP: ingreso en unidad de cuidados intensivos.
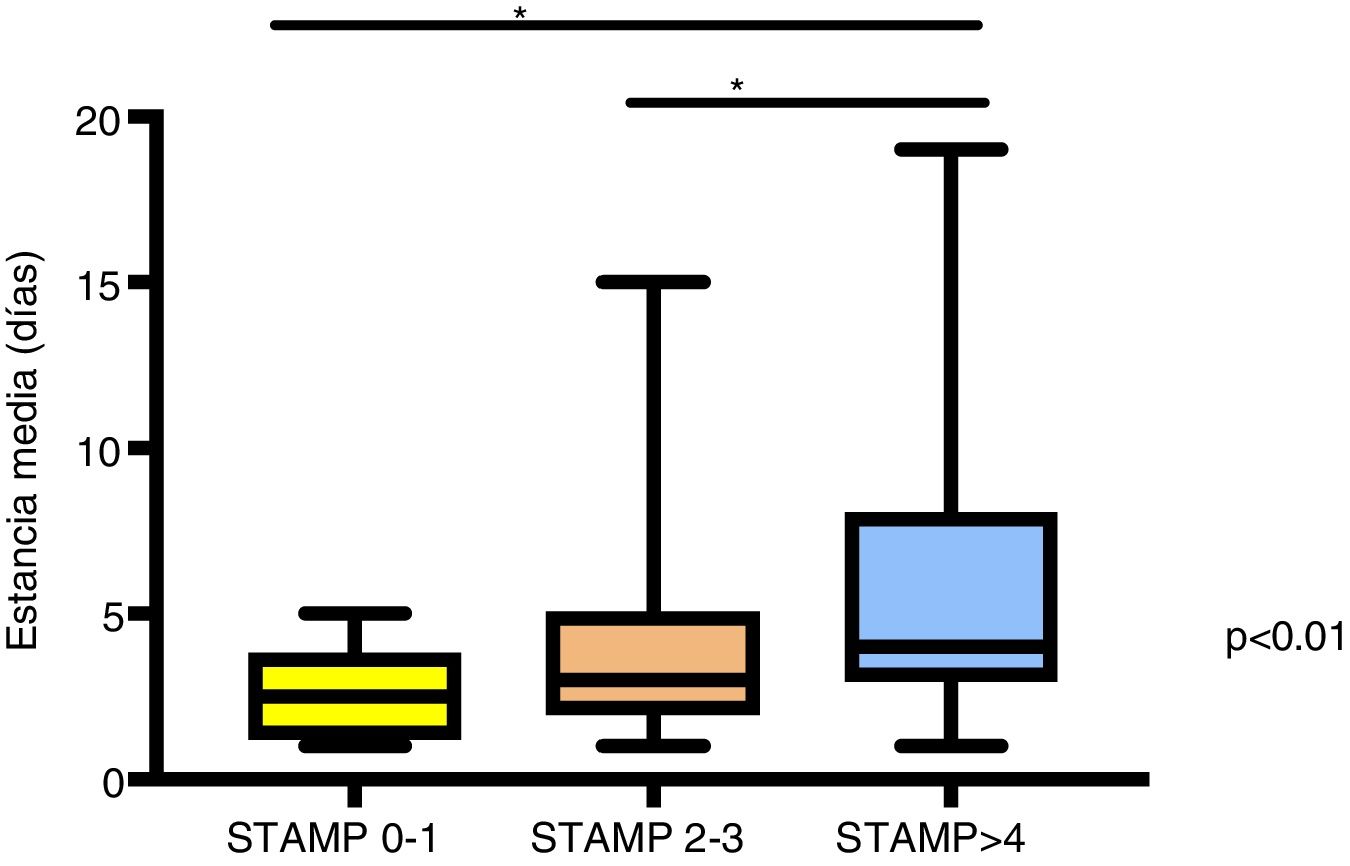
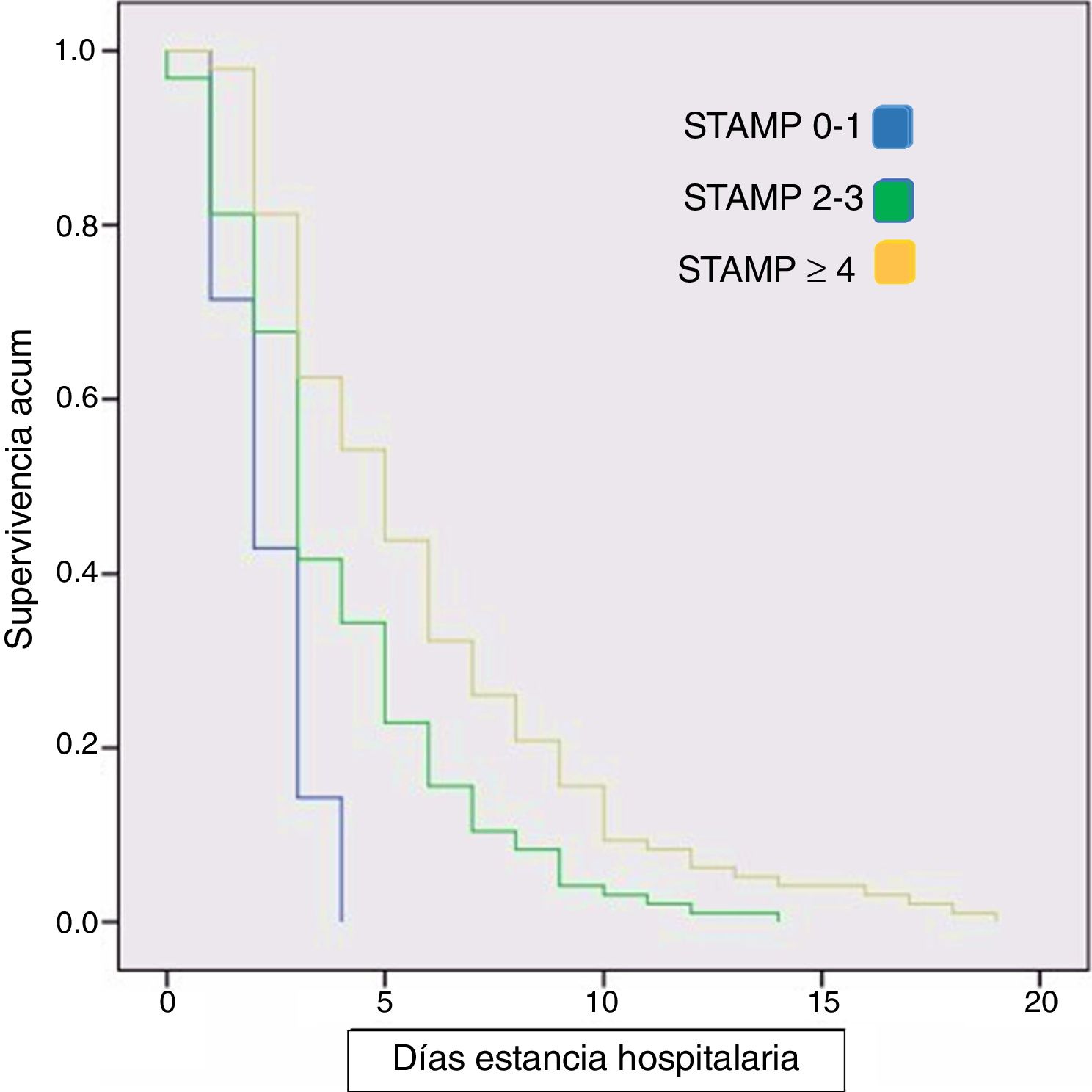
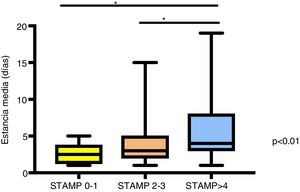
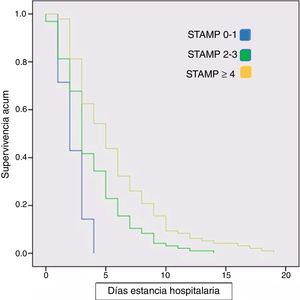
Encontramos que los pacientes con puntuaciones más altas del índice STAMP presentan mayor estancia media (fig. 2), mayor necesidad de ingreso en UCIP y mayor porcentaje de gravedad durante el ingreso (p < 0,01). Se obtuvo un coeficiente de correlación (rho Spearman) entre la puntuación STAMP y la estancia media de r = 0,3 y p < 0,01). Se ha realizado un estudio de correlación de Spearman entre STAMP y el IMC (p = 0,05; r = −0,14) y entre STAMP y Waterlow (p = 0,08; r = −0,12) sin obtener correlación relevante o estadísticamente significativa. Además, se construyó una curva de Kaplan-Meier en la que se refleja el tiempo de cada paciente hasta el alta hospitalaria según su puntuación STAMP al ingreso. En esta curva se objetivó que a mayor puntuación del índice nutricional STAMP la estancia media era mayor (fig. 3). Sin embargo, no encontramos diferencias significativas en la estancia media según la clasificación de Waterlow para peso.
Estudio comparativo de los días de estancia media según el riesgo de desnutrición en el momento del ingreso.
Mediana y rangos intercuartílicos de los días estancia media en niños con diferentes puntuaciones de la herramienta STAMP en el momento del ingreso hospitalario. Se utilizó el test de Kruskal-Wallis para el análisis. Los asteriscos indican significación estadística con valor de p < 0,01.
Los niños con enfermedad de base tuvieron más riesgo de desnutrición al ingreso (STAMP > 2 puntos) (80 vs. 48,9%; p = 0,02).
Estudio multivarianteEn el modelo de regresión lineal, la estancia media fue la variable dependiente y encontramos que el sexo varón (t = 2,4; p = 0,01), la mayor puntuación en el índice STAMP en T0 (t = 3,5 y p = 0,01) y la gravedad (t = 7,8 y p < 0,0001) son las covariables que se asocian con mayor estancia media.
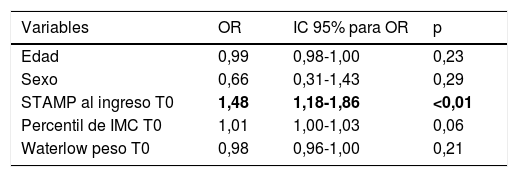
En el modelo de regresión logística la gravedad fue la variable dependiente y encontramos que la mayor puntuación en el índice STAMP en T0 (odds ratio [OR]: 1,48; IC 95%: 1,18-1,86; p = 0,01) es la covariable que se asoció con mayor gravedad. El IMC y el Waterlow de peso no parecen ser covariables asociadas a gravedad (tabla 4).
Covariables asociadas con la gravedad en el análisis multivariante de regresión logística:
| Variables | OR | IC 95% para OR | p |
|---|---|---|---|
| Edad | 0,99 | 0,98-1,00 | 0,23 |
| Sexo | 0,66 | 0,31-1,43 | 0,29 |
| STAMP al ingreso T0 | 1,48 | 1,18-1,86 | <0,01 |
| Percentil de IMC T0 | 1,01 | 1,00-1,03 | 0,06 |
| Waterlow peso T0 | 0,98 | 0,96-1,00 | 0,21 |
La edad, el percentil de IMC, el Waterlow de peso y la puntuación STAMP al ingreso fueron analizadas como variables continuas, mientras que el sexo es una variable categórica. Los caracteres resaltados en negrita indican aquellos parámetros que resultaron significativos en el análisis ajustado.
IC: intervalo de confianza; IMC: índice de masa corporal; OR: odds ratio.
R2 de Nagelkerke: 0,26.
El principal objetivo de este estudio fue describir el riesgo de desnutrición de los pacientes hospitalizados en una planta de Pediatría General, así como analizar la relación entre la desnutrición y la evolución clínica de los pacientes. Encontramos que el 48% de los pacientes ingresados se encuentran en alto riesgo de desnutrición y que los pacientes con puntuaciones elevadas en la herramienta STAMP presentan mayor estancia media, necesidad de OAF e ingreso en UCIP. En estudios previos19 el riesgo de desnutrición moderada-grave al ingreso es también elevado, estimado alrededor del 70-75% según grupos de edad.
Cabe destacar la posible valoración subjetiva con la que el personal sanitario podría evaluar tanto la afectación por la enfermedad como el aporte nutricional en los días previos (ítems 1 y 2 del STAMP). Únicamente el ítem 3 tiene una puntuación más objetiva basada en la discrepancia de percentiles de peso y talla según unos valores establecidos y es el ítem que se muestra menos alterado en nuestra población. Todos estos factores podrían estar aumentando la sensibilidad de la herramienta STAMP, lo cual supone una ventaja, dado que es una herramienta destinada al cribado. Esto hace que el personal sanitario esté más alerta ante el posible riesgo de desnutrición a pesar de que la población mayoritaria que ingresa tiene sobrepeso u obesidad según los resultados de Waterlow.
Estudios previos7 muestran como la suplementación oral precoz se correlaciona con una disminución del tiempo de estancia hospitalaria y con la disminución de los costes económicos, por lo que sería necesario implantar medidas nutricionales en estos pacientes en los que se detecte un riesgo de desnutrición.
Nuestros resultados revelan que los niños con enfermedad de base tienen un mayor riesgo de desnutrición según el cribado STAMP. Este dato es concordante con estudios previos1 que muestran como los pacientes con enfermedad crónica tenían más riesgo de desnutrición (91 vs. 45%), si bien se utilizaron otras herramientas de cribado nutricional como el STRONGkids o el PYMS (Pediatric Yorkhill Malnutrition Score).
Este estudio es el primero en evaluar en Pediatría el cribado nutricional STAMP como factor predictor de estancia media hospitalaria, así como de gravedad del ingreso. Sin embargo, podría ser que la puntuación STAMP se correlacionase más con la gravedad y que sea esta la que determine mayores tiempos de ingreso hospitalario, aunque ambos factores (STAMP y gravedad al ingreso) contribuyen de forma significativa a la estancia media en el análisis multivariante. Estudios previos correlacionan el estado nutricional medido por IMC2,32 con mayor tiempo de estancia hospitalaria, que es 1,6 veces mayor en niños con desnutrición grave2. Nuestro estudio evidencia una correlación débil del IMC con la estancia media, pero no con la gravedad clínica, por lo que parece que la puntuación STAMP es mejor que el IMC en cuanto a la correlación con la gravedad y la estancia hospitalaria. Otros estudios1 que usan el cribado STRONGkids también concluyen que los pacientes con más riesgo de desnutrición tienen mayores estancias hospitalarias. Sin embargo, el estudio DHOSPE, que emplea la herramienta STAMP, no evalúa esta correlación con la estancia media ni con la gravedad. Los parámetros bioquímicos, como proteínas séricas, electrólitos, triglicéridos, no permiten correlacionar con el tiempo de estancia hospitalaria o con datos de mortalidad, según estudios previos7,16.
La correlación del estado nutricional con mayores tiempos de estancia hospitalaria implica también un mayor gasto económico en estos pacientes. Los estudios económicos previos estiman que la malnutrición asociada a la enfermedad en niños hospitalizados supone un 5,6% del coste hospitalario total, con un coste extra anual de hasta 80 millones de euros3.
Está descrito que el estado de desnutrición conlleva un mayor riesgo de infecciones por la inmunosupresión, que condiciona mayores tiempos de ventilación mecánica y, por tanto, mayor gravedad del ingreso hospitalario. Nuestro estudio confirma que el cribado nutricional STAMP se asocia con la gravedad del ingreso medido por mayor necesidad de OAF o mayor necesidad de ingreso en UCIP.
El screening nutricional debería ser rutinario durante el ingreso hospitalario si bien no siempre es así, como constatan nuestros resultados, quizás por la presión asistencial, al tratarse de la temporada de epidemia respiratoria, que coincide con la época de mayor ocupación hospitalaria. Se cree que el uso de herramientas para valorar el riesgo de desnutrición con docencia previa al personal aumenta la concienciación de los profesionales sanitarios sobre la importancia de recoger al ingreso los datos correspondientes a las medidas antropométricas, por lo que creemos conveniente seguir insistiendo en estas intervenciones educativas.
LimitacionesLa principal limitación del estudio es que se trata de un estudio unicéntrico con una muestra relativamente pequeña de pacientes. Esta muestra quizá sea poco representativa del total de niños hospitalizados en el centro, dado que se excluye a pacientes de otras especialidades. Solamente se recogieron datos antropométricos en el 35% de los pacientes que ingresaron en el periodo de tiempo analizado, por lo que los resultados podrían no reflejar el estado nutricional del total de los niños que ingresan en el hospital. Por ello, los resultados descriptivos de la muestra no permiten establecer una prevalencia real de riesgo nutricional de los pacientes ingresados para comparar con los estudios previos. El escaso registro de datos antropométricos en los pacientes que ingresan podría suponer un sesgo de selección del estudio. La falta de registros de peso en los distintos tiempos limita también la capacidad de evaluar la pérdida o ganancia de peso durante el ingreso. Sin embargo, se trata de un diseño prospectivo en el que se confirma por primera vez la relación entre el cribado nutricional STAMP y los parámetros de gravedad y estancia media.
ConclusionesEl riesgo de desnutrición al ingreso medido según el cribado nutricional STAMP se asocia con una mayor estancia media y mayor gravedad. Los niños con enfermedad de base tienen más riesgo de desnutrición según el cribado STAMP. Es importante evaluar el riesgo de desnutrición al ingreso, dado que este influye en la evolución de la enfermedad y en la estancia hospitalaria, así como aplicar medidas nutricionales en estos pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.