Las invaginaciones intestinales que vemos habitualmente son procesos graves de curso agudo. Por contraposición, nos resultan menos familiares las invaginaciones subagudas y crónicas, más propias de la edad adulta, y cuya expresión clínica difiere sustancialmente de las invaginaciones agudas.
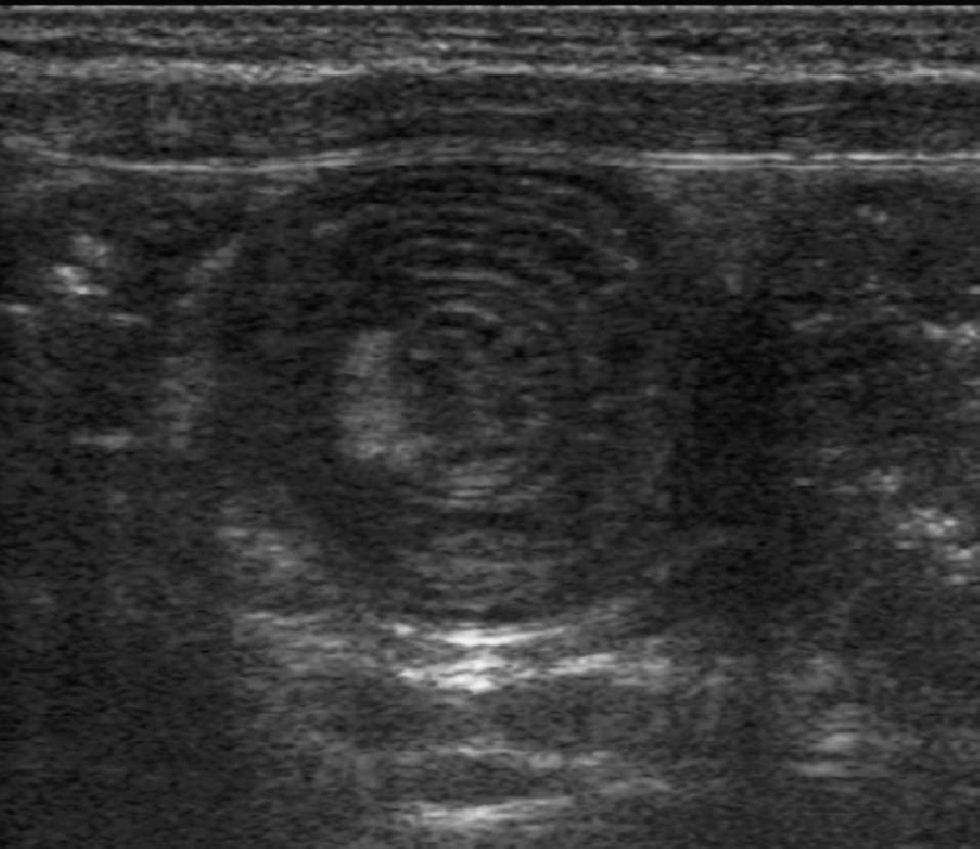
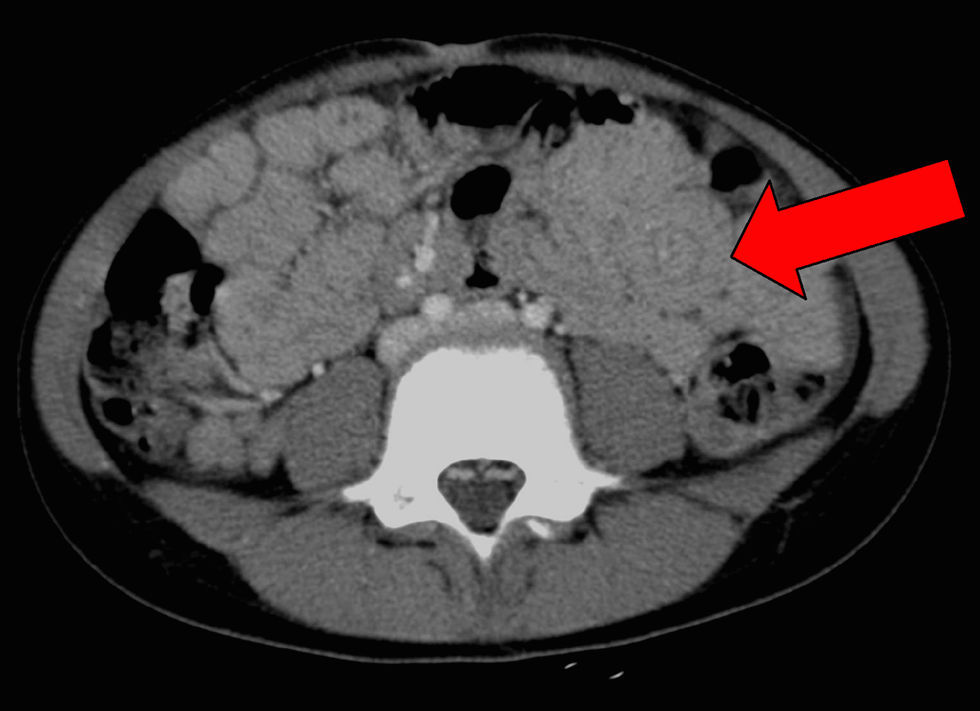
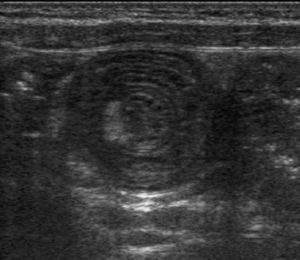
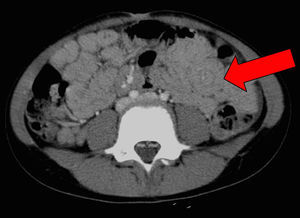
Se trata de una niña de 7 años de edad, sin antecedentes familiares ni personales de interés, se derivó a la consulta de gastroenterología infantil por presentar, desde hacía 2 meses, dolor abdominal periumbilical de tipo cólico, hiporexia, vómitos intermitentes y pérdida de 4kg de peso. La madre, además, refería un cambio en el ritmo, frecuencia y consistencia en las heces de la niña, que había pasado de emitir una deposición dura cada 2 días a emitir 4–5 deposiciones diarias, pastosas, abundantes, con moco. Previamente a la derivación, su pediatra había solicitado coprocultivos, estudio para virus y parásitos en heces, y todos éstos resultaron negativos. La exploración física mostró una paciente normoconfigurada, con un abdomen blando, depresible, sin masas ni visceromegalias. Desde la consulta se solicitó una serie de pruebas analíticas (hemograma, bioquímica general, inmunoglobulina A total, anticuerpos de enfermedad celíaca, perfil tiroideo, y coprocultivos para parásitos, bacterias y virus) y una ecografía abdominal. El resultado de los análisis de sangre y heces fue anodino, con excepción de los valores de las aminotransferasas AST y ALT, que resultaron discretamente elevados (67UI/l y 72UI/l, respectivamente). Los anticuerpos de celíaca fueron negativos. La ecografía abdominal mostró una imagen en rosquilla, correspondiente a una invaginación ileoileal con perfusión intestinal adecuada y varias adenopatías mesentéricas subcentimétricas (fig. 1). Una TC de abdomen y pelvis confirmó la presencia de una invaginación ileoileal (fig. 2) y de las pequeñas adenopatías mesentéricas, sin otros hallazgos de interés. Doce horas después, la imagen persistía sin modificación alguna. A pesar de que la perfusión seguía siendo adecuada, se optó por reducir quirúrgicamente la invaginación ileoileal por laparotomía transversa. Se aprovechó el acto quirúrgico para biopsiar una adenopatía mesentérica, cuya histología mostró un parénquima ganglionar linfático con hiperplasia folicular de predominio paracortical de carácter reactivo e inespecífico. No se vieron granulomas, parásitos ni signos indicativos de malignidad. La evolución clínica de la niña fue muy satisfactoria. A las 24h de la intervención recuperó el tránsito intestinal. La tolerancia enteral fue muy buena inicialmente y después se consolidó. La sintomatología de dolor, vómitos y diarrea desapareció de forma completa. A las 2 semanas de la analítica inicial se repitió el perfil hepático y se pidió una serología básica de virus hepatotropos, que fue normal.
La invaginación intestinal es un proceso caracterizado por la introducción de un segmento intestinal en otro inmediatamente distal a este. Este hecho deriva en una obstrucción del drenaje venoso en primera instancia y en una posterior edematización de la pared, obstrucción intestinal e isquemia1.
Las invaginaciones intestinales son la causa principal de obstrucción intestinal entre los 3 meses y los 6 años de edad, si bien hay un pico de máxima incidencia durante el primer año de vida; en concreto, entre los 5–10 meses1. La mayoría de estas son idiopáticas, aunque hay casos secundarios a diversos procesos, como el divertículo de Meckel, las adenopatías mesentéricas, la gastroenteritis por Rotavirus o la púrpura de Schönlein Henoch. De manera especial, en niños mayores de 6 años, interesa descartar que sean a un linfoma1.
El curso de la mayoría de las invaginaciones infantiles es agudo e incluye manifestaciones clínicas clásicas, como crisis de llanto paroxístico con encogimiento o estiramiento de piernas, irritabilidad, vómitos, palidez, taquicardia, sudación, letargia y emisión de deposiciones hemorrágicas en jalea de grosella1. No obstante, ya en 1955, los doctores Duncan Macaulay y Thomas Moore expusieron en un artículo que las invaginaciones intestinales infantiles podían no seguir este curso abrupto típico, sino que podían demorarse más en el tiempo. Y que estas invaginaciones subagudas (7–14 días)/crónicas (más de 14 días) cursaban con vómitos, masa palpable, dolor abdominal de tipo cólico de presentación intermitente, hiporexia, melenas, pérdida de peso, irritabilidad o diarrea. Ellos concluyen, a la luz de los datos disponibles en su ámbito por aquel entonces, que en los niños menores de un año las invaginaciones prolongadas son un 3% del total y que por encima del año de vida constituyen un 10% de todas2. Esto es un porcentaje nada desdeñable. Artículos posteriores no han hecho sino confirmarlo, y han hecho hincapié en que los pacientes afectados de una invaginación subaguda o crónica presentan típicamente un cuadro de dolor abdominal de tipo cólico, vómitos, pérdida de peso y heces esteatorreicas, hecho que suele demorar el diagnóstico si no pensamos en esta3–6.
Para diagnosticar cualquier tipo de invaginación, la prueba de elección es la ecografía abdominal, en la que podemos advertir los signos del donut o rosquilla (2 anillos de baja ecogenicidad separados por un anillo hiperecoico), así como la imagen en seudorriñón (capas hiperecoicas e hipoecoicas superpuestas). La ecografía es una prueba que ha demostrado una alta sensibilidad. En la radiología convencional podemos advertir signos indirectos de invaginación, como la ausencia de neumatización del marco cólico o el efecto masa en vacío o flanco derechos7,8. En casos dudosos, y en especial en niños mayores y adultos, se está utilizando de manera creciente la TC9.
El tratamiento de las invaginaciones agudas depende de la localización de estas y del estado de perfusión del tramo afectado. Si la zona es accesible y hay un adecuado flujo, se puede optar por una reducción hidrostática o neumática conservadora10,11. En el caso de las invaginaciones crónicas, dada la larga evolución de estas, así como la posibilidad de que sean secundarias a diversas causas orgánicas, se aconseja tratamiento quirúrgico como primera posibilidad10,11. De tal modo, en nuestro caso nos decantamos por la reducción quirúrgica. En el momento actual, algunos centros están comunicando unos resultados prometedores con técnicas laparoscópicas, en especial en niños mayores, si bien esta práctica no se ha generalizado de manera universal10.