El objetivo del presente estudio es la valoración mediante la ecografía pulmonar de la profundidad del tubo endotraqueal (TET) durante el procedimiento de Intubation-Surfactant-Extubation (INSURE).
Material y métodosLa profundidad de inserción del TET se calculó mediante el peso del neonato (profundidad de inserción [cm] = peso [kg]+5,5). Después de la intubación, la profundidad del TET fue valorada por 2 neonatólogos independientes mediante la auscultación bilateral y la ecografía pulmonar.
ResultadosDoce neonatos con membrana hialina fueron reclutados. En 2 casos la ecografía pulmonar ayudó a posicionar correctamente el TET. Todos los pacientes presentaron una buena evolución con una radiografía y una ecografía pulmonar normal al alta.
ConclusionesLa ecografía pulmonar es una técnica segura y no invasiva útil en situaciones donde la radiografía de tórax no se usa habitualmente, siendo además rápida y libre de radiación.
The aim of this study is to assess the usefulness of lung ultrasound (LUS) to estimate the endotracheal tube (ETT) depth position during the Intubation-Surfactant-Extubation (INSURE) procedure.
Material and methodsThe ETT insertion depth was estimated using the weight (insertion depth (cm)=weight (kg)+5.5). After intubation two independent neonatologists using bilateral auscultation or LUS checked the ETT depth.
ResultsTwelve newborns with respiratory distress syndrome were included. In two cases LUS helped to correctly replace the ETT. All the patients progressed well, with normal x-ray and LUS before discharge.
ConclusionsLUS appears to be a safe and non-invasive technique and is useful in clinical situations were x-ray is not routinely performed, as it is fast and radiation free.
El síndrome de distrés respiratorio (SDR) o membrana hialina se produce por un déficit de surfactante1. El tratamiento incluye la ventilación no invasiva o la ventilación mecánica y dependiendo de las necesidades de oxígeno el surfactante exógeno. En la última década la administración precoz de surfactante mediante un período breve de intubación seguido de una rápida extubación a ventilación no invasiva Intubation-Surfactant-Extubation (INSURE) se ha convertido en una práctica estándar2 en las unidades de neonatos.
Uno de los principales riesgos de este procedimiento es la administración selectiva de surfactante en un pulmón, dado que la radiografía de tórax no se realiza de forma rutinaria durante este procedimiento.
La ecografía pulmonar ha demostrado su utilidad para el diagnóstico del SDR en neonatos3 y también para evaluar la posición del tubo endotraqueal tanto en adultos como en niños4.
En el presente artículo describimos la utilidad de la ecografía pulmonar durante el procedimiento de INSURE, para ayudar a evitar la administración selectiva de surfactante en un solo pulmón.
Material y métodosEl estudio se realizó entre enero y diciembre del 2014 en el Hospital Sant Joan de Déu (Esplugues de Llobregat, Barcelona), un hospital de tercer nivel con 3.300 partos cada año y una unidad de cuidados intensivos neonatales (UCIN) con una tasa de ingresos de 700 pacientes al año.
Se obtuvo el consentimiento de los padres y los investigadores recibieron la autorización del comité de ética del centro.
Los pacientes incluidos en el estudio fueron aquellos diagnosticados de SDR mediante clínica y radiografía. El criterio para la realización del procedimiento INSURE dependió del neonatólogo responsable del paciente. En nuestra unidad el criterio para la administración de surfactante en pacientes neonatos mayores de 32 semanas y con un peso superior a 1.000 g la necesidad de una FiO2 > 0,4, con una presión alveolar media de >6cmH2O y una radiografía de tórax compatible con un patrón de SDR. Durante el procedimiento de INSURE el TET es comprobado mediante auscultación bilateral y sin la realización de radiografía de tórax, dado que el objetivo es una extubación precoz después de la administración del surfactante.
Un neonatólogo consultor senior supervisó el procedimiento, mientras un alumno máster en neonatología realizaba el procedimiento. Los neonatos con ventilación no invasiva recibieron sedación de acuerdo con el protocolo de la UCIN, procediéndose posteriormente a la intubación. La distancia del TET se estimó usando el peso (profundidad inserción [cm]=peso [kg]+5,5), que es el método usado para calcular la distancia inicial de fijación del TET en nuestra unidad según recomendaciones de la Sociedad Española de Neonatología5; la intubación se confirmó mediante la auscultación pulmonar bilateral por otro neonatólogo ciego a la distancia del TET, sin modificarse la distancia y anotándose si se consideraba que había asimetría en la auscultación. Una vez comprobada la distancia del TET, se procedió a la realización de una ecografía pulmonar por un neonatólogo experto en ecografía pulmonar y ciego a la distancia del TET y al resultado de la auscultación bilateral.
La ecografía pulmonar se realizó con un equipo portátil (Siemens Acuson X300, Siemens Healthcare GmbH, Erlangen, Germany) con una sonda lineal de 10 MHz adecuada para la correcta visualización de estructuras superficiales. La sonda se colocó para la ecografía traqueal a nivel supraesternal y para la ecografía pulmonar en un plano longitudinal a nivel de la línea media axilar en ambos hemitórax.
Para verificar la correcta intubación mediante ecografía pulmonar fue necesaria la visualización de cuatro ítems:
- –
Identificación de la punta del TET a nivel de la tráquea.
- –
Signo del «deslizamiento pulmonar» bilateral: signo que refleja el roce entre la pleura parietal y la visceral durante la inspiración y la espiración.
- –
Excursión diafragmática bilateral.
- –
Signo del «pulso pulmonar»: signo que se evidencia en ausencia de deslizamiento pulmonar, permitiendo la correcta visualización del latido cardíaco a nivel de la línea pleural. Este signo refleja una intubación selectiva del pulmón contralateral.
En los casos en que se objetivó una ausencia unilateral de «deslizamiento pulmonar», de excursión diafragmática y/o se visualizó el «pulso pulmonar», el TET fue retirado hasta que se normalizó el patrón ecográfico.
Posteriormente, se procedió a la administración de surfactante curosurf (200mg/kg), monitorizándose el procedimiento ecográficamente.
Previo al alta, se realizó una nueva ecografía pulmonar de comprobación para valorar el patrón pulmonar.
ResultadosDoce pacientes (tabla 1) cumplieron los criterios para la realización del procedimiento INSURE. En todos los casos se procedió a la intubación de forma exitosa y el tubo se colocó a la distancia estimada por el peso.
La edad media de los pacientes fue de 33 semanas (rango: 32-34), con un peso medio de 1.384 g (rango 1.100-2.150), siendo la distribución por sexo 7 varones y 5 mujeres. Nueve pacientes habían recibido corticoides prenatales y en 7 casos el parto fue mediante cesárea. El tiempo medio entre el nacimiento y la surfactación fue de 90 min (rango: 60-120).
La auscultación pulmonar confirmó la correcta intubación endotraqueal en todos los pacientes, pero en uno de los casos se sospechó intubación selectiva del pulmón derecho.
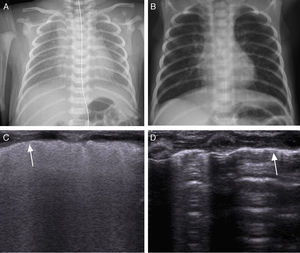
La ecografía pulmonar objetivó un patrón compatible con SDR en todos los casos (fig. 1C): líneas B compactas, difusas y simétricamente distribuidas en ambos pulmones con una línea pleural engrosada e irregular. En todos los casos se verificó la posición transtraqueal del TET. El «deslizamiento pulmonar» derecho y la excursión diafragmática derecha fueron visibles en todos los casos durante la ventilación pero en 2 casos no se objetivó ni «deslizamiento pulmonar» izquierdo ni excursión diafragmática izquierda, objetivándose en ambos el signo del «pulso pulmonar». Uno de los 2 casos fue sospechado previamente mediante auscultación pulmonar.
A) Radiografía de tórax en un neonato con síndrome de distrés respiratorio. B) Radiografía de tórax del neonato en el momento del alta. C)Ecografía pulmonar longitudinal del mismo paciente, evidenciándose un patrón difuso y compacto de líneas La flecha indica la pleura engrosada e irregular. Una vez el paciente se encuentra intubado, es posible visualizar el «deslizamiento pulmonar» en ambos pulmones. D) Ecografía pulmonar longitudinal del paciente con una línea pleural normal ecogénica. Las líneas A son finas y paralelas unas a otras, pudiéndose observar en el pulmón el reflejo de sombra costal confirmando el patrón normal sin líneas B o líneas de cometa.
Una vez el TET fue retirado entre 0,5 y 1cm, el «deslizamiento pulmonar» bilateral y la excursión diafragmática bilateral confirmaron la correcta intubación bilateral, procediéndose a la administración de surfactante. Durante el procedimiento, la ecografía pulmonar no objetivó complicaciones, incluyendo intubación selectiva, neumotórax o extubación accidental. A nivel ecográfico no se objetivaron cambios en el patrón ecográfico durante la administración del surfactante ni inmediatamente después, tal como se ha descrito previamente en la literatura3. Después de la administración de surfactante los pacientes fueron extubados a ventilación no invasiva (en menos de 15 min), siguiendo el protocolo INSURE. Ninguno de los pacientes requirió de reintubación ni dosis extra de surfactante.
La ecografía pulmonar realizada antes del alta, reveló un patrón pulmonar normal (fig. 1D).
DiscusiónEn el presente estudio se ha valorado la utilidad de la ecografía pulmonar durante el procedimiento de INSURE para evitar la intubación pulmonar selectiva. En todos los casos la ecografía confirmó la correcta intubación mediante el «deslizamiento pulmonar» y la excursión diafragmática bilaterales. Es la primera vez en la literatura que se describe esta herramienta para monitorizar la surfactación en estos pacientes.
El SDR o membrana hialina es una patología pulmonar más característica de los prematuros extremos pero no es excepcional en los neonatos con un peso superior a 2.500 g6. Clásicamente su diagnóstico se ha realizado mediante radiografía de tórax, pero en los últimos años la ecografía pulmonar ha emergido como una herramienta útil para su identificación7.
La necesidad del tratamiento con surfactante en los pacientes con SDR, especialmente en los prematuros extremos, ha llevado a la búsqueda de nuevas técnicas de administración mínimamente invasivas para evitar complicaciones derivadas de la ventilación mecánica como la displasia broncopulmonar8. El método INSURE es una de esas técnicas. En la práctica diaria, antes de la administración del surfactante el TET se posiciona a una distancia de acorde con su peso estimado al nacimiento9 o según la edad gestacional10, y se verifica posteriormente mediante la auscultación pulmonar bilateral. Pero este método puede llevar a confusión, especialmente en aquellos pacientes prematuros extremos con escasa complianza pulmonar y afectados de SDR. Hay artículos que evidencian que hasta en un 55% de los casos las intubaciones selectivas pueden no diagnosticarse por auscultación11. Otro método aconsejado para confirmar la intubación es la capnografía, pero este método no puede distinguir entre una intubación selectiva o una correcta intubación bilateral. No solo eso, sino que además la posición del TET puede cambiar sustancialmente con los movimientos de cabeza, la administración de fármacos o las aspiraciones, llevando a intubación selectiva de un pulmón a complicaciones graves, como un neumotórax a tensión o una atelectasia.
En adultos, la ecografía pulmonar ha demostrado su utilidad para confirmar la intubación endotraqueal en múltiples situaciones12, incluyendo la intubación de emergencia13. Hay pocos estudios en niños14 y prácticamente ninguno en neonatos15. El criterio para identificar la correcta posición del TET es el «deslizamiento pulmonar» bilateral. Si no está presente en el pulmón izquierdo, puede indicar que el TET se encuentra en el bronquio derecho. Debe tenerse en cuenta que puede llegar a observarse un «deslizamiento pulmonar» bilateral si el paciente respira espontáneamente; por lo tanto, es necesaria una adecuada sedación para evitar un diagnóstico erróneo, así como una correcta observación con la inspiración y la espiración durante la ventilación mecánica.
El signo de «deslizamiento pulmonar» también se encuentra ausente en los casos de neumotórax, pero en estos no encontramos las líneas B típicas del SDR y, a diferencia de los pacientes con intubación selectiva, podemos evidenciar en el «punto de pulmón»16, un signo ecográfico patognomónico del neumotórax que es la presencia de aire entre las 2 pleuras y refleja el contacto entre la pleura visceral y la parietal durante la inspiración.
En nuestra pequeña serie también hemos observado el pulso pulmonar17, descrito previamente en la literatura en adultos como un signo de intubación selectiva18.
En todos los casos se objetivó la excursión diafragmática, confirmando esta señal como un método adicional al «deslizamiento pulmonar», como ya ha sido publicado en pacientes de mayor peso y edad19.
Copetti et al.3 describieron que no había cambios en el patrón pulmonar hasta 48 h después de la surfactación en los pacientes afectos del SDR. En nuestro grupo de pacientes, objetivamos un descenso en la necesidad de oxígeno junto con una mejoría en la complianza durante la administración del surfactante, pero no observamos cambios in vivo en el patrón ecográfico durante el procedimiento. Por lo tanto, a pesar de que la ecografía pulmonar podría ser una herramienta útil durante el procedimiento INSURE para evitar la intubación selectiva de un pulmón, esta no podría aplicarse para monitorizar otras técnicas de surfactación que no incluyan la intubación, como ahora la terapia de surfactación mínimamente-invasiva20, un procedimiento donde se realiza la administración del surfactante directamente a nivel endotraqueal con una sonda flexible o semirrígida sin tubo endotraqueal.
Reconocemos algunas limitaciones en el presente estudio. Nuestra muestra es pequeña y, a pesar de que los pacientes incluidos fueron prematuros (menos de 37 semanas), no incluimos pacientes prematuros extremos (menos de 32 semanas), precisamente aquellos que se beneficiarían más de esta herramienta, debido a que la intubación selectiva es más alta en este subgrupo de población.
A pesar de ello, la ecografía pulmonar ayudó a la correcta posición del TET en 2 pacientes y al ser una técnica libre de radiación puede ser útil como herramienta complementaria para confirmar la correcta intubación durante el procedimiento INSURE.
Creemos que futuras investigaciones con la ecografía pulmonar se tendrían que centrar en el uso para la correcta intubación en sala de partos, pudiendo ser una herramienta extremadamente útil en la reanimación neonatal.
En conclusión, la técnica INSURE guiada por ecografía en los neonatos es una técnica fácil de usar a pie de cama del paciente, que puede permitir detectar o evitar complicaciones como la intubación selectiva o la extubación accidental durante el procedimiento de surfactación.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de interés.
Queremos agradecer a la Fundación Andres Marcio por ayudar a la investigación en cardiología en el Hospital Sant Joan de Déu.