Lesiones por inhalación
La lesión por inhalación se define como una traqueobronquitis química que resulta de la inhalación de gas muy caliente y productos de una combustión incompleta, generalmente durante un incendio1,2. Un 2 % de los niños con quemaduras tienen lesiones por inhalación3, siendo más frecuentes cuanta mayor es la superficie corporal quemada4,5. En los pacientes quemados la lesión por inhalación es un determinante fundamental del aumento de morbilidad y mortalidad, siendo responsable de la mitad de las muertes de los pacientes quemados2,4.
El daño de la vía aérea y el pulmón depende de los componentes del humo inhalado, el grado de exposición y la respuesta del organismo. La lesión producida por el calor se limita en general a la zona de la vía aérea por encima de las cuerdas vocales, mientras que los vapores de gases irritantes producen irritación de la mucosa de la vía aérea superior e inferior2. La toxicidad varía según el tipo de humo, es decir de la materia que se quema (tabla 1). El uso actual de plásticos en la construcción hace que las lesiones por inhalación sean más graves que cuando se utilizaba madera2. Los gases solubles en agua, NH3, SO2, Cl2 y aldehídos (formaldehído, acetaldehído, butaldehído y acroleína), afectan sobre todo a las vías aéreas superiores, produciendo edema de mucosa, alteración del funcionamiento ciliar, ulceración y broncorrea. Los gases solubles en lípidos (N2O, fosgeno, ClH, aldehídos) son transportados por las partículas de carbón y llegan a zonas pulmonares profundas produciendo daño de la membrana celular, inactivación del surfactante y edema pulmonar.
Patogenia
Inicialmente se produce una lesión de la mucosa de la vía aérea por el aire caliente (> 150 °C) y los vapores irritantes con edema, eritema, ulceración, y pérdida de la actividad ciliar, lo que disminuye el aclaramiento de partículas, moco y gérmenes. Estas lesiones estimulan la liberación de mediadores inflamatorios, que aumentan el flujo sanguíneo mucoso y la permeabilidad vascular bronquial, produciéndose edema intersticial en las primeras 24-48 h. La necrosis celular, por daño directo y/o secundaria a la inflamación, causa un desprendimiento de la mucosa y estimula la secreción traqueobronquial con producción de tapones de moco y detritos celulares que obstruyen las vías aéreas pequeñas y pueden producir atelectasias1,6. Después de 2 o 3 días, la inflamación puede extenderse a todo el parénquima pulmonar desarrollándose un edema alveolointersticial difuso. Los oxidantes que inactivan el surfactante favoreciendo el colapso alveolar, y la sobreinfección, aumentan el daño del parénquima pulmonar.
Clínica
La inhalación de las vías aéreas y el parénquima pulmonar suele formar parte de un cuadro multisistémico debido a los efectos tóxicos de los gases irritantes, a las lesiones secundarias a las quemaduras, y a la respuesta inflamatoria del organismo4 (tabla 2).
Toxicidad sistémica aguda
Está relacionada con la combustión de material inflamable, la liberación de productos asfixiantes (monóxido de carbono [CO] y cianuro) y la hipoxia resultante. El fuego consume oxígeno y, en un espacio cerrado, la fracción inspiratoria de O2 puede caer a niveles tan bajos como 0,1, produciéndose daño tisular por hipoxia. Por otra parte, la combustión incompleta libera CO, que difunde rápidamente por la membrana alveolocapilar y se une a la hemoglobina, por la que tiene una afinidad 200 a 250 superior al oxígeno7, desviando la curva de saturación de la hemoglobina a la izquierda, lo que provoca hipoxia tisular. La concentración normal de carboxihemoglobina (COHb) en el niño es menor de 1-1,5 %8, y los síntomas, que son inespecíficos (cefalea, sensación de mareo, síncope, náuseas, vómitos, taquicardia, taquipnea) suelen aparecer con concentraciones mayores del 10 %7,9. Con concentraciones superiores al 40 % aparecen la hipotensión, alucinaciones, convulsiones y coma, y existe riesgo importante de lesión miocárdica y daño cerebral irreversible; y cuando son mayores del 60 % la mortalidad supera el 50 %7. Además, un porcentaje importante de pacientes con intoxicación por CO moderada-severa presenta secuelas neuropsicológicas7. Para el diagnóstico es esencial la determinación de COHb y la saturación de la hemoglobina mediante cooximetría (la gasometría y pulsioximetría no son útiles). El tratamiento es la oxigenoterapia con elevadas concentraciones de oxígeno. La semivida de la COHb, que es aproximadamente 240 min con aire ambiente, disminuye a 30 a 40 min con oxígeno al 100 %. Aunque en la mayoría de los pacientes la concentración de COHb disminuye rápidamente con O2 al 100 %, en casos de intoxicación grave puede plantearse tratamiento con oxígeno hiperbárico si existe una unidad cercana y accesible. En la combustión de materiales con nitrógeno, sobre todo plásticos y poliuretano, también se libera cianuro, que bloquea la fosforilación oxidativa, lo que impide la utilización del oxígeno por la mitocondria, produciéndose acidosis láctica. La intoxicación por cianuro debe sospecharse en niños con lesión por inhalación en los que persiste acidosis láctica a pesar de una reanimación adecuada. El tratamiento debe realizarse con hidroxicobalamina 70 mg/kg iv. Por último, también puede existir una disminución del gasto cardíaco secundario a la hipoxia y a la extravasación de líquidos por las quemaduras.
Lesión de la vía aérea
La lesión debida al calor y a los gases tóxicos causa edema de la vía aérea superior con clínica de obstrucción (estridor, ronquera, dificultad respiratoria), que es mayor cuanto menor es el niño, y aparece por lo general en las primeras 12 a 18 h6,10, aunque el inicio de los síntomas puede retrasarse hasta 72 h3. Si la quemadura afecta a una superficie corporal muy extensa, el edema puede aumentar debido a la expansión necesaria para corregir las pérdidas de la quemadura. Por otra parte, la presencia de quemaduras faciales, orales y en cuello también pueden aumentar la dificultad respiratoria6. En la vía aérea inferior el edema, la descamación del epitelio y la broncorrea pueden producir tapones que disminuyen el calibre de la vía aérea, aumentando la resistencia y el trabajo respiratorio. Los síntomas secundarios a alteración de la vía aérea inferior suelen aparecer a las 24 a 48 h, con desarrollo de broncoespasmo, que es mayor en los niños pequeños10, broncorrea (que puede ser tan intensa que simule un edema pulmonar), y aumento del trabajo respiratorio1,2,6,10. La obstrucción de pequeñas vías aéreas produce hipoxia por aumento del cortocircuito pulmonar, y favorece el desarrollo de atelectasias y la sobreinfección pulmonar2,4,10.
Lesión del parénquima pulmonar
Aunque la función pulmonar puede ser normal en los primeros días, al final de la primera semana puede aparecer disminución de la distensibilidad pulmonar debida al edema pulmonar secundario a la alteración de la permeabilidad y al colapso alveolar10. Las quemaduras torácicas también disminuyen la distensibilidad de la caja torácica aumentando la insuficiencia respiratoria. En un 2 a 20 % de los pacientes con lesión por inhalación se desarrolla un síndrome de dificultad respiratoria aguda (SDRA) que por lo general es de origen multifactorial, por daño tóxico, respuesta inflamatoria sistémica y sobreinfección10-12. El 30 a 50 % de los pacientes con lesión pulmonar por inhalación presentan infección nosocomial (traqueobronquitis o neumonía)3,10,13, que aparece por lo general al final de la primera semana produciendo deterioro del estado respiratorio del paciente con riesgo de fracaso multiorgánico10.
La evolución clínica de los casos de inhalación severa suele ser de 7 a 21 días. Los niños que sobreviven a una lesión por inhalación pulmonar grave pueden presentar bronquiectasias, y grados variables de enfermedad pulmonar restrictiva, obstructiva, mixta o de difusión10,14.
Diagnóstico
El diagnóstico de la lesión por inhalación es sobre todo clínico. Debe sospecharse en un niño que es encontrado inconsciente en un espacio cerrado donde se ha producido un incendio o escape de gas caliente. En la exploración física los signos de sospecha son el hallazgo de pelos de la nariz quemados, esputo oscuro (carbonáceo), quemaduras en cara y orificios nasales, ronquera, estridor, tos y respiración sibilante4. Es importante explorar la orofaringe para valorar la alteración de la mucosa.
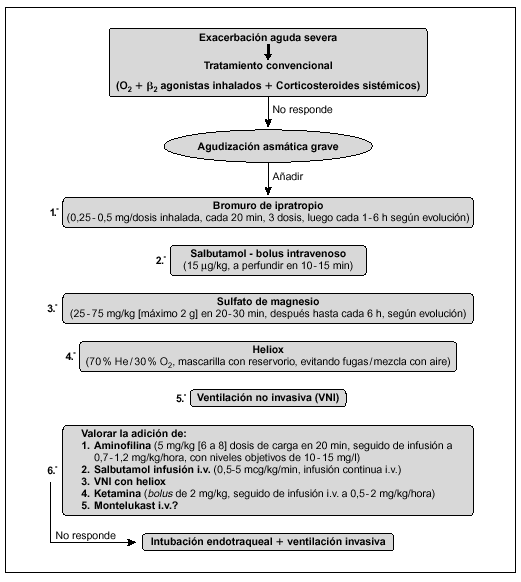
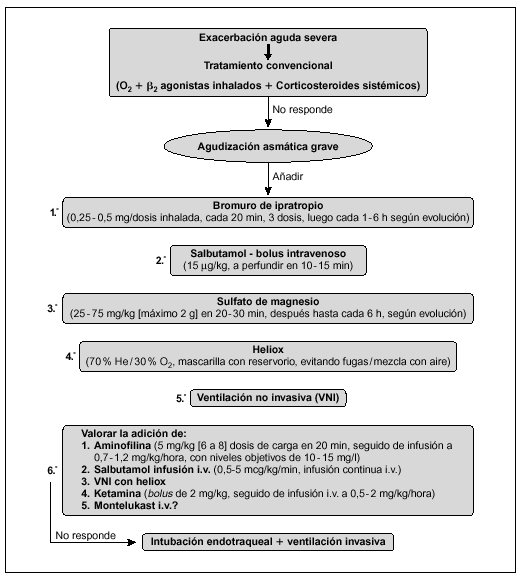
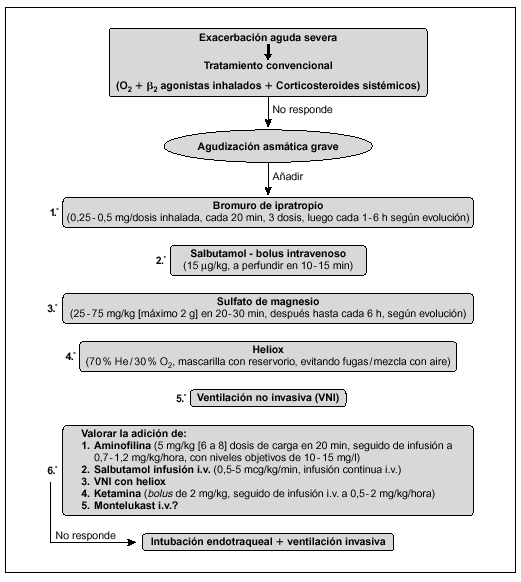
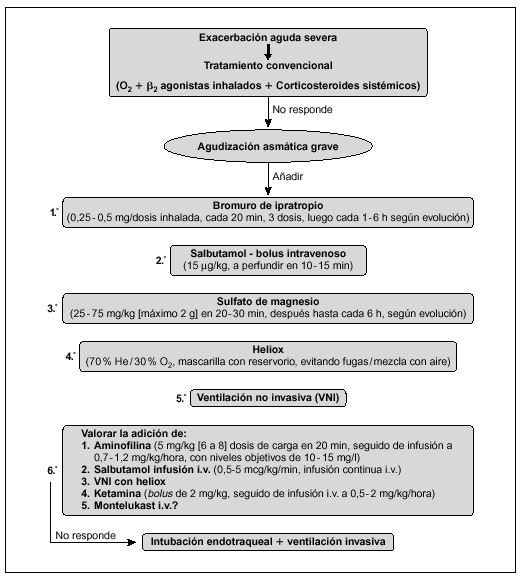
Los métodos diagnósticos complementarios ayudan a valorar el daño pulmonar y sistémico, pero ninguno de ellos es suficientemente específico, ni permite establecer un pronóstico (fig 1):
Figura 1. Algoritmo de tratamiento en la sospecha de inhalación pulmonar. COHb: carboxihemoglobina.
1. Gasometría, pulsioximetría, cooximetría. Si el niño tiene una intoxicación por CO, la presión parcial arterial de oxígeno, la saturación de la hemoglobina y la pulsioximetría no son parámetros fiables del estado de oxigenación. La cooximetría permitirá conocer la saturación de hemoglobina real y la concentración de COHb y servir de guía y control del tratamiento.
2. Radiografía de tórax. Frecuentemente es normal al ingreso, ya que sólo existe patología de las vías aéreas y no del parénquima pulmonar, pero sirve para tener un control inicial y valorar la evolución.
3. Fibrobroncoscopia. Su sensibilidad es del 80 % y la especificidad del 95 %. La presencia de hollín en la vía aérea, eritema, hiperemia, necrosis o ulceración de la mucosa, se correlacionan con la presencia de daño por inhalación. Sin embargo, la fibrobroncoscopia no es una exploración imprescindible, ya que en los casos de lesión leve que no requieren ventilación mecánica la broncoscopia supone un riesgo de daño de la vía aérea y no aporta ningún beneficio terapéutico, y en los casos severos el diagnóstico clínico es suficiente4. Por otra parte, la lesión progresa durante las primeras 12 a 18 h y ningún estudio ha demostrado correlación entre los hallazgos iniciales en la broncoscopia y el pronóstico4. A pesar de ello, la broncoscopia puede ser útil para valorar la intensidad de la lesión de la vía aérea antes de iniciar el descenso de la asistencia respiratoria y para realizar lavados bronquiales en pacientes con tapones de moco y detritus celulares.
4. La gammagrafía, con 133Xe intravenoso o con 99Tc administrado por inhalación, es una prueba sensible y específica de la lesión pulmonar por inhalación, encontrando un retraso y asimetría en el aclaramiento del marcador en el parénquima pulmonar afectado4. Sin embargo, la gammagrafía no puede realizarse de forma urgente en casi ningún centro, y en el paciente con alteraciones leves puede ser innecesaria y cara, mientras que en el paciente crítico el traslado a la gammagrafía puede suponer más riesgos que beneficios4.
Tratamiento
No hay ningún tratamiento específico para la lesión por inhalación. El abordaje terapéutico se basa en el mantenimiento de la permeabilidad de la vía aérea, con intubación y ventilación mecánica en los casos graves, la limpieza pulmonar y la administración de antibióticos si existe sobreinfección. Un tratamiento precoz adecuado mejora el pronóstico13. En la figura 1 se resume el algoritmo de tratamiento. Las medidas fundamentales son:
Permeabilidad de la vía aérea
Se recomienda administración de oxígeno humidificado y fisioterapia. Pueden utilizarse diversas técnicas de fisioterapia (succión, drenaje postural, percusión-vibración, respiración profunda, espirometría incentivada, y estímulo de la tos, que es el mecanismo más eficaz para facilitar la eliminación de secreciones), aunque algunas de ellas no pueden ser aplicadas en el paciente crítico y el gran quemado. En casos de obstrucción de la vía aérea alta se recomienda la administración de adrenalina nebulizada, y si existe broncoespasmo, broncodilatadores b2-agonistas. La limpieza pulmonar de los detritos celulares puede requerir broncoscopia. En un estudio reciente en 47 niños con lesión por inhalación que fueron tratados con aerosoles de 5.000 U heparina más 3 ml de n-acetilcisteína al 20 % cada 4 h durante 7 días, la incidencia de atelectasia, reintubación y mortalidad fue menor que en 43 pacientes previos que sirvieron como controles15. También existen estudios experimentales de administración de heparina nebulizada más lisofilina intravenosa2, pero se requieren más estudios controlados que demuestren la eficacia de estos tratamientos. Algunos autores recomiendan la ventilación percusiva intrapulmonar con un aparato que produce un aerosol de adrenalina a alto flujo a 200 ciclos/min de forma intermitente, y produce movimientos percusivos en los espacios intercostales. Se utilizan 4 a 6 ciclos de tratamiento al día de 15 a 30 min de duración4.
Intubación y ventilación mecánica
La intubación es necesaria hasta en el 50 % de los niños con lesiones por inhalación3. Los casos graves requieren intubación precoz con un tubo de calibre grande, para mantener permeable la vía aérea (la intubación tardía en casos de edema grave de la vía aérea puede hacer imposible la intubación y tener que recurrir a la traqueotomía), evitar la aspiración, permitir la eliminación de secreciones y tapones de moco, y ayudar a la ventilación4. La intubación precoz y la ventilación mecánica pueden disminuir la incidencia de complicaciones pulmonares, pero aumentan el riesgo de infección nosocomial4. Es importante no extubar demasiado pronto al niño ya que puede existir un período de mejoría por disminución del edema, antes de que el desprendimiento de la mucosa vuelva a empeorar al paciente. Los niños con lesión por inhalación tienen un elevado riesgo de barotrauma y traqueobronquitis necrosante12. Por ello, la ventilación mecánica debe ir orientada a mantener la oxigenación y ventilación evitando el daño inducido por ventilación, utilizando, según el grado de daño pulmonar, ventilación convencional con hipercapnia permisiva, inhalación de óxido nítrico, ventilación de alta frecuencia u oxigenación por membrana extracorpórea4,10.
Otros tratamientos
La presencia de lesión por inhalación aumenta las necesidades de expansión con líquidos en el niño quemado. No hay que disminuir la expansión para intentar mantener el pulmón seco, ya que esto no disminuirá el edema y llevará a isquemia4. La administración profiláctica de corticoides y antibióticos no ha demostrado ninguna utilidad, y en algunos estudios el tratamiento con corticoides se ha asociado a un aumento de infección pulmonar y mortalidad16.
Aspiración broncopulmonar
La aspiración se define como la inhalación de material en la vía aérea por debajo de las cuerdas vocales17. El material aspirado puede ser sólido o líquido (tabla 3). La aspiración de cuerpos extraños sólidos ocurre sobre todo en los niños menores de 5 años y produce un cuadro de atragantamiento, que puede originar obstrucción aguda de la vía aérea y parada cardiorrespiratoria si el cuerpo extraño ocluye la vía aérea superior, o a insuficiencia respiratoria aguda y/o crónica si el cuerpo extraño se desplaza a los bronquios. Los cuerpos extraños aspirados más frecuentemente son los frutos secos, aunque los que causan mayor mortalidad son los globos. El diagnóstico y manejo terapéutico de la aspiración de cuerpos extraños sólidos quedan fuera de los objetivos de esta revisión19,20. La aspiración de líquidos se clasifica según el volumen aspirado en microaspiración menor de 1 ml y macroaspiración mayor de 1 ml. En un estudio en niños, la leche (32 %), el keroseno (21 %), y las secreciones orales (20 %) fueron los materiales líquidos más frecuentemente aspirados18. Hay pocos estudios que hayan analizado la incidencia de aspiración, salvo en situaciones muy específicas. En niños sometidos a anestesia general, la incidencia de aspiración macroscópica es muy baja (0,04 a 0,1 %) y con escasa mortalidad21,22, siendo significativamente más frecuente en las intervenciones de urgencia, en los pacientes más graves y con inducción intravenosa21,22.
Factores de riesgo de aspiración
La mayoría de las aspiraciones ocurren en pacientes con trastornos de conciencia y problemas de deglución. Los mayores factores de riesgo son la dependencia de otros para la alimentación y el cuidado oral, y la alimentación por sonda. Los factores de riesgo fundamentales son23:
Disminución del nivel de conciencia
Es el factor de riesgo más importante, sobre todo si va unido a posición en supino18,23. Hasta un 70 % de los pacientes con alteración de conciencia sufren aspiración17. Una puntuación de la escala de coma de Glasgow menor de 9, secundaria a patología del sistema nervioso central o sedación (barbitúricos, mórficos, benzodiacepinas), interfiere con la capacidad del paciente para proteger la vía aérea de las secreciones orofaríngeas y de los contenidos gástricos regurgitados, ya que altera la función de la laringe, la epiglotis y el esfínter esofágico inferior, y retrasa el vaciamiento gástrico, por lo que aumenta el riesgo de aspiración23.
Posición en supino
Incrementa el reflujo gastroesofágico (RGE) y la probabilidad de aspiración con neumonía nosocomial secundaria. En pacientes con ventilación mecánica, la incidencia de neumonía nosocomial es mayor en los colocados en supino que en los semiincorporados23.
Presencia, posición y tamaño de la sonda gástrica
La incidencia de aspiración en pacientes alimentados con sonda gástrica varía entre el 10 y el 95 %. Algún estudio ha encontrado mayor incidencia de RGE en los pacientes con ventilación mecánica y sonda nasogástrica (SNG) que en los que no la tienen, y otros refieren que la incidencia de RGE es similar en los pacientes con gastrostomía que en los alimentados con SNG, ya que la gastrostomía aumenta el RGE al cambiar el ángulo gastroesofágico. La influencia del calibre de la sonda es controvertida. En un estudio en 29 niños los alimentados con sondas de pequeño calibre, 8 French (Fr), tuvieron menor incidencia de RGE que los alimentados con sondas de 10-12 Fr24. Sin embargo, trabajos en adultos no han confirmado estos hallazgos. La alimentación duodenoyeyunal puede disminuir la incidencia de aspiración con respecto a la gástrica, aunque los resultados de los estudios clínicos no son concordantes25.
Intubación y ventilación mecánica
La intubación puede facilitar la aspiración al disminuir los mecanismos de defensa de las vías aéreas ya que interfiere con el cierre de la glotis y aumenta el volumen de secreciones23. Además, la presión abdominal positiva generada durante la ventilación mecánica aumenta el RGE. Los pacientes con traqueostomía tienen mayor riesgo de aspiración que los intubados con tubos endotraqueales, pero esto es debido, en parte, a la mayor gravedad clínica y cronicidad de la ventilación de los pacientes con traqueostomía26. La utilización de tubos endotraqueales con neumotaponamiento puede disminuir la intensidad de la aspiración aunque no la evita completamente26. El riesgo de aspiración también existe en las primeras 48 h postextubación, probablemente por efecto de la sedación y alteración de la sensación faríngea.
Vómitos y distensión gástrica
El vómito aumenta el riesgo de aspiración si el paciente no tiene unos mecanismos adecuados de protección de la vía aérea, por la entrada brusca y repentina de contenido gástrico en la orofaringe. Los pacientes con distensión gástrica tienen una relajación del esfínter esofágico inferior26, y por tanto mayor riesgo de RGE. El uso de SNG para descomprimir el estómago reduce el riesgo de aspiración. En los pacientes alimentados con nutrición enteral, la presencia de un volumen elevado de residuos gástricos aumenta el riesgo de vómitos y RGE, aunque no se ha establecido claramente su relación con la aspiración y neumonía nosocomial23.
Alimentación intermitente
La alimentación rápida y el volumen elevado de la misma aumentan la presión intragástrica y por tanto la probabilidad de RGE. Los pacientes alimentados en bolos tienen mayor incidencia de RGE que los alimentados de forma continua, y lo mismo ocurre con los alimentados por gravedad con respecto a los que reciben la alimentación por bomba23.
Fármacos
Los sedantes, relajantes musculares y la dopamina en dosis bajas disminuyen la motilidad gastroduodenal y aumentan el riesgo de aspiración y neumonía23.
Patologías específicas
Los pacientes con hipertensión intracraneal, traumatismo torácico y/o abdominal y cirugía gastrointestinal tienen una disminución de la motilidad gastroduodenal, con mayor riesgo de aspiración. La hiperglucemia, incluso moderada, puede causar disminución del vaciamiento gástrico al reducir las contracciones antrales23.
Cuidados de enfermería
Debido a la menor vigilancia clínica, la aspiración es más frecuente en pacientes ingresados en áreas de hospitalización general que los que están en unidades de cuidados intensivos.
Ingestión accidental
La ingestión accidental de cuerpos extraños sólidos o de líquidos tóxicos es uno de los factores de riesgo de aspiración más importantes en los niños pequeños, por lo general debida al desconocimiento y/o no aplicación de las medidas de prevención en el domicilio18,20.
Clínica
La aspiración puede ser clínicamente silente o sintomática. La microaspiración es frecuente incluso en niños sin patología y raramente causa neumonía, aunque puede estar relacionada con la tos nocturna y el asma26. En el 50 a 65 % de los casos la aspiración macroscópica no produce síntomas17,21. No está claro que volumen de líquido debe aspirarse para que se produzcan manifestaciones clínicas. La repercusión clínica depende también de las características del material aspirado; ácido o neutro (el contenido gástrico, sobre todo si el pH es inferior a 2,5 produce mayor grado de neumonitis química), líquido o con partículas, estéril o contaminado (la aspiración de secreciones orofaríngeas produce una neumonía más grave que la aspiración de líquidos inertes)17,18; de la capacidad de la tos y el sistema mucociliar de eliminar el material, y de las defensas del individuo17,27. La aspiración puede causar síntomas agudos de obstrucción de la vía aérea, tos, broncoespasmo, bronquitis aspirativa, neumonía (reacción inflamatoria parenquimatosa con infiltrado en la radiografía de tórax, que puede ser química y/o infecciosa), absceso pulmonar, o SDRA que aparece en el 15 a 34 % de los pacientes con aspiración de contenido gástrico17,18,26. La evolución clínica suele ocurrir en dos fases, inicialmente aparecen síntomas de obstrucción de la vía aérea y broncoespasmo, con exudación de líquido para neutralizar el ácido, y en las horas posteriores una reacción inflamatoria que puede provocar bronquitis, neumonía y SDRA. Entre el 5 y el 15 % de las neumonías de la comunidad son por aspiración, mientras que en el paciente hospitalizado su frecuencia varía de un 0 a un 40 %17,26. La neumonía es la mayor causa de morbimortalidad en los pacientes que se aspiran. La mortalidad es muy variable, entre un 30 a 90 %, según la afectación pulmonar y el estado clínico del paciente26.
Diagnóstico28
El diagnóstico de la macroaspiración es sobre todo clínico, por la visualización de material extraño (secreciones, partículas de alimento o bilis) en las secreciones traqueobronquiales. La aparición de nuevos infiltrados en la radiografía de tórax ayudará a la valoración de la afectación pulmonar (aunque la aspiración pulmonar puede afectar a cualquier parte del pulmón, en los pacientes en decúbito supino son más frecuentes los infiltrados en los segmentos posteriores de los lóbulos superiores, mientras que en los incorporados lo son en los segmentos basales de los lóbulos inferiores). El diagnóstico de la microaspiración es complicado, habiéndose utilizado diversos métodos: detección de glucosa o pepsina en las secreciones bronquiales, gammagrafía con marcadores radiactivos, utilización de contraste o colorantes, pHmetría, videofluroscopia y videoendoscopia28. La falta de un método sensible y específico dificulta el diagnóstico, e impide conocer la verdadera incidencia del problema26, ya que la mayoría de estas pruebas infraestiman la incidencia de aspiración. La pHmetría esofagicogástrica sólo diagnostica el RGE y no la aspiración. La gammagrafía pulmonar con administración enteral de 99Tc es un método sensible y bastante específico en los pacientes sin ventilación mecánica que permite diagnosticar el RGE y aspiración pulmonar. La detección de glucosa en el aspirado traqueal es una técnica rápida, sencilla y barata que puede utilizarse en los pacientes intubados. Sin embargo, es poco específica ya que pacientes sin alimentación enteral pueden tener niveles de glucosa detectables en el aspirado traqueal, la presencia de sangre en el aspirado traqueal causa falsos positivos, y hasta un tercio de los pacientes alimentados por vía enteral y que no sufren aspiración tienen altos niveles de glucosa intratraqueal. Además, este método sólo sirve para el diagnóstico de aspiración de contenido gástrico, y la mayoría de las aspiraciones son de secreciones orofaríngeas sin contenido en glucosa28. La adición de un colorante azul a la alimentación es un método fácil y barato de detectar RGE y aspiración. Sin embargo, pocos estudios han valorado su sensibilidad y especificidad y el colorante puede absorberse con producción de graves efectos tóxicos23,28. La videofluoroscopia y videoendoscopia son métodos caros y complicados sólo aplicables en casos muy seleccionados.
Tratamiento27
Los pasos que deben seguirse en un paciente con sospecha de aspiración pulmonar son:
1. Colocar la cabeza en posición lateralizada y realizar aspiración de boca y orofaringe.
2. Valorar necesidad de intubación y aspiración de tráquea, si:
a) Se sospecha aspiración de un volumen importante de líquido o de material con partículas.
b) Existe dificultad respiratoria con hipoxemia importante o parada respiratoria.
c) Existe alteración del nivel de conciencia.
3. Monitorización, valoración de la repercusión de la aspiración y diagnóstico: frecuencia cardíaca, frecuencia respiratoria, pulsioximetría, gasometría, radiografía de tórax, signos sistémicos de infección y cultivo de secreciones respiratorias.
4. Cuidados pulmonares: debe colocarse la cama con una elevación de 45°, administrar oxígeno humidificado, y realizar fisioterapia (posición, percusión, vibración, estimulación de la tos, espirometría incentivada). Administrar broncodilatadores nebulizados si existe broncoespasmo. Si el paciente está intubado debe realizarse aspiración traqueal tan frecuentemente como se precise y valorar la necesidad de broncoscopia y lavado bronquial.
5. Corticoides: la administración de corticoides no ha demostrado ninguna utilidad.
6. Antibioticoterapia: aunque es práctica habitual, no existen trabajos que demuestren la eficacia de la administración profiláctica de antibióticos. Sólo están indicados si los infiltrados pulmonares empeoran y aparecen otros signos de infección (fiebre, secreciones purulentas, leucocitosis). La antibioticoterapia empírica dependerá del momento de inicio de los síntomas. Si la neumonía aparece en los primeros 4 días de ingreso en el hospital los gérmenes implicados con más frecuencia serán los comunitarios (neumococo, Staphylococcus aureus, Haemophilus influenzae, enterobacterias), mientras que sí aparecen más tardíamente los nosocomiales (gramnegativos, enterococos, pseudomonas). Inicialmente no es necesario realizar antibioticoterapia específica para anaerobios, ya que su presencia es excepcional, excepto si se desarrolla neumonía necrosante, absceso pulmonar o empiema17,27.
Prevención
Para prevenir la aspiración pulmonar es necesario utilizar diversas medidas según las características del paciente.
Posición
La alimentación en el niño sano debe hacerse en posición incorporada. El lactante debe dormir en posición supina. Aunque las posiciones lateral y en prono disminuyen la frecuencia de RGE no han demostrado claramente que reduzcan la incidencia de aspiración y, por el contrario, aumentan de manera significativa el riesgo de muerte súbita en el lactante29. Los niños con alteración de consciencia, ventilación mecánica y alimentación mediante sonda deben colocarse en posición incorporada 30 a 45°. Esta medida es la más sencilla, útil y barata para prevenir la aspiración17,30,31. Las camas mecánicas rotantes son más caras y no han demostrado que se reduzca de manera significativa la incidencia de neumonía nosocomial31.
Alimentación
En los pacientes alimentados por sonda deben utilizarse aquellas de calibre pequeño. La alimentación en bolo debería limitarse a los pacientes con un mecanismo intacto de la tos, reflejos orofaríngeos normales y buen estado de consciencia23. Si el paciente tiene factores de riesgo de aspiración (presencia de RGE, ventilación mecánica, alteración de consciencia, administración de sedantes y relajantes musculares, cirugía gastrointestinal) la alimentación debe realizarse de forma continua, con aumento progresivo de la alimentación y medición periódica de los restos gástricos30,31. En los pacientes críticos la alimentación transpilórica permite mayor aporte calórico con reducción del RGE, de la neumonía nosocomial, sin afectar a la mortalidad25.
Fármacos
Pueden utilizarse los bloqueantes H2 e inhibidores de la bomba de protones, que disminuyen la acidez y el volumen de la secreción gástrica, y los procinéticos, que favorecen el vaciamiento gástrico, aunque no disminuyen la incidencia de neumonía nosocomial23,31.
Otras medidas
En pacientes adultos con ventilación mecánica la succión de secreciones subglóticas por encima del balón de neumotaponamiento disminuye la incidencia de neumonía nosocomial al reducir la aspiración de secreciones orofaríngeas. El lavado orofaríngeo con clorhexidina y la descontaminación intestinal disminuyen la incidencia de neumonía nosocomial pero no la aspiración23,31.
Correspondencia: Dr. J. López-Herce Cid.Arzobispo Morcillo, 52, 9.º, C. 28029 Madrid. España. Correo electrónico: pielvi@eresmas.net