Caso clínico
Un niño de 10 años, sin antecedentes reseñables, fue remitido a nuestra consulta por presentar un exantema purpúrico generalizado de 4 meses de evolución, que había comenzado en el verano. Las lesiones predominaban en abdomen, glúteos y extremidades inferiores, aparecían nuevas lesiones y regresaban otras, dejando pigmentación residual. No presentaba prurito. No había recibido ninguna medicación previa ni refería contacto inusual con plantas o tejidos. No había presentado hemorragias ni sintomatología general o infecciosa asociada.
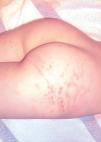
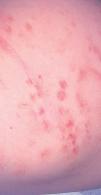
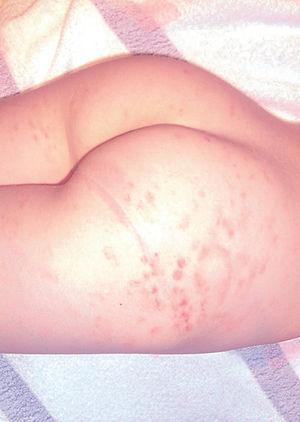
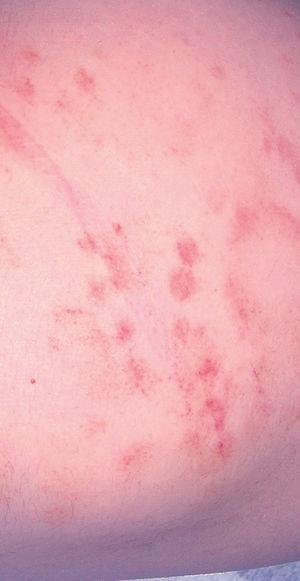
En la exploración dermatológica, presentaba lesiones en tronco y extremidades que predominaban en el abdomen, los glúteos y los muslos. Eran placas y manchas irregulares con punteado petequial, anulares o de distribución lineal, en diferente estadio evolutivo, con pigmentación residual de coloración herrumbrosa. No presentaba descamación ni lesiones de rascado. El resto de la exploración general era normal (figs. 1 y 2).
Figura 1. Lesiones petequiales lineales y en anillo en extremidades inferiores.
Figura 2. Lesiones petequiales con pigmentación anaranjada residual.
Los tests de laboratorio realizados que incluyeron: hemograma, proteína C reactiva, estudio de coagulación (tiempo y actividad de protrombina, tiempo de cefalina, fibrinógeno, plaquetas), bioquímica general, pruebas de función hepática y renal, serología a estreptococo, hepatitis y parvovirus B19, estudio inmunitario (ANA antigliadina, antitransglutaminasa) y sedimento urinario y parasitológico de heces, fueron normales. La prueba del torniquete fue positiva, reveló fragilidad vascular.
La biopsia cutánea obtenida por punción a los 6 meses de evolución reveló: piel con hiperqueratosis, elongación irregular de las crestas epidérmicas y presencia en dermis de un infiltrado linfocitario perivascular superficial con hematíes extravasados y sin presencia de macrófagos. De forma focal, se apreciaba degeneración vacuolar de la capa basal de la epidermis.
Pregunta
¿Cuál es su diagnóstico?
Dermatosis purpúrica pigmentaria (enfermedad de Schamberg)
Las dermatosis purpúricas pigmentarias (DPP) son un grupo de enfermedades crónicas, de apariencia histológica similar, que se caracterizan por la presencia de inflamación de los pequeños vasos sanguíneos superficiales de la piel (capilaritis) con extravasación de eritrocitos de los mismos y depósitos de hemosiderina en los macrófagos, en grado variable1.
Físicamente, el signo característico de la capilaritis es una púrpura petequial en la piel de color variable rojo a herrumbroso, descrita como pimienta de cayena y una pigmentación anaranjada residual debida al depósito de hemosiderina.
Se conocen 5 entidades clínicas que podrían representar diferentes formas de presentación de una misma alteración:
1. Enfermedad de Schamberg: el tipo más común de capilaritis, con lesiones purpúricas en pimienta de cayena, predominantes en extremidades inferiores.
2. Púrpura anular telangiectoide de Majochi: con lesiones purpúricas, telangiectásicas y atróficas, predominantes en extremidades inferiores.
3. Liquen aureus: variante localizada con lesiones purpúricas de color ocre-dorado.
4. Púrpura eccematoide de Ducas-Kapelanakis (púrpura pruriginosa): con lesiones purpúricas eccematosas y prurito intenso.
5. Púrpura de Gougerot-Blum: pápulas purpúricas con liquenificación.
Su presentación es infrecuente en niños, aunque pueden ocurrir a cualquier edad, incluso en menores de 2 años 2,3. La púrpura eccematoide pruriginosa y la variante liquenoide de Gougerot afectan, principalmente, a varones de edad media.
La etiología es desconocida. Ocasionalmente aparece como reacción a una medicación, un aditivo alimentario, un contacto, una infección o incluso después del ejercicio 4-6.
Típicamente la condición es asintomática pero puede existir prurito en algunos casos, y es especialmente intenso en la púrpura pruriginosa eccematoide.
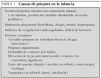
El diagnóstico es eminentemente clínico; se basa en la apariencia y topografía de las lesiones y se apoya en el examen histológico. Además, hay que descartar mediante pruebas complementarias otras entidades causantes de púrpura en niños 7 (tabla 1).
El curso de la enfermedad es variable. Las lesiones, pueden desaparecer en pocas semanas, o bien seguir un curso recurrente con remisiones y exacerbaciones o persistir durante años 8.
No existe tratamiento curativo, aunque en algunos casos de DPP se han descrito mejorías con fármacos que aumentan la resistencia capilar (bioflavonoides, ácido ascórbico, dobesilato de calcio) 9,10 y PUVA en la variante liquenoide. Como tratamiento sintomático, en la púrpura pruriginosa pueden emplearse antihistamínicos orales y corticoides tópicos para aliviar el picor. Se debe descartar dermatitis de contacto y considerar si una medicación puede ser la causa. Durante un tiempo, se pueden evitar conservantes y colorantes alimentarios y evaluar evolución.
En adultos, el linfoma de células T, en su fase precoz, puede imitar una DPP tanto clínica como histológicamente y se relaciona con la forma liquenoide, por lo que en casos extensos, de duración prolongada (> 1 año) es conveniente el seguimiento del proceso y la evaluación de una segunda biopsia 10.
Las características clínicas de nuestro paciente fueron coincidentes con la enfermedad de Schamberg. La historia del paciente y los exámenes de laboratorio permitieron la exclusión de otras causas de púrpura11 y el examen histológico corroboró el diagnóstico. No se evidenció ninguna etiología desencadenante. Debido a ello y a la ausencia de síntomas asociados, no se establecieron medidas terapéuticas. A lo largo de los meses siguientes, las lesiones remitieron y no ha presentado recurrencias.
Aunque este cuadro ocurre fundamentalmente en adultos jóvenes, también debe ser considerado en el diagnóstico diferencial de los exantemas purpúricos infantiles.
Correspondencia: Dra. C. Reig del Moral.
San Valentín, 4. 40003 Segovia. España.
Correo electrónico: creigmoral@yahoo.es
Recibido en julio de 2005.
Aceptado para su publicación en septiembre 2005.