Sr. Editor:
El liquen plano (LP), inicialmente descrito por Wilson en 1869 1, es una dermatosis crónica e inflamatoria que afecta a la piel, mucosas y anejos cutáneos. Es una enfermedad relativamente frecuente en los adultos, pero extremadamente rara en los niños. La forma clásica de LP se caracteriza por la aparición a nivel cutáneo de pápulas poligonales, brillantes, de pequeño tamaño y de superficie aplanada con una coloración violácea característica. Suelen ser muy pruriginosas y se distribuyen de manera bilateral y simétrica en la cara de flexión de muñecas, antebrazos y en dorso de tobillos y piernas. A nivel de las mucosas, es la mucosa yugal generalmente la más afectada, con un entramado reticular blanquecino.
Han sido múltiples las variantes de LP descritas según la localización de las lesiones, su morfología y la disposición de las mismas. La forma hipertrófica de LP se caracteriza por la presencia de placas hiperqueratósicas de aspecto verrugoso, gruesas y muy pruriginosas, localizadas principalmente en las extremidades inferiores. Es poco frecuente y generalmente afecta a la raza negra.
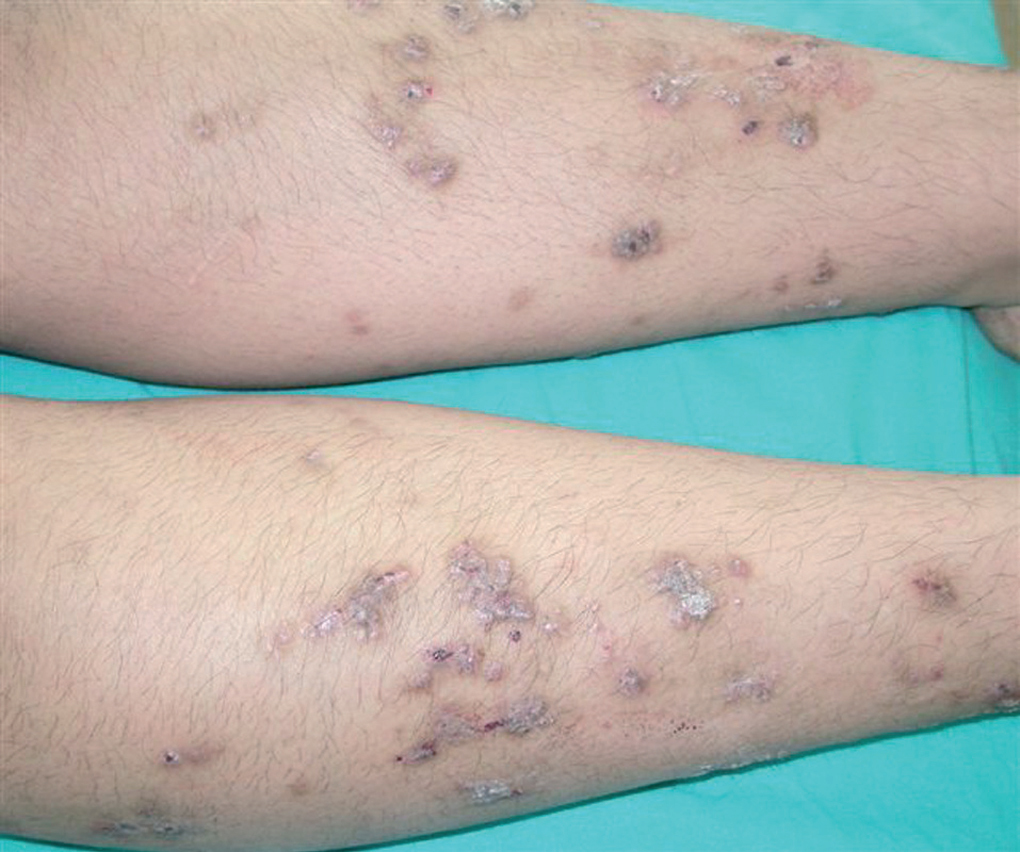
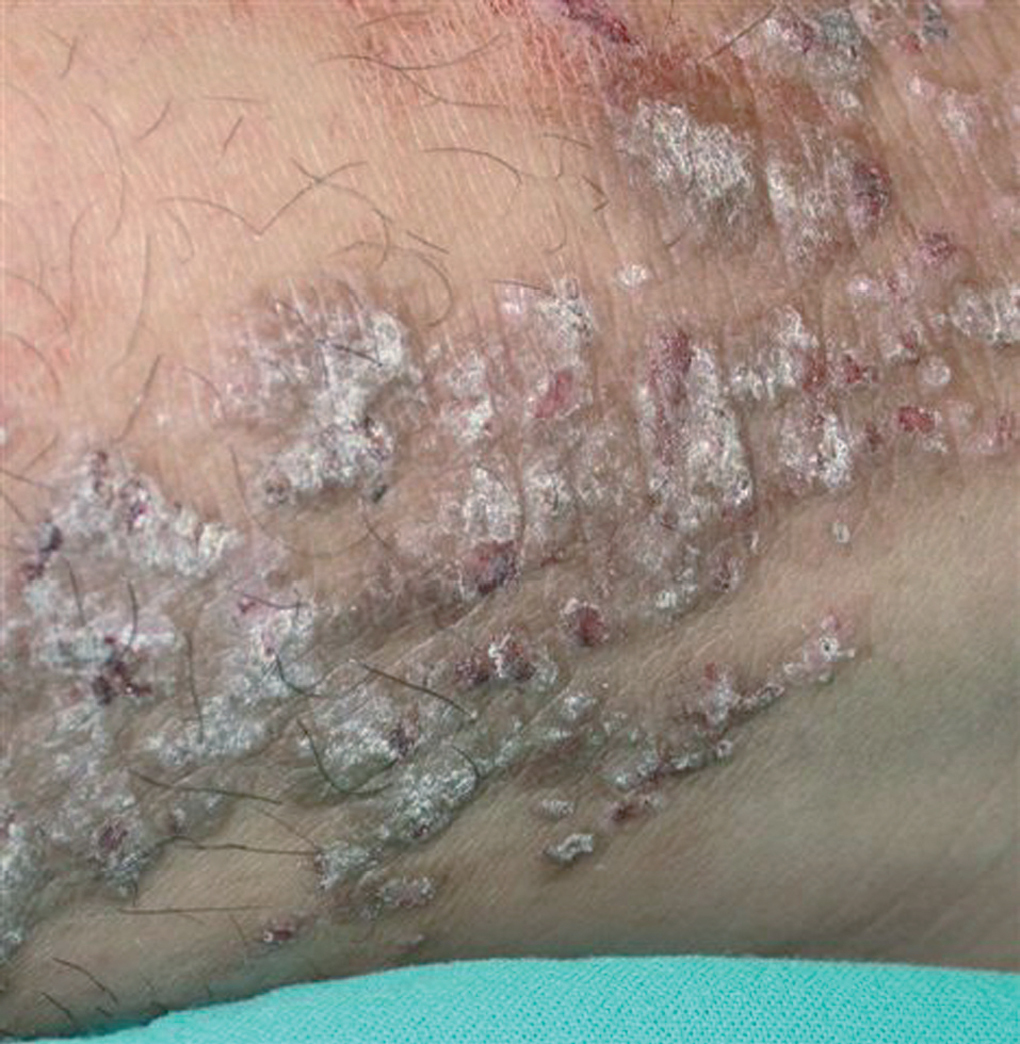
Se trata de un niño de 10 años de edad, de etnia gitana y con antecedentes de obesidad infantil, que acudió a nuestra consulta para la valoración de unas lesiones cutáneas pruriginosas, de más de un año de evolución, localizadas en las piernas. En la exploración física se objetivó la existencia de pápulas hiperqueratósicas distribuidas de forma simétrica en la región pretibial de ambas piernas (fig. 1). Estas pápulas se agrupaban formando grandes placas gruesas a nivel de la región supramaleolar externa del tobillo, algunas con costras sanguinolentas por el rascado (fig. 2). No se observaron lesiones en el resto de la superficie cutaneomucosa.
Figura 1.Numerosas pápulas hiperqueratósicas dispuestas de forma simétrica en la región pretibial de ambas extremidades inferiores.
Figura 2.Detalle de una placa hiperqueratósica engrosada de aspecto verrugoso localizada en la región superior del maléolo externo del tobillo derecho.
Los exámenes de laboratorio realizados (sistemático de sangre y orina, bioquímica, serología de virus hepáticos) no mostraron ningún dato patológico. El estudio histológico de una biopsia puso de manifiesto una importante hiperqueratosis y papilomatosis junto con una hipergranulosis, deterioro de la capa basal y un infiltrado inflamatorio linfocítico dispuesto en banda en la dermis, datos todos ellos compatibles con LP hipertrófico.
Se realizó tratamiento con corticoides tópicos de alta potencia en cura oclusiva (propionato de clobetasol) y vaselina salicílica. A los 2 meses de iniciado el tratamiento, el paciente presentó una buena respuesta clínica, las lesiones habían disminuido considerablemente de grosor y eran menos pruriginosas. Desconocemos la evolución a largo plazo del paciente ya que no acudió a las revisiones programadas con posterioridad.
El LP infantil es una enfermedad rara, de incidencia exacta desconocida aunque se estima que supone del 1 al 4 % de todos los casos de LP 2,3. Su etiología es aún desconocida, en la mayoría de los casos es idiopático, pero es cierto que existen algunos factores desencadenantes de esta dermatosis como agentes infecciosos (infección por el virus de la hepatitis C, vacunación frente al virus de la hepatitis B) 4-7, factores emocionales y medicamentos entre otros, que actúan estimulando el sistema inmunitario, en concreto la inmunidad celular. Por ello, en la actualidad, se considera que es una reacción de hipersensibilidad retardada frente a un antígeno epidérmico aún desconocido.
El LP infantil clínicamente es similar al del adulto, aunque la afectación mucosa es excepcional 8-10. El LP clásico es el más frecuente y la forma hipertrófica lo es menos, oscilando entre el 12 y el 26 % 8,10.
La variedad de LP hipertrófico es más frecuente en varones de raza negra y se caracteriza clínicamente por la aparición de grandes pápulas hiperqueratósicas, de bordes netos y regulares, localizados generalmente en los tobillos y en las crestas pretibiales y suele ser la variante más pruriginosa. Estas pápulas a menudo confluyen y forman placas verrugosas, con induración folicular acentuada y una escama adherida. Esta forma clínica es de evolución muy crónica y cuando desaparece suele dejar cicatrices hiperpigmentadas.
El diagnóstico es clínico y no suele ser necesario el estudio histopatológico. Requiere realizar diagnóstico diferencial con otras entidades como el liquen crónico simple, el prurigo nodular, la amiloidosis cutánea liquenoide y en ciertos casos con el sarcoma de Kapossi. El tratamiento en niños aún no está estandarizado. Habitualmente los fármacos más utilizados son los corticoides tópicos de elevada potencia y en cura oclusiva cuando se trata de las formas hipertróficas. La corticoterapia oral, en ciclos cortos para evitar los efectos secundarios, se reservará sólo para aquellos que no responden al tratamiento tópico. La dapsona también puede utilizarse en los cuadros clínicos muy recurrentes. Otras terapias como el PUVA que si son eficaces en adultos están contraindicadas en los niños por sus efectos secundarios 11.
El pronóstico es bueno ya que es un proceso limitado, pero de duración muy variable pues oscila entre unos pocos meses y varios años. Generalmente la evolución habitual de la enfermedad es hacia la aclaración de las lesiones en unos 8-12 meses, aunque en concreto el LP hipertrófico la duración es mucho más prolongada, incluso hay casos descritos de desarrollo de carcinomas epidermoides y queratoacantomas en adultos sobre dichas lesiones de LP hipertrófico 12.
Nuestro paciente presenta un cuadro clínico característico de LP hipertrófico, entidad infrecuente en la infancia cuyo reconocimiento es importante para enfocar el tratamiento correcto. Además precisa de controles posteriores hasta su involución, dado que se han descrito casos en adultos de desarrollo de tumores cutáneos sobre dichas lesiones.
Correspondencia: Dra. M.ªT. Bordel Gómez.
Martínez Villergas, 6, 1.º B. 49003 Zamora. España.
Correo electrónico: maitebordel@aedv.es matebordel@yahoo.es