Comprender los factores que influyen en el tratamiento del sobrepeso y la obesidad infantil es crucial para ofrecer el mejor apoyo a las familias y solucionar este grave problema de salud pública.
ObjetivoDescribir las actitudes y sentimientos del personal de pediatría al tratar con los padres el sobrepeso y la obesidad de sus hijos, explorando los facilitadores y las barreras percibidas, a fin de realizar una atención efectiva.
Sujetos y métodoEstudio cualitativo por cuestionarios individuales semiestructurados de personal pediátrico (pediatras y enfermeras pediatras; n=57; 68% mujeres) de centros de atención primaria y hospitales de la isla de Mallorca, sobre los que se aplicó un análisis temático.
ResultadosSe identificaron 3 temas: «La actitud de los padres en la obesidad infantil» (subtemas «La conciencia de los padres», «Los padres piden ayuda»), «El personal pediátrico y la obesidad infantil» (subtemas «Aproximación al problema: la entrevista con los padres», «Buscando juntos la solución») y «Barreras del sistema» (subtemas «Mejorar el trabajo en equipo y la política de salud», «Participación familiar al abordar y estudiar la obesidad infantil»).
ConclusionesEl personal pediátrico sabe tratar la obesidad infantil, pero demanda entrenamiento en motivación. La terapia de la obesidad infantil será efectiva cuando los padres/cuidadores reconocen el problema y establecen confianza con los equipos pediátricos. El sistema de salud aún es una barrera a la actividad del personal pediátrico.
Understanding the underlying factors that influence the approach to overweight and obesity in children is basic to best support families searching a solution to this important public health problem.
ObjectiveTo assess attitudes and feelings of paediatric staff in addressing overweight and childhood obesity to parents, exploring perceived barriers and facilitators, for an effective care.
Participants and methodQualitative study by means of individual semi-structured questionnaires of paediatric staff (paediatricians and paediatrician nurses; n=57; 68% female) of primary health care centres and hospitals in Mallorca. Thematic analysis was done.
ResultsThree themes emerged from the data: «Parents’ attitude in childhood obesity» (sub-themes «The conscience of parents», «The parents ask for help»), «Paediatric staff and childhood obesity» (sub-themes «Approaching to the problem: The interview with parents», «Looking together for the solution»), and «System barriers» (sub-themes «Improving teamwork and health policy», «Family participation in addressing childhood obesity»).
ConclusionsPaediatric staffs know how to treat childhood obesity, but demand training on motivation. Effectivity on therapy of childhood obesity will be obtained after parents/carers recognize the problem and establish a trustful relationship with paediatric staff. The health system is still a barrier to the activity of paediatric personnel.
En la edad pediátrica, la obesidad es la enfermedad crónica no transmisible y el trastorno nutricional y metabólico más frecuente1. Los niños y adolescentes obesos tienen unas 5 veces más probabilidades de ser obesos en la edad adulta que quienes no lo son2. Una revisión reciente muestra que existen diferencias sustanciales entre los países europeos en sus niveles de sobrepeso y obesidad, con una tendencia a estabilizarse, aunque es preocupante la prevalencia creciente en algunos países mediterráneos, como es el caso en España3. Según el estudio ALADINO 2015, el 18,1% de los niños españoles entre 6 y 9 años son obesos y el 23,2% tiene sobrepeso4. Las Islas Baleares no escapan a esta tendencia, mostrando tasas de obesidad del 10,4% y sobrepeso del 14,7%5. Dado que la obesidad está relacionada con enfermedades crónicas no transmisibles graves6–10, se necesitan acciones para revertir las epidemias de obesidad entre los niños. Sin intervención, los bebés y niños pequeños con obesidad pueden seguir siendo obesos durante la infancia, la adolescencia y la edad adulta2.
A pesar de lo importante que es abordar el sobrepeso y la obesidad a una edad temprana, tan pronto como sea posible, la investigación cualitativa previa realizada en otros países revela que los profesionales de la salud perciben que el sobrepeso y la obesidad infantil son difíciles de tratar con los padres11–13. Uno de los principales desafíos de esta patología infantil para los profesionales de la salud está relacionado con la naturaleza sensible de los padres. Estos, a menudo, tienden a no reconocer el sobrepeso u obesidad de sus hijos14,15 o bien se sienten culpables, tristes o preocupados por el hecho de que los pediatras les informen sobre el exceso de peso corporal de sus hijos, lo cual es una dificultad añadida al tratamiento de la obesidad infantil16–21. Incluso reconociendo el exceso de peso de sus hijos, los padres pueden ser reacios a que se les controle dicho peso, pues están seguros de que ese exceso es natural y que sus hijos lo superarán fácilmente de forma natural22. Si los propios padres tienen sobrepeso u obesidad, el tema será aún más delicado y difícil de abordar18. En consecuencia, los profesionales que forman los equipos de pediatría pueden sentirse incómodos al relatar a los padres o cuidadores el problema del exceso de peso de sus hijos18. Es más, incluso se da la paradoja que tanto los profesionales de la salud como los padres a menudo prefieren esperar hasta que la otra parte plantee el problema23. Todo lo cual supondrá un retraso en el tratamiento de la obesidad infantil, con las evidentes consecuencias sobre el estado de salud presente y futuro de esos niños.
Por tanto, comprender los factores subyacentes que influyen en el abordaje del sobrepeso y la obesidad infantil es crucial para ofrecer el mejor apoyo a las familias en la búsqueda de la solución a este grave problema de salud pública. Así, el objetivo de este estudio fue describir las actitudes y sentimientos del personal de pediatría al tratar con los padres el sobrepeso y la obesidad de sus hijos, explorando los facilitadores y las barreras percibidas, a fin de realizar una atención efectiva.
Sujetos y métodoSe realizó un estudio cualitativo en personal pediátrico (médicos pediátricos y enfermeras pediátricas) de centros de atención primaria y hospitales de la isla de Mallorca (n=320), a quienes se les informó del propósito del estudio y remitió un cuestionario individual semiestructurado basado en una encuesta anterior realizada en enfermeras pediátricas suecas16, cuyas preguntas tenían como objetivo conocer la experiencia y los sentimientos del personal pediátrico al abordar el sobrepeso y la obesidad infantil con los padres y los niños, así como su percepción de las barreras y los facilitadores que encontraban al abordar la obesidad infantil. Aquellos profesionales que desearon participar (n=57; 68% mujeres) devolvieron los cuestionarios debidamente rellenados por correo electrónico a los 3 autores indicados en el apartado Contribuciones de Autoría. Además, se recogieron datos sociodemográficos relativos a la categoría profesional y años de experiencia profesional de los profesionales pediátricos (médico o enfermera), al entorno habitacional (rural o urbano) en el que los entrevistados realizaban su tarea profesional, si esta se desarrollaba en centro de atención primaria o en hospital, así como la edad de los niños a quienes se referían en sus respuestas y su grado de sobrepeso u obesidad expresado en percentiles según criterios IOTF24, así como el nivel educativo o cultural de los padres (primaria o sin formación, formación profesional, secundaria o universitarios).
Este estudio se realizó de acuerdo con la Declaración de Helsinki y todos los procedimientos fueron aprobados por el Comité de Ética de Investigación Clínica de las Islas Baleares (Palma de Mallorca, ref. IB/3814/18PI). Al aceptar participar en la encuesta, los profesionales pediátricos dieron su consentimiento informado.
Análisis temático de los datosEl guion y temas clave tratados en el cuestionario semiestructurado se presentan en la tabla 1. Los cuestionarios se analizaron por análisis temático25, que es el método para identificar, organizar y describir diferentes conceptos dentro de conjuntos de datos cualitativos. Un tema reconoce unidades importantes en las respuestas de los encuestados y revela patrones en los datos, que permiten su descripción e interpretación. En consecuencia, los cuestionarios se codificaron utilizando un enfoque inductivo, sin limitarse a un marco de codificación preexistente. Las respuestas recibidas (extractos textuales relevantes para las preguntas de investigación) permitieron identificar problemas y asignar códigos o conceptos inferidos de esas respuestas; a tal efecto, solo se consideraron como códigos aquellas aportaciones declaradas por al menos el 40% de los participantes. Los códigos se agruparon en diferentes subtemas y temas según la semejanza en los conceptos semánticos declarados. El informe de este estudio siguió los criterios para la consolidación de informes de investigación cualitativa o COREQ26 (ver material adicional).
Cuestionario semiestructurado contestado individualmente por cada profesional de pediatría
| 1. Indica los años de experiencia laboral como pediatra o enfermera pediátrica (incluyendo residencia o similar, si fuera el caso) |
| 2. ¿Cómo abordas el sobrepeso infantil ante los padres? |
| 3. ¿Cómo te sientes al hablar sobre el sobrepeso infantil en la consulta? |
| 4. ¿Puedes hablarme de una conversación con padres a quienes les comunicaste preocupación por el sobrepeso de su hijo/hija y tuvo éxito? |
| 5. ¿Puedes hablarme de una conversación con padres a quienes les comunicaste preocupación por el sobrepeso de su hijo/hija y no tuvo éxito? |
| 6. ¿Cómo percibes la conciencia de los padres sobre el estado de peso de sus hijos? |
| 7. ¿Cuándo suelen los padres buscar ayuda para el sobrepeso de sus hijos? |
| 8. ¿Cómo percibes que la presencia de los niños durante estas conversaciones pueda afectar al desarrollo de esta? |
| 9. ¿Cómo se puede ver afectada la conversación sobre el peso de un niño dependiendo de quién está presente en estas visitas? |
| 10. Al descubrir, en el curso de una reunión con padres, que estos tienen una vida complicada, ¿cómo crees que puedes ayudarles? |
| 11. ¿Qué tipo de apoyo ofreces a los padres? |
| 12. ¿Qué crees que facilita que los padres acepten tu apoyo? |
| 13. ¿Hasta qué punto crees que puedes cambiar el estilo de vida de niños y familias? |
| 14. ¿Por qué crees difícil que las familias participen en estudios sobre obesidad infantil? |
| 15. ¿Hay algo más que quisieras añadir? |
Los datos paramétricos se expresaron como media y desviación estándar (DE) y los contenidos del cuestionario semiestructurado se analizaron por χ2, con la ayuda del programa estadístico SPSS versión 25 (SPSS Inc., Chicago, IL, EE.UU.).
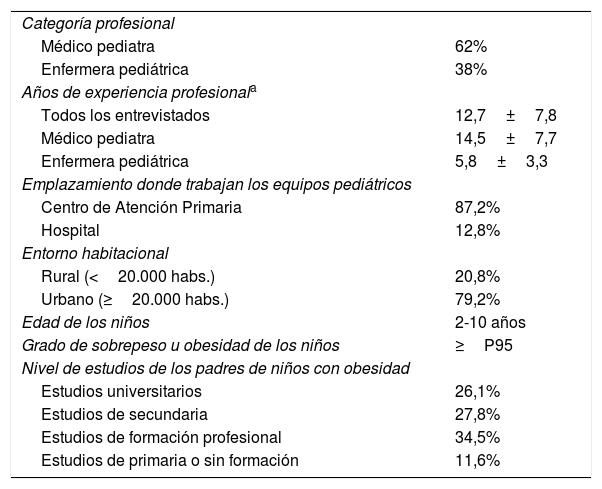
ResultadosEl personal pediátrico entrevistado (62% pediatras y 38% enfermeras pediátricas) tiene una experiencia promedio (±DE) en consulta pediátrica de 12,7 (±7,8) años, algo más elevado en médicos pediatras que en enfermeras. Las características sociodemográficas de los entrevistados se presentan en la tabla 2. El entorno habitacional donde los equipos de pediatría realizan su labor es urbano (población igual o superior a 20.000 habitantes) en un 79,2% y rural (población inferior a 20.000 habitantes) en un 20,8%. El lugar donde trabajan los equipos pediátricos es mayoritariamente en centros de atención primaria (87,2% del total entrevistado). La edad de los niños a los que se referían los profesionales de pediatría oscila entre 2 y 10 años, quienes presentaron, en todos los casos, un índice de masa corporal (IMC) igual o superior al percentil 95. La mayoría de padres y madres tienen estudios de primaria o de formación profesional.
Características sociodemográficas de la muestra entrevistada (n=57)
| Categoría profesional | |
| Médico pediatra | 62% |
| Enfermera pediátrica | 38% |
| Años de experiencia profesionala | |
| Todos los entrevistados | 12,7±7,8 |
| Médico pediatra | 14,5±7,7 |
| Enfermera pediátrica | 5,8±3,3 |
| Emplazamiento donde trabajan los equipos pediátricos | |
| Centro de Atención Primaria | 87,2% |
| Hospital | 12,8% |
| Entorno habitacional | |
| Rural (<20.000 habs.) | 20,8% |
| Urbano (≥20.000 habs.) | 79,2% |
| Edad de los niños | 2-10 años |
| Grado de sobrepeso u obesidad de los niños | ≥P95 |
| Nivel de estudios de los padres de niños con obesidad | |
| Estudios universitarios | 26,1% |
| Estudios de secundaria | 27,8% |
| Estudios de formación profesional | 34,5% |
| Estudios de primaria o sin formación | 11,6% |
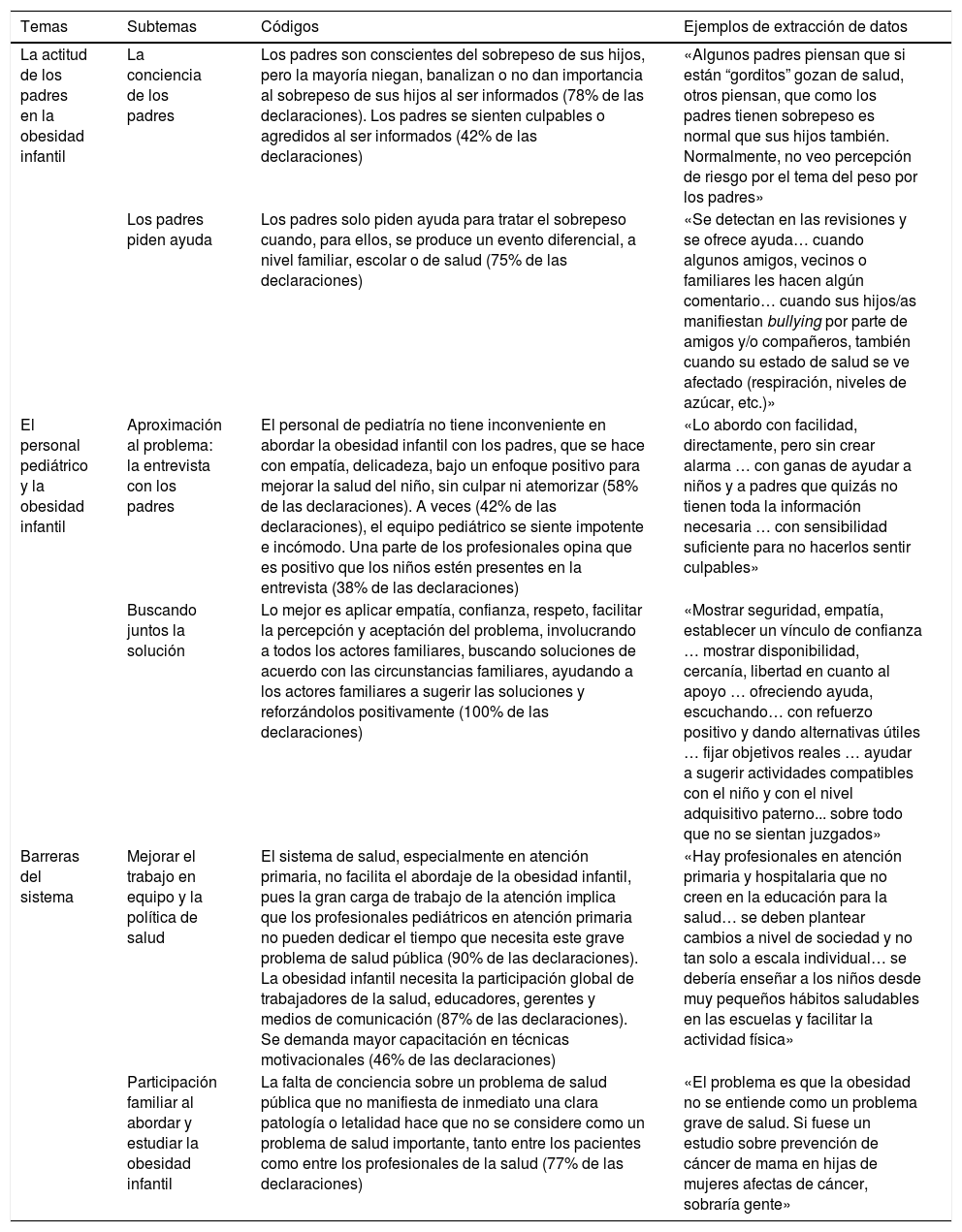
La percepción del personal de pediatría al abordar el sobrepeso u obesidad infantil en sus consultas permitió diferenciar tres grandes temas (tabla 3): (1) La actitud de los padres en la obesidad infantil; (2) el personal pediátrico y la obesidad infantil; y (3) barreras del sistema. Globalmente, estos temas coinciden con las dimensiones/áreas clave del cuestionario semiestructurado, si bien estas no se limitan, a priori, a un marco de codificación preexistente.
Análisis temáticos
| Temas | Subtemas | Códigos | Ejemplos de extracción de datos |
|---|---|---|---|
| La actitud de los padres en la obesidad infantil | La conciencia de los padres | Los padres son conscientes del sobrepeso de sus hijos, pero la mayoría niegan, banalizan o no dan importancia al sobrepeso de sus hijos al ser informados (78% de las declaraciones). Los padres se sienten culpables o agredidos al ser informados (42% de las declaraciones) | «Algunos padres piensan que si están “gorditos” gozan de salud, otros piensan, que como los padres tienen sobrepeso es normal que sus hijos también. Normalmente, no veo percepción de riesgo por el tema del peso por los padres» |
| Los padres piden ayuda | Los padres solo piden ayuda para tratar el sobrepeso cuando, para ellos, se produce un evento diferencial, a nivel familiar, escolar o de salud (75% de las declaraciones) | «Se detectan en las revisiones y se ofrece ayuda… cuando algunos amigos, vecinos o familiares les hacen algún comentario… cuando sus hijos/as manifiestan bullying por parte de amigos y/o compañeros, también cuando su estado de salud se ve afectado (respiración, niveles de azúcar, etc.)» | |
| El personal pediátrico y la obesidad infantil | Aproximación al problema: la entrevista con los padres | El personal de pediatría no tiene inconveniente en abordar la obesidad infantil con los padres, que se hace con empatía, delicadeza, bajo un enfoque positivo para mejorar la salud del niño, sin culpar ni atemorizar (58% de las declaraciones). A veces (42% de las declaraciones), el equipo pediátrico se siente impotente e incómodo. Una parte de los profesionales opina que es positivo que los niños estén presentes en la entrevista (38% de las declaraciones) | «Lo abordo con facilidad, directamente, pero sin crear alarma … con ganas de ayudar a niños y a padres que quizás no tienen toda la información necesaria … con sensibilidad suficiente para no hacerlos sentir culpables» |
| Buscando juntos la solución | Lo mejor es aplicar empatía, confianza, respeto, facilitar la percepción y aceptación del problema, involucrando a todos los actores familiares, buscando soluciones de acuerdo con las circunstancias familiares, ayudando a los actores familiares a sugerir las soluciones y reforzándolos positivamente (100% de las declaraciones) | «Mostrar seguridad, empatía, establecer un vínculo de confianza … mostrar disponibilidad, cercanía, libertad en cuanto al apoyo … ofreciendo ayuda, escuchando… con refuerzo positivo y dando alternativas útiles … fijar objetivos reales … ayudar a sugerir actividades compatibles con el niño y con el nivel adquisitivo paterno... sobre todo que no se sientan juzgados» | |
| Barreras del sistema | Mejorar el trabajo en equipo y la política de salud | El sistema de salud, especialmente en atención primaria, no facilita el abordaje de la obesidad infantil, pues la gran carga de trabajo de la atención implica que los profesionales pediátricos en atención primaria no pueden dedicar el tiempo que necesita este grave problema de salud pública (90% de las declaraciones). La obesidad infantil necesita la participación global de trabajadores de la salud, educadores, gerentes y medios de comunicación (87% de las declaraciones). Se demanda mayor capacitación en técnicas motivacionales (46% de las declaraciones) | «Hay profesionales en atención primaria y hospitalaria que no creen en la educación para la salud… se deben plantear cambios a nivel de sociedad y no tan solo a escala individual… se debería enseñar a los niños desde muy pequeños hábitos saludables en las escuelas y facilitar la actividad física» |
| Participación familiar al abordar y estudiar la obesidad infantil | La falta de conciencia sobre un problema de salud pública que no manifiesta de inmediato una clara patología o letalidad hace que no se considere como un problema de salud importante, tanto entre los pacientes como entre los profesionales de la salud (77% de las declaraciones) | «El problema es que la obesidad no se entiende como un problema grave de salud. Si fuese un estudio sobre prevención de cáncer de mama en hijas de mujeres afectas de cáncer, sobraría gente» |
La gran mayoría de los equipos pediátricos declararon que los padres eran conscientes de la obesidad en sus hijos, pero no lo aceptaban. Los diversos aspectos relacionados (códigos) se clasificaron en dos subtemas: «La conciencia de los padres» y «Los padres piden ayuda».
La conciencia de los padresLa mayor parte de los profesionales pediátricos entrevistados señalaron que la mayoría de los padres eran plenamente conscientes de la situación de sobrepeso de sus hijos; pero en su mayoría lo negaron, lo banalizaron, no le dieron importancia (78% de las declaraciones) o se sintieron culpables o agredidos cuando se les informó sobre el estado de sobrepeso de sus hijos (42% de las declaraciones). Se trataba de una negación ante el fracaso de una dedicación a los hijos hecha con su mejor intención, llevándolos a una situación de bloqueo. En padres con sobrepeso, esta situación aún se acentuaba. Además, los padres generalmente consideraban el exceso de peso como un signo de salud. Ejemplos de frases más representativas para la extracción de los datos: «Los padres se sienten culpables si no se aborda bien el problema, porque creen que están haciendo lo mejor para sus hijos» (Respuesta 1; a partir de ahora identificada como R). «En mi opinión, hay dos grupos de padres: algunos muy preocupados y otros que niegan el problema; en general, el segundo grupo es el que tiene más sobrepeso» (R4). «Los padres asocian el peso, muy a menudo, con estar sano o fuerte y tener autopercepción de un buen cuidado y falta de algo» (R12).
Algunos de los profesionales pediátricos (25% de las declaraciones) apuntaron que los padres estaban mucho más preocupados por la delgadez que por el sobrepeso de sus hijos, ya que tener unos pocos kilos de más es un «signo de salud». La actitud era variable según el nivel educativo de los padres; pues cuanto más bajo era, más se negaba o minimizaba el sobrepeso e incluso se enorgullecían de ello. Sirva como ejemplo la siguiente frase: «Hay padres que tienen a sus hijos con sobrepeso y dicen que están bien y que no comen nada; hay otros que dicen que el niño tiene buen peso, pero no hace ejercicio y dicen que es gordito, que tiene vientre, que es flácido... Otros son más realistas (los menos). Todo depende mucho del físico de los padres, de la sobreprotección hacia los hijos, de su nivel cultural y de los hábitos familiares habituales (que para ellos es normal)» (R19).
En general, los padres no suelen pedir ayuda debido a problemas de sobrepeso de sus hijos, excepto cuando se produce un evento diferencial (75% de las declaraciones). Este hecho diferencial puede ser notar un fuerte aumento de peso en sus hijos tras un control de rutina o tras un problema de salud (dificultad para respirar, especialmente después del ejercicio, o hiperglucemia) o, la mayoría de las veces, tras recibir comentarios de parientes o amigos, así como debido a episodios de bullying en la escuela o en la pandilla del niño, especialmente en la preadolescencia. Si el mensaje provenía de más de una fuente, era más probable que los padres buscaran y aceptaran la ayuda del equipo pediátrico. Ejemplos de frases más representativas para la extracción de los datos: «Cuando algo ha sucedido en la escuela (por ejemplo, porque alguien les ha dicho algo), cuando los niños expresan su disgusto...» (R3). «Raramente vienen. Suele ocurrir cuando hay un cambio brusco de peso» (R5). «Es muy común cuando un miembro de la familia tiene un problema con el peso y ocurre un problema de salud grave, otras veces porque los niños comentan que se involucran con ellos, aquí la dimensión del problema cambia, no es el peso, sino la consecuencia social de la obesidad que los niños comienzan a sufrir» (R6). «Generalmente cuando se trata de niños preadolescentes, cuando registramos el peso y tememos que sea una tendencia futura. Otras veces, cuando notan una ansiedad por la comida, comen furtivamente o se les dice a otras personas que el niño es obeso» (R22).
Otras veces, la solicitud de ayuda provino de observaciones de los propios padres, como notar episodios de ansiedad del niño por la comida, cuando notaron que la autoestima del niño se vio afectada o cuando se vieron abrumados por cómo tratar el problema del sobrepeso. Sirva como ejemplo la siguiente frase: «Cuando están abrumados por la situación, tipo problemas secundarios a la obesidad, problemas de ansiedad alimentaria, etc.» (R20).
Este apartado trata de cómo los equipos pediátricos abordan la obesidad infantil ante los padres. Los códigos se han clasificado en dos subtemas: «Aproximación al problema: la entrevista con los padres», «Buscando juntos la solución».
Aproximación al problema: la entrevista con los padresEl 58% del personal de pediatría generalmente no tiene problemas para abordar abiertamente el problema de la obesidad infantil con los padres o cuidadores; cada caso es un desafío por superar y siempre con la intención de ayudar a padres e hijos. Se aborda el problema con empatía y delicadeza, buscando dar un enfoque positivo para mejorar la salud del niño y facilitando la aproximación al problema, sin culpar ni atemorizar. Ejemplo de frase más representativa para la extracción de los datos: «Para mí no es un problema hablar de obesidad, pero trato de usar eufemismos (dependiendo de cada caso) para que no se sientan “atacados”, porque mi experiencia en la mayoría de los casos es que hablar directamente de obesidad puede causar rechazo en la familia» (R23).
Un 21% de los profesionales de pediatría abordan el problema del sobrepeso u obesidad principalmente basándose en las gráficas de la evolución del peso del niño, tratando de hacer que los padres entendieran las repercusiones que, para la salud de sus hijos tendría, objetivamente, poseer un peso correcto. Ejemplo de frase más representativa para la extracción de los datos: «Tras catalogar a un niño con sobrepeso de acuerdo con los percentiles, le explico a la familia que el niño tiene sobrepeso, le explico las posibles repercusiones actuales y futuras, y trato de revisar los patrones de alimentación, la actividad física...» (R21).
A veces (42% de las declaraciones), el equipo pediátrico se siente impotente, por lo incómodo y difícil que resulta abordar el problema, pues los padres no tienen consciencia de este y están molestos y bloqueados al tratar el tema. Ejemplos de frases más representativas para la extracción de los datos: «Una madre que acudió a la oficina por otro problema, al decirle que el peso de su hijo estaba en los percentiles altos se ofendió por llamarle “gordo» a su hijo» (R11). «Más complicado, porque hay padres que no tienen la percepción de que el niño tiene sobrepeso y, aún más, incluso consideran que tienen un peso adecuado, por lo que abordar estos casos puede ser realmente complicado. Hay padres que incluso se sienten ofendidos diciéndoles que el niño tiene sobrepeso. Sin embargo, hay otros casos en que incluso los mismos padres lo consultan y aquí el manejo es más fácil» (R14).
Esta actitud de los padres o cuidadores no es en absoluto contradictoria con la actitud declarada por los profesionales pediátricos de poseer la mejor disposición para encarar el problema.
Una parte de los profesionales (38% de las declaraciones) opina que es positivo que los niños estén presentes en la entrevista, pues pueden ser parte activa y aportar soluciones al problema; no obstante, su presencia puede afectar la entrevista, tanto introduciendo tensión en la misma como reduciendo la libre expresión de padres y niños, e incluso introduciendo o incrementando la culpabilización del niño. Debe evitarse, en cualquier caso, utilizar palabras que no entienda el niño y, sobre todo, que no se lesione su autoestima. Ejemplos de frases más representativas para la extracción de los datos: «Hay padres que intentan disimular hablando más bajo, susurrando respuestas, guiñándote el ojo. Otros culpabilizan a sus hijos delante del Equipo de Pediatría y los hacen sentir realmente mal; afecta sobre todo a su autoestima» (R3). «En ocasiones observas que el niño se siente incómodo, en otras observas que el niño forma parte activa de la conversación y aporta ideas de pequeños cambios que puede realizar» (R20).
La mejor actitud autodeclarada por el equipo pediátrico (100% de las declaraciones) que atiende el problema del sobrepeso infantil fue aplicar empatía, confianza, respeto, no supremacía, apoyo, escucha activa, no juzgar ni abrumar, no prohibir ni culpar, facilitando la percepción y aceptación del problema, involucrando a todos los actores familiares, buscando posibles soluciones de acuerdo con las circunstancias familiares y, sobre todo, ayudando a los actores familiares a sugerir las soluciones y reforzándolas positivamente. Dirigir mensajes a la persona que compra y cocina en casa era fundamental. Cuando sucedieron todas estas acciones, fue exitoso. Ejemplos de frases más representativas para la extracción de los datos: «La empatía, el respeto, ser horizontal con ellos sin establecer un estado de supremacía en ningún aspecto, también creo que facilita cuando se trabaja con ellos» (R15). «Es importante que esté presente la persona que vive con el niño, su cuidador principal, que organiza y prepara las comidas del día» (R22). «Cambiar los estilos de vida es muy difícil, solo una buena motivación y un refuerzo positivo harán posibles los cambios. Desde la consulta podemos acompañarlos y darles ese refuerzo positivo, pero la motivación de los pacientes y sus familiares es fundamental» (R23).
La gran mayoría de los equipos pediátricos entrevistados destacaron las barreras organizativas del sistema de salud, incluido el tiempo limitado para las visitas, la cooperación insuficiente con otros profesionales de atención médica y la falta de participación familiar. Los diversos aspectos (códigos) se han clasificado en dos subtemas: «Mejorar el trabajo en equipo y la política de salud», «Participación familiar al abordar y estudiar la obesidad infantil».
Mejorar el trabajo en equipo y la política de saludEl sistema de salud, especialmente en atención primaria, no facilita el enfoque de la obesidad infantil. La gran carga de trabajo de la atención implica que los profesionales pediátricos en atención primaria no pueden dedicar el tiempo que necesita este grave problema de salud pública (90% de las declaraciones). Dado que la obesidad infantil es un problema global, el 87% de los equipos pediátricos entrevistados consideran que su solución necesita la participación adicional de otros profesionales de la salud (endocrinólogos, médicos de familia, enfermeras, dietistas-nutricionistas, farmacéuticos, etc.), educadores, gerentes y medios de comunicación. Ejemplos de frases más representativas para la extracción de los datos: «Se requieren más medios en educación, más regulación gubernamental de los productos ofrecidos y publicidad» (R9). «Es importante continuar trabajando en el tema e involucrar a toda la sociedad (centros de salud, escuelas, municipios...) para abordar este problema desde todos los puntos de vista y trabajar juntos» (R11).
Puesto que la confianza del paciente y los miembros de la familia en los profesionales pediátricos es básica, estos profesionales (46% de las declaraciones) demandan más capacitación, no tanto en conocimiento sino en técnicas de motivación. Ejemplo de frase más representativa para la extracción de los datos: «Los profesionales en el siglo que vivimos deberían saber cómo hacer una entrevista clínica motivadora, deberíamos saber cómo investigar y trabajar en los determinantes sociales de la salud de los pacientes, porque allí es donde se concentra el 80% o más de los problemas de salud de los individuos, lo que es mucho más evidente en el tema del sobrepeso y la obesidad infantil. La atención primaria de salud es integral y nuestro trabajo es trabajar en todo lo que rodea a los pacientes» (R15).
Además, un 10% de los equipos de pediatría considera que desarrollar actividades complementarias en los centros de salud o desde ellos también sería esencial. Ejemplos de frases más representativas para la extracción de los datos: «A los niños se les debe enseñar, desde una edad muy temprana, hábitos saludables en las escuelas y facilitar la actividad física» (R20). «Nosotros, conscientes de la mala alimentación y, motivados por este problema, hemos estado desarrollando “desayunos saludables” en las escuelas durante años, lo que ha evolucionado hacia “un día saludable”, pero también involucrando a los padres en estas actividades, aunque les cuesta asistir» (R21).
El 77% de los profesionales entrevistados indica que la falta de conciencia sobre la obesidad infantil, un problema de salud pública que no manifiesta de inmediato una clara patología o letalidad, hace que no se considere un problema de salud importante, tanto entre los pacientes (padres/cuidadores y niños/adolescentes) como entre los profesionales de la salud. Además, un 25% de los equipos de pediatría opina que el nivel cultural de la familia contribuye de forma importante, pues en el nivel superior del mismo, se muestra mayor disposición y participación. Ejemplos de frases más representativas para la extracción de los datos: «Hay poca conciencia en nuestro país sobre este problema, no solo en pacientes sino también entre nuestros colegas; pero también, dificultades sociales y económicas debido a las repercusiones directas e indirectas en el dinero que conllevan» (R1). «El nivel cultural de las familias es muy importante» (R7).
Además, el 38% de los profesionales de pediatría entrevistados consideran que, quienes más manifiestan el problema son los que menos lo reconocen. La introducción de cambios en la vida familiar generalmente es difícil, principalmente por razones logísticas y de organización familiar, como la falta de tiempo de los padres o cuidadores. Ejemplo de frase más representativa para la extracción de los datos: «Requieren participación, debido a la disponibilidad de tiempo y logística. Es muy difícil para los padres con niños pequeños tener tiempo con frecuencia para asistir a consultas o reuniones. Más si no tienen a nadie con quien dejar a los niños o trabajar. Facilitar la asistencia con los niños a estas reuniones, facilitar la logística podría ayudar mucho» (R5).
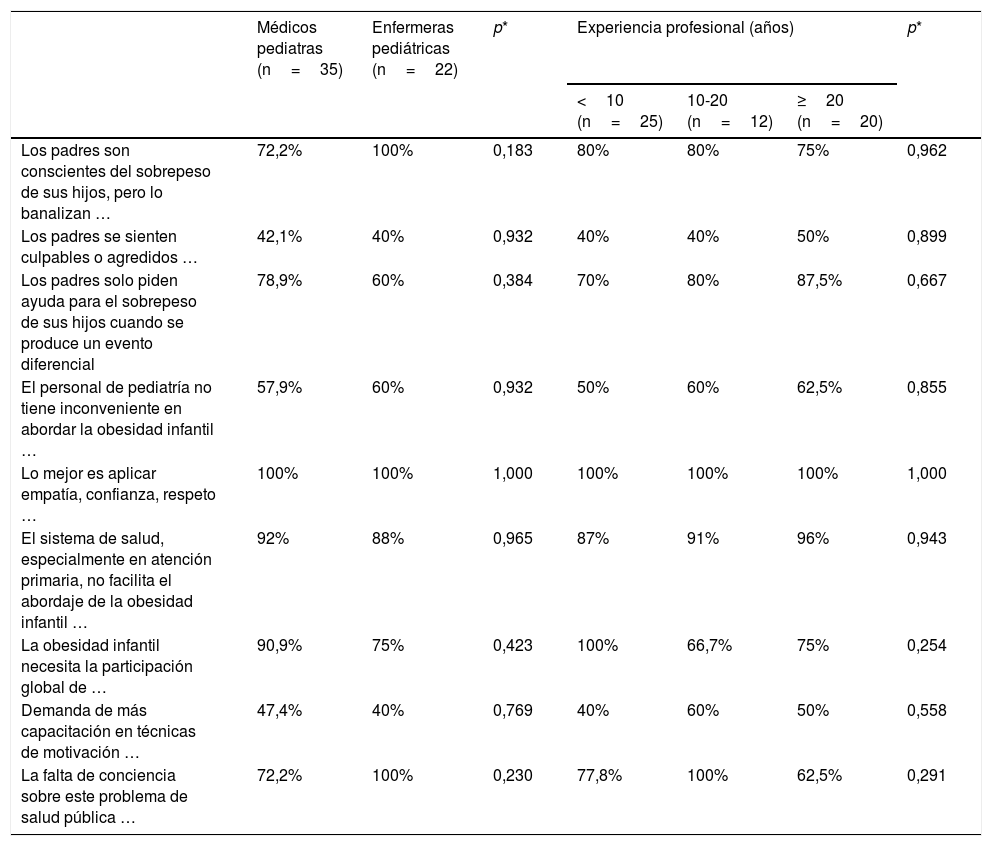
En todos los ítems no se encuentran diferencias entre profesiones (médicos pediatras vs. enfermeras pediátricas) ni entre años de experiencia profesional (tabla 4).
Códigos según categoría y años de experiencia profesional
| Médicos pediatras (n=35) | Enfermeras pediátricas (n=22) | p* | Experiencia profesional (años) | p* | |||
|---|---|---|---|---|---|---|---|
| <10 (n=25) | 10-20 (n=12) | ≥20 (n=20) | |||||
| Los padres son conscientes del sobrepeso de sus hijos, pero lo banalizan … | 72,2% | 100% | 0,183 | 80% | 80% | 75% | 0,962 |
| Los padres se sienten culpables o agredidos … | 42,1% | 40% | 0,932 | 40% | 40% | 50% | 0,899 |
| Los padres solo piden ayuda para el sobrepeso de sus hijos cuando se produce un evento diferencial | 78,9% | 60% | 0,384 | 70% | 80% | 87,5% | 0,667 |
| El personal de pediatría no tiene inconveniente en abordar la obesidad infantil … | 57,9% | 60% | 0,932 | 50% | 60% | 62,5% | 0,855 |
| Lo mejor es aplicar empatía, confianza, respeto … | 100% | 100% | 1,000 | 100% | 100% | 100% | 1,000 |
| El sistema de salud, especialmente en atención primaria, no facilita el abordaje de la obesidad infantil … | 92% | 88% | 0,965 | 87% | 91% | 96% | 0,943 |
| La obesidad infantil necesita la participación global de … | 90,9% | 75% | 0,423 | 100% | 66,7% | 75% | 0,254 |
| Demanda de más capacitación en técnicas de motivación … | 47,4% | 40% | 0,769 | 40% | 60% | 50% | 0,558 |
| La falta de conciencia sobre este problema de salud pública … | 72,2% | 100% | 0,230 | 77,8% | 100% | 62,5% | 0,291 |
Este estudio muestra la actitud y los sentimientos de los equipos pediátricos frente a la obesidad infantil, un grave problema de salud pública que los profesionales pediátricos no evitan, sino que lo enfrentan abiertamente, aunque sean perfectamente conscientes de la dificultad de su abordaje y de las limitaciones de las herramientas que están a su alcance para resolverlo.
Las entrevistas con los profesionales pediátricos nos han permitido definir tres temas: «La actitud de los padres en la obesidad infantil» (subtemas «La conciencia de los padres», «Los padres piden ayuda»), «El personal pediátrico y la obesidad infantil» (subtemas «Aproximación al problema: la entrevista con los padres», «Buscando juntos la solución») y «Barreras del sistema» (subtemas «Mejorar el trabajo en equipo y la política de salud», «Participación familiar al abordar y estudiar la obesidad infantil»). Se ha encontrado que abordar la obesidad infantil no es una tarea fácil, ya que requiere el reconocimiento de la existencia del problema por parte de los padres y, sobre todo, del establecimiento de una relación de confianza entre los equipos pediátricos y los padres e hijos. Ambos aspectos, a su vez, pueden estar condicionados por muchos otros factores, como el nivel cultural de los padres, la situación estructural de las familias y sus condiciones externas, como la falta de tiempo de los padres o cuidadores o la dificultad para introducir cambios en los hábitos familiares, así como la capacidad profesional y motivadora de los equipos pediátricos.
La conciencia de los padres sobre el problema. El reconocimiento del exceso de peso de los niños por parte de los padres, pero también por los propios niños, es una de las principales barreras para el tratamiento y la solución del sobrepeso infantil12,27–32. Estudios anteriores han demostrado que los padres tienden a subestimar el peso de sus hijos14,33, especialmente los padres con sobrepeso12,32 y aquellos con niños pequeños34, lo que contribuye a la negación del sobrepeso infantil32. En España, se informó que el 70,8% de los niños y el 64,9% de los padres no percibían sistemáticamente el sobrepeso como un problema de salud35. Esta respuesta negativa también puede deberse a un sentimiento de culpa por no saber cómo cuidar adecuadamente a sus hijos, miedo a sentirse juzgado por otros36 y, además, al estigma relacionado con el sobrepeso que puede suponer, tanto para ellos como para sus hijos19–21. Cuando los padres notan sobrepeso en sus hijos, tampoco se preocupan, porque eso será un problema cuando alcancen la edad escolar, principalmente debido a la posible intimidación o exclusión social32,37. Los padres y los niños aceptan la ayuda del profesional tras alcanzar un cierto nivel de preocupación por este exceso de peso38. Esa motivación será una de las primeras acciones que realizará el equipo pediátrico y, en última instancia, el primer acto médico para resolver el problema del sobrepeso infantil12,32.
Resolviendo el problema. Siempre que la confianza entre padres-hijos y los equipos pediátricos se ha establecido, estos últimos declaran la importancia de mostrar empatía, respeto, no supremacía, apoyo, escucha activa; sin juzgar, abrumar, prohibir o culpar; facilitando la percepción y aceptación del problema, adaptándose a las circunstancias familiares y al nivel cultural, brindando posibles alternativas, con objetivos cortos y alcanzables, así como asegurando que los propios padres sean quienes brinden las soluciones. La comunicación efectiva entre el personal de pediatría y los padres e hijos es la base de la terapia en la obesidad infantil12,39 y permitirá que las medidas habituales (cambios en la dieta y estilo de vida, promoción de la actividad física, cambios en los hábitos familiares, reducción de las actividades sedentarias) sean realmente efectivas, pues habrán servido para establecer puentes con padres-hijos, rompiendo las barreras sociales y familiares habituales (falta de motivación, no involucrarse en el tratamiento, culpar entre padres y entre padres-hijos, abandono)12,35. También es importante identificar y hablar con la persona que compra y cocina en casa, porque de ella dependerá la comida del niño y de la familia. Una tercera parte de los pediatras, aproximadamente, cree que los niños deben estar presentes en las conversaciones, incluso a riesgo de perder fluidez y reducir el contenido, ya que pueden aportar soluciones y, en consecuencia, aumentar su motivación para mejorar su peso corporal.
¿Cómo se sienten los equipos pediátricos? La naturaleza sensible del sobrepeso infantil hace que muchos profesionales se sientan incómodos al abordar el problema, lo cual está de acuerdo con investigaciones cualitativas previas12,17. En nuestro caso, sin embargo, la gran mayoría de los profesionales entrevistados se sienten cómodos y seguros, sin dudar en abordar el tema y con una gran disposición a actuar, principalmente debido a su capacitación en salud, de acuerdo con estudios previos12,35,40 donde se informó que la capacitación previa de equipos pediátricos en obesidad era esencial para abordar el problema y superar las barreras. Esta actitud de los profesionales de pediatría en España, de declararse capaces de abordar el problema, contrasta con lo que ocurre en otros países, donde los profesionales esperan que sea la otra parte quien aborde el problema del sobrepeso en los niños16. De igual forma, esta situación es algo diferente de lo que se informó en un estudio anterior en España en 2008, donde el 28,7% de los profesionales declararon tener poca experiencia en el tratamiento de la obesidad35, porque hoy los factores que contribuyen al desarrollo de la obesidad infantil están muy bien definidos, tanto individual como socialmente, así como cuáles son las recomendaciones terapéuticas que aplicar12,41. Este conocimiento está ampliamente descrito y disponible para el personal pediátrico en España. Esta buena formación del personal pediátrico español es sustancialmente diferente de lo que muestran profesionales de pediatría en Suecia, donde las enfermeras pediátricas, quienes son las encargadas habituales de atender y seguir a los niños con sobrepeso u obesidad, declaran déficits de formación tanto en materia de obesidad como en técnicas de comunicación y motivación16; pero también ocurre en profesionales de pediatría de otros países, donde se declara abiertamente la necesidad de una mejor formación en obesidad infantil42–44.
Sin embargo, unos y otros profesionales coinciden en demandar la necesidad de capacitación en aspectos motivacionales que, indudablemente, facilitarán el acercamiento a padres e hijos y, sobre todo, ayudarán a mantener o aumentar los lazos de confianza con ellos, lo cual, como se mencionó, es crucial en estas terapias12. En este sentido, nuestro grupo de investigación ha demostrado recientemente que un programa de sesiones de seguimiento para preescolares con obesidad mediante técnicas motivacionales mejora tanto la actitud de los padres ante el problema del sobrepeso u obesidad en sus hijos, como en los hábitos y estilos de vida de los niños, hacia un modelo más saludable, así como también produciendo disminuciones significativas en el IMC de los niños45,46. Otros estudios realizados en Australia, pero no en preescolares, han obtenido resultados parecidos, pero con menores cambios sobre el IMC47,48.
Mejorar el sistema. A pesar de la excelente disposición y capacitación en salud del personal pediátrico, el sistema no facilita el enfoque de la obesidad infantil. El sistema de salud constituye una barrera en sí mismo, debido a la falta de tiempo y la excesiva carga de trabajo del personal pediátrico, la falta de materiales educativos, la falta de acceso a expertos, la falta de colaboración de otros profesionales de la salud y el poco reconocimiento por parte de los gerentes35. Sin embargo, el sistema de salud no puede enfrentar solo la obesidad infantil, ya que es un problema global que necesita más apoyo de todos los agentes sociales, como educadores, gerentes y medios de comunicación, tal y como lo reconoce la estrategia NAOS49. En este sentido, el desarrollo de actividades complementarias como parte intrínseca de la terapia pediátrica debe fortalecerse y reconocerse, de modo que formen parte de la atención primaria, en connivencia con otros actores sociales, como educadores, profesionales de actividad física (coaching personalizado o en grupo) o medios de comunicación. Asimismo, los administradores del sistema de salud deberían alentar, facilitar y mejorar la participación del personal pediátrico en estudios sobre obesidad infantil, involucrando a padres y cuidadores que, sin duda, contribuiría a un mejor conocimiento terapéutico de la efectividad de las intervenciones en esta patología, así como a ampliar la conciencia social de este importante problema de salud pública, que es una de las principales barreras que enfrenta el personal pediátrico al abordar el tratamiento de la obesidad infantil.
Finalmente, cabe comentar la similitud de pareceres entre los profesionales pediátricos, con independencia de su categoría profesional y de sus años de experiencia.
Fortalezas y limitaciones. Este estudio es uno de los pocos realizados en España sobre las actitudes y opiniones del personal de pediatría con respecto al enfoque de la obesidad infantil, sus barreras y condiciones. Una segunda fortaleza es que, al presentarse el cuestionario en forma de preguntas abiertas, los entrevistados pudieron explicar su particular visión del problema sin limitaciones. Una tercera fortaleza consiste en el método aplicado, el análisis temático, un método flexible que permite analizar e interpretar sistemáticamente una gran cantidad de datos25, incluido un análisis cuidadoso de los cuestionarios y sus respuestas, la extracción de los datos y su posterior discusión hasta el consenso en definir las categorías temáticas y las percepciones. Una tercera fortaleza es que se han añadido resultados a la literatura existente sobre comunicación entre profesionales pediátricos y padres o cuidadores de niños con exceso de peso, dando relevancia global al problema. Entre las limitaciones están las propias del método cualitativo aplicado; sin embargo, el número de entrevistas realizadas (n=57) es superior al mínimo descrito como necesario para obtener una comprensión integral de los problemas planteados (n=16) y, al mismo tiempo, no representa un conjunto de datos demasiado grande, lo que dificulta su análisis exhaustivo50,51. Una segunda limitación es el alcance geográfico del estudio, realizado solamente en la isla de Mallorca, por lo que su extrapolación precisará de otros futuros estudios realizados con idéntica metodología. Otra limitación es que tal vez los participantes fueran los más interesados en la obesidad infantil y, por tanto, que la muestra no sea representativa. No se han investigado aspectos de la práctica clínica, ya que este no ha sido el objetivo de este estudio.
ConclusionesEl personal de pediatría se siente seguro al abordar la obesidad infantil, pues está capacitado en salud sobre el tema, aunque exige capacitación en motivación, al considerar fundamental el reconocimiento del problema por parte de los padres y, sobre todo, que debe haber una relación de confianza entre ellos y padres-hijos. La comunicación efectiva entre el personal de pediatría y los padres e hijos es la base de la terapia en la obesidad infantil y permitirá que sean efectivas las medidas a aplicar. El sistema de salud es una barrera para la actividad de los equipos pediátricos que debe mejorarse.
FinanciaciónEste estudio es parte del proyecto STOP (The Science and Technology in Childhood Obesity Policy) financiado por el programa de investigación e innovación Horizon 2020 de la Unión Europea (ref. 774548), así como del Instituto de Salud Carlos III a través del Departamento de Salud Fondo de Investigación (FIS), cofinanciado por los Fondos Europeos de Desarrollo Regional (FEDER), a través del proyecto PI17/01827 y CIBEROBN (CB12/03/30038), así como apoyo a grupos de investigación competitivos 35/2011 del Gobierno de las Islas Baleares y el programa EU-COST (Acción COST CA16112). CB recibió una beca de doctorado Fernando Tarongí Bauzà. Las agencias de financiación no han intervenido en el diseño del estudio, la recopilación y el análisis de datos, ni en la preparación del manuscrito.
AutoríaEA, CB y JAT contactaron con los equipos pediátricos con la contribución del resto de autores, desarrollaron la entrevista y contribuyeron a su análisis. EA, CB y JAT escribieron la primera versión del manuscrito. Todos los autores revisaron y aprobaron el manuscrito final.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores desean agradecer a los equipos pediátricos su participación en las entrevistas.