Este estudio describe la morbilidad y mortalidad de los recién nacidos de muy bajo peso (RNMBP) asistidos en las unidades neonatales del País Vasco y Navarra entre los años 2001-2006, y evalúa los factores que afectan a la mortalidad.
Pacientes y métodosEstudio descriptivo observacional de una cohorte de 1.318 RNMBP asistidos entre el año 2001 y 2006 en cinco hospitales del País Vasco y Navarra. Se recogieron un total de 37 variables incluidas en la base de datos de EuroNeoNet, que se refieren a factores perinatales de riesgo y protectores, características demográficas, días de ingreso, intervenciones, morbilidades y mortalidad.
ResultadosUn 94% de las mujeres embarazadas recibieron cuidados prenatales y un 78,7% administración de esteroides prenatales, en ambos casos hubo un aumento significativo durante el periodo estudiado. El 42% de los embarazos fueron múltiples y en un 63% el parto fue por cesárea. La displasia broncopulmonar disminuyó de manera estadísticamente significativa de un 20 a un 15%. La incidencia de hemorragia intraventricular de grado III o IV fue de 7,5% y de leucomalacia periventricular de un 3,1%. Se diagnosticó infección vertical en un 4% de niños y sepsis o meningitis tardía en 25%, enterocolitis necrotizante en 9% y persistencia del conducto arterioso en el 14% de los niños. El tratamiento con indometacina o ibuprofeno disminuyó significativamente durante el estudio. La tasa bruta de mortalidad neonatal total, tardía y precoz se ha mantenido constante en este periodo de tiempo. La mortalidad neonatal inmediata mostró una tendencia descendente y una diferencia significativa por sexo, siendo esta mayor en los varones.
ConclusiónEste estudio de base poblacional aporta información valiosa sobre variables resultado en UCIN y puede ayudar en el planteamiento de intervenciones que mejoren la calidad asistencial y disminuyan la morbilidad y mortalidad en estos neonatos de alto riesgo.
This study describes very low birth weight (VLBW) infant morbidity and mortality in Basque Country and Navarra neonatal units between the years 2001-2006, and evaluates the factors that affect the mortality.
Patients and methodsA descriptive observational study of a cohort of 1,318 VLBW infants in neonatal units in five Basque Country and Navarra hospitals between 2001 and 2006. A total of 37 variables included in EuroNeoNet database were collected as regards, perinatal risk and protective factors, demographic characteristics, length of stay, interventions, morbidity and mortality.
ResultsA total of 94% of pregnant women received prenatal care and 78.7% antenatal steroids. In both cases there was a significant increase during the period studied. A total of 42% of pregnancies were multiple and in 63% delivery was by Caesarean section. Bronchopulmonary dysplasia statistically significantly decreased from 20% to 15%. The incidence of intraventricular haemorrhage grade III or IV was 7.5% and for periventricular leukomalacia it was 3.1%. Vertical infection was diagnosed in 4% of infants and sepsis or late meningitis in 25%, necrotizing enterocolitis in 9% and patent ductus arteriosus in 14% of the infants. The prophylactic or therapeutic treatment with indometacin or ibuprofen decreased significantly during the study. The overall rate of total, late and first day neonatal mortality was almost constant during this period of time. Nevertheless, the early neonatal mortality showed a decreasing trend and with a significant difference between sexes, being higher in males.
ConclusionThis population-based study provides valuable information on clinical outcomes in NICUs, and may help in planning strategies to improve health care quality, and to reduce the morbidity and mortality in these neonates at high risk.
En las últimas décadas, los avances de salud han sido significativos, y muy concretamente aquellos relacionados con la salud perinatal. El progreso de los cuidados intensivos desarrollados en las unidades neonatales ha contribuido en gran medida a la disminución de la mortalidad neonatal, y con ello al descenso de las tasas de mortalidad infantil1. Los recién nacidos de muy bajo peso natal (<1.500g; RNMBP) contribuyen en gran medida a la mortalidad neonatal e infantil y consumen más del 65% de los recursos dedicados a los cuidados neonatales2.
La supervivencia de estos RNMBP en los quince últimos años ha aumentado gracias a la administración de corticoides prenatales, la mejora de las técnicas de soporte vital y las nuevas estrategias de reanimación o el uso temprano del surfactante exógeno1,3–5.
El conocimiento de las tasas de morbi-mortalidad perinatal y neonatal es fundamental en la planificación sanitaria. La existencia de registros que recojan datos locales o regionales de manera prospectiva y sistemática, permite mejorar la calidad de la información disponible y hacer comparaciones inter-centros («benchmarking») para reducir posibles desigualdades que pudieran existir y para implementar medidas de mejora de la calidad asistencial.
Existen varias redes de recogida de datos de RNMBP en Estados Unidos, Canadá, Australia y Nueva Zelanda, entre otros países. Muchas unidades de cuidados intensivos neonatales (UCIN) españolas colaboran enviando los datos de los RNMNP desde el año 2002 a la Red Española de Unidades Neonatales (SEN1500; www.se-neonatal.es) y/o a EuroNeoNet (European Neonatal Network), un sistema de información sobre RNMBP, financiado por la DG SANCO de la CE (www.euroneonet.org).
La creación de Grupos de Estudios Neonatales regionales con cobertura poblacional ha posibilitado la recogida de información de RNMBP, lo que permite a su vez optimizar el análisis de la morbi-mortalidad de este grupo de neonatos.
En el año 2001 se creó el Grupo de Estudios Neonatales Vasco-Navarro (GEN-VN) en la que participan todas las unidades neonatales del País Vasco y Navarra. El objetivo de este grupo es conocer y contrastar la calidad de la asistencia neonatal en los RNMBP, promover la investigación epidemiológica perinatal y ayudar a las unidades neonatales a identificar problemas para mejorar su práctica asistencial y los resultados de la misma6.
La finalidad de este estudio fue describir la morbilidad y la mortalidad de los RNMBP asistidos en las unidades neonatales del País Vasco y Navarra entre los años 2001-2006. Además, pretendía evaluar los factores que afectan a la mortalidad de los prematuros y las posibles diferencias en la práctica de las diferentes unidades.
Pacientes y métodosDiseño del estudioEstudio descriptivo observacional de una cohorte histórica de RNMBP asistidos durante un periodo de seis años comprendido entre 2001 y 2006, en los cinco hospitales de las Comunidades Autónomas del País Vasco y Navarra con UCIN (Hospitales de Cruces y Basurto en Vizcaya, Hospital de Donostia en Guipúzcoa, Hospital de Txagorritxu en Álava y el Hospital Materno Infantil, Complejo Hospitalario de Navarra).
Población estudiadaLa recogida de datos se basó en la identificación de todos los nacidos con menos de 1.500g ingresados desde enero del 2001 hasta diciembre del 2006, antes de cumplir 28 días de vida, y su seguimiento hasta el alta hospitalaria o fallecimiento. Se recogieron un total de 37 variables incluidas en la base de datos de EuroNeoNet, que se refieren a factores perinatales de riesgo y protectores, características demográficas, días de ingreso, intervenciones, morbilidades y mortalidad. En la base de datos mecanizada, se incluyeron los datos de 1.318 niños con esas características, excluyéndose dos casos por no conocerse su estado al alta.
Mecanización de datosLa base de datos utilizada en este estudio se registró en la Agencia Nacional de Protección de Datos sobre la que no halló ningún conflicto legal ni ético y a nivel europeo, recibió el visto bueno de la Dirección General de Salud Pública y Protección del Consumidor (DGSANCO) de la Comunidad Europea.
Una vez recogidos los datos en cada hospital, fueron validados, completados y mecanizados en una base de datos en Access 97, especialmente diseñada para tal fin. Posteriormente, los datos fueron analizados con el al paquete estadístico SPSS 16.0 para Windows.
Análisis estadísticoPara las variables cuantitativas se calculó la media y desviación estándar (DE) y para las variables cualitativas frecuencias relativas con el intervalo de confianza del 95%.
Para el análisis descriptivo, se usaron los estadísticos más apropiados a la naturaleza y escala de medición de cada variable, frecuencias relativas para variables cualitativas con el intervalo de confianza del 95% y media y desviación típica para variables cuantitativas continuas.
Para la comparación de variables cuantitativas independientes se utilizó la t de Student cuando se confirmó homogeneidad de varianzas y normalidad, de lo contrario se realizaron pruebas no paramétricas (U de Mann-Whitney). Para las variables cualitativas se realizó la prueba de chi cuadrado. Se consideró una probabilidad de error menor del 5% como indicativa de significación estadística.
Definiciones de mortalidadLas tasas de mortalidad fueron definidas de acuerdo con las recomendaciones del proyecto Peristat7:
- –
Mortalidad neonatal inmediata: mortalidad en neonatos de menos de 24h de vida cada 1.000 nacidos vivos.
- –
Mortalidad neonatal precoz: mortalidad en neonatos de 1 a 6 días de vida cada 1.000 nacidos vivos.
- –
Mortalidad neonatal tardía: mortalidad en neonatos de 7 a 27 días de vida cada 1.000 nacidos vivos.
- –
Mortalidad neonatal total: proporción de defunciones de neonatos menores de 28 días de vida cada 1.000 nacidos vivos.
Según los datos aportados por el Instituto de Estadística Navarro (www.cfnavarra.es/estadistica) y el Eustat (www.eustat.es), el número total de niños y niñas nacidos con menos de 1.500g en la Comunidad Autónoma del País Vasco y Navarra entre los años 2001 y 2006 fue de 992 y de 264, respectivamente. El número de RNMBP ingresados durante ese periodo de tiempo en las unidades neonatales incluidas en este estudio fue de 1.318, lo que supone una cobertura del 104,9%.
La incidencia acumulada de niños prematuros con menos de 1.500g y que ingresaron antes del día 28 de vida fue del 0,87% sobre un total de 151.084 nacimientos registrados por el Instituto de Estadística Navarro y el Eustat. Si comparamos por centros el porcentaje de niños prematuros de menos de 1.500 que ingresaron antes del día 28 de vida, varía desde un 0,8% en el centro con menor porcentaje de ingresos a 1,3% el de mayor porcentaje.
Características perinatalesEn la tabla 1 se detallan las características demográficas de la población estudiada. Destacamos que un 94% de las madres recibieron cuidados prenatales y un 78,7% fueron tratadas con esteroides prenatales por amenaza de parto prematuro. Ambas intervenciones aumentaron de manera significativa durante el periodo estudiado, alcanzando en el año 2006 un 99 y un 89%, respectivamente.
Características poblacionales
| N=1.316 | X±DE |
| Edad gestacional (sem.) | 29,6±3,1 |
| Peso (g) | 1.144±262 |
| % (IC 95%) | |
| Niñas | 48 (45–50) |
| Cuidados prenatales | 94 (92–95) |
| Esteroides prenatales | 78,7 (76,5–81) |
| Parto intrahospitalario | 95 (94–97) |
| Cesárea | 63 (60-66) |
| Parto múltiple | 42 (39–44) |
| Apgar 1min≤3 | 18 (16–20) |
| Apgar 5 min<7 | 16,5 (14,4–18,5) |
| Malformaciones congénitas | 7 (5–8) |
Datos expresados como media±DE para las variables continuas o porcentaje de casos con el 95% IC para las variables categóricas.
Se produjo un parto múltiple en un 42% de los casos, 76,4% fueron gemelos, 16,6% trillizos y 2,7% cuatrillizos. El parto fue por cesárea en el 63% de los casos.
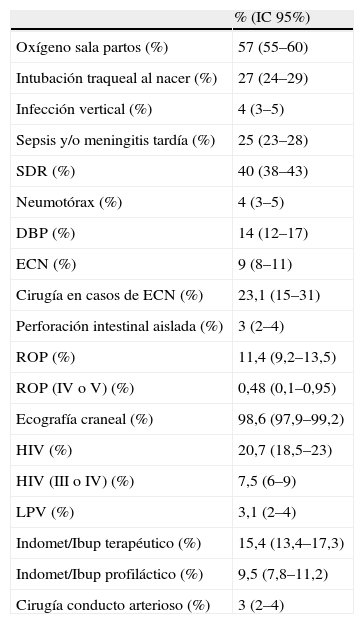
Comorbilidades e intervencionesEn la tabla 2 se especifican las comorbilidades e intervenciones, destacando los siguientes datos:
Alteraciones respiratorias: Un 27% de los niños precisaron intubación endotraqueal en la sala de partos y un 57% recibieron oxígeno. El porcentaje de niños diagnosticados de síndrome del distrés respiratorio fue del 40%, un 91,6% de los cuales recibieron surfactante. La displasia broncopulmonar (DBP) disminuyó de manera estadísticamente significativa durante el periodo estudiado de un 20 a un 15% (2001-2006).
Alteraciones neurológicas: Se realizó ecografía craneal a un 98,6% de los niños con una supervivencia superior a tres días. La incidencia de hemorragias intraventriculares de cualquier grado fue de 34,5% y de grado III o IV de 7,5%. Un 3,1% de los niños presentó leucomalacia periventricular.
Sepsis: Se diagnosticó infección vertical en un 4% de niños y sepsis o meningitis tardía en un 25%.
Otras alteraciones neonatales: La incidencia de enterocolitis necrotizante fue del 9%, siendo el 23,1% intervenidos quirúrgicamente. Se diagnóstico persistencia del conducto arterioso en un 14% de los niños, un 8% fueron tratados con indometacina o ibuprofeno de forma profiláctica y un 15% de forma terapéutica y un 21,7% precisaron ligadura quirúrgica del ductus. El tratamiento con indometacina o ibuprofeno profiláctico o terapéutico disminuyó de manera significativa entre los años estudiados, en el año 2001 se realizaba tratamiento profiláctico en un 15% de los casos y en el año 2006 solo un 4%. Por otro lado, el tratamiento terapéutico del PDA disminuyó del 18% al 15% en este periodo de tiempo; ambas disminuciones son estadísticamente significativas.
Comorbilidades e intervenciones neonatales
| % (IC 95%) | |
| Oxígeno sala partos (%) | 57 (55–60) |
| Intubación traqueal al nacer (%) | 27 (24–29) |
| Infección vertical (%) | 4 (3–5) |
| Sepsis y/o meningitis tardía (%) | 25 (23–28) |
| SDR (%) | 40 (38–43) |
| Neumotórax (%) | 4 (3–5) |
| DBP (%) | 14 (12–17) |
| ECN (%) | 9 (8–11) |
| Cirugía en casos de ECN (%) | 23,1 (15–31) |
| Perforación intestinal aislada (%) | 3 (2–4) |
| ROP (%) | 11,4 (9,2–13,5) |
| ROP (IV o V) (%) | 0,48 (0,1–0,95) |
| Ecografía craneal (%) | 98,6 (97,9–99,2) |
| HIV (%) | 20,7 (18,5–23) |
| HIV (III o IV) (%) | 7,5 (6–9) |
| LPV (%) | 3,1 (2–4) |
| Indomet/Ibup terapéutico (%) | 15,4 (13,4–17,3) |
| Indomet/Ibup profiláctico (%) | 9,5 (7,8–11,2) |
| Cirugía conducto arterioso (%) | 3 (2–4) |
DBP: displasia bronco pulmonary; ECN: enterocolitis necrotizante; HIV: hemorragia intraventricular; LPV: leucomalacia periventricular; ROP: retinopatía del prematuro; SDR: síndrome distrés respiratorio.
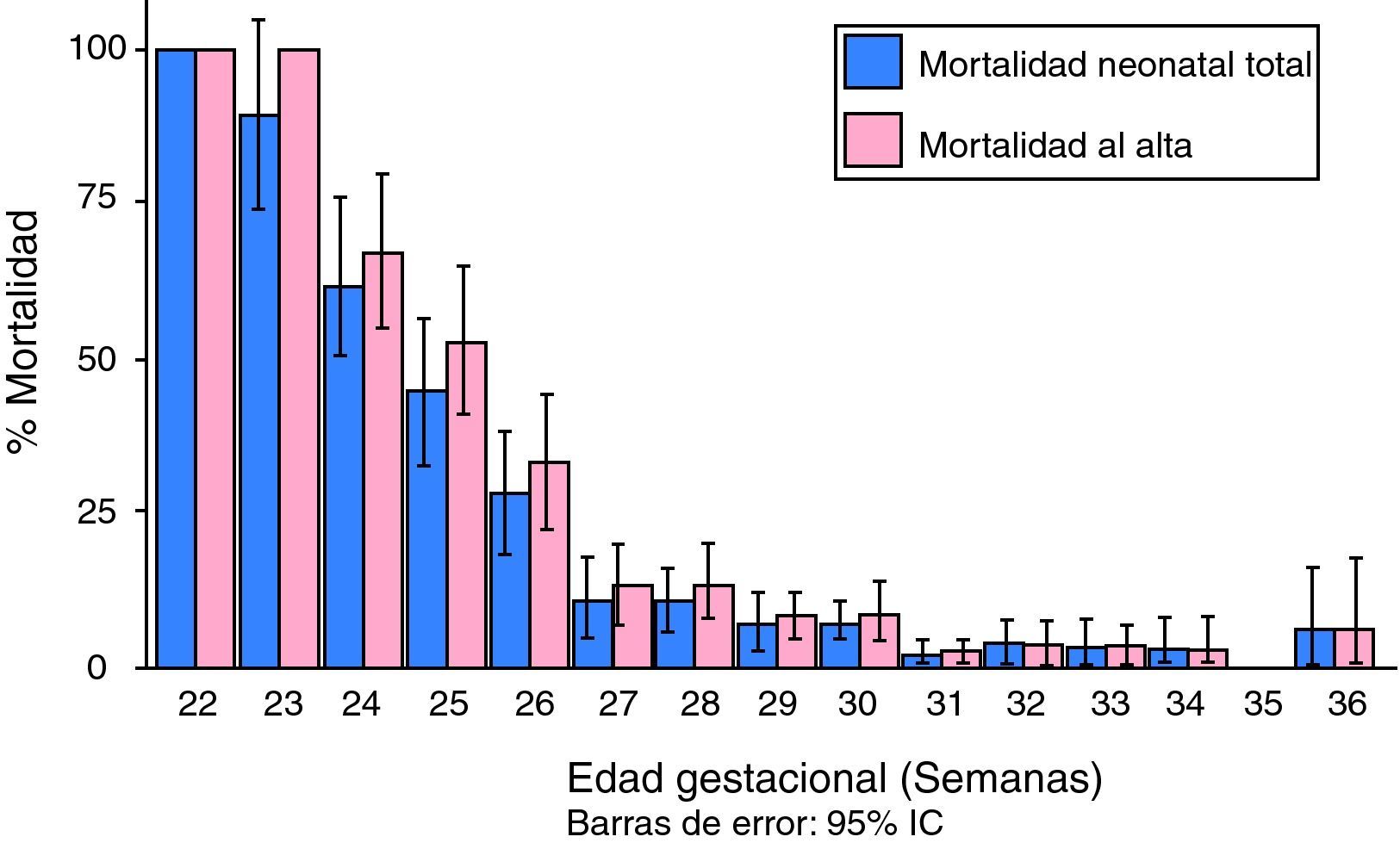
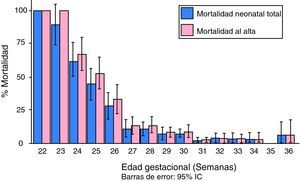
De los 1.316 neonatos asistidos en las unidades neonatales del GEN-VN, murieron un total de 166 (12,6%) en los primeros 28 días de vida; 52 (4%) en las primeras 24 horas, 59 (4,5%) en la primera semana y 55 (4,2%) entre los días 7 y 27 de vida posnatal. La mortalidad neonatal total y al alta se concentra en los recién nacidos muy inmaduros (<28 sem) y en los de extremado bajo peso (<1.000g) (fig. 1).
El fallo respiratorio, las infecciones perinatales y nosocomiales y las alteraciones neurológicas fueron las principales causas de mortalidad neonatal, causando en su conjunto el 78,4% de las muertes. Se observó diferencia significativa por sexo en la mortalidad neonatal inmediata, de las 52 muertes ocurridas en el primer día 36 fueron niños lo que supone un 69,2% (p=0,008).
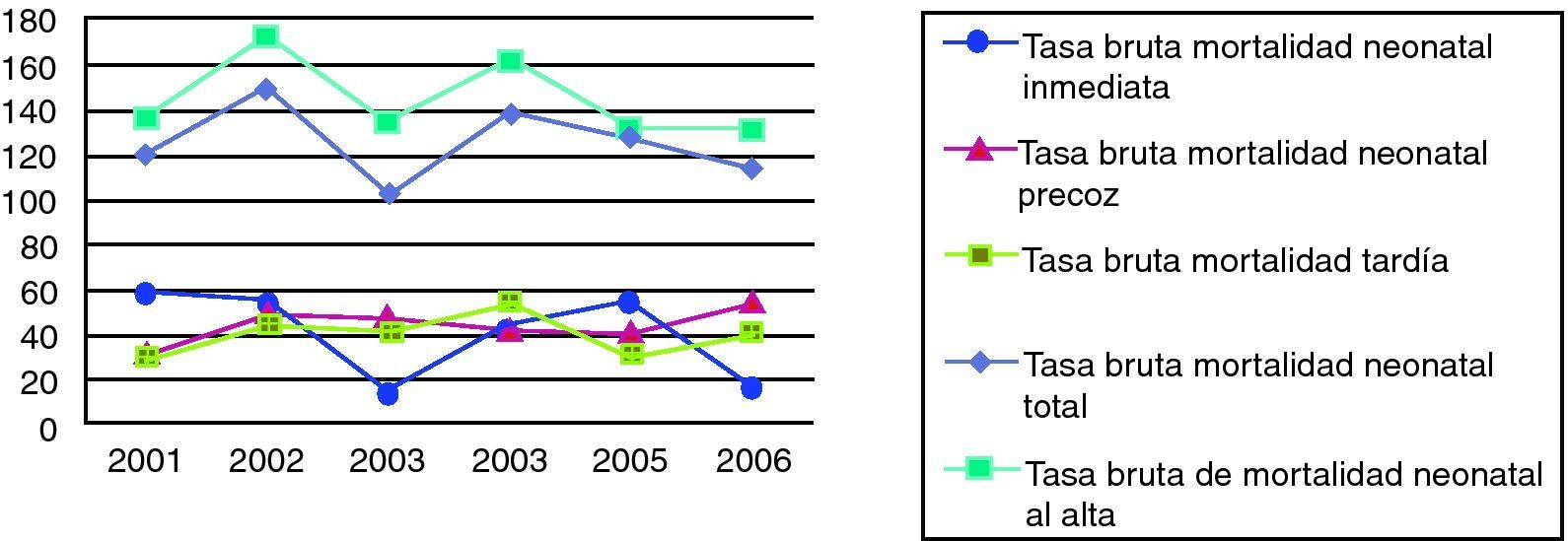
A lo largo del periodo de estudio, la tasa bruta de mortalidad neonatal total, tardía y precoz se ha mantenido más o menos constante, sin embargo, la mortalidad neonatal inmediata parece mostrar una tendencia descendente en este periodo de tiempo (fig. 2).
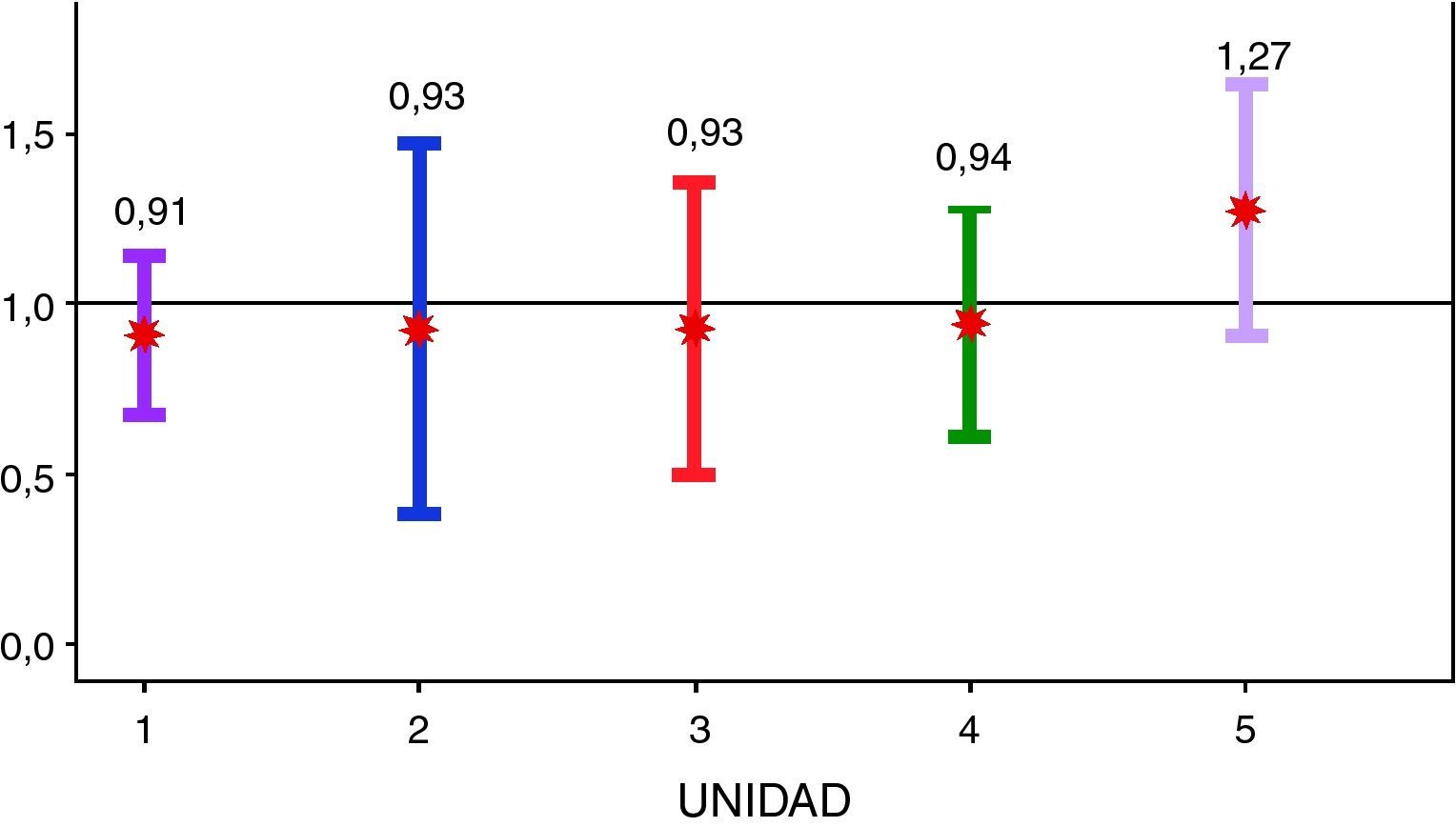
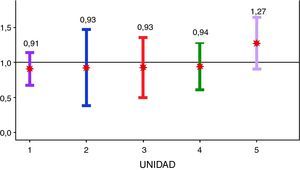
La mortalidad neonatal total estandarizada por edad gestacional no presentó ninguna diferencia significativa entre las distintas unidades (fig. 3).
DiscusiónLa existencia de registros que recogen datos locales y regionales de base poblacional permite obtener información de interés sobre los factores de riesgo y protectores de una enfermedad o proceso concreto. Un registro poblacional proporciona una información más valiosa que uno de base hospitalaria, permitiendo describir las características de los pacientes y profundizar en el conocimiento de sus enfermedades con el fin de mejorar su calidad de vida.
Son pocos los estudios publicados con datos sobre morbilidades perinatales de base poblacional y los que hay solo incluyen datos de recién nacidos muy inmaduros (menores de 26 semanas)8-10.
Nuestro estudio describe la mortalidad y las morbilidades de todos los nacidos con menos de 1.500g e ingresados antes de cumplir 28 días de vida, en el País Vasco y Navarra entre los años 2001 y 2006. El fallo respiratorio, las infecciones perinatales y nosocomiales y las alteraciones neurológicas causaron el 78,4% de las muertes. La mortalidad neonatal total, tardía y precoz se mantuvo más o menos constante, sin embargo, la mortalidad neonatal inmediata mostró una tendencia descendente en este periodo de tiempo. La mortalidad neonatal total estandarizada por edad gestacional no presentó ninguna diferencia significativa entre las distintas unidades. Una de las principales complicaciones neonatales como es la DBP se produjo en un 14%, observándose un descenso significativo a lo largo del periodo estudiado; su incidencia fue inferior al 26-28% descrito por otros grupos en Japón o Canadá, quizá debido a diferencias en la asistencia perinatal o a factores genéticos11,12.
Aproximadamente el 1% de los niños que nacen en el País Vasco y Navarra presentan muy bajo peso al nacer, porcentaje muy similar al descrito para otros países de Europa13. El porcentaje de partos múltiples es superior al publicado por Moro et al,14 y no varió mucho durante el periodo de tiempo estudiado. Nuestras elevadas tasas de gemelaridad en RNMBP son debidas a que uno de los hospitales incluidos en el estudio es centro de referencia para reproducción asistida de financiación pública y ha sido pionero en estas técnicas. El número de cesáreas anuales practicadas no varió mucho en el periodo estudiado, siendo inferior con respecto a otros estudios realizados en España, Japón o Irlanda11,15–17, pero superior al observado en Canadá12. La práctica de cesáreas ha sido muy debatida durante los últimos años y no existe evidencia de que esta intervención mejore los resultados perinatales de los RNMBP18.
Cabe destacar que el País Vasco y Navarra cuentan con un sistema de acceso para la atención médica perinatal que parece adecuado y que da cobertura a toda la población, como lo muestra el aumento significativo de los cuidados prenatales y el tratamiento con esteroides que llegaron a alcanzar un 99 y 89% en el año 2006, respectivamente.
El uso de indometacina-ibuprofeno como profilaxis para el cierre del conducto arterioso ha disminuido de manera significativa en los hospitales del GEN-VN, las últimas revisiones científicas desaconsejan su utilización ya que aunque reduce la incidencia del ductus arterioso permeable expone al recién nacido a efectos secundarios importantes. Además, los últimos ensayos clínicos que compararon la indometacina contra placebo han descrito que el ductus puede cerrarse de manera espontánea en el grupo control a los tres días de vida19,20.
Si bien la mortalidad neonatal de los RNMBP ha disminuido durante el pasado siglo, ese descenso parece que se ha estancado a lo largo del periodo estudiado en los hospitales del GEN-VN al igual que ha ocurrido en Europa y EE.UU.16,21.
Uno de los grandes beneficios de contar con una base poblacional, como la del GEN-VN, es la posibilidad de realizar comparaciones entre diferentes UCIN, lo que potencia la detección de oportunidades de mejora de la práctica clínica. Sin embargo, la recogida de datos y las comparaciones no son suficientes si no se utilizan para generar propuestas de intervención asistencial basadas en la evidencia que intenten mejorar la calidad, equidad y eficiencia en la atención de los RNMBP. En este sentido, un desafío para las UCINs es la prevención de las infecciones nosocomiales en los RNMBP ya que manifiestan altas tasas de infección asociada a la asistencia sanitaria y causar una elevada morbi-mortalidad.
La infección nosocomial en esta población produce una alta letalidad y prolonga la estancia hospitalaria. El porcentaje de sepsis en los centros pertenecientes al GEN-VN es similar al de otros grupos españoles o de la red canadiense pero superior al que presentan unidades de Japón (8%). En la actualidad España carece de un sistema de vigilancia de la infección nosocomial para la población neonatal que recoja información para calcular indicadores que permitan evaluar los riesgos del uso de catéteres, ventiladores y antibióticos durante los días de estancia de cada recién nacido. Es un hecho reconocido que la infección nosocomial es potencialmente prevenible, por lo que creemos que el control de su transmisión es una prioridad que debemos abordar mediante el desarrollo de un sistema de información para la vigilancia de la infección nosocomial en RNMBP, que mejore las bases de datos ya existentes, optimice los esfuerzos realizados por el equipo asistencial y los recursos invertidos.
En conclusión, podemos decir que nuestros datos de base poblacional nos aportan una información muy valiosa sobre la morbilidad y mortalidad de los prematuros ingresados en estos centros hospitalarios y para examinar las diferencias en la práctica clínica diaria entre las distintas unidades. Los cuidados prenatales alcanzan prácticamente a la totalidad de los nacimientos, las tasas de morbimortalidad de los RNMBP asistidos en los centros del País Vasco y Navarra han mejorado durante el periodo estudiado y la DBP ha descendido de manera significativa.
Aunque se ha conseguido el objetivo planteado hace unos años por el GEN-VN de recoger datos de los RNMBP con definiciones comunes, que nos dan una visión de la situación real de ese grupo de población, el siguiente paso es plantear intervenciones que repercutan en una disminución de la morbilidad y la mortalidad en el neonato como es el caso de la sepsis e implementar medidas de mejora de la calidad asistencial.
FinanciaciónRed SAMID ISCIII (RD08/0072/0000); Gobierno Vasco (n.° 2008/06)
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.