La oftalmopatía grave es excepcional en el niño afectado de enfermedad de Graves-Basedow (EGB)1-4, siendo la elección del tratamiento más adecuado aún controvertida5,6.
Se presenta un varón de 10 años de edad, con exoftalmos bilateral de instauración progresiva en los 12 meses previos, taquicardia, hipersudoración, temblor de miembros superiores y aumento de la ingesta sin incremento ponderal. No presentaba antecedentes familiares ni personales reseñables, excepto tiroiditis autoinmune en la madre.
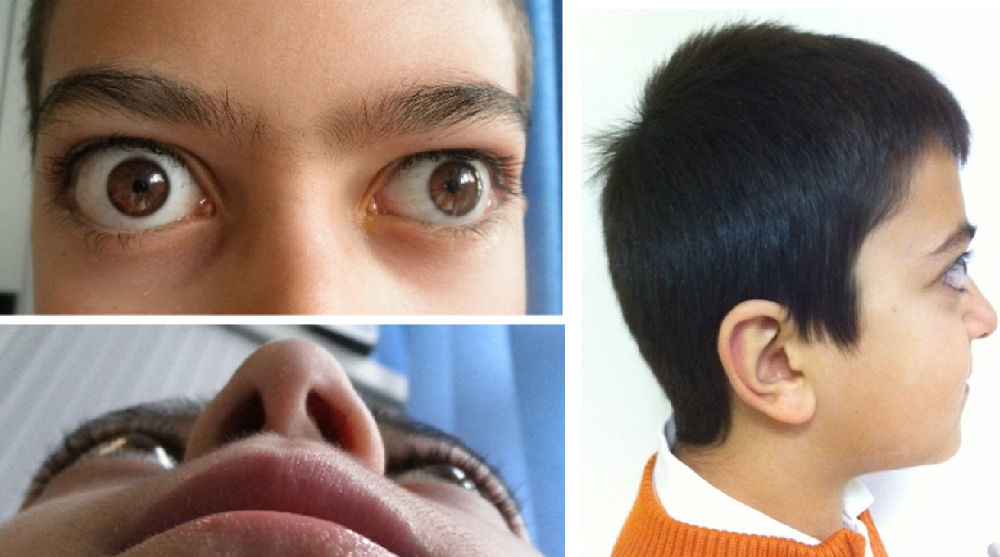
Exploración física: talla 144,4cm (p75); peso 37,7kg (p50); presión arterial: 116/56mmHg; frecuencia cardíaca: 131 lpm. Exoftalmos bilateral asimétrico, mayor derecho (fig. 1). Bocio grado II (OMS), de consistencia aumentada, sin nódulos. Piel caliente y sudorosa, temblor distal de miembros superiores y soplo cardíaco sistólico II/VI en el borde esternal izquierdo, no irradiado. Estadio puberal I de Tanner. Ausencia de otros hallazgos.
Función y autoinmunidad tiroideas: T4 libre: 3,65ng/dl (0,65-1,4), T3: 5,19ng/ml (0,9-2), TSH: 0,19μU/ml (0,35-5,5); Anticuerpos antitiroglobulina: 84 U/ml (5-60), antimicrosomales (TPO): 18240 U/ml (5-60), estimulantes del receptor-TSH (TSI): 38,3 U/l (normal<1,5).
Ecografía: tiroides con aumento difuso del tamaño, ecogenicidad heterogénea, sin nódulos.
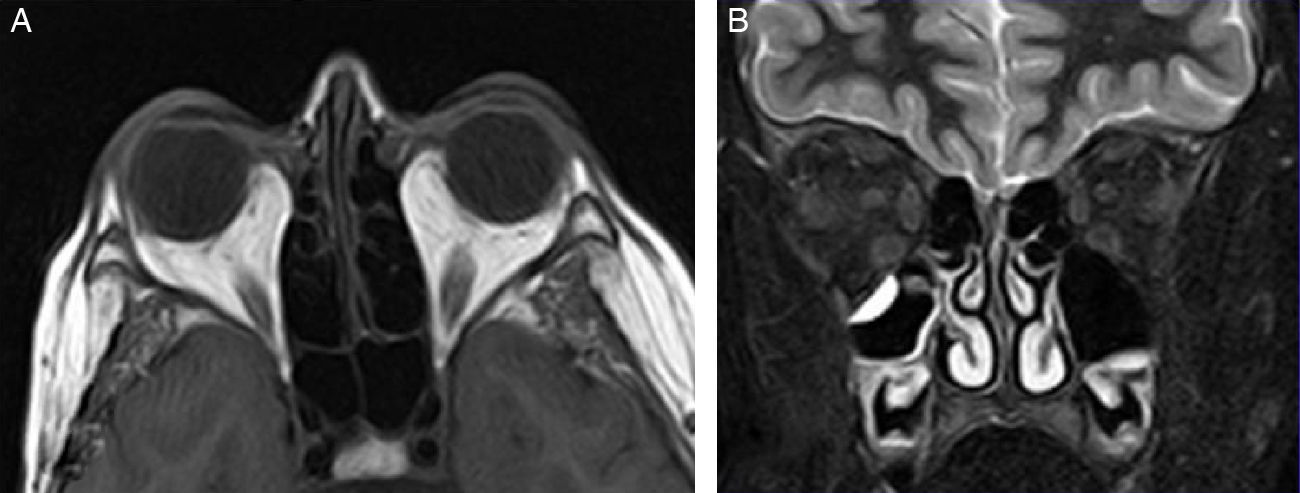
RM orbitaria: engrosamiento de los músculos extrínsecos oculares y aumento de la grasa orbitaria, con empeoramiento en segunda RM tras 3 meses (fig. 2).
Evaluación oftalmológica: exoftalmometría: ojo derecho 19mm, ojo izquierdo 18mm. Aumento de la presión intraocular del ojo izquierdo (26mmHg [11-17]). Alteración de la vía visual bilateral: retraso en la onda p100 en los potenciales evocados visuales y adelgazamiento de las fibras nasales del nervio óptico del ojo izquierdo en tomografía de coherencia óptica. Agudeza visual y campimetría normales.
Se estableció el diagnóstico de hipertiroidismo por EGB, iniciándose tratamiento con metimazol (0,66mg/kg/día) y propranolol (10mg/día). Ante la gravedad y actividad de la oftalmopatía, se instauró tratamiento con metilprednisolona (20mg/día) durante 6 semanas, con mejoría progresiva del exoftalmos.
Tras 3 semanas de tratamiento, el paciente presentó dolores musculares, objetivándose elevación de la CK (30.429 U/l [21-329]) y de las transaminasas (GOT 469 U/l [15-47], GPT 148 U/l [13-44], LDH 941 U/l [110-295]), que se normalizaron en un mes tras suspender el tratamiento con metimazol. Finalmente, se realizó tiroidectomía total, que cursó sin incidencias, comenzando tratamiento sustitutivo con levotiroxina (75μg/día). Tras un año de la tiroidectomía, se negativizaron los anticuerpos TSI (1,35 U/l), disminuyendo progresivamente los anticuerpos antitiroglobulina (19 U/ml) y antimicrosomales (353 U/ml).
El tratamiento de la oftalmopatía de Graves requiere un enfoque multidisciplinar y depende de su gravedad y actividad (infiltrado linfocitario y edema de los tejidos orbitarios en la fase activa y evolución a fibrosis en la fase inactiva)1,2,5,6. Para su evaluación se emplean escalas clínicas, técnicas de radiodiagnóstico y la evolución de los anticuerpos TSI2,7,8.
La restauración y mantenimiento de un estado eutiroideo es el objetivo fundamental del tratamiento de la EGB2,3,5. En nuestro medio, la opción terapéutica inicial en la EGB en niños suele ser el tratamiento con metimazol, planteándose tratamiento definitivo mediante radioyodo o tiroidectomía cuando los fármacos no son efectivos, en casos de recurrencia o de efectos secundarios9. Entre estos tratamientos, el metimazol y la tiroidectomía no parecen influir en el curso de la oftalmopatía, mientras que el radioyodo puede provocar progresión de la misma, si bien este efecto se minimiza asociando tratamiento corticoideo1-3,5,6,9,10.
En el 30% de los pacientes con oftalmopatía leve-moderada se produce una regresión espontánea de las manifestaciones oculares, aunque no siempre completa, por lo que se puede adoptar una actitud expectante1-3,6. En aquellos casos con oftalmopatía moderada y activa, como la de nuestro paciente, se utilizan fármacos inmunosupresores (corticoides o ciclosporina), estando la radiación orbitaria contraindicada en niños1-3. Además, nuevas opciones terapéuticas, como los análogos de somatostatina o las inmunoglobulinas intravenosas, están en estudio1,5,6. En las formas moderadas sin actividad se propone tratamiento quirúrgico en varios tiempos para normalizar la función y la apariencia2,3. Si la oftalmopatía es grave, con neuropatía óptica, se administra de forma urgente metilprednisolona por vía intravenosa y, si no hay mejoría, se debe realizar descompresión orbitaria quirúrgica2,6,9.
En el paciente que se presenta, tras los efectos adversos ocasionados por el tratamiento con metimazol, su edad y la gravedad y actividad de la oftalmopatía determinaron la instauración de tratamiento corticoideo y la elección de la tiroidectomía como tratamiento definitivo de su EGB, con buenos resultados.
En conclusión, la oftalmopatía clínicamente significativa en niños afectos de EGB es excepcional y su tratamiento controvertido, por lo que la opción terapéutica más idónea debe ser individualizada.