El origen anómalo de la arteria pulmonar izquierda (API), también conocido como sling pulmonar, es una malformación rara en la que la API, en lugar de nacer del tronco pulmonar, se origina en la arteria pulmonar derecha, pasando por encima del bronquio principal derecho y luego entre la tráquea y el esófago para alcanzar el hilio pulmonar derecho, dando lugar a un anillo vascular1,2. Esta anomalía provoca la obstrucción anatómica del bronquio principal derecho, la tráquea o ambos1. La mayoría de los pacientes presentan síntomas respiratorios (sibilancias, estridor o tos) e infecciones respiratorias recurrentes de gravedad variable según el grado de estenosis traqueal (ET) concomitante, que define su evolución clínica y pronóstico2. Actualmente, un número cada vez mayor de pacientes alcanza la edad adulta gracias a las mejoras en la atención neonatal y el abordaje quirúrgico, aunque su diagnóstico prenatal puede seguir siendo inadecuado debido al escaso conocimiento de esta entidad3. Por ello, el objetivo del estudio fue describir 12 casos pediátricos de origen anómalo de la API para aumentar el índice de sospecha de los pediatras con el objetivo de que se incluya esta entidad en el diagnóstico diferencial de los lactantes con clínica respiratoria persistente o recurrente.
Se llevó a cabo un estudio observacional retrospectivo en el que se incluyó a 12 pacientes pediátricos con origen anómalo de la API (octubre 2003-septiembre 2024). Los datos cuantitativos, que no seguían una distribución normal, se presentan como mediana y rango intercuartílico (RIC). Las variables categóricas se presentan como frecuencias absolutas (n) y porcentajes (%).
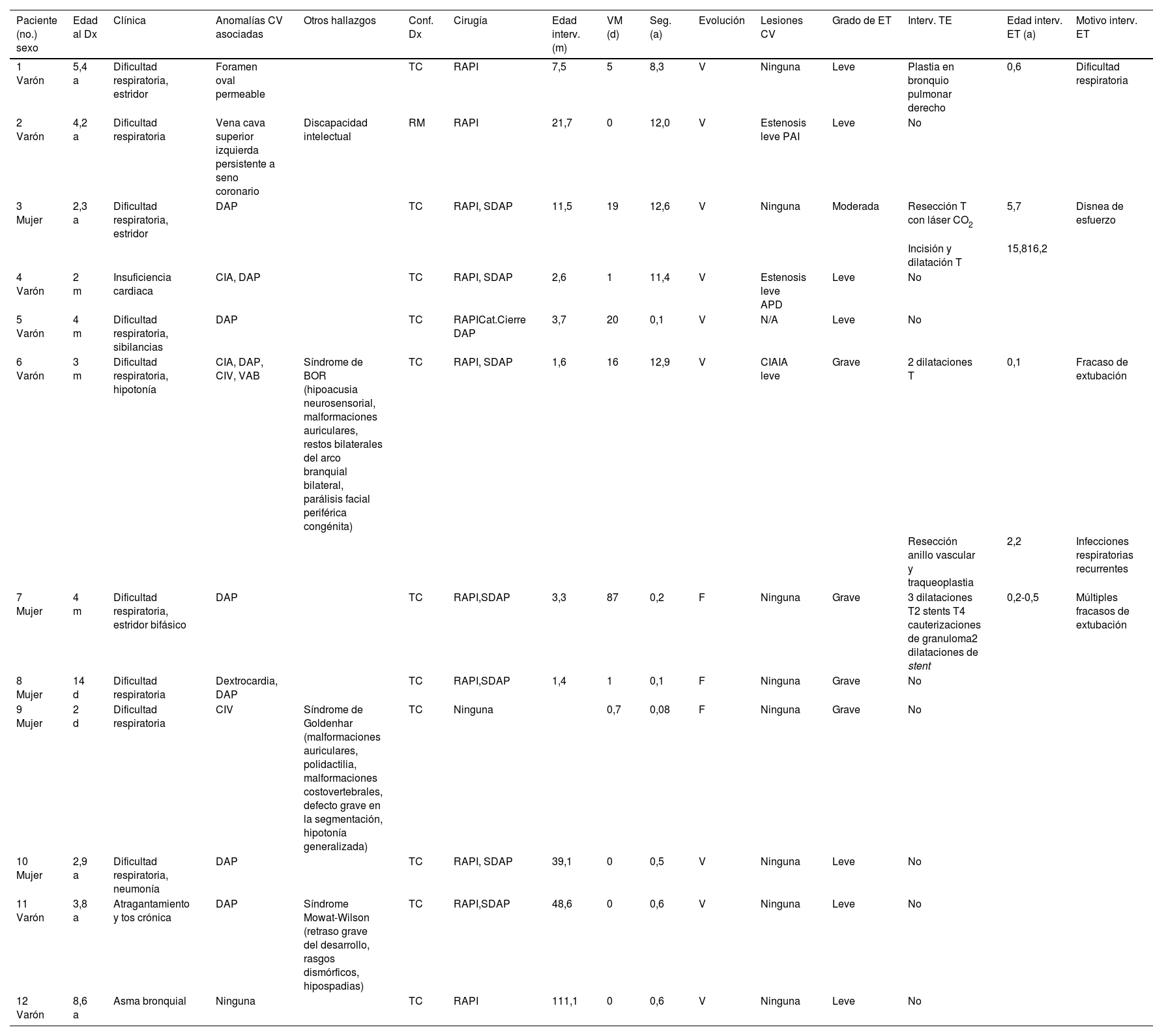
La tabla 1 muestra las características demográficas y clínicas de los pacientes. La mediana de edad al diagnóstico fue de 4,3 (0,9-43,2) meses; la mediana del tiempo de seguimiento fue de 0,6 (0,2-12,0) años. El diagnóstico fue postnatal en todos los pacientes excepto uno (paciente 8).
Características clínicas y demográficas de la cohorte de pacientes con sling de la arteria pulmonar izquierda
| Paciente (no.) sexo | Edad al Dx | Clínica | Anomalías CV asociadas | Otros hallazgos | Conf. Dx | Cirugía | Edad interv. (m) | VM (d) | Seg. (a) | Evolución | Lesiones CV | Grado de ET | Interv. TE | Edad interv. ET (a) | Motivo interv. ET |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 Varón | 5,4 a | Dificultad respiratoria, estridor | Foramen oval permeable | TC | RAPI | 7,5 | 5 | 8,3 | V | Ninguna | Leve | Plastia en bronquio pulmonar derecho | 0,6 | Dificultad respiratoria | |
| 2 Varón | 4,2 a | Dificultad respiratoria | Vena cava superior izquierda persistente a seno coronario | Discapacidad intelectual | RM | RAPI | 21,7 | 0 | 12,0 | V | Estenosis leve PAI | Leve | No | ||
| 3 Mujer | 2,3 a | Dificultad respiratoria, estridor | DAP | TC | RAPI, SDAP | 11,5 | 19 | 12,6 | V | Ninguna | Moderada | Resección T con láser CO2 | 5,7 | Disnea de esfuerzo | |
| Incisión y dilatación T | 15,816,2 | ||||||||||||||
| 4 Varón | 2 m | Insuficiencia cardiaca | CIA, DAP | TC | RAPI, SDAP | 2,6 | 1 | 11,4 | V | Estenosis leve APD | Leve | No | |||
| 5 Varón | 4 m | Dificultad respiratoria, sibilancias | DAP | TC | RAPICat.Cierre DAP | 3,7 | 20 | 0,1 | V | N/A | Leve | No | |||
| 6 Varón | 3 m | Dificultad respiratoria, hipotonía | CIA, DAP, CIV, VAB | Síndrome de BOR (hipoacusia neurosensorial, malformaciones auriculares, restos bilaterales del arco branquial bilateral, parálisis facial periférica congénita) | TC | RAPI, SDAP | 1,6 | 16 | 12,9 | V | CIAIA leve | Grave | 2 dilataciones T | 0,1 | Fracaso de extubación |
| Resección anillo vascular y traqueoplastia | 2,2 | Infecciones respiratorias recurrentes | |||||||||||||
| 7 Mujer | 4 m | Dificultad respiratoria, estridor bifásico | DAP | TC | RAPI,SDAP | 3,3 | 87 | 0,2 | F | Ninguna | Grave | 3 dilataciones T2 stents T4 cauterizaciones de granuloma2 dilataciones de stent | 0,2-0,5 | Múltiples fracasos de extubación | |
| 8 Mujer | 14 d | Dificultad respiratoria | Dextrocardia, DAP | TC | RAPI,SDAP | 1,4 | 1 | 0,1 | F | Ninguna | Grave | No | |||
| 9 Mujer | 2 d | Dificultad respiratoria | CIV | Síndrome de Goldenhar (malformaciones auriculares, polidactilia, malformaciones costovertebrales, defecto grave en la segmentación, hipotonía generalizada) | TC | Ninguna | 0,7 | 0,08 | F | Ninguna | Grave | No | |||
| 10 Mujer | 2,9 a | Dificultad respiratoria, neumonía | DAP | TC | RAPI, SDAP | 39,1 | 0 | 0,5 | V | Ninguna | Leve | No | |||
| 11 Varón | 3,8 a | Atragantamiento y tos crónica | DAP | Síndrome Mowat-Wilson (retraso grave del desarrollo, rasgos dismórficos, hipospadias) | TC | RAPI,SDAP | 48,6 | 0 | 0,6 | V | Ninguna | Leve | No | ||
| 12 Varón | 8,6 a | Asma bronquial | Ninguna | TC | RAPI | 111,1 | 0 | 0,6 | V | Ninguna | Leve | No |
a: años; BOR: branquio-oto-renal; Cat: cateterismo; CIA: comunicación interauricular; CIV: comunicación interventricular; Conf: confirmación; CV: cardiovascular(es); d: días; DAP: ductus arterioso persistente; Dx: diagnóstico; ET: estenosis traqueal; F: fallecido; IA: insuficiencia aórtica; Interv: intervención; m: meses; N/D: no disponible; RAPI: reimplante de arteria pulmonar izquierda; RM: resonancia magnética; SDAP: sección del ductus arterioso persistente; Seg: seguimiento; T: traqueal(es); TC: tomografía computarizada; V: vivo; VAB: válvula aórtica bicúspide; VM: ventilación mecánica.
Once pacientes (83,3%) fueron intervenidos para corregir el sling pulmonar (edad mediana 5,6 [1,8-34,7] meses). Se practicó desinserción de la API de su origen anómalo en la arteria pulmonar derecha, con translocación anterior a la tráquea, liberándose así el espacio retrotraqueal, y anastomosis directa al tronco de la arteria pulmonar.
Todos los pacientes presentaban ET. Esta no mejoró tras la corrección quirúrgica del sling en tres de los once pacientes intervenidos (pacientes 3, 6 y 7; fig. 1). La paciente 7 requirió múltiples intervenciones quirúrgicas por ET y granuloma tras varios fracasos en la extubación durante el posoperatorio. Tras una de las intervenciones, desarrolló fallo respiratorio debido a la obstrucción total de la vía aérea por el granuloma, falleciendo a los 87 días de la corrección quirúrgica (6,2 meses de edad). En la paciente 9 no fue posible realizar la corrección quirúrgica del sling porque la gravedad de la ET y la presencia de anillo vascular completo impidieron la intubación (un mes de edad) (Figura suplementaria 2). Dada la presencia de numerosas malformaciones concomitantes y el pronóstico fatal, se decidió limitar el esfuerzo terapéutico conjuntamente con los padres.
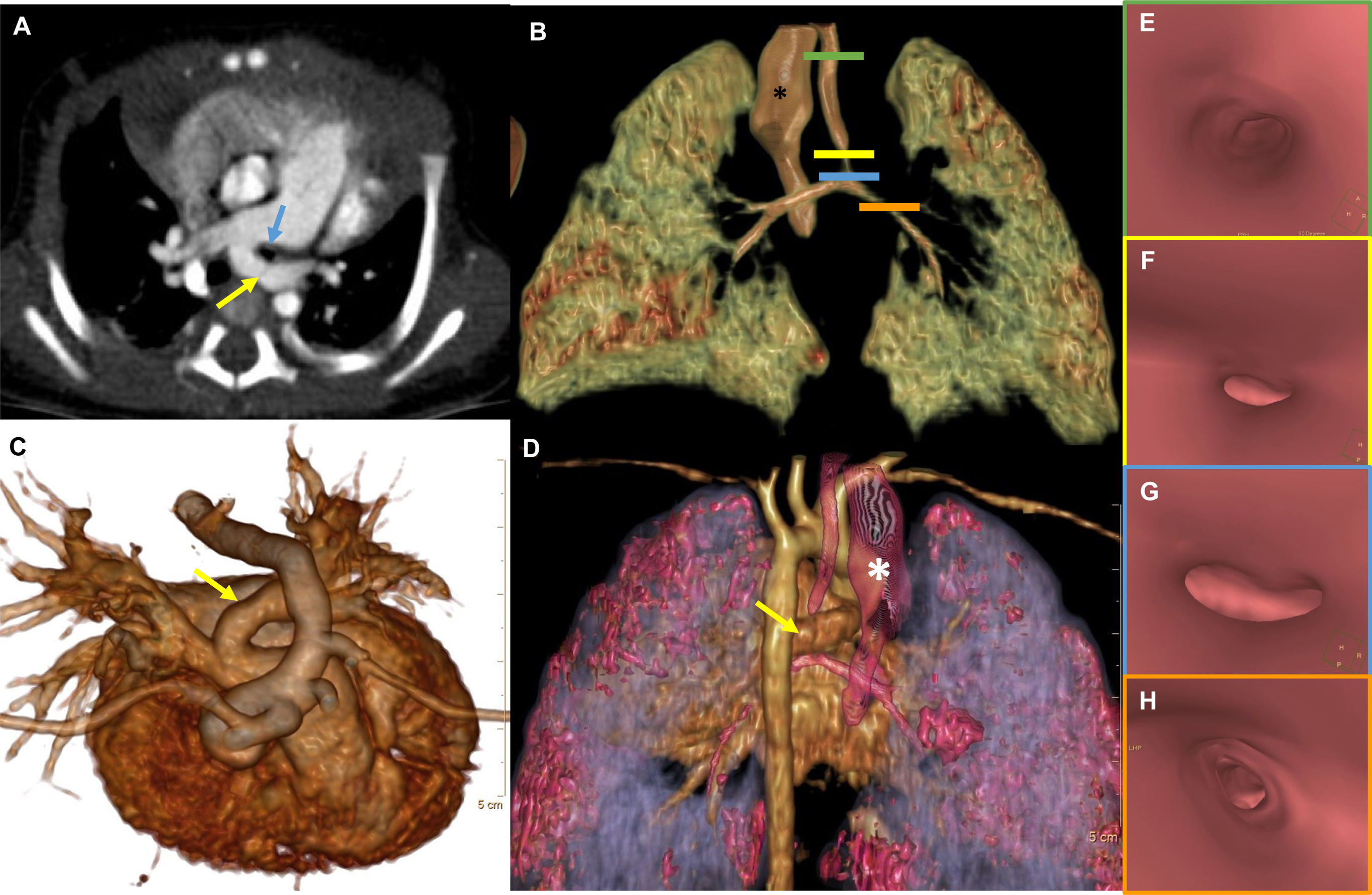
Imágenes de tomografía computarizada (TC) axial y con reconstrucción volumétrica tridimensional del paciente 6 con visualización de sling de la arteria pulmonar izquierda.
Imagen de TC axial (A) que muestra el origen anómalo de la arteria pulmonar izquierda (flecha amarilla) en la arteria pulmonar derecha, y su curso rodeando el bronquio principal izquierdo (flecha azul), consistente con sling de la arteria pulmonar izquierda. Imágenes con reconstrucción 3D (B, C, D) que muestran el curso de la arteria pulmonar izquierda (flecha amarilla; C, D) en relación con las vías aéreas (B, C, D). Se puede apreciar la dilatación del esófago (asterisco blanco) (D). Imágenes de endoscopia virtual (E, F, G, H) que muestran la tráquea (E), con estenosis significativa de la tráquea (F), la bifurcación bronquial (G) y el bronquio izquierdo (H).
Tres pacientes (25,0%) murieron durante el posoperatorio (pacientes 7, 8 y 9). La paciente 8 murió en contexto de sospecha de sepsis el día siguiente a la intervención (1,4 meses de edad).
El tiempo de seguimiento mediano fue de 0,6 (0,2-12,0) años en la muestra total y de 10,0 (0,5-12,5) años en los supervivientes. Al final del seguimiento, todos los pacientes intervenidos continuaban vivos y asintomáticos a una mediana de 4,4 (0,1-13,9) años tras la cirugía.
Hasta donde sabemos, este es el estudio sobre el origen anómalo de la API con mayor número de pacientes a nivel nacional3. Como ya mencionamos, la presentación más común del sling pulmonar es la clínica respiratoria, más concretamente estridor, disnea o sibilancias simulando neumonía recurrente o bronquiolitis4,5. En consonancia, la mayoría de nuestros pacientes presentaron manifestaciones respiratorias.
La ET se asocia al sling pulmonar en el 60-100% de los pacientes con dicha malformación, como se observó en nuestro estudio4,5. La evaluación preoperatoria de la ET es crucial para una planificación óptima del abordaje quirúrgico, y la traqueoplastia deslizante es la técnica utilizada con mayor frecuencia para su manejo6. Actualmente no hay consenso con respecto a las indicaciones específicas de la intervención traqueal en contexto de sling pulmonar4,7. No obstante, Muthialu et al. describieron la corrección del sling pulmonar incluso con malformaciones de la vía aérea concomitantes6. Ninguno de nuestros pacientes operados fue sometido a una reconstrucción traqueal en la misma intervención, aunque tres requirieron cirugías traqueales posteriores. Esto podría explicarse en parte por el hecho de que, en nuestro centro, la indicación de cirugía traqueal se basa en las dificultades de ventilación y/o la imposibilidad de extubación. Además, la ET se asocia con una tasa de mortalidad del 11-45%5, en consonancia con nuestros resultados (16,7%). Es posible que un abordaje más agresivo de la ET, con reconstrucción traqueal concomitante, hubiera evitado el desenlace mortal.
Previamente, Goldstein et al. describieron una incidencia alta de estenosis de la arteria pulmonar al nivel al que se reimplantó la API, que requirió intervención en el 45% de los casos8. En cambio, la incidencia en nuestro estudio fue menor (8,3%).
En conclusión, el diagnóstico del origen anómalo de la API presenta un reto debido a su baja frecuencia y amplio espectro clínico. No obstante, los pediatras deberían tener en cuenta esta malformación en el diagnóstico diferencial de lactantes con síntomas respiratorios, ya que el diagnóstico temprano es fundamental para el inicio precoz del tratamiento y seguimiento con el objetivo de reducir las lesiones postoperatorias residuales y su morbilidad, como demuestran nuestros resultados. Además, hay que considerar la reparación de la ET en pacientes con sling pulmonar, ya que puede provocar la muerte del paciente. No obstante, son necesarios más estudios, no solo para definir mejor el consenso sobre el abordaje quirúrgico de la ET, sino también para mejorar la comprensión de la etiología del sling pulmonar y sus anomalías asociadas. Esto mejoraría tanto su delineación clínica como la concienciación de los profesionales sobre esta afección.
FinanciaciónEl presente estudio no ha contado con financiación externa.
Consideraciones éticasLos autores declaran que todos los procedimientos que han contribuido a este trabajo se ajustaron a las normas éticas de las guías nacionales pertinentes y fueron aprobados por el comité institucional del Hospital Sant Joan de Déu.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.