En los últimos años ha aumentado la prevalencia de la Intoxicación Enólica Aguda (IEA) en adolescentes. Una de sus repercusiones ha sido el incremento de las consultas en los Servicios de Urgencias (SU). El objetivo de este estudio es evaluar el perfil psicosocial de los adolescentes que consultan por IEA y estudiar su funcionamiento personal, familiar y social.
MétodoSe entrevistaron telefónicamente a 104 familias de casos de adolescentes atendidos en el SU por una IEA y se comparó con 104 controles emparejados por edad y sexo, para obtener datos sociodemográficos, clínicos, académicos y de funcionamiento familiar.
ResultadosEl 72% de los adolescentes que consultaron por una IEA tenía una edad inferior a 16 años. El 37.7% repitió un curso escolar, el 20% presentó absentismo escolar y el 19.6% abandonó los estudios básicos. 9.8% estaba en tratamiento psiquiátrico. Sólo el 11,4% de los pacientes fueron derivados a un dispositivo especializado. No se encontraron diferencias estadísticamente significativas en ninguna de las variables clínicas entre el grupo de estudio y el control.
ConclusionesEste estudio aporta información sobre las características de esta población y orienta sobre la necesidad de desarrollar protocolos de actuación en los SU que contemplen no sólo los parámetros bioquímicos/toxicológicos sino que también incluya la valoración de parámetros psicosociales
In recent years, the prevalence of Acute Alcohol Intoxication (AAI) in adolescents has increased. One of its impacts had been the increase in consultations in the Emergency Services (ES). The objective of this study is to assess the psychosocial profile of adolescents who consult for AAI and study their personal, family and social functioning.
Methods104 families of adolescents who attended for AAI in ES and 104 controls, matched by age and sex, were interviewed by telephone to obtain sociodemographic, clinical, academic and family functioning data.
Results72% of the adolescents who were attended for AAI were under 16 years old. Academic data showed that 37.7% had repeated a school year, 20% had truancy and 19.6% abandoned their basic studies. 9,8% were in psychiatric treatment. Only 11.4% of patients were referred to specialist service. There were no significant differences between in any of the clinical variables between the study and control group.
ConclusionsThis study provides new information on the characteristics of this population and provides guidance on the need to develop protocols for working in the ES that includes not only biochemical/ toxicological parameters but also includes the assessment of psychosocial parameters.
Los patrones de consumo de alcohol y otras drogas son un fenómeno dinámico y multicausal que no atiende a normas preestablecidas. Se desconocen los motivos por los que se inició la epidemia del consumo de heroína en los años ochenta, de las drogas de diseño en los años noventa o del consumo de cocaína a partir del año 2000. En el momento actual, la ingesta alcohólica aguda en adolescentes se ha consolidado como un nuevo patrón de consumo problemático. Este fenómeno afecta no solo a la población española, sino también a otras sociedades occidentales tanto europeas como americanas, como por ejemplo la alemana, donde ha aumentado de forma alarmante, constituyéndose en un grave problema de salud pública1-3.
En España, el alcohol es la sustancia psicoactiva que más consumen los adolescentes de 14 a 18 años. Los últimos datos publicados de prevalencia de consumo de drogas destacaban que el 81% de los jóvenes había tomado bebidas alcohólicas alguna vez en la vida y que más de la mitad (58%) habían ingerido alcohol en el último mes4. Dicho informe resaltaba que en los últimos años se ha producido un cambio en el patrón de consumo de alcohol. Se ha pasado de un modelo caracterizado por un consumo frecuente y de baja cantidad a un patrón caracterizado por un consumo de elevadas dosis, concentrado en los fines de semana. La prevalencia de adolescentes que realizan este tipo de consumo intensivo o problemático de alcohol está aumentando. Esté patrón de consumo (binge drinking), se caracteriza por la presencia de borracheras o la ingesta de 5 o más unidad de bebidas estándar en un intervalo aproximado de 2 h. En la encuesta citada, el 56,2% de los estudiantes había presentado una intoxicación aguda (embriaguez) alguna vez en la vida y el 29% en el último mes.
Entre los adolescentes, la intoxicación por alcohol es el diagnóstico más frecuente del consumo de drogas. Su característica fundamental es la presencia de un cambio psicológico o de comportamiento desadaptativo clínicamente significativo que aparece durante la ingesta de alcohol o poco tiempo después (DSM-IV-TR). Esta nueva modalidad de consumo de alcohol entre los jóvenes se ha traducido en un incremento de las consultas por intoxicación por alcohol o lesiones o traumatismos relacionados con dicha sustancia, y concentrándose esta atención en los servicios de urgencia principalmente los fines de semana5-10.
Estos Servicio de Urgencias (SU) suelen detectar mucho antes que otros servicios sanitarios los cambios en la tendencia de los patrones de consumo, con lo que se han constituido como un indicador precoz de las consecuencias para la salud del consumo de sustancias. Este fenómeno ya se observó con la eclosión del consumo de cocaína, detectándose un incremento de las urgencias relacionadas con dicho consumo un año antes de que se reflejara un aumento en las demandas de tratamiento y de la mortalidad asociada a este consumo11. Por este motivo, los SU pueden desarrollar un papel fundamental en la identificación precoz de adolescentes con problemas relacionados con el consumo de alcohol12,13.
La preocupación que genera este fenómeno se justifica por las repercusiones clínicas y psicosociales asociadas a la ingesta excesiva de alcohol en población juvenil. Esta se relaciona con un incremento de conductas sexuales de riesgo, así como de repercusiones somáticas, de conductas violentas y de accidentes de tráfico (el 25% de los encuestados reconocía haber sido pasajero de un vehículo cuyo conductor se encontraba bajo los efectos del alcohol y el 9,5% reconocían haber conducido en esta situación4). El consumo de alcohol durante la adolescencia se ha relacionado además con la presencia de otros trastornos mentales14, así como con un mayor riesgo de desarrollar un trastorno por uso de alcohol en la edad adulta1,3,15-17 o un peor rendimiento cognitivo. Estudios realizados en población adolescente que presentaba un historial de más de 100 episodios de consumo abusivo de alcohol observan que estos obtienen un peor rendimiento en tareas neuropsicológicas (aprendizaje, memoria y funcionamiento visuoespacial) en comparación con un grupo control2,18,19.
El SU del Hospital Sant Joan de Déu realizó en el año 2007 más de 20.000 urgencias infanto-juveniles. En un estudio previo realizado por nuestro equipo, el 2,2% (104 casos) de los pacientes de edades comprendidas entre los 12 y los 18 años consultaron por una intoxicación etílica aguda. En la muestra estudiada se observó que el 72,4% de las consultas fueron en días festivos y el 82,9% de las consultas se realizaron por la noche (desde las 20.00 hasta las 8.00 horas de la mañana siguiente). En aquellas consultas, en las que por criterios médicos se determinó la concentración de etanol en sangre, la media fue de 186,1mg/dl ± 56,2mg/dl. Sobre la base de la concentración de alcohol en sangre, estos episodios se clasificaron en: intoxicación leve (21,2%), si presentaron una concentración de alcohol en sangre inferior a 150mg/dl; intoxicación moderada (75,8%), si presentaron una concentración de alcohol en sangre entre 150 y 300mg/dl, y intoxicación grave (3%) si presentaron una concentración de alcohol en sangre superior a 300mg/dl13.
Actualmente, con los datos disponibles en nuestro país, no podemos saber cuál es la repercusión real ni el tipo de adolescente consumidor que accede a los SU cuyo motivo esté relacionado con el consumo de alcohol. El objetivo de este estudio es conocer el perfil de los adolescentes que acuden a urgencias de nuestro hospital por intoxicación aguda de alcohol, valorar el grado de repercusión de dicho patrón de consumo en su funcionamiento personal, académico, relacional y familiar, y la evolución tras el episodio de intoxicación.
MetodologíaPara realizar el estudio se diseñó una entrevista estructurada telefónica dirigida a los padres o tutores legales con el objetivo de obtener los datos sociodemográficos, clínicos, académicos y de funcionamiento familiar de los casos y controles atendidos en el SU del Hospital de Sant Joan de Déu, de una muestra de 214 adolescentes.
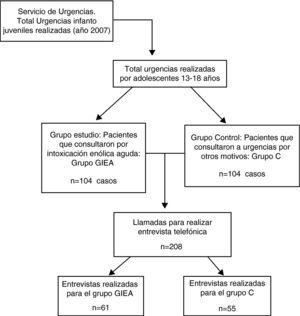
La identificación de los casos y los controles se produjo de forma retrospectiva. Se realizó un cribado de todas las urgencias atendidas en el SU de Pediatría del Hospital Sant Joan de Déu del 1 de enero al 31 de diciembre de 2007, obteniéndose una muestra de 104 casos de adolescentes que fueron atendidos por una intoxicación etílica aguda y que configuraron el grupo con intoxicación enólica aguda (GIEA). Para el grupo control (GC) se seleccionó una muestra aleatoria (aproximadamente, 10 pacientes por mes) y se estratificó por edad y género, de 104 adolescentes de 14 a 18 años que fueron atendidos por el mismo SU por otros motivos no relacionados con el consumo de alcohol. Se excluyeron de la muestra control aquellos diagnósticos que se consideró que pudieran interferir en la autonomía del paciente: como la epilepsia, la disminución grave de la movilidad y el retraso mental.
El estudio fue aprobado por el Comité de Investigación y el Comité de Ética de nuestro hospital (fig. 1).
La recogida de información para el estudio de casos y controles se realizó de manera prospectiva, durante el año 2008 mediante entrevistas telefónicas. A todos los casos y los controles se les administró la misma entrevista estructurada que incluía datos personales (sexo, edad, lugar de residencia, con quién vivía, estado civil de los padres, situación laboral de los padres), situación académica/laboral del adolescente (nivel de estudios, repetición de algún curso, absentismo escolar, abandono de los estudios, situación laboral) y valoración del funcionamiento general del adolescente. Esta valoración por parte de los padres o del tutor se desglosó en funcionamiento general del adolescente y principales problemas detectados (conductuales, académico-laborales, sociales, legales), funcionamiento relacional-familiar, consumo de sustancias (sospecha o confirmación de consumo y repercusiones derivadas del mismo). También se preguntó si en el momento de la consulta a urgencias estaba en contacto con algún dispositivo asistencial y la derivación del paciente tras la consulta a urgencias (anexo 1).
Análisis estadísticoPara el análisis estadístico se utilizó el paquete estadístico SPSS 17.00. Se compararon dos grupos, casos y controles, en relación con variables sociodemográficas, asistenciales y clínicas. Dado que las variables son dicotómicas, no continuas y que no se ajustan a una distribución normal, se utilizaron pruebas no paramétricas para la comparación de medias entre los grupos, chi al cuadrado (test exacto de Fisher), considerando las diferencias como significativas con una p < 0,05. Para la comparación de medias de variables dependientes en dos momentos se utilizó la prueba de McNemar.
ResultadosDel total de la muestra (104 casos y 104 controles), fue posible realizar la encuesta telefónica a 61 de los casos (57%) y 55 (51%) de los controles. En 3 casos, al contactar telefónicamente, rechazaron participar en el estudio (2,5%). El resto de los casos se consignaron como casos perdidos tras no contactar telefónicamente con ellos. Se consensuó que los entrevistadores debían realizar como mínimo 5 intentos para realizar la encuesta y en tres franjas horarias diferentes (mañana, mediodía y tarde), tras los cuales, si no se contactaba con dichas personas, se daba el caso como perdido, entendiendo que se podían producir varias razones: número de teléfono equivocado en la ficha administrativa, cambio de domicilio y número de teléfono, chicos que estaban en centros tutelados y que ya no residían en los mismos, etc.. La edad media ± desviación estándar de la muestra estudiada fue de 16 ± 1,33 años. El 58,6% de la muestra fueron mujeres.
En la tabla 1 se presentan los resultados sociodemográficos tanto de la situación civil como laboral de los padres, así como la edad, el género y la situación académica de los pacientes. La situación socioeconómica de las familias se estratificó en tres tipos en función de la profesión de los padres (alto: empresarios, banqueros, profesionales liberales; medio: técnicos, trabajadores especializados y artesanos, y bajo: trabajadores no especializados y obreros). Ambos grupos, el GCIEA y el GC, presentaron características similares en todos los parámetros mencionados menos en el nivel socioeconómico de las madres, donde las madres del grupo de estudio tienen un nivel más alto en comparación con el grupo control (p < 0,001).
Datos sociodemográficos
| Grupo control, % (n = 55) | Grupo IEA, % (n = 61) | |
| Padres | ||
| Situación civil | ||
| Casados | 81,8% (45) | 67,2% (41) |
| Separados | 14,5% (8) | 24,5% (15) |
| Viudos | 3,6% (2) | 8,1% (8) |
| Nivel socioeconómico madre | ||
| Alto | 1,8% (1) | 11,4% (7) |
| Medio | 23,7% (13) | 62,2% (38) |
| Bajo | 74,5%(41) | 26,2% (16) |
| Nivel socioeconómico padre | ||
| Alto | 9% (5) | 16,4% (10) |
| Medio | 69,1% (38) | 73,8% (45) |
| Bajo | 21,9% (12) | 9,8% (6) |
| Situación laboral | ||
| Madre trabaja | 65,4% (36) | 80,3% (49) |
| Padre trabaja | 80% (44) | 81,9% (50) |
| Sujetos de estudio | ||
| Edad | ||
| ≤ 16 años | 56,4% (31) | 72,1% (44) |
| 17-18 años | 43,6% (24) | 27,8% (17) |
| Sexo | ||
| Mujeres | 58,1% (32) | 58,6% (36) |
| Hombres | 48,1% (23) | 45,4% (25) |
| Situación académica | ||
| Repetición curso | 41,8%(23) | 37,7% (23) |
| Absentismo escolar | 12,7% (7) | 19,6% (12) |
| Abandono estudios | 14,5% (7) | 19,6% (12) |
| Tratamiento en salud mental | ||
| En el momento de consultar en urgencias | 7,2% (4) | 9,8% (6) |
| En el momento del estudio | 7,3% (4) | 13,1% (8) |
Respecto al GIEA, el 26% que acudió a urgencias presentaba una edad menor de los 16 años; el 46% tenía 16 años y el 28% entre los 17 y los 18 años. Los datos académicos mostraron que el 38% había repetido algún curso escolar; el 20% presentaba absentismo escolar y el 20% había abandonado los estudios básicos (tabla 1). En el momento de consultar al SU, el 9,8% de los sujetos se encontraban en tratamiento en un dispositivo de salud mental infanto-juvenil, mientras que en el momento del estudio, aproximadamente entre 6 meses y un año después, este porcentaje aumentaba hasta el 131% en comparación con el grupo control, donde el porcentaje se mantenía estable, sin hallarse significación estadística en esta diferencia (Prueba de McNemar, p=0,25).
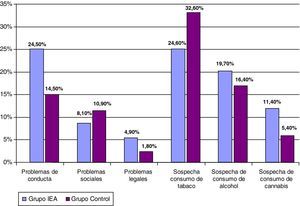
No se observaron diferencias estadísticamente significativas entre el GIEA y el grupo control GC en problemas de conducta, problemas sociales y problemas legales. Los sujetos del grupo GIEA obtuvieron peores puntuaciones en funcionamiento general y en la relación con sus padres en comparación con el grupo control, sin que se alcanzaran significación estadística (véase la fig. 2).
Al preguntar a los padres sobre si sospechaban que sus hijos consumieran drogas, se observó que el 37,7% de los padres del GIEA vs el 32,7% de los padres del GC sospechaban que sus hijos consumían alguna sustancia psicoactiva, si bien no se alcanzó significación estadística. En ningún caso los padres sospechaban del consumo de las otras drogas evaluadas (cocaína, heroína, éxtasis, alucinógenos o benzodiacepinas) (tabla 2).
Problemas de conducta, problemas sociales, problemas legales y sospecha de consumo por parte de los padres.
| Grupo IEA, % | Grupo control, % | p* | |
| Problemas de conducta | 24,5 | 14,5 | 0,24 |
| Problemas sociales | 8,1 | 10,9 | 0,75 |
| Problemas legales | 4,9 | 1,8 | 0,62 |
| Sospecha consumo de tabaco | 24,6 | 32,6 | 0,83 |
| Sospecha de consumo de alcohol | 19,7 | 16,4 | 0,81 |
| Sospecha de consumo de cannabis | 11,4 | 5,4 | 0,32 |
Los resultados obtenidos no son significativos (p = 0,06) pero parecen sugerir que los padres del grupo de estudio expresaron una mayor repercusión del consumo de drogas de sus hijos que los padres del grupo control.
Del total de pacientes atendidos en urgencias por una IEA entrevistados (61 pacientes), tras la visita fueron derivados a un recurso de salud un 29,5% (18 pacientes), 14 de ellos a dispositivos de salud mental. Ahora bien, solo el 11,4% de los pacientes (7 sujetos) que no estaban vinculados a ningún dispositivo asistencial fueron derivados a un dispositivo sanitario especializado.
DiscusiónEste estudio aporta información novedosa sobre la necesidad de desarrollar protocolos de actuación en los SU que atienden población adolescente y que presentan una intoxicación enólica aguda, en un intento por establecer una evaluación más exhaustiva que contemple no solo los parámetros bioquímicos/toxicológicos, sino que también incluya la valoración de parámetros psicosociales. Hay que tener en cuenta que las determinaciones cuantitativas de las concentraciones de alcohol no son indicativas en todos los casos de un consumo problemático de alcohol, es decir, con consecuencias negativas en el funcionamiento personal, académico o social del adolescente20 y que, por tanto, como ya han observado estudios previos, es necesario realizar una evaluación más exhaustiva, sobre todo en los casos donde coexistan problemas mentales y psicosociales12,14.
Estos datos indican que consultar a un SU pediátricas por una IEA no es indicativo, por sí solo, de que exista una repercusión a nivel psicosocial directamente asociada a dicho consumo. Esto indica que podemos encontrar dentro de este grupo heterogéneo diferentes formas clínicas de gravedad15. Por ejemplo, un adolescente puede consultar a urgencias por una IEA, fruto de una primera experimentación con el alcohol sin que presente problemas psicosociales significativos, mientras que puede también consultar por una lesión secundaria a un consumo moderado de alcohol y que además presenta una elevada problemática psicosocial relacionada con el consumo.
Hay que tener en cuenta que el adolescente con un problema de consumo de sustancias psicoactivas no suele ser consciente de la gravedad de este y tiende a minimizar las consecuencias, pero puede que reaccione cuando aparecen los primeros problemas relacionados con el mencionado consumo (peleas, traumatismos o accidentes). Por otro lado, existen evidencias de que una intervención precoz puede tener carácter preventivo, tanto de la aparición como del mantenimiento de nuevos problemas, por lo que la consulta en urgencias puede constituirse en una oportunidad para iniciar dicho proceso. Por tanto, los servicios de urgencias pueden desempeñar un papel clave en la detección rápida y precoz de los adolescentes que consumen alcohol de forma abusiva o problemática, ya que éstos suelen consultar antes en estos servicios que a los especializados en el ámbito de las adicciones. La literatura existente ha evidenciado que realizar una intervención breve en los mismos SU es efectiva, tanto en la reducción de conductas problemáticas futuras como disminuyendo la cantidad y la frecuencia de alcohol ingerido, así como incrementando la vinculación a unidades de tratamiento especializadas12,21,22. Paralelamente, los estudios realizados sobre la efectividad de la intervención en adolescentes con trastornos por consumo de drogas señalan que debido a la dificultad de mantener los cambios en el tiempo es necesario realizar un seguimiento a más largo plazo, motivo por el que se debería contemplar la derivación a dispositivos sanitarios que pudiesen realizar dicha intervención23,24.
Uno de los primeros indicadores que debemos analizar son las diferencias de género de los pacientes estudiados. Al igual que los datos publicados anteriormente, en la muestra estudiada se observa una mayor prevalencia de mujeres (58,7%) que consultan por IEA en urgencias. Esta realidad se ha justificado por una mayor vulnerabilidad del sexo femenino a los efectos del alcohol y se relaciona con un incremento de problemas relacionados con la ingesta de alcohol, tales como embarazos no deseados, la transmisión de enfermedades relacionadas con la infertilidad o la repercusión fetal de la ingesta de alcohol en caso de embarazo1,25. La tendencia actual de homogeneización en los patrones de consumo de alcohol entre hombres y mujeres jóvenes4, el aumento de los episodios de IEA y los riesgos futuros asociados a ellas son motivos suficientes para realizar dicha detección y evaluación.
La evolución del consumo de alcohol desde la adolescencia hasta la edad adulta puede ser diversa en función de la combinación de factores, como la presencia de psicopatología de los padres, la presencia de un entorno de riesgo (elevado estrés, presencia de familias monoparentales o conflictos intrafamiliares) o la presencia de trastornos mentales en los adolescentes, principalmente trastornos de conducta y trastornos por déficit de atención con hiperactividad en los hombres y trastornos de ansiedad y trastornos depresivos en las mujeres14,16,26.
En definitiva, existe un amplio consenso en que la presencia de episodios de ingesta enólica aguda durante la adolescencia aumenta la probabilidad de presentar problemas relacionados con el alcohol en el futuro1,3,15-17, por lo que es imprescindible mejorar los mecanismos de detección e intervención precoz como estrategia preventiva. Esta situación contrasta con el bajo porcentaje de derivación de los pacientes que acuden a los SU, datos también observados en estudios previos27, y que pueden reflejar una política de tolerancia y laxitud por parte de la sociedad en relación con los episodios de intoxicación por alcohol. Por todo ello, es altamente aconsejable realizar una exploración más pormenorizada de dichos factores en el adolescente que consulta en un SU por una IEA y la acción consecuente, tanto a nivel de intervención breve como de derivación a un servicio especializado en adicciones en el caso de que existan factores de riesgo13.
Es necesario seguir investigando el desarrollo tanto de estrategias que permitan mejorar la prevención del consumo abusivo de alcohol en los jóvenes, como la elaboración y aplicación de protocolos de intervención en los SU destinados a mejorar la detección de estos casos y su abordaje posterior.
La principal limitación del estudio fue la gran pérdida de participantes debido al diseño del estudio (encuesta retrospectiva), así como por la persona informante (el progenitor del adolescente) y que los datos no pudieron ser contrastados con los propios adolescentes. El tamaño de la muestra obtenida no permite generalizar los datos obtenidos a fin de evitar caer en un error tipo II, es decir, con una muestra pequeña puede que no se hallen diferencias significativas cuando realmente sí que las habría, entendiéndose que estaríamos identificando falsos negativos.
Por otro lado, tanto la experiencia clínica como los datos obtenidos en otros estudios sostienen los mismos resultados que los hallados en nuestro estudio en relación con que no hay diferencias significativas entre los adolescentes que acuden a un SU por una IEA y lo que no, probablemente por la gran prevalencia del consumo etílico en población general en estas edades. Por tanto, no haber sido atendido por una IEA no quiere decir que no consuma alcohol. Haber utilizado un grupo control sin consumos hubiera podido ayudar a detectar diferencias. Por esta razón, se considera oportuno realizar un estudio con una muestra mayor de los casos atendidos en urgencias por IEA, así como poder realizar un protocolo de actuación que permita elaborar un perfil más ajustado de los pacientes que consultan por dicha causa, ajustándolo también por el nivel socioeconómico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
No quiere realizar la entrevista:
No contesta:
- 1.
Fecha de Nacimiento:
- 2.
Padre: Madre: Tutor Legal:
- 3.
Edad actual:
- 4.
Sexo: H D.
- 5.
¿Lugar de Residencia?
- 6.
Situación familiar
- a.
Casados
- b.
Separados
- c.
Viudo
- d.
Otras
- a.
- 7.
¿Con quién vive?
- a.
Padre, madre
- b.
Padre, madre y hermanos
- c.
Uno de los padres
- d.
Uno de los padres y hermanos
- e.
Abuelos
- f.
Centro tutelado
- g.
Otros
- a.
- 8.
¿Cuál es la profesión de los padres?
- a.
Madre
- b.
Padre
- a.
- 9.
¿Están trabajando en la actualidad?
- a.
Madre: Sí No
- b.
Padre: Sí No
- a.
- 10.
¿Cuál es el nivel de estudios del adolescente?
- a.
1.° ESO, 2.° ESO, 3.° ESO, 4.° ESO
- b.
1.° bachillerato, 2.° bachillerato
- c.
Programa de garantía social
- d.
Módulo formación grado medio
- e.
Módulo formación grado superior
- f.
Estudios universitarios
- g.
Otros
- a.
- 11.
¿Ha repetido algún curso? Sí No
- a.
¿Cuál?
- a.
- 12.
Absentismo escolar (¿Falta a menudo a clase)? Sí No
- 13.
¿Ha abandonado los estudios? Sí No
- 14.
¿Está trabajando? Sí No
- a.
Tiempo completo
- b.
Tiempo parcial
- c.
Horas concertadas: p. ej., canguro, bar
- d.
Otras
- a.
- 15.
¿Cómo valora el funcionamiento general del menor, de 0 (muy mala) a 10 (muy buena)?
- a.
Si es < 6 (¿cuáles son los conflictos más destacados?)
- i.
Problemas de conducta: Sí No
- 1.
Con la familia
- 2.
Con los amigos
- 3.
En la escuela
- 1.
- ii.
Problemas académicos/laborales: Sí No
- 1.
Mal rendimiento académico
- 2.
Absentismo escolar
- 3.
Abandono de los estudios
- 1.
- iii.
Problemas sociales: Sí No
- 1.
Aislamiento social
- 2.
Conflictividad con los iguales
- 3.
Influenciabilidad con los iguales («malas compañías»)
- 1.
- iv.
Problemas legales: Sí No
- 1.
Hurtos
- 2.
Denuncias por consumo/tráfico de drogues menor
- 3.
Denuncias por agresividad
- 4.
Denuncias por conducción temeraria o intoxicado
- 5.
Tiene algún problema legal pendiente
- 1.
- v.
Problemas médicos: Sí No
- i.
- a.
- 16.
¿Cómo valora la relación con su hijo, de 0 (muy mala) a 10 (muy buena)?
- 17.
Algunos adolescentes consumen sustancias. ¿Sospecha que su hijo puede haber consumido alguna de ellas?
- a.
Sí No
- i.
(Si la respuesta es afirmativa), ¿cuál/es?:
- 1.
Tabaco
- 2.
Alcohol
- 3.
Cannabis
- 4.
Drogas de diseño
- 5.
Ansiolíticos
- 6.
Alucinógenos
- 7.
Cocaína
- 8.
Heroína
- 1.
- i.
- b.
¿Cree que tiene alguna repercusión derivada del consumo?
- i.
Sí No
- ii.
(Si la respuesta es afirmativa), ¿cuál?
- 1.
Bajo rendimiento académico
- 2.
Problemas de conducta
- 3.
Problemas legales
- 4.
Problemas psiquiátricos o psicológicos
- 5.
Problemas médicos
- 1.
- i.
- a.
- 18.
¿En el momento de la consulta a urgencias estaba en tratamiento en algún servicio médico y/o psicológico?
- a.
CAP: pediatra, médico de familia
- b.
Psicólogo escolar
- c.
CSMIJ
- d.
CAS
- e.
Programa para adolescentes
- f.
Centro privado
- g.
CCEE hospitalarias psiquiátricas
- h.
Otros
- a.
- 19.
A raíz de la consulta a urgencias, ¿se puso en contacto con algún servicio médico y/o psicológico?
- a.
CAP: pediatra, médico de familia
- b.
Psicólogo escolar
- c.
CSMIJ
- d.
CAS
- e.
Programa para adolescentes
- f.
Centro privado
- g.
CCEE hospitalarias psiquiátricas
- h.
Otros
- a.
- 20.
¿Actualmente está en tratamiento por alguna patología?
- a.
Médica
- b.
Psiquiátrica/psicológica
- a.