Sr. Editor:
La perforación del tracto gastrointestinal en el neonato en el duodeno es una entidad extremadamente infrecuente. Existen algunos casos que afectan a recién nacidos sanos cuya etiología permanece desconocida y para los que se reserva el término de perforación duodenal espontánea. Se presenta uno de estos casos, comunicando la clínica, las imágenes radiológicas y la revisión bibliográfica de la casuística.
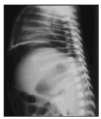
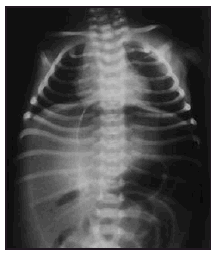
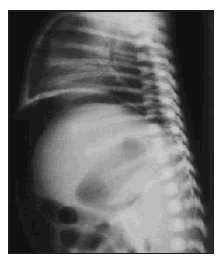
Se trata de un recién nacido a término mujer, primera hija de padres jóvenes y sanos, procedente de embarazo controlado. La madre recibió tratamiento con diazepam oral por ansiedad los 4 días previos al parto. Parto vaginal y eutócico a las 38 semanas de edad gestacional. Test de Apgar de 9 al minuto y 10 a los 5 minutos. Peso al nacimiento: 2.730 g. Las primeras 48 h de vida permanece en la maternidad, asintomática, recibiendo lactancia materna exclusiva, con tolerancia adecuada, realizando varias deposiciones meconiales. El tercer día aparece rechazo de tomas, afectación del estado general, color grisáceo de piel y ligera distensión abdominal. Se solicita analítica sanguínea, obteniendo valores hematocitométricos y bioquímica normal salvo PCR de 68 mg/l. Es ingresada en la unidad de neonatología donde se instaura perfusión hidroelectrolítica, así como antibioticoterapia intravenosa con ampicilina y gentamicina. La gasometría al ingreso muestra una leve acidosis metabólica. En la radiología practicada se aprecia en la proyección anteroposterior (fig. 1) el signo del balón de rugby, así como elevación de ambos hemidiafragmas. En la radiografía lateral (fig. 2) el aire libre perfila el límite del hígado y del diafragma. Otros signos de neumoperitoneo están presentes como es la visualización de la pared de asas intestinales. En las 2 h siguientes la niña presenta deterioro progresivo con incremento de la distensión abdominal, taquicardia y taquipnea que mejoran tras la colocación de sondas nasogástrica y rectal. Se comprueba elevación de la PCR hasta 203 mg/l sin alteraciones significativas en la hematocitometría. Presenta una calcemia de 6,6 mg/dl. El hemocultivo fue negativo. Se hace el diagnóstico de perforación intestinal, añadiendo clindamicina al tratamiento y se traslada al Servicio de Cirugía Pediátrica del Hospital General Yagüe de Burgos, donde se practica laparotomía. Los hallazgos operatorios muestran una peritonitis biliar por perforación en la primera porción del duodeno, lineal y de bordes netos, de la totalidad de la cara anterior. Se procede al cierre en 2 planos. Se establece sondaje gastroyeyunal a través de gastrotomía de Stamm y drenajes de Penrose a nivel parietocólico bilateral que se retiran en el quinto día de postoperatorio. A los 12 días se retira la sonda de gastrostomía, siendo dada de alta a la edad de 16 días, asintomática, con excelente tolerancia digestiva. En las revisiones posteriores se constata la absoluta normalidad clínica y nutricional de la paciente.
Figura 1. Gran burbuja aérea abdominal que perfila los límites laterales de la cavidad abdominal y dibuja al ligamento falciforme en hipocondrio derecho, originando con el borde de la columna una imagen oval (signo del balón de rugby).
Figura 2. Aire libre interpuesto entre el diafragma y el borde hepático anterosuperior.
La localización menos probable de las perforaciones intestinales en el período neonatal es el duodeno1, con una incidencia difícil de estimar por su escasa frecuencia. La mayoría de los casos publicados se relacionan con factores etiopatogénicos conocidos como úlceras pépticas2, sondas de alimentación enteral2 o ventilación con gafas nasales o mascarilla facial3. Pero existe otro grupo de perforaciones duodenales denominadas espontáneas, de presentación aún más excepcional, cuyo origen es desconocido. Se ha enunciado como hipótesis etiológica la ausencia congénita focal de músculo liso intestinal con mucosa y submucosa íntegras4. No obstante, en experimentación con modelos animales, tras la rotura del tubo digestivo por presión excesiva se produce retracción de la muscular, ofreciendo un aspecto macro y microscópico similar al observado en la perforación espontánea5. Otra de las hipótesis es la necrosis isquémica de la pared intestinal secundaria a hipoxia6. Hemos recogido de la bibliografía 4 casos de perforación duodenal neonatal7-10. Uno de ellos es un prematuro con varios factores de riesgo para desarrollar la perforación, a pesar de lo cual los autores hacen referencia a la excepcionalidad del cuadro. Los otros tres son casos similares al que se presenta. Es posible que la casuística sea más amplia aunque dado su carácter monocasuístico no sean objeto de publicación. El signo clínico guía, constante en todos ellos, es la distensión abdominal rápidamente progresiva que en la radiografía de abdomen en decúbito lateral o supino con rayo horizontal muestra un neumoperitoneo masivo.
La perforación duodenal espontánea en el período neonatal es un cuadro clínico excepcional; no obstante, debe sospecharse ante una distensión abdominal progresiva, en un neonato previamente "normal", que se acompaña de signos inespecíficos de afectación general. Una exploración radiológica simple de abdomen confirma el diagnóstico de neumoperitoneo. La precocidad en el diagnóstico condiciona el pronóstico final tras el tratamiento quirúrgico.